В зависимости от температуры, времени воздействия термического агента, химических веществ, особенностей кожного покрова, возраста ожоги могут быть различной глубины. В настоящее время не существует единой международной классификации ожоговых ран по глубине поражения. В целом ожоги делят на поверхностные с самостоятельным заживлением и глубокие, когда требуется оперативное лечение. Во многих странах Западной Европы и в США применяется 3-х степенная классификация[20]. 1 степень – поверхностные ожоги, 2 степень – частично глубокие ожоги, 3 степень - глубокие дермальные ожоги. В России также используется 3 степенная классификация по МКБ 10.
Ожоги I степени проявляются стойкой гиперемией, отеком кожи и выраженными болевыми ощущениями.
Ожоги II степени характеризуются появлением пузырей с прозрачной желтоватой жидкостью за счет гибели поверхностных слоев эпидермиса с его отслойкой. Содержимое пузырей по своему составу близко к плазме крови. Ожоги II степени не оставляют рубцов, но краснота и пигментация могут сохраняться до нескольких недель.
Ожоги III степени отличается некрозом кожи, без сохранения глубжележащих структур дермы (потовые, сальные железы с выводными протоками, волосяные луковицы). При ожогах IIIстепени наступает гибель всей толщи дермы и клинически пораженные участки кожи могут выглядеть плотными, от темно- красного, бурого и даже черного цвета с тромбированными мелкими сосудами при сухом (коагуляционном) некрозе При ожогах 3 степени происходит гибель не только кожи, но и глубже расположенных тканей - мышц, сухожилий, костей.
При электротравме часто возникают комбинированные повреждения сопровождающиеся повреждением жизненоважных систем организма особенно при прхождении тока рука- рука, рука-нога, тоесть через грудь ( поражение сердца вплоть до инфаркта миокарда, головного мозга) и глубокими, калечащими ожогами, особенностью которых является- скрытое формирование вторичных некрозов мышц под на вид не измененной кожей. Это обусловлено быстро нарастающим внутрифасциальным оттеком, нарушением лимфовенозного оттока и тромбоза сосудов.
Продольное рассечение фасциальных футляров и кожи выше места повреждения, это единственный хирургический метод профилактики компрессионного синдрома, ампутации в пределах здоровых тканей, границы которых не известны, не допустимы[14].
Для ранней диагностики существуют различные специальные методы (прижизненное окрашивание пораженных тканей красителями, вводимыми внутривенно, флуоресцентная проба, гистологическое исследование, метод инфракрасной термографиии, радиоволновый метод и др.), однако в повседневной лечебной практике диагностика осуществляется, прежде всего, по правильному сбору анамнеза, где необходимо выяснить, чем получен ожог, время воздействия, как и когда оказана первая помощь. При осмотре пострадавшего необходимо обратить внимание на локализацию ожога, его распространенность на теле, вид и цвет ожоговой поверхности, проверить болевую чувствительность (пробы с иглой, спиртовая проба, волосяная проба – легкое и безболезненное удаление волос свидетельствует о глубоком поражении), а также возраст и сопутствующие заболевания пострадавшего. Ценным диагностическим приемом при определении глубины ожога является и проведение некротомий при циркулярных ожогах, а также тангенциальных некрэктомий при раннем оперативном лечении.
Таким образом, ожоги целесообразно подразделять на поверхностные ожоги I-II степени, которые при своевременном и правильном консервативном лечении заживают самостоятельно за счет эпителизации раны из сохранившихся элементов кожи и ее придатков, и глубокие 3 степени, при которых для восстановления утраченного кожного покрова требуется хирургическое лечение.
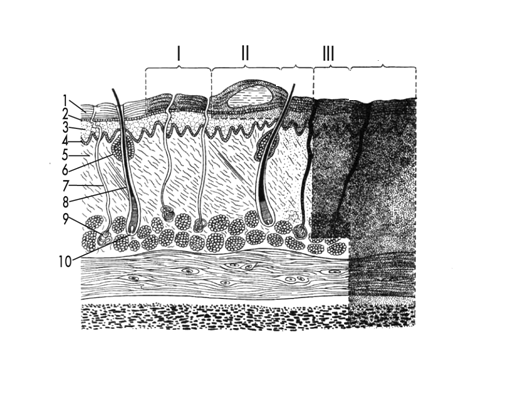
Рис. 2.1-1. Строение кожи и глубина ее поражения при ожогах различной степени: 1- - роговый слой; 2 – зернистый слой; 3 – шиповатый слой; 4 – базальный слой; 5 – сосочковый слой; 6 – сальная железа; 7 – проток потовой железы; 8 – волос; 9 – потовая железа; 10 – волосяной фолликул;
Ι ст. - поражение на уровне эпидермиса (роговой слой); ΙΙ ст. - поражение всего эпителия с сохранением росткового слоя дермы и пузырями с прозрачным содержимым; ΙΙ. - поражения собственно кожи. Часто поражение ограничивается ростковым слоем эпидермиса лишь на верхушках сосочков. В других случаях наступает омертвение эпителия и поверхности дермы при сохранении более глубоких ее слоев и кожных придатков; ΙΙΙ - омертвевает вся толща кожи и образуется некротический струп, повреждаются также дериваты кожи – волосяные фолликулы, потовые и сальные железы; -гибель не только кожи, но и образований, расположенных глубже собственной фасции – мышц, костей, сухожилий, суставов
Методы определения площади поражения и глубины ожогов
Определение площади поражения играет важную прогностическую роль в оценке тяжести ожоговой болезни и в ее исходе. Предложено много способов, схем, расчетов позволяющих арифметически или графически измерить пораженные участки тела. Это и графическое изображение силуэта контуров человека разделенного на 100 сегментов, где каждый сегмент равен 1% поверхности тела, определение абсолютной величины площади ожога с пересчетом к общей площади поверхности тела, схемы Вилявина и многие другие. Однако эти методы трудоемки, занимают значительное количество времени и не обладают абсолютной точностью.
Задачам клинической практики в большей степени соответствуют наиболее простые способы определения обожженной поверхности. В 1951 году было предложено правило «девяток», основываясь на том, что площадь покровов отдельных частей тела взрослого человека равна или кратна 9% поверхности тела. В соответствии с этим правилом, голова и шея – составляют 9% от общей поверхности тела, верхняя конечность - 9%, передняя поверхность тела - 18%, задняя поверхность тела – 18 %, нижняя конечность – 18%., промежность -1%. У детей относительные пропорции тела отличаются от взрослых (рис. 2.1-2).
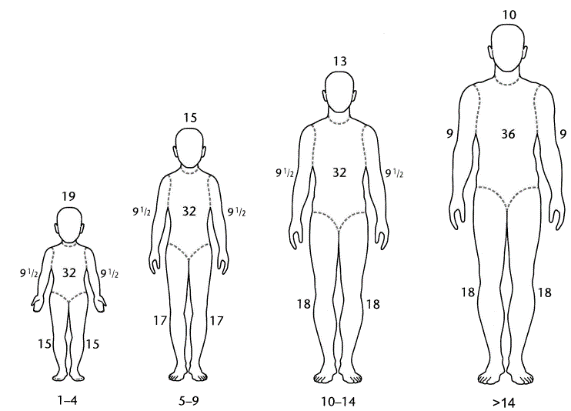
Рис. 2.1-2. Распределение анатомических зон тела человека у детей и подростков
Наиболее быстрым, для определения площади ожогов является метод ладони. Площадь ладонной поверхности кисти человека занимает примерно 1-1,1% от общей поверхности тела. При этом надо помнить, что площадь пострадавшего участка должна измеряться площадью кисти пострадавшего, а не врача.
При оценке площади ожога необходимо учитывать термоингаляционное повреждение (ТИП) дыхательных путей при пожарах, особенно в закрытых задымленных помещениях. От воздействия термического агента поражаются верхние дыхательные пути (носовая, ротовая полость, гортань, трахея, крупные бронхи). При воздействии продуктов горения повреждение носит более распространенный характер с вовлечением бронхиол и альвеол. При сочетании ожога кожи с поражением дыхательных путей развивается синдром взаимного отягощения, причем степень тяжести поражения дыхательных путей значительно влияет на исход лечения.
В настоящее время ТИП расценивают как дополнительный ожог до 15-30% к ожоговой поверхности в зависимости от тяжести поражения. Для диагностики термоингаляционной травмы необходимо выяснить обстоятельства травмы и провести тщательное клиническое обследование (функциональное исследование внешнего дыхания, осмотр носовых ходов - опаление волос, гиперемия и отек слизистой рта и носоглотки, изменение тембра голоса, осиплость, иногда афония, которая возникает через 4-6 часов). При подозрении на ТИТ необходимо провести бронхоскопию , она бедет как диагностическая так и лечебная- санация
Тактильный, болевой, симптом кровяной росы (оптимален при поступлении пациентов без сознания), волосковая проба - это основные методы быстрого определения ориентировочной глубины термического повреждения.
Правильная формулировка диагноза при термическом поражении начинается с того, что на первое место ставят слово «ожог». Затем указывают этиологический фактор - пламя, пар, кипяток, и т.д. общую площадь ожога с процентным соотношением по степеням, локализацию ожогов. Отмечают сопутствующие поражения - ТИП, отравление СО2, общее перегревание, а также стадию ожоговой болезни и осложнения ожога - ожоговый сепсис, язвы Курлинга и т.д., а затем сопутствующие заболевания.
Таким образом при оказании медицинской помощи пострадавшим от ожогов необходимо определитьее тяжесть и показания к стационарному или амбулаторному лечению.
Стационарному лечению подлежат пострадавшие:
1 с глубокими ожогами любой площади и локализации, за исключением точечных повреждений, не подлежащих хирургическому лнчению;
2 с признаками на термоингаляционную травму;
3с ожогами более 5% у взрослых и у детей более 3%( перевязки под наркозом)
4 с ожогами лица, кистей, стоп, промежности
5 с электроожогами, если травма сопроводается потерей сознания
6 лица старческого и преклонного возраста при наличии сопутствующих заболеваний.
Этапы оказания помощи пострадавшим от ожогов.
1 Первая доврачебная помощь.
а) оказание на месте проишествия: само-взаимопомощь: устранить контакт пострадавшего с термическим агентом и охлаждение ожоговой поверхности что приведет к уменьшению болей , предотвратит углублению ожога,отека и способствует профилактике шока ( холодная вода, снег, лед).
2. Первая медицинская помощь
Оценить состояние больного,защитить обожженную поверхность, облегчить боль ( раствор промедола2% 1.0, омнопон 2% 2,0, нейролептики –дроперидол,галоперидол) , антигистаминные препараты (раствор димедрола 1% -2.0, супрастина 2% 2.0) и организовать трансортировку в лечебное учереждение хирургическое или ожоговое отделение для оказания специализированной помощи.
При длительной транспортировке более часа с момента травмы при шоке необжодима инфузионная терапия (0,9% раствор хлорида натрия, 5% раствор глюкозы, реополиглюкин или полиглюкин ,желатиноль).
Для профилактики гипоксии –оксигенотерапия. При ожогах кистей срочно снять с пальцев кольца.
Ожоговая болезнь
Ожоговая болезнь – это комплекс патологических изменений, охватывающих все системы и органы организма, который обусловлен наличием ожоговой раны.
Интенсивный поток нервно-болевых импульсов с обширной площади ожога приводит к перенапряжению, истощению и резкому нарушению регулирующей функции центральной нервной системы. Это сопровождается патологическими реакциями и морфологическими изменениями со стороны сердечно-сосудистой, дыхательной, эндокринной, иммунной систем, крови, почек, печени, желудочно-кишечного тракта. Все это приводит к развитию ожоговой болезни с ее многообразными клиническими проявлениями, в основе которых лежат нервно-дистрофические расстройства , а также некомпенсированная утрата кожного покрова как органа, что и является пусковым механизмом к развитию патологии (А.А.Вишневский 1952 [ 17], Г.Д. Вилявин1963 [ 15])
У взрослого человека ожоговая болезнь развивается при поверхностных ожогах более 25% поверхности тела и при глубоких - более 10%. У детей, лиц пожилого и старческого возраста, пострадавших с хроническими заболеваниями ожоговая болезнь. может возникнуть и при меньшей площади поражения. Поэтому тяжесть ожоговой болезни будет определяться совокупностью следующих факторов: общей площадью ожога, особенно площадью глубокого ожога; глубиной ожога; термоингаляционной травмой верхних дыхательных путей; возрастом; наличием сопутствующих заболеваний.
Существует ряд формул для определения тяжести ожоговой травмы, но все они более или менее правомочны только при массовом поступлении пострадавших и служат для сортировки пациентов в целях формирования очередности оказания медицинской помощи[18]. Приведем ряд из них:
Правило Бо или правило сотни. К возрасту пострадавшего прибавляют процент ожога. Ожог дыхательных путей добавляет 10 баллов. Если получившаяся сумма 90-100, то прогноз - неблагоприятный, когда более 65, то прогноз сомнительный, менее 65 – прогноз благоприятный.
Индекс Франка: 1% поверхностного ожога равен 1 баллу,1% глубокого ожога равен 3 баллам, термоингаляционная травма (в зависимости от тяжести) 15-30 баллов. Если общая сумма до 65-75 баллов, то прогноз благоприятный; сомнительный – более 75 баллов и неблагоприятный от 100 до 120 баллов.
Индекс тяжести поражения (ИТП). При исчислении ИТП принимается, что 1% площади при ожогах I-II степени соответствует 1 ед., ,3ст. - 3 ед. Если имеется легкое поражение ВДП то добавляют 15 ед., среднее - 30 ед., тяжелое - 45 ед.. Каждый год возраста свыше 60 лет исчисляют за 1 ед. При 30-70 единицах ИТП без поражения органов дыхания и при 20-55 ед. с поражением ОД развивается легкий ожоговый шок. Тяжелый ожоговый шок возникает соответственно при 71-130 ед., а с поражением ОД – при 56-100 ед. Крайне тяжелый шок характерен для более 130 ед. ИТП, а с поражением ОД - 100 ед.
В течении ожоговой болезни принято выделять 4 периода, которые характеризуют время, прошедшее с момента травмы, и изменения, происходящие в ожоговой ране и в организме .
1 - период ожогового шока (1-3 суток) длится от момента травмы до восстановления микроциркуляции в тканях и органах, функции почек и повышения температуры.
2 - период острой ожоговой токсемии (3-14 сутки после травмы) от момента гипертермии до нагноения ран.
3 - период септикотоксемии (от 10-14 суток и продолжается до восстановления целостности кожного покрова и ликвидации инфекционных или иных осложнений).
4 - период реконвалесценции; продолжается до восстановления двигательной функции и возможности самообслуживания.
Продолжительность 3 и 4 периодов различна и зависит от сроков восстановления целостности кожных покровов.
Ожоговый шок
Это первый период ожоговой болезни, который начинается тотчас после получения травмы при площади глубокого ожога более 10-15% поверхности тела. У детей, пожилых, ослабленных больных с различными сопутствующими заболеваниями ожоговый шок может развиваться и при площади в 5%. Развитие шока обусловлено болевой импульсацией из ожоговой раны, которая в результате целого каскада взаимосвязей приводит к расстройству гемодинамики с резкими нарушениями микроциркуляции, к изменениям водно-электролитного баланса и кислотно-основного состояния (рис. 2.1-3) Уже в первые часы после обширных ожогов уменьшается объем циркулирующей крови, в большей степени - объем циркулирующей плазмы, за счет повышения проницаемости капилляров не только в зоне повреждения, но и в свободных от ожогов тканях, и выход в них значительного количества белка, особенно альбуминов, воды, электролитов. Так как альбумины поддерживают онкотическое давление плазмы, то их уменьшение в сосудистом русле является важнейшей причиной падения обьема циркулирующей плазм что приводит к гемоконцентрации со всеми вытекающими последствиями. Ведущую роль в развитии шока играет зона паранекроза, т. к. через нее идет всасывание продуктов распада, пропотевание плазмы, раздражение болевых рецепторов. Именно по этой причине, в период ожогового шока возможно развитие синдрома системного воспалительного ответа (ССВО), критериями которого являются:
1. Повышение температуры тела выше 38°С, или снижение температуры ниже 36°С.
2. ЧСС более 90 ударов в минуту
3. ЧДД более 20 в минуту или парциальное давление СО2 менее 4.0 кПА.
4. Количество лейкоцитов более 12х109 на литр, или менее 4 х109 на литр.
Диагностика ССВО очень важна, так как он является предвестником развития сепсиса и полиорганной недостаточности.
Зона некроза в это время индифферентна, так как из-за отсутствия кровообращения она теряет связь с организмом. Патогенез развития ожогового шока можно представить в виде схемы (рис. 2.1-3).
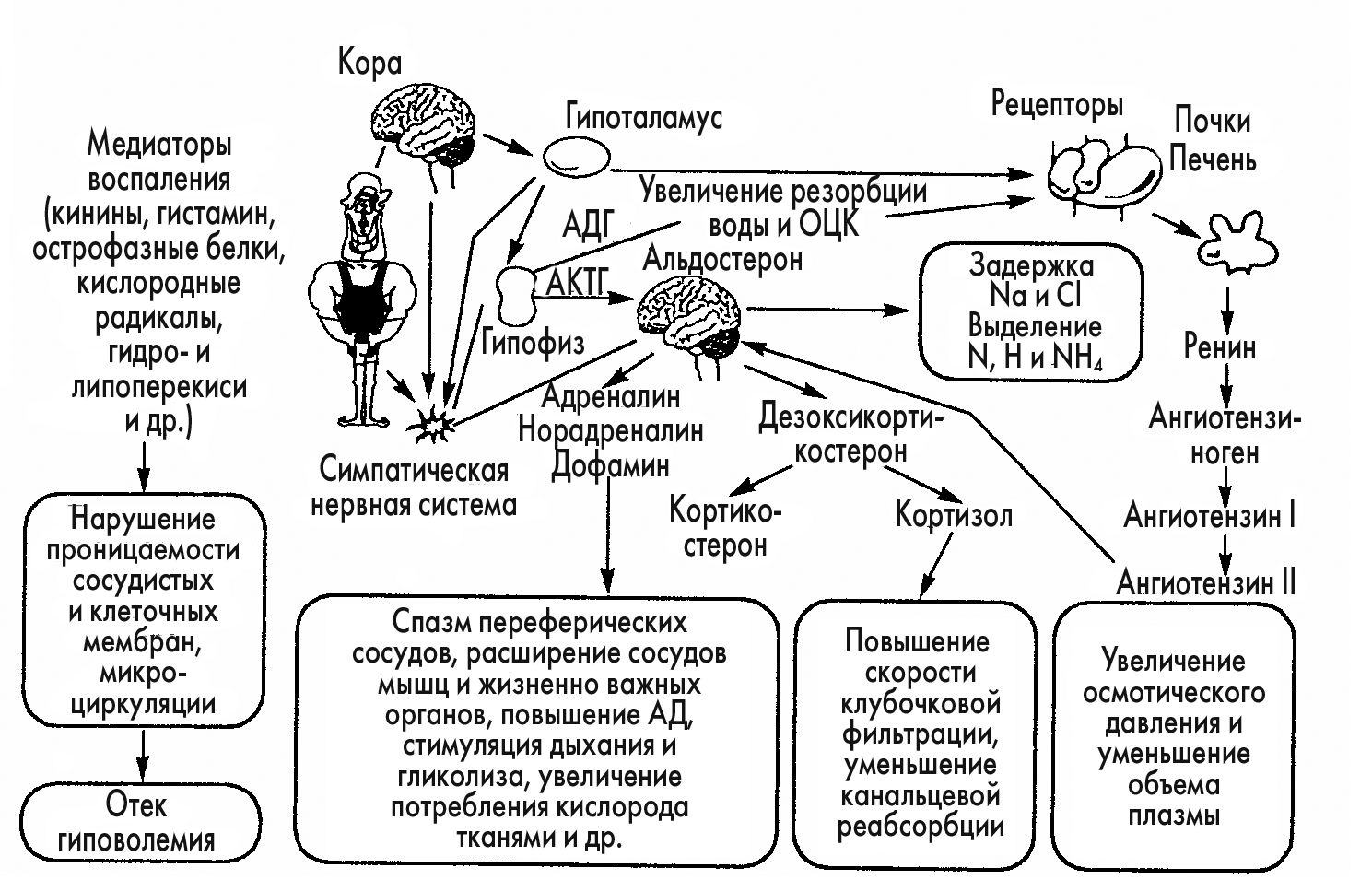
Рис. 2.1-3. Схема развития ожогового шока
Принято выделять легкий, тяжелый и крайне тяжелый ожоговый шок.
При легкой степени ожогового шока больные беспокойны, возбудимы, а иногда заторможены. Неповрежденные кожные покровы обычной окраски, но могут быть бледными, сухими, иногда появляется тошнота и рвота. Температура тела обычно нормальная или несколько снижена. У детей возможно повышение температуры, незначительно увеличивается число сердечных сокращений и частота дыхания. Диурез в первые часы после травмы почти неизменен.
Общей клинико-лабораторной картиной при площади поражения 20% и более для тяжелого и крайне тяжелого шока, будут следующие проявления:
Общая бледность, холодная, сухая кожа, акроцианоз, спавшиеся периферические вены, замедленный симптом капиллярного пятна, особенно на периферии, субнормальная температура тела, усиливающаяся тахикардия, тахипное, частая рвота после приема жидкости, снижение диуреза вплоть до анурии.
Артериальное давление, в отличии от травматического шока, остается нормальным, и даже может быть повышенным за счет возрастания общего периферического сопротивления кровотоку, а при крайне тяжелом ожоговом шоке происходит его падение. В анализах крови гемоконцентрация, увеличение гематокрита более 50, гемоглобин достигает 160 г/л и выше, количество эритроцитов 5,5х10х12, выраженный лейкоцитоз со сдвигом формулы влево, гипоальбуминемия, гипонатриемия, гиперкальциемия, азотемия.
В анализах мочи - увеличение удельного веса, протеинурия, появляется свободный гемоглобин . Если гематокрит более 60, то это плохой прогностический признак. Если пациент по истечении трех суток не выходит из шока, то это также является неблагоприятным прогностическим признаком.
Несмотря на развернутую симптоматику, диагностика ожогового шока, в ряде случаев, бывает затруднительной. Следует выделить симптомокомплекс, который наиболее достоверно подтверждает диагноз ожоговый шок:
1. Снижение максимального АД ниже 95 мм рт. ст. в течении 6-9 часов.
2. Олигоурия или анурия в течение того же времени.
3. Субнормальная температура тела.
4. Азотемия, остаточный азот более 35 ммоль/литр.
5. Упорная рвота.
6. Макрогемоглобинурия.
7. Ацидоз, PH крови до 7,3.
8. Ректально-кожный градиент температуры более 9 градусов.
Таблица 1
Дата: 2019-07-30, просмотров: 502.