1. Гипсовая повязка должна обездвиживать два близлежащих к перелому сустава.
При повреждении голеностопного сустава гипсовую повязку накладывают от основания пальцев на стопе до н/3 бедра; при переломах голени - от оснований пальцев на стопе до ягодичной складки, при высоких переломах голени, повреждениях коленного сустава и низких переломах бедренной кости – от середины подошвы и вверх с тазовым поясом – это, так называемая, гонитная повязка (нарисовать); при переломах с/3 бедренной кости, высоких переломах её; при переломах шейки бедра и повреждениях тазобедренного сустава повязка накладывается от н/3 голени до рёберных дуг и со штаниной до колена на здоровое бедро (кокситная гипсовая повязка), рис. на доске.
Гипсовая повязка может быть лонгетная и циркулярная (её называют ещё глухой).
Сразу надо категорически сказать, что при свежем переле глухую гипсовую повязку накладывать недопустимо, так как из-за нарастающего отёка обязательно наступит сдавление мягких тканей вплоть до некроза дистального отдела конечности.
Лонгетная гипсовая повязка накладывается на 4/5 окружности конечности на свежий перелом (и после его репозиции), но после высыхания гипса (около одного часа) бинты, её фиксирующие, обязательно рассекаются вдоль всей повязки (от периферии её до верха), края лонгеты немного разводятся, и она вновь фиксируется сухим бинтом. Конечности надо придать возвышенное положение (выше уровня сердца), а завтра прибыть на повторный приём – не сдавлена ли конечность нарастающим отёком.
Положительные качества метода лечения переломов гипсовыми повязками:
- возможность лечения перелома закрытым способом (исключена возможность нагноения послеоперационной раны);
- возможность использовать гипсовую повязку как средство транспортной иммобилизации (из ЦРБ в ортопедо-травматоло-гический центр) и первичной ле6чебной иммобилизации (на время выведения пациента из шока и подготовки его к плановой операции);
- простота обучения и использования (гипсовочная комната, гипсовочный техник);
- дешевизна метода.
Отрицательные стороны метода лечения переломов гипсовыми повязками:
- возможность сдавления конечности в гипсовой повязке из-за нарастающего отёка – синдром Зюдека, контрактура Фолькмана, тромбоз вен и тромбоэмболия, гангрена дистальных отделов конечности;
- неполнота репозиции, а она недопустима при внутрисуставных переломах;
- неполнота иммобилизации → вторичное смещение и замедление сращения и несращение. При переломе костей голени и наложении гипсовой повязки как положено до ягодичной складки движения в коленном суставе сохраняются в пределах 15°!
- возможность вторичного смещения при спадении отёка, потому после наложения гипсовой повязки снимки делают сразу (после высыхания повязки), на 5-6 день, на 14-15 день, через месяц после снятия повязки;
- обездвиживание мышц и суставов – местная гипокинезия. Она может быть причиной тромбоза магистральных вен и тромбоэмболии (ранние признаки её – коллапс с учащением пульса и падением АД; позднее – боли в груди и кровохаркание). Обездвиживание мышц приводит к их атрофии, а обездвиживание суставов – к контрактурам. Это требует после снятия гипсовой повязки длительной реабилитации. Поэтому метод лечения переломов гипсовыми повязками считается не функциональным.
- негигиеничность гипсовой повязки, возможность намокания и разрушения её.
Из-за перечисленных отрицательных качеств, особенно из-за нефункциональности метода и необходимости специальной реабилитационной терапии для устранения атрофии мышц и контрактуры в суставах повреждённой конечности гипсовые повязки не используются в специализированных ортопедо-травматологических отделениях. Не стало гипсовочных комнат и гипсовочных техников.
Гипсовыми повязками до сих пор широко пользуются в травматологических пунктах при лечении переломов лучевой кости в типичном месте, переломов костей кисти, стопы, повреждениях голеностопного сустава, не нуждающиеся в оперативном лечении.
На смену гипсовым повязкам приходят ортезы, изготовленные из поливика. Они могут быть сняты для гигиенической обработки конечности и ортеза, подтягиванием фиксирующих их приспособлений может быть увеличена жёсткость фиксации при спадении отёка.
В нашей книге «Хирургия повреждений» есть глава об использовании ортезных повязок в травматологии и ортопедии, а в Центральном институте травматологии и ортопедии г. Москве (ЦИТО) есть отделение лечения переломов и их последствий ортезными повязками (заведующий профессор Сергей Евгеньевич Новиков).
В крупных специализированных ортопедо-травматологических клиниках должны быть ортезные кабинеты, где должен работать врач-ортезист. Он активно снабжает больных клиники ортезами. В нашей клинике такой кабинет есть.
Постоянное вытяжение
Постоянное вытяжение было предложено для лечения переломов костей конечностей американскими хирургами братьями James 1837г. В этом году они опубликовали статью об успешном лечении 162 больных с переломами бедренной кости накожным вытяжением за голень и бедро липким пластырем (нарисовать на доске рисунок).
Повреждённая конечность подвешивается на матерчатых петлях к надкроватной раме.
Метод братьев Джеймс быстро распространился в Европе, особенно в Германии. Немецким профессором Бандергейером была издана монография о лечении переломов лейкопластырным вытяжением, которая была переведена на русский язык в 1889г. (она есть в нашей областной медицинской библиотеке).
В этой книге сформулированы пять основных принципов лечения переломов постоянным вытяжением:
1. Положение конечности на вытяжении должно быть среднефизиологическим (сгибание в ТС и КС 140°), лёгкое (10°) подошвенное сгибание стопы. Среднефизиологическое положение расслабляет мышцы-антагонисты и этим обеспечивает репозицию перелома.
2. Покой конечности, она должна быть подвешена к надкроватной раме на полотняных петлях.
3. Противопоставление периферического отломка центральному, для этого надо знать типичные смещения центрального отломка. Например, при высоком переломе бедренной кости центральный отломок отклоняется в наружную сторону, потому конечность должна быть отведена кнаружи.
4. Противовытяжение. Оно осуществлялось во всём мире поднятием ножного конца кровати на 30 – 70 см (!). Такое положение больного вниз туловищем и головой обеспечивает противовытяжение, способствует репозиции перелома и предупреждает стягивание больного грузами к ножному концу кровати.
5. Постепенность нагрузки, она обеспечивает постепенную релексацию мышц повреждённого сегмента. По физиологическому закону Вебера-Фехнера поперечно-полосатая мышца человека «различает» изменения нагрузке, равные 1/16 величины груза. Это значит, что при грузе 16 кг мышца заметит разницу большую 1 кг.
Накожное вытяжение имело два больших недостатка – трофические раздражения кожи под липкопластырными тягами и эти тяги часто срывались при использовании больших грузов.
Поэтому революционным в постоянном вытяжении было предложени6е немецкого профессора-травматолога Штеймана (Schteimann) в 1907 г. скелетного вытяжения за специальный 9 мм по диаметру гвоздь и надетую на него скобу. гвоздь Штеймана был остро заточен. Его забивали молотком через губчатую кость нижнего метафиза бедренной кости (при переломе бедра) или через пяточную кость (при переломе голени). К скобе через роликовый блок подвешивался груз до 25 кг.
Однако пробивание такого гвоздя было травматичным. Поэтому следующим этапом развития техники вытяжения стало предложение немецкого травматолога Киршнера (Kirschner) в 1913г. вместо гвоздя проводить через кость стальную спицу 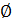 2,5 мм, натягивать её в скобе так, что при подвешивании груза до 25 кг она не прогибалась. Спица проводилась специальной ручной дрелью.
2,5 мм, натягивать её в скобе так, что при подвешивании груза до 25 кг она не прогибалась. Спица проводилась специальной ручной дрелью.
В России постоянное вытяжение было внедрено в Харькове директором института травматологии Карлом Фёдоровичем Вагнером в 1907г. Там использовали классическое вытяжение, разработанное в Германии – при переломе бедра скелетное за мыщелки бедренной кости и клеевое за голень, при переломе голени – скелетное за пяточную кость и клеевое за бедро. Ногу подвешивали на трёх полотняных петлях-гамаках к балканской раме – за бедро, голень и стопу.
Такое вытяжение было многопредметным – для его осуществления требовались до 95 деталей. Оно ещё называлось свободным, так как нога покоилась на гамаках, подвешенных к надкроватной раме. В Харьковском НИИ травматологии и ортопедии было издано три монографии, посвящённых постоянному вытяжению – в 1940г.,1960г. и 1972г., авторы Н.П.Новаченко и Ф.Е.Эльетберг.
Немецкий травматолог профессор Белер (BÖhler) сконструировал для лечения вытяжением переломов бедра и голени шину, которая используется травматологами до сих пор – её называют шиной Белера.
В истории постоянного скелетного вытяжения надо непременно сказать о профессоре Н.К. Митюнине, который предложил демпферировать системы постоянного вытяжения стальными пружинами – демпферами, шарикоподшипниковыми блоками и капроновой леской.
В 1968г., уже будучи заведующим нашей кафедра, он дал доценту В.В.Ключевскому тему докторской диссертации, посвящённую совершенствованию постоянного скелетного вытяжения. Она была защищена в феврале 1975г. в г. Санкт-Петербурге. В этой диссертации В.В.Ключевский, записывая на потенциометр колебания силы вытяжения, доказал необходимость демпферирования систем постоянного вытяжения стальными пружинами, капроновой леской вместо хлопчатобумажных шнуров и шарикоподшипниковыми блоками вместо роликовых. Если в «жёстких» системах эти колебания были больше силы вытяжения в 2-3 раза, то-есть были надпологовыми, то в демпферных системах они были меньше порога различения поперечно-полосатой мышцы человека. Постоянство силы вытяжения позволяло репонировать отломки меньшими по величине грузами.
Мы унифицировали системы вытяжения, исключив вспомогательное накожное вытяжение. Для создание любой системы вытяжения при различных по локализации переломов теперь требовалось не более 8-9 деталей.
В диссертации В.В.Ключевский доказал, что поднятие ножного конца кровати для противовытяжение нефизиологично для больного и трения больного о постель при использовании демпферных систем достаточно для противовытяжение. Летальность пожилых и стариков при лечении вытяжением переломов верхнего отдела бедренной кости уменьшилась в 4 раза.
Устранение смещений отломков по ширине боковыми вправляющими петлями В.В. Ключевским было заменено боковым скелетным вытяжением за ступенеобразно изогнутые спицы (Block и Růkert, 1934г.).
Была исключена возможность смещения спиц и нагноения мягких тканей из-за этого вытяжением за две спицы со штыкообразными изгибами.
Скелетное вытяжение с нашими совершенствованиями его изложено в двух монографиях и в главах 3-х изданий руководства «Хирургия повреждений». Шины с демпферными устройствами выпускаются индустриально.
За последние 10 лет постоянное скелетное вытяжение используется в отечественных и зарубежных клиниках как средство первичной лечебной иммобилизации переломов. Как самостоятельный метод лечения переломов оно не применяется из-за длительности лечения вытяжением (от4 до 8 недель) и необходимости завершения его клинической глухой гипсовой повязкой со всеми её отрицательными сторонами, превращающими его в нефункциональный метод.
Но до сих пор оно широко применяется как метод первичной лечебной иммобилизации на период подготовки больного к операции остеосинтеза.
В огромных по территории северных и восточных регионах России есть организационные трудности транспортировки больных с переломами длинных костей (плечо, бедро, голень) на этап специализированной помощи для оперативного лечения. Поэтому в нашем последнем руководстве «Протоколы диагностики и лечения пострадавших с изолированными механическими повреждениями и политравмой на этапах медицинской эвакуации в Ярославской области», Ярославля, 2017 – 2018г.г. мы даём протоколы лечения вытяжением на этапе квалифицированной и хирургической и травматологической помощи (ЦРБ) переломов диафиза плечевой кости, вертельных переломов и переломов костей голени. Но необходим передвижной рентгеновский аппарат для выполнения снимков на вытяжении в палате.
Внутренний остеосинтез
Он осуществляется стержнями, пластинами и винтами.
История внутреннего остеосинтеза переломов начинается с 1862 года, когда американский хирург Гайланд (Gailand) выполнил остеосинтез несросшегося перелома бедренной кости круглым полым стержнем из нержавеющей стали. Он рассверливал костные каналы отломков по диаметру стержня.
Большой вклад в историю внутреннего остеосинтеза внесли немецкие ортопеды, в частности Кюнгер (Künther).
Революционным в мировой травматологии и в Советском Союзе было предложение профессора Н.К. Митюнина внутренний остеосинтез выполнять стержнями прямоугольного сечения из титановых сплавов ВТ1, ВТ2, ВТ5, ВТ6. Он на эту тему защитил в 1966 году докторскую диссертацию.
Основные принципы остеосинтеза переломов длинных костей титановыми стержнями прямоугольного сечения по Митюнину:
1. Стержень прямоугольного сечения заклинивается своими острыми гранями в стенках костного канала отломков, обеспечивая многоточечную фиксацию перелома, поэтому костный канал рассверливать не надо (как это предложил Кюнгер).
2. Стержень должен быть проведён на максимальную длину отломков, чтобы концы его заклинивались в метафизах и мелкоячеистой прочной кости эпифиза. Потому длина стержня определяется хирургом на операции из унифицированной по длине заготовки.
3. Для остеосинтеза переломов используются заточенные должным образом концы стержней и моделированные тяги, чтобы при ретроградном их вбивании они выходили из кости в нужной для хирурга точке.
4. Стержень должен быть моделирован в соответствии с физиологической кривизной кости (бедренная кость, плечевая в н/3, лучевая - физиологическая варусная кривизна).
5. Для фиксации переломов выше и ниже места равномерного сужения костной трубки (истмус) надо использовать два-три плоских стержня прямоугольного сечения с их разведением.
6. При остеосинтезе надо очень бережно относиться к надкостнице и мышцам – не обдирать их от кости. Это теперь называют «биологичный остеосинтез». Самый биологичный – это закрытый остеосинтез, когда место перелома не обнажается. Сейчас это возможно для почти каждого больного, так как стержни вводят антеградно под контролем ЭОПа.
После Н.К. Митюнина мы продолжили его направление по остеосинтезу титановыми стержнями прямоугольного сечения - это докторские диссертации Г. А. Суханова, Е.В.Зверева, И.И.Литвинова, кандидатские диссертации А.А.Дегтярёва, А.Д.Джурко, И.Н.Соловьёва, С.М.Сметанина, А.Г, Разанкова, А.А.Рыжкина и др.
В настоящее время травматологи всего мира ( и в России) при остеосинтезе переломов пользуются технологиями и констукциями ортопедов швейцарской ассоциации (АО/АSIF), отработанной до мелочей за последние 50 лет.
Дата: 2019-07-30, просмотров: 1308.