Шок – это нарушение функции всех органов и систем в ответ на тяжёлую травму.
Причины шока - боль и кровопотеря. А. Н. Беркутов (военно-полевой хирург, зав. кафедрой ВПХ Ленинградской ВМА) говорил на лекциях слушателям: «Сколько собаке по лапе молотком не бейте (боль!), но шока не будет, пока не создадите кровопотерю».
Некоторые авторы (Шумахер, 1967г.) предлагали новое определение шока - травмогемморагический шок, подчёркивая значимость кровопотери в патогенезе шока.
Профессор Н.К. Голобородько (2003г.), зав. отделом реанимации Харьковского НИИ скорой помощи предложил новый термин - «травматический шок человека», так как некоторые серьёзные воззрения на патогенез и лечения шока у патофизиологов и клинистов часто расходятся.
Кровопотеря имеет место при всякой травме (особо стоит ожоговый шок!).
Очень важно каждому госпитализируемому с травмой определить величину кровопотери.
О возможной большой кровопотере при открытом повреждении и наружном кровотечении говорят:
- кровотечение из раны и его характер,
- пропитывание кровью одежды и кровь возле пострадавшего,
- общие признаки кровопотери - бледность кожи и слизистых, похолодание дистальных отделов конечностей, частый пульс, снижение максимального АД.
О возможной большой кровопотере при закрытых повреждениях говорят:
- общие признаки кровопотери,
- признаки накопления крови в той или иной полости (плевральной, брюшной),
- при желудочном или кишечном кровотечении (острая язва при шоке) нарастающая анемия пострадавшего и чёрный стул (на пальце при исследовании прямой кишки).
При закрытых переломах всегда имеет место кровопотеря: позвоночник - до 1 литра,
таз - от 1 до 3 литров,
бедро - до 2,5 литров,
голень - до 1,5 литров,
плечо - до 1 литра,
Необходимо вспомнить, что объём циркулирующей крови (ОЦК) у мужчин равен 7% веса тела, а у женщин - 6,5%.
По данным военно-полевых хирургов (Е.К.Гуманенко, 2008 г):
кровопотеря до 10% ОЦК не даёт нарушений гемодинамики. Я с этим не согласен!
кровопотеря от 10% до 20% ОЦК - небольшая бледность, слабость, пульс учащается до 100, max АД не меньше 100 мм рт. ст.;
кровопотеря от 20% до30% ОЦК - резкая бледность, холодный пот, адинамия, пульс чаще 100, max АД ниже 100 мм рт. ст., почки фильтруют мочу;
кровопотеря более 30% ОЦК - резкая бледность, расстройство сознания, пульс до 140, АД ниже критического, анурия.
Критическое АД - это давление, при котором почки перестают фильтровать мочу.
В ВПХ пользуются следующими приёмами определения примерной величины кровопотери.
- По объёму открытого повреждения:
малая рана (ладонь, кулак) - 10% ОЦК,
средняя рана (до 2-х ладоней) - 20% ОЦК,
большая рана (до 3-х ладоней) - 30% ОЦК,
очень большая рана (до больше 3-х ладоней) – 40% - 50% ОЦК.
- По локализации перелома:
таз - от 1 до3 литров,
бедро - 2,5 литра,
голень - до 21,5 литра,
плечо - до 1 литра.
- По показателям пульса и max АД
Индекс шока - отношение частоты пульса к max АД , в норме он равен 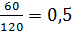 .
.
Если индекс шока равен 1,0 то кровопотеря 1 литр,
если 1,5 - то 1,5 литра,
если 2 - то 2 литра.
Но индекс шока уменьшает кровопотерю на 15%, поэтому к определённой по индексу шока кровопотере надо ещё добавить ещё 15%.
- По концентрационным показателям крови, то есть по показателям гемодилюции.
Этот метод ВПХ Барашкова, но он приемлем только для военно-полевой хирургии, когда раненый поступает на этап квалифицированной помощи спустя сутки и более после травмы.
Это нормограмма Дженкинса (В.Ф.Пожарчский, 1983г.). Она есть как практический навык в ваших тетрадях и книге «Хирургия повреждении».
Величина кровопотери может быть определена по формуле:
Кровопотеря = ОЦКд × 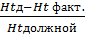
Следует отметить, что в мирное время, когда пострадавший поступает в лечебное учреждение вскоре после травмы, показатели красной крови (число эритроцитов, гемоглобин, гематокрит) могут быть нормальные или на нижней границе нормы – надо повторить анализ через сутки.
Патогенез шока
Первое место в патогенезе шока занимает циркуляторная недостаточность из-за кровопотери.
Компенсацию гиподинамики при шоке обеспечивают стресс-гормоны. Это в первую очередь адреналин. Он увеличивает сократительную функцию миокарда и обеспечивает централизацию кровообращения при шоке. В компенсации гемодинамики при шоке оказывают также влияние АКТГ, ангиотензин, альдостерон и др.
Гемодинамические нарушения при шоке проявляются как в системе макроциркуляции, так и как в системе микроциркуляции (это сосуды в диаметре менее 100 микрон). В крупных сосудах синдром гипоциркуляции развивается по следующему сценарию - в ответ на прогрессирующий дефицит ОЦК возникает артериальная и венозная гипотензия, возрастает число сердечных сокращений, увеличивается, а затем падает периферическое сопротивление - тотальная капилляропатия – патологическое депонирование крови.
Изменение микроциркуляции развивается фазно. Вначале происходит спазм артериол и прекапилярных сфинктеров в нежизненно важных органах – кожа подкожная клетчатка, мышцы, кости. Это способствует шунтированию крови по артерио-венозным шунтам и обеспечивает кровоснабжение жизненно важных органов – сердца, лёгких, мозга, печени, почек и кишечной стенки. Это и есть централизация кровоснабжения.
Но централизация кровоснабжения долго продержаться не может. Истощаются стресс-гормоны. Нарастает гипоксия нежизненно важных тканей, снимается спазм артериол, открываются прекапиллярные сфинктеры, развивается паралич венул. Капиллярное русло нежизненно важных органов переполняются кровно. Это ещё более уменьшает ОЦК. Децентрализации кровообращения приводит к падению max АД, ещё большему учащению пульса.
В капиллярах развивается внутрисосудистое свёртывание крови, проявляющееся агрегацией (склеиванием) форменных элементов крови, прогрессирует гипоксия всех тканей, переходящая в их некробиоз. Смерть клеток тканей обусловливает необратимость шока. Необратимый шок наступает, если АД ниже критического уровня остаётся на 2 и более часов.
Патофизиологи различают 2 фазы течения клока эректильную (возбуждения) и торпидную (торможения).
Никто из клиницистов никогда не видел эректильную фазу травматического шока человека. Поэтому считаю, что можно о ней и не говорить.
Торпидный шок мы делим на фазу скрытой декомпенсации (или шок I степени тяжести), когда PS не чаще 100 в минуту, max АД не ниже 100 мм рт.ст., почки больного фильтруют мочу, состояние больного средней степени тяжести и фазу явной декомпенсации, когда PS чаще 100 в минуту, max АД ниже 100 мм рт.ст., состояние больного тяжёлое.
Фаза явной декомпенсации делится на:
шок средней степени тяжести, когда PS чаще 100, но реже 120 в минуту, АД ниже 100 мм рт.ст., но больше критического, почки фильтруют мочу, состояние больного тяжёлое;
шок тяжёлый - PS чаще 120 в минуту, max АД ниже критического, почки не фильтруют мочу, состояние больного крайне тяжёлое. Он бледен, дыхание учащено, поверхностное, сознание спутанное периферические отделы конечностей холодные;
и, наконец, шок терминальный – PS и АД на периферии не определяются. Термальный шок проявляется тремя периодами -
предагония - дыхание ритмичное, агония - дыхание аритмичное и остановка дыхания и сердца - клиническая смерть .
Обратите внимание, что фаза явной декомпенсации и три её степени тяжести - шок средней тяжести, тяжёлый и терминальный шок имеют чёткие критерии.
Наоборот, их нет в фазе скрытой декомпенсации.
Мы предлагаем, и это доказано в докторской диссертации нашего сотрудника К.А.Гураля (2007г.), критерием фазы скрытой декомпенсации (так называемый «лёгкий шок») считать кровопотерю более 10% ОЦК. А это - изолированные переломы позвоночника, перелом таза, бедренной кости (и вертельной у людей пожилого и старческого возраста), костей голени плечевой кости и, конечно, любая политравма (множественные переломы и сочетанные повреждения). Изолированные травмы таза, позвоночника, бедра, костей голени и плеча тем более надо относить к фазе скрытой декомпенсации, поскольку при них больным часто не оказывается должная первая медицинская помощь (ФАП, здравпункт, бригада скорой помощи) - часто не осуществляется корректная транспортная иммобилизация (особенно при переломах бедра и плеча) и не производится совсем инфузионная терапия.
И ещё одна причина скрытого течения шока у больных с политравмой (а это кататравма, ДТП, избиение) - это часто сопутствующие политравме повреждения мозга (у 65 - 67,5 пострадавших с политравмой). Травма мозга маскирует шок. Максимальное АД при травме мозга не снижается часто ниже 100 мм рт.ст.!!!
Клиника фазы скрытой декомпенсации шока:
- кожные покровы обычной окраски или бледные,
- сознание ясное, если нет сопутствующей ЧМТ,
- дыхание не учащено,
- дистальные отделы конечностей или обычной температуры или холодные. Температурный показатель шока (Т прямой кишки всегда больше температуры тыла первого пальца стопы возле ногтевого ложа не более чем на 5°, при шоке эта разница больше 5°. В приёмном покое должен быть медицинский электротермометр.).
- Пульс обычной частоты или учащённый до 100 в минуту.
- Максимальное АД более 100 мм рт.ст.
- У всех пациентов через 6 часов после травмы имеет место стресс- реакция - изменение индекса л/с (отношение количества лимфоцитов к числу сегментоядерных нейтрофилов). В норме этот показатель 0,5 - 0,7. В фазе скрытой декомпенсации он менее 0,5 и даже 0.3 .
У детей и лиц пожилого и старческого возраста травматический шок протекает тяжелее.
Маскируют шок:
- травма черепа и мозга,
- алкогольное и наркотическое опьянение.
Шок имеет свои особенности клинического течения и проявления:
- при травме черепа и мозга;
- при открытом и закрытом повреждении груди (открытый пневмоторакс, закрытый клапанный и напряжённый пневмоторакс, гемоторакс, пульманит, ателектаз лёгкого, ушиб сердца, синдром сдавливания груди);
- при открытых и закрытых повреждениях живота с кровотечением в брюшную полость и (или) повреждением полых органов живота - нарастающая интоксикация из-за присоединяющегося перитонита;
- при переломах заднего полукольца таза (большая кровопотеря, нарастающая); большая забрюшинная гематома (парез кишечника!);
- при сопутствующих перелому длинных костей повреждениях магистральных сосудов - компенсированная ишемия переходит в декомпенсированную и присоединяется интоксикация;
- при синдроме длительного давления конечностей (интоксикация и большая плазмопотеря после освобождения).
Дата: 2019-07-30, просмотров: 350.