Разрез кожи длиной 7-8 см ведут по проекционной линии. После рассечения подкожной клетчатки, поверхностной и собственной фасций отводят крючками медиально m. tibialis anterior и латерально - m. extensor digitorum longus. В нижней трети голени нужно проникнуть между m. tibialis anterior и m. extensor hallucis longus. Артерия с сопровождающими венами расположена на межкостной мембране. Кнаружи от нее лежит n.peroneus profundus (Рис.24).
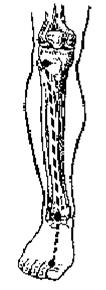
Рис. 24. Проекционная линия a.tibialis anterior
ОБНАЖЕНИЕ A.TIBIALIS POSTERIOR
Проекционная линия артерии проходит от точки, находящейся на 1 см кзади от внутреннего края большеберцовой кости (вверху), до середины расстояния между внутренней лодыжкой и ахилловым сухожилием (внизу).
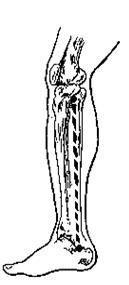
Рис. 25. Проекционная линия a.tibialis posterior
Обнажение a.tibialis posterior в средней трети голени. Разрез кожи длиной 7-8 см ведут по проекционной линии. Послойно рассекают подкожную клетчатку, поверхностную и собственную фасции голени. Медиальный край m.gastrocnemius крючком отводят кзади. Разрезают по ходу волокон m.soleus, отступя 2-3 см от линии прикрепления ее к кости, и крючком отводят край мышцы кзади. Артерию отыскивают за глубоким листком собственной фасции голени, которую рассекают по желобоватому зонду и отделяют её от сопровождающих ее вен и проходящего кнаружи n.tibialis (Рис.25).
ОБНАЖЕНИЕ A.CAROTIS COMMUNIS
Проекционная линия a . carotis communis проходит по биссектриссе угла, образованного m . o m о h уо ideus et m . sternocleidomastoideus или по переднему краю m . sternocleidomastoideus или на середине расстояния между углом нижней челюсти и сосецвидным оторостком к грудино-ключичному сочленению. Производится во всех участках ее протяжения; удобнее подходить к ней в пределах сонного треугольника. Разрез проводят по переднему краю m.sternocleidomastoideus с уровня верхнего края щитовидного хряща вниз длиной 5—6 см. Рассекают кожу, клетчатку, поверхностную фасцию с m. р1аtуzmа, влагалище m.sternocleidomastoideus. Мышцу выделяют тупым путем и смещают крючком кнаружи. Через тонкий задний листок фасциального ложа обычно просвечивает m. оmоhуоideus, составляющая угол с m.sternocleido-mastoideus. По биссектрисе угла расположена темная полоса, соответствующая v.jugularis interna. Часто операционное поле пересекает гаmus suреriог аnsа сеrviсаlis, иннервирующая передние шейные мышцы. Нерв отводят кнутри, v.jugularis interna — кнаружи. С помощью желобоватого зонда вскрывают фасциальное ложе m.sternocleidomastoideus. Сосуд тупо выделяют и обнажают на протяжении 3 см.
Перевязка a.carotis communis приводит к выпадению функции различных отделов мозга, а в 30%' случаев — к смерти. Это вызывается недостаточностью анастомозов виллизиева круга (Рис.26).
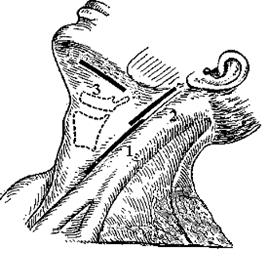
Рис. 26. Проекционные линии разрезов для обнажения:
1) a.carotis communis, v.jugularis interna; 2) a.carotis externa; 3) a.lingualis
ОБНАЖЕНИЕ A.CAROTIS EXTERNA
Делают разрез длиной 5—б см по переднему краю m.sternocleido-mastoideus или по проекции сосуда (от середины расстояния между углом нижней челюсти и сосцевидным отростком до грудино-ключичного сочленения) от угла нижней челюсти вниз. Рассекают кожу, клетчатку, поверхностную и собственную фасции шеи. Следуя тупым путем, хирург смещает в сторону перекрывающие рану венозные стволы и n.hypoglossus. Артерия отличается от a.carotis interna наличием на шее отходящих от нее ветвей. Чтобы не образовалось тромба в a.carotis interna в результате лигирования, следует с ней обращаться бережно. Лигатуру накладывают выше первой ее ветви (a.thiroidea superior). При этом сохраняется больше условий для восстановления кровообращения в периферической части a.carotis externa и меньше условий для образования тромба в перевязанном конце.
ОБНАЖЕНИЕ A. LINGUALIS
Проекционная линия проходит параллельно краю тела нижней челюсти посере дине расстояния между ним и большим рожком подъ язычной кости, начиная от переднего края m . masseter. Рассекают кожу, клетчатку, поверхностную фасцию с m. рlatysmа. По желобоватому зонду вскрывают влагалище поднижнечелюстной железы, сберегая проходящую лицевую вену. После вывихивания железы вверх и кнутри во избежание повреждения протока выделяют пироговский треугольник, составленный m. mylohyoideus, сухожилием заднего брюшка m. digastricus и п. hуроglossus. В пределах треугольника тупо раздвигают m. hуоglоssus. Сразу под мышцей обнаруживают a.lungualis, которую лигируют. При неосторожных действиях можно разрушить стенку глотки. В необходимых случаях артерию перевязывают в пределах сонного треугольника.
ОБНАЖЕНИЕ V.JUGULARIS INTERNA
Проекционная линия v . jugularis interna проходит по биссектриссе угла, образованного m . om о h уо ideus et m . sternocleidomastoideus или по переднему краю m . sternocleidomastoideus или на середине расстояния между углом нижней челюсти и сосцевидным отростком к грудино-ключичному сочленению. Обнажение производят через разрез, выполненный так же, как для обнажения a.carotis communis. При ранении вены проводят предварительную остановку кровотечениия путем тампонады и затем отыскивают и перевязывают центральный конец сосуда, учитывая, что через него может засасываться воздух. Попадание воздуха в сосуд распознаётся по характерному свистящему звуку и по пенистой крови, выделяющейся из вены, особенно при кашле. Далее лигируют головной конец вены. Если в ране образовался инфицированный тромб, то её следует вскрыть, тромб постараться удалить, вену перевязать. Перевязка вены у основания черепа и ключицы не всегда удаётся. В этих случаях прибегают к тугой тампонаде раны. Тампоны извлекают не ранее 4-го дня.
СОСУДИСТЫЙ ШОВ
Требования к сосудистому шву:
1. Сосудистый шов должен быть герметичным;
1) - швы накладывают атравматической иглой, отступя 1-2 мм от края сосуда соблюдая одинаковое для герметичности 1-2 мм расстояние между ними. При наложении сосудистого шва на сосуды небольшого диаметра (при микрохирургических операциях) расстояние между швами будет менее 1 мм в микронах.
2) – сшиваемые участки должны соединяться внутренними оболочками (интимой ) сосуда.
2. На месте сосудистого шва не должно быть тромбообазования и тромбирования;
1) – шов не должен суживать просвет кровеносного сосуда.
2) – после наложения шва с кровью проходящей по сосуду должно контактировать как можно меньше шовного материала.
3) – перед затягиванием последнего шва необходимо удалить воздух из просвета сосуда.
4) – узлы сосудистого шва всегда должны быть на наружной оболочке сосуда.
3. Сосудистый шов должен быть достаточно прочным;
1) – шовный материал должен быть не рассасывающийся (синтетическая- мононить, или шелковая с покрытием).
2) – при наложении циркулярного сосудистого шва диастаз (промежуток) между концами сосуда не должен превышать 4 см. При диастазе больше 4 см и сближений концов сосуда наложенные швы будут прорезаться, и концы сосуда разойдутся.
Классификация ручных сосудистых швов.
1. Круговые или циркулярные сосудистые швы по всей окружности сосуда.
2. Боковые сосудистые швы ( при неполном повреждений сосуда).
1.Краевые непрерывные швы;
а) – обвивные,
б) - выворачивающие,
в) – П – образные (матрасные).
2. Отдельные узловые швы;
а) – простой узловой шов,
б) – П – образный узловой шов.
3.Инвагинационные швы;
а) – швы с одинарной манжеткой,
б) – швы с двойной манжеткой.
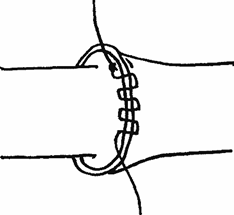
Рис.27. Выворачиващий матрацный непрерывный
циркулярный сосудистый шов
А.А. Полянцев (1945) для сближения концов сосудов использовал два П-образных шва, которые позволяют вывернуть края сшиваемых сосудов. Эти швы без угрозы их прорезания можно применять при некотором избытке сосудистой стенки в зоне сшивания. Между двух П-образных швов он накладывал обычный непрерывный обвивной шов (рис. 28).
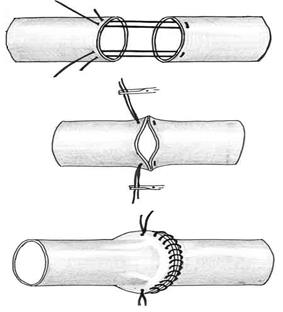
Рис. 28. Отдельные моменты циркулярного выворачивающего
шва сосудов по А.А. Полянцеву
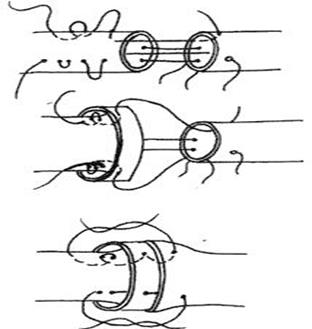
Рис. 29. Инвагинационный шов
Техника (основные этапы операции):
1.Оперативный доступ - по проекционной линии сосудисто-нервного пучка или через рану.
2.Мобилизация – вскрытие фасциального футляра сосудисто-нервного пучка и отделение элементов друг от друга. Этот этап включает наложение сосудистых зажимов Гепфнера или турникета, отступя от концов сосуда на 1-2 см.
3.Выполнение сосудистого шва одним из выбранных способов.
4.Зашивание раны.
Выполнение циркулярного краевого непрерывного обвивного сосудистого шва Карреля (Рис.30):
а) – производится лезвием безопасной бритвы удаление на 2-3 мм адвентициальной оболочки сосуда от конца, для плотного соприкосновения интимы.
б) – сшиваемы концы сближаются с помощью 3-х швов (ситуационных или фиксационных) держалок. Швы держалки накладываются на равном расстоянии друг от друга по окружности сосуда и концы узла нити не обрезаются.
в) – растягиваются швы-держалки. При растягивании швов-держалок сосуд приобретает форму треугольника, что исключает повреждение иглой при наложение обвивного шва противоположной стенки сосуда.
г) – используя одну из нитей шва-держалки, накладывается непрерывный обвивной шов с интервалом не более 1 мм. По окончании сшивания краев сосуда одной грани треугольника, нить используемую для наложения шва, связывают с одной из нитей шва держалки и точно также зашиваются обе оставшиеся грани треугольника. При необходимости сосуд ротируется (разворачивается) вдоль его длинной оси за нити швов-держалок.
д) – редкими узловыми швами зашивается фасциальное влагалище сосудисто-нервного пучка.
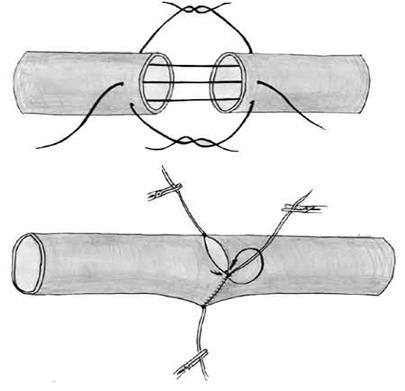
|
Рис. 30. Отдельные моменты наложения сосудистого шва по Каррелю
Дата: 2019-03-05, просмотров: 421.