Исследование желудочно-кишечного тракта состоит из осмотра, пальпации и перкуссии. Аускультация используется в хирургической практике.
Осмотр. При общем осмотре отмечают окраску кожных покровов (бледность, желтушность), наличие высыпаний, геморрагий, расчесов, расширение венозной сети на передней брюшной стенке и боковых поверхностях живота, стрий, рубцов и др.
Осмотр живота проводят в горизонтальном и вертикальном положении больного, обращается внимание на участие в акте дыхания, форму, симметричность, размеры, наличие видимой на глаз перистальтики желудка и кишечника. В положении лежа у детей старшего возраста живот располагается чуть ниже уровня грудной клетки, у детей грудного и раннего возраста живот несколько возвышается над ее уровнем. Форма и размеры живота зависят от типа телосложения пациента (при астеническом типе живот обычно небольшой, при гиперстеническом – его размеры иногда весьма значительны). Для оценки степени участия мышц брюшной полости в акте дыхания больного просят «надуть живот», а затем втянуть его. При раздражении брюшины больной щадит при дыхании соответствующую область живота. Обязателен осмотр ануса; выявляются трещины слизистой оболочки, выпадения прямой кишки, зияние ануса.
У здорового ребенка слизистая оболочка ротовой полости и зева равномерно розовая, зубы белые, язык влажный, розовый и чистый; миндалины не выходят за пределы дужек.
Для осмотра полости рта ребенка младшего возраста рекомендуется использовать помощь родственников или медицинского персонала. Ребенка сажают на колени взрослому лицом к врачу, ноги ребенка зажимают между своими коленями, руками фиксируют руки и туловище ребенка. При осмотре полости рта врач левой рукой придерживает голову ребенка, а правой проводит исследование с помощью шпателя или ложки. Необходимо осмотреть слизистую оболочку губ, щек, десен, мягкого и твердого неба, языка и зева. Обращается внимание на окраску слизистой оболочки, ее влажность, наличие гиперемии, изъязвлений, афт, молочницы, пятен Филатова-Коплика, разрыхления и кровоточивости десен. Исследуется состояние языка (глоссит, макроглоссия, язвы, налеты, сосочки, «географический» язык и др.) и зубов (количество, постоянные или молочные, наличие кариеса, налеты на зубах).
Для осмотра зева необходимо ввести шпатель до корня языка и умеренным надавливанием книзу добиться широкого открытия рта. Язык при этом должен находиться в полости рта. Обращается внимание на величину миндалин, наличие гиперемии, налетов.
Пальпация. Для правильной пальпации живота врач садится справа от больного, лицом к нему. Ребенок должен лежать на спине со слегка согнутыми ногами в тазобедренных и коленных суставах. Руки должны быть вытянуты вдоль туловища, голова ребенка должна быть на одном уровне с туловищем. Полноценное проведение пальпации живота затруднено у детей с ожирением, метеоризмом, физически тренированных, больных с асцитом.
Поверхностная или ориентировочная пальпация осуществляется путем легкого надавливания на переднюю брюшную стенку. Последовательно обследуются все отделы живота против часовой стрелки, начиная с левой подвздошной области, следуя к левому подреберью, в эпигастрий, правое подреберье, правую подвздошную область, надлобковую область, и, наконец, по передней срединной линии снизу вверх к эпигастрию. Поверхностная пальпация живота выявляет напряжение брюшной стенки, опухолевые образования, болезненность. У детей периода новорожденности следует пальпировать пупочное кольцо и околопупочные сосуды.
Напряжение передней брюшной стенки может быть активным и пассивным. Для исключения активного напряжения необходимо отвлечь внимание ребенка. При этом активное напряжение живота исчезает, а пассивное – сохраняется.
Поверхностная пальпация позволяет определить зоны кожной гиперчувствительности (зоны Захарьина-Геда): холедуходуоденальная (правый верхний квадрант), эпигастральная, панкреатическая (в виде полосы в мезогастрии от пупка до позвоночника), Шоффара (рис. 9), аппендикулярная (правый нижний квадрант), сигмальная (левый нижний квадрант) и др.
Поверхностная пальпация живота позволяет обнаружить значительно увеличенные органы брюшной полости (печень, селезенку) или крупную опухоль.
Глубокая методическая скользящая пальпация позволяет оценить различные свойства пальпируемых органов с помощью скольжения по их поверхности. Обычно начинают с пальпации толстой кишки: сигмовидной кишки, слепой кишки и поперечно-ободочной кишки. Затем проводится пальпация печени, селезенки, поджелудочной железы и мезентериальных лимфатических желез.
Глубокая методическая скользящая пальпация живота включает в себя следующее: 1) правильную постановку руки – правую руку с несколько согнутыми пальцами (или обе руки) кладут на переднюю поверхность брюшной стенки таким образом, чтобы кончики 1-4 пальцев располагались вдоль пальпируемого органа и перпендикулярно его поверхности; 2) смещение кожи вверх и формирование кожной складки; 3) погружение пальцев пальпирующей руки в глубь брюшной полости во время выдоха больного; 4) скольжение пальцев пальпирующей руки по поверхности органа и «перекатывание» их через пальпируемый орган. При глубокой пальпации живота оцениваются следующие свойства пальпируемых органов: локализация, протяженность, форма, диаметр, консистенция, характер поверхности, подвижность, наличие болезненности и урчания.
Одним из важнейших условий проведения глубокой пальпации органов брюшной полости является знание их проекции на переднюю брюшную стенку (рис. 10)
Левая подреберная область: кардиальный отдел желудка, хвост поджелудочной железы, селезенка, левый изгиб ободочной кишки, верхний полюс левой почки.
Эпигастральная область: желудок, двенадцатиперстная кишка, тело поджелудочной железы, левая доля печени.
Правая подреберная область: правая доля печени, желчный пузырь, правый изгиб ободочной кишки, верхний полюс правой почки.
Левый и правый боковые области (фланки): нисходящий и восходящий отделы ободочной кишки, нижние полюсы левой и правой почек, часть петель тонкой кишки.
Пупочная область: петли тонкой кишки, поперечная ободочная кишка, горизонтальная часть двенадцатиперстной кишки, большая кривизна желудка, головка поджелудочной железы, ворота почек, мочеточники.
Левая подвздошная область: сигмовидная кишка, левый мочеточник.
Надлобковая область: петли тонкой кишки, мочевой пузырь.
Правая подвздошная область: слепая кишка, терминальный отдел подвздошной кишки, червеобразный отросток, правый мочеточник.
Пальпация толстого кишечника (рис. 11, 12, 13).
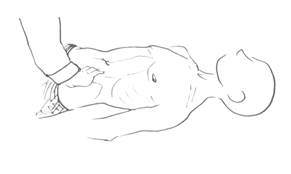
| Рисунок 11 Пальпация сигмовидной кишки |
Сигмовидная кишка расположена в левой подвздошной области, имеет косой ход. Пальпирующую кисть располагают перпендикулярно ходу кишки таким образом, чтобы кончики пальцев находились в проекции сигмовидной кишки. Складку кожи смещают кнаружи от кишки. В норме сигмовидная кишка прощупывается в виде гладкого, умеренно плотного тяжа диаметром 2-3 см, смещаемого в пределах 3-5 см.
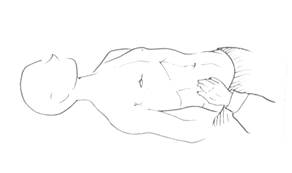
| Рисунок 12 Пальпация слепой кишки |
Слепая кишка находится в правой подвздошной области и имеет косой ход. Пальпирующую кисть располагают так, чтобы кончики пальцев находились в проекции слепой кишки. Складку кожи смещают от кишки к пупку. В норме слепая кишка имеет форму гладкого мягкого эластического цилиндра диаметром 3-4 см, смещаемого в пределах 2-3 см, урчит при надавливании.
Восходящий и нисходящий отделы толстой кишки расположены в боковых областях живота. Используется бимануальная пальпация. Пальпирующую руку располагают в боковом фланке поперечно ходу кишки так, чтобы основание ладони было направлено кнаружи, а кончики пальцев находились на 2 см латеральнее наружного края прямой мышцы живота. При формировании складки кожу сдвигают по направлению к пупку и пальпируют изнутри кнаружи. Одновременно пальцами другой руки надавливают на поясничную область, приближая заднюю брюшную стенку к пальпирующей руке. Восходящий и нисходящий отделы толстой кишки представляют собой умеренно плотные безболезненные цилиндры диаметром около 2 см.
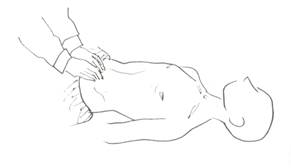
| Рисунок 13 Билатеральная пальпация поперечно-ободочной кишки |
Поперечную ободочную кишку пальпируют в пупочной области обеими руками непосредственно через толщу прямых мышц живота. Кожную складку сдвигают в сторону эпигастральной области и пальпируют сверху вниз. В норме поперечная ободочная кишка располагается на уровне пупка или на 1-2 см ниже его уровня и пальпируется в виде умеренно плотного цилиндра диаметром около 2-3 см. Она безболезненна, легко смещается.
Пальпация печени. Различают два основных вида пальпации печени. В первом случае пальцы пальпирующей руки располагаются параллельно границе печени, и производится легкое скользящее движение сверху вниз. Этот метод пальпации печени обычно используют при обследовании детей грудного и младшего возраста. Во втором случае пальпирующую правую руку кладут плашмя на уровне пупка или ниже; левой рукой охватывают правую половину грудной клетки в нижнем отделе. Оставляя правую руку, глубоко введенной в брюшную полость, ребенка просят глубоко вдохнуть. При вдохе пальпирующая рука выводится из брюшной полости вперед и вверх. В этот момент определяют форму, очертания края печени, ее консистенцию, болезненность.
Пальпация селезенки проводится скользящим методом в положении больного лежа на спине. Начиная от левого подреберья, спускаясь вниз, постепенно ощупывают нижние границы селезенки (в случае увеличения), ее передний край и нижний полюс. На вдохе селезенка опускается. Пальпацию селезенки можно проводить в положении больного на правом боку. Врач кладет левую руку на левое подреберье, правая рука со слегка согнутыми пальцами располагается в левом подреберье. На глубоком вдохе селезенка спускается вниз, при этом пальпируется ее нижний полюс. Отмечается консистенция селезенки, характер поверхности, болезненность.
Пальпация поджелудочной железы. Пальпацию проводят в положении ребенка на спине с правой рукой, сжатой в кулак и подведенной под поясницу. Пальцы пальпирующей руки вводят в брюшную полость в левом верхнем квадранте. Поджелудочную железу пальпируют на выдохе в виде косой ленты, перекрывающей позвоночный столб. В норме определяется умеренная болезненность.
Пальпация мезентериальных лимфатических узлов. Пальпация проводится в зонах Штернберга (левый верхний квадрант и правый нижний квадрант). Пальцы правой руки вводят в брюшную полость по наружному краю прямой мышцы в указанных областях. При пальпации мезентериальных лимфатических узлов оценивают их количество, величину, болезненность, подвижность.
С целью выявления патологии органов брюшной полости существует болевая пальпация (определение болевых точек).
Точка Кера (пузырная точка) – место пересечения наружного края прямой мышцы живота с правой реберной дугой.
Точка Мейо-Робсона (болевая точка тела и хвоста поджелудочной железы) – находится на биссектрисе левого верхнего квадранта в верхней ее трети.
Точка Дежардена (болевая точка головки поджелудочной железы) – находится на биссектрисе правого верхнего квадранта на расстоянии 5 см от пупка.
Точка Боаса – определяется надавливанием в области поперечных отростков 10-11-12 грудных позвонков, характерна при язвенной болезни.
Точка Опенховского – определяется надавливанием в области остистых отростков 10-11-12 грудных позвонков, характерна при язвенной болезни.
Болевые симптомы при патологии органов пищеварения:
Симптом Георгиевского –Мюсси (frenicus симптом) – появление болезненности с правой стороны при надавливании симметрично между ножками грудинно-ключично-сосцевидной мышцы, симптом наблюдается при патологии печени и желчного пузыря.
Симптом Мерфи - появление болезненности в правом подреберье при вдохе у ребенка, находящегося в согнутом положении сидя, в момент введения пальцев правой руки врача в правое подреберье пациенту, симптом наблюдается при патологии желчного пузыря.
Симптом Ортнера –Грекова - появление болезненности в правом подреберье при поколачивании ребром ладони по реберным дугам, симптом наблюдается при патологии печени и желчного пузыря.
Симптом Менделя - появление болезненности при поколачивании согнутыми пальцами в области эпигастрия, симптом наблюдается при язвенной болезни.
Пальпаторное определение свободной жидкости в брюшной полости. Используется метод ундуляции. Для этого левую руку кладут на боковую поверхность передней брюшной стенки, а пальцами правой руки наносят короткий удар по брюшной стенке с другой стороны. Этот удар вызывает колебания жидкости, которые передаются на другую сторону и воспринимаются левой рукой в виде симптома волны. Рекомендуется, чтобы помощник врача положил ладонь ребром на середину живота и слегка нажал. Этим приемом ликвидируется передача волны по брюшной стенке или кишечнику.
• Правила подготовки пациента к эндоскопическому исследованию и УЗИ.
ПОДГОТОВКА ПАЦИЕНТА К УЛЬТРАЗВУКОВОМУ ИССЛЕДОВАНИЮ БРЮШНОЙ ПОЛОСТИ (ПЕЧЕНИ, ЖЕЛЧНОГО ПУЗЫРЯ, ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, СЕЛЕЗЕНКИ, ПОЧЕК)
Ультразвуковое исследование органов брюшной полости – это инструментальный метод исследования паренхиматозных органов (печени, селезенки, желчного пузыря, поджелудочной железы), основанный на отражении ультразвуковых волн от границ тканей с различной плотностью.
С помощью ультразвукового исследования возможно определение размеров и структуры органов брюшной полости, диагностика патологических изменений (конкременты, опухоли, кисты).
Преимуществом этого метода является его безвредность и безопасность для пациента, возможность проведения исследования при любом состоянии пациента, немедленное получение результатов.
Показания:
1) диагностика заболеваний органов брюшной полости.
Противопоказания: нет.
Оснащение рабочего места:
1) таблетки активированного угля 40 штук;
2) полотенце, простыня;
3) сорбит - 20 гр;
4) направление на исследование;
5) амбулаторная карта или история болезни.
Дата: 2019-02-02, просмотров: 416.