У ПОДРОСТКОВ
В подростковый период на формирующуюся эндокринную систему влияют многие факторы риска.
Эндокринная патология может развиться в результате как повышенной, так и пониженной продукции какого-либо гормона, а также при нарушениях транспорта гормона к тканям-мишеням, инактивации гормона, при несовершенном взаимодействии гормона с рецепторами клеток, при дефектах пострецепторных меха-
низмов. Все это следует учитывать в диагностике эндокринных заболеваний подростков, а также при их лечении и профилактике (Балаболкин М.И., 1993,1998; Дильман В.М., 1983; Старкова Н.Т., 1989; Шрайбер В., 1987, Шабалов Н.П. с соавт., 2003).
Следующие разделы книги посвящены обсуждению заболеваний желез внутренней секреции в подростковом периоде.
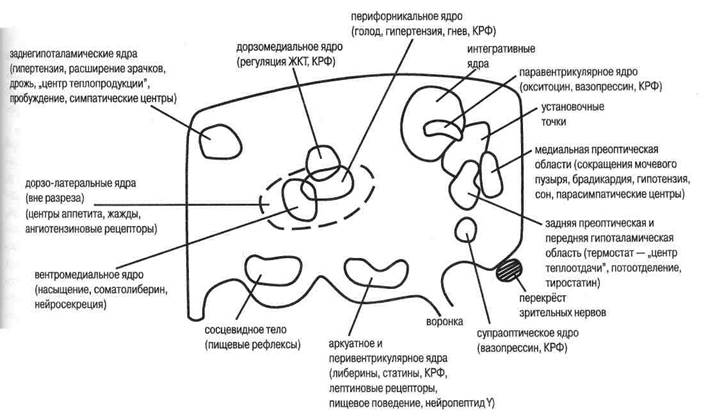
Рис. 13. Блок-схема функциональных зон и ядер гипоталамуса (по А. Гайтону. 1989). КРФ — кортиколиберип, ЖКТ — желудочно-кишечный тракт
37
Гипоталамо - гипофизарный
Нейросекреторныи комплекс
В норме и патологии
Гипоталамо-гипофизарный нейросекреторныи комплекс (ГГНСК) представляет собой высший нейроэндокринный трансмиттер организма, координирующий эндокринную регуляцию обмена веществ с работой вегетативной нервной системы и интегральными эмоционально-поведенческими реакциями лимбической системы (Ледерис К., Вил У., 1978).
Он состоит из нескольких важных отделов:
• гипоталамуса, рассматриваемого как отдел промежуточного мозга и центральное звено лимбической системы (рис. 13, 15);
• нейрогипофиза: передняя часть — срединное возвышение, задняя часть — собственно задняя доля гипофиза (рис. 14);
• аденогипофиза (передняя доля, существующая у всех индивидов, и промежуточная доля, сливающаяся у человека с передней, и как обособленное образование представленная только у плода, детей в возрасте до 1 года и при беременности).
Архетипы поведения человека, связанные с пищевыми, половыми, непроизвольными двигательными формами активности, эмоциями, положительным и отрицательным подкреплением действий и поддержанием температурного и метаболического гомеостаза контролируются лимбической системой (рис. 15). Лимбичес-
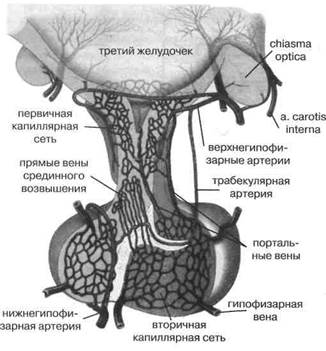
Рис. 14. Гипоталамо-гипофизарный нейросекреторный аппарат, его портальная система кровообращения (по В. Лингаппе с соавт., 1997)
38
кая система включает древнейшую часть коры — па-леокортекс (фронтоорбитальная кора, подмозолистая извилина, поясная извилина, парагиппокампальная извилина и крючок). Связанный двусторонней коммуникацией с неокортексом, палеокортекс поясом охватывает субкортикальные лимбические структуры — перегородку, параольфакторную область, эпиталамус, передние ядра чертога, часть базальных ганглиев, морской конёк, миндалину. В сердцевине этого лимба и находится гипота ламус—главный выходной информационный канал лимбической системы. Он связан с чертогом, куда стекается и где переключается сенсорная информация, касающаяся всех видов чувствительности. Медиальный пучок переднего мозга, пронизывающий его от палеокор-текса через подбугорье к ретикулярной формации, позволяет гипоталамусу иметь двустороннюю нервную связь с центрами вегетативной нервной системы в стволе мозга. Книзу гипоталамус переходит в воронку и соединяется ножкой с гипофизом через нервные проводники и портальную систему сосудов.
Гипофиз служит главным «интерфейсом» гипо таламуса во взаимодействии с периферическими железами внутренней секреции. В области подбугорья ге-матоэнцефалический барьер разрешает (через сосудистый орган концевой пластинки) доступ регуляторов и метаболитов к центральной нервной системе чтобы обеспечить канал обратной связи между мозгом и метаболизмом тела. Хотя гипоталамус обменивается сигналами с вышележащими отделами центрально» нервной системы, его регуляторные образования продолжают функционировать даже после отделения от них, что говорит о решающей роли гуморальных сигналов, пере носимых кровью, для работы его сервомеханизмов.
Гипоталамус вовлекается в реакции лимбической системой головного мозга и обеспечивает эмоциональный и поведенческий ответ лимбических структур адекватный рефлекторной и эндокринной гомеостази рующей реакции. Поэтому его можно считать центром обеспечивающим вегетативную основу эмоционально поведенческих реакций, что крайне важно для обуче ния и даже для специфически человеческих социальны форм адаптации. Гипоталамус может быть охаракте ризован как орган биосоциальной интеграции или аф фективный дирижёр поведения. Гипоталамус находит ся под контролем не только лимбической системы, но и эпифиза, вносящего в деятельность ГГНСК биорит мологические программы. На уровне гипоталамус фактически взаимодействуют внутренний и внешни миры, реализуются механизмы главнейших болезни и естественной смерти (Дильман В.М., 1983).
Немаловажно, что именно гипоталамус — это oт дел промежуточного мозга, занятый контролем уста новочных точек гомеостаза. Здесь имеются вегета
| тивные нервные центры, задающие термостатную установочную точку, массостатную установочную точку (Строев Ю.И. с соавт., 2003), осмостатную установочную точку, а также баростатические и другие центры поддержания балансовых констант организма. Физиологически это выражается в регуляции теплоотдачи и теплопродукции, аппетита и насыщения, жажды и диуреза, индукции противоположных изменений кровяного давления. Управляющие воздействия гипоталамуса на обмен веществ осуществляются по принципу компенсации отклонений метаболических констант от установочных точек за счёт координированного ответа эндокринной и автономной нервной систем. Таким образом, уникальное положение гипоталамуса и неиросекреторные потенции его нейронов делают этот небольшой отдел мозга, составляющий всего 0,8 % его объема, главным нейроэндокринным регулятором (рис. 13). Центральная нервная система при посредстве ГГНСК участвует в регуляции метаболизма и подвержена, в свою очередь, регуляторному влиянию гормонов и метаболитов. Для влияния на метаболизм мозг располагает несколькими каналами. Парагипофизарная нервная регуляция осуществляется по пути «гипоталамус —> медиальный пучок |
 переднего мозга —> ретикулярная форма ция —> вегетативные симпатические и парасимпатические нервные центры —> черепно-мозговые и спинномозговые нервы —» эффекторные органы». Прямую иннервацию, влияющую на метаболические процессы, получают печень, жировая ткань, желудочно-кишечный тракт, поджелудочная железа и островки Лангерганса, щитовидная железа, паращитовидные железы и мозговое вещество надпочечников.
переднего мозга —> ретикулярная форма ция —> вегетативные симпатические и парасимпатические нервные центры —> черепно-мозговые и спинномозговые нервы —» эффекторные органы». Прямую иннервацию, влияющую на метаболические процессы, получают печень, жировая ткань, желудочно-кишечный тракт, поджелудочная железа и островки Лангерганса, щитовидная железа, паращитовидные железы и мозговое вещество надпочечников.
Парагипофизарная гуморальная регуляция использует ток цереброспинальной жидкости и осуществляется по пути «гипо таламус —> цереброспинальная жидкость —> венулы сосудистого органа концевой пластинки —> системный кровоток». Цереброспинальный путь передачи центральных гормональных влияний изучен мало, но привлекает растущее внимание исследователей в связи с возможностью вмешательства в его деятельность при процедуре ликворо-сорбции (Михайлова Н. Г. с соавт., 1998).
| Рис. 15. Лимбическая система и взаимодействующие с ней образования (по А. Гайтоиу, 1989) |
Гормоны гипоталамуса и гипофиза могут цереброспинальным путем достигать не только системного кровотока, но и спинномозгового канала. С участием системы цереброспинального ликворного транспорта провоцируются их системные эффекты, например, усиление двигательной и подавление пищевой активности кортиколиберином. Часть гипоталамических продуктов может попадать в системный кровоток из портальной системы, используя ветви верхнегипофизарной артерии.
Трансгипофизарная гуморальная регуляция осуществляется либеринами и статинами мелкоклеточных нейронов гипоталамуса через портальную систему в аденогипофизе, а также включает секрецию крупноклеточными нейронами гипоталамических нонапептидных гормонов — окситоцина и вазопрессина — в кровь в пределах нейрогипофиза. Этим путем регулируется деятельность коры надпочечников, гонад, щитовидной железы, молочных желез, а также координируются ростовые, анаболические процессы, функции жировой ткани, водно-солевой метаболизм и многие другие процессы. Под управлением либеринов, статинов и сигналов обратной связи аденогипофиз инкретирует в кровь свои гормоны. Адренокортикотропный гормон гипофиза (АКТГ) стимулирует синтез глюкокортикоидов, тиротропный гормон (ТТГ) — трийодтиронина (ТЗ) и тироксина ( T 4 ), лютеинизирующий гормон (ЛГ) — овуляцию, образование желтого тела, эстро генов и прогестинов у женщин. Он же стимулирует функцию клеток Лейдига и производство андрогенов,
39
в основном тестостерона у мужчин. ЛГ активирует и синтез многих простагландинов. Фолликулостиму- лирующий гормон (ФСГ) ускоряет рост фолликулов яичника и стимулирует сперматогенез.
Гормон роста, соматотропин или соматотроп- ный гормон (СТГ), регулирует ростовые и анаболические процессы. СТГ стимулирует утилизацию аминокислот из крови и синтез белка, действуя через инсулиноподобные факторы роста — ИФР- I (сома- томедин С) и ИФР-П (соматомедин А), продуцирующиеся в основном в печени и функционирующие как ауто-и паракринные гормоны.
В гипофизе вырабатываются и меланоцитостиму- лирующие гормоны (интермедины или различные подвиды меланоцитостимулирующего гормона — МСГ). МСГ пигментирует кожу, действуя на меланоци-ты, участвует в стрессовых реакциях, влияет на возбудимость мозга, вызывает липолиз (Шрейбер В., 1987).
Гипофиз продуцирует также (из общего с АКТГ и МСГ предшественника проопиомеланокортина — ПОМК) ряд опиатных пептидов и липотропинов. Опи-оидные пептиды аденогипофиза многочисленны. Это а-, в- и у-эндорфины, пептиды динорфинового семейства — динорфины А и В, а также а- и Р-неоэндорфи-ны. Мет-энкефалиновая последовательность имеется в ПОМК, но энкефалины в аденогипофизе не процессируются. Аденогипофиз продуцирует некоторые факторы роста, в частности, эритропоэтин (Зай чик А.Ш., Чурилов Л.П., 2000, 2002).
Патология каждого из отделов ГГНСК имеет свои особенности. Ниже они кратко рассматриваются применительно к гипоталамусу и к гипофизу. Затем даётся детальная клинико-патофизиологическая характеристика тех заболеваний гипоталамуса и гипофиза, которые наиболее важны в практике подросткового врача.
Гипоталамус вместе с нейрогипофизом развивается из выпячивания нейроэктодермы дна промежуточного мозга. Он насыщен нейросекреторными клетками.
Гипоталамические мелкоклеточные нейроны, имеющиеся в аркуатном ядре, перивентрикулярной зоне, вентромедиальном и частично паравентрикулярном и супраоптическом ядрах, синтезируют (частично — не рибосомальным путём) и выделяют стимуляторы сек реции гипофизарных тройных гормонов (либерины или, при неидентифицированной структуре, —рилизинг- факторы), а также ингибиторы секреторной деятельности аденогипофиза — статины (при неидентифицированной структуре — ингибитинг-факторы). Автор идеи «гипоталамической либерин-стати-новой регуляции» М. Саффран (1955) первоначально полагал, что для каждого аденогипофизарного гормона имеется пара контррегулирующих факторов, но реальная регуляция оказалась экономнее. Так как до-
40
минирующее влияние гипоталамуса на секрецию про-лактина в гипофизе является тормозным, а на продукцию остальных аденогипофизарных регуляторов—стимулирующим, то пересечение ножки гипофиза вызывает пангипопитуитаризм, но растормаживает и повышает пролактиновую секрецию.
Краткая характеристика гипоталамических мелкоклеточных биорегуляторов аденогипофиза содержится в таблице 1.
Таблица 1
Биорегуляторы мелкоклеточных нейросекреторных клеток гипоталамуса
| Гормон | Структура | Примечание |
| Тиролиберин | Пироглутамилгис-тидилпролин-амид | Одновременно - слабый пролактолиберин |
| Кортиколиберин | Пептид из 41 аминокислоты | Ключевой либерин стресса |
| Люлиберин | Декапептид | Одновременно -фоллиберин |
| Соматолиберин (соматокринин) | Пептид из 44 аминокислот | Главный стимулятор продукции СТГ |
| Соматостатин | Пептид из 14 аминокислот, желудочно-кишечный тракт производит прогор-мон из 28 аминокислот | Одновременно-тиростатин, слабый кортикостатин, снижает продукцию ряда гормонов желудочно-кишечного тракта |
| Пролактостатин (основной) | Дофамин | Переднее перивентрику-лярное и аркуатное ядра |
| Пролактостатин-пептид | Пептид из 56 аминокислот | Карбокси-конец предшественника люлиберина |
| Меланостатин | Пролиллейцил-глицинамид | Карбокси-конец окситоцина |
| МСГ-рилизинг фактор | Не идентифицирована | Стимулятор продукции МСГ |
| Пролактин- рилизинг фактор | Не идентифицирована | Предположительно, ВИП |
Многие гормоны этой группы синтезированы и доступны как лекарства (тиролиберин, гонадолиберин и др.). Особенно перспективно применение длительно действующего аналога соматостатина — октрео-тида, который, в частности, эффективно подавляет гор-монообразование в самых различных апудомах.
Помимо этого, нейросекреторные клетки гипотала-муса вырабатывают множество нейропептидов пара-кринного местного действия и содержат к ним рецепторы. Эти пептиды очень важны в регуляции поведения и гомеостаза.
Так, нейропептид У в аркуатном ядре стимулирует аппетит и пищевое поведение, его продукция чум ствительна к лептину адипоцитов и к гормонам же-лудочно-кишечного тракта. Ангиотензин II -пептид жажды в латеральных гипоталамических яд-pax. Более подробную характеристику этих гипоталамических регуляторов приводят ряд авторов (Поле-
нов А.Л., 1993; Зайчик А.Ш., Чурилов Л.П., 1999, 2000).
Гипоталамические либерины служат и секреторными, и митогенными стимуляторами для клеток аде-ногипофиза. Их действие осуществляется через рецепторы, ассоциированные с G -белками, путём повышения в клетках-мишенях концентраций ц-АМФ и калъция, ускорения кругооборота инозит-фосфати-дов и мобилизации соответствующих протеинкиназ. Они также проникают внутрь таргетных клеток и их ядер и влияют на экспрессию генов и синтез м-РНК, вызывая в известных пределах, заданных предыдущей дифференцировкой, секреторную переориентацию клеток аденогипофиза. Статины тоже опосредуют своё действие, приводящее к понижению уровня внутриклеточной ц-АМФ и кальция через G -белки. Хроническая гиперсекреция либеринов может вызывать не только гиперфункцию, но и гиперплазию соответствующих аденогипофизарных клеток-мишеней.
Гипоталамические гормоны попадают в аденоги-пофиз по портальной системе кровообращения, которая включает капиллярную сеть в гипоталамусе, принимающую эти регуляторы от мелкоклеточных нейронов. В области этой капиллярной сети повышенная проницаемость гемато-энцефалического барьера даёт возможность кровяным метаболическим и гормональным сигналам достигать нейросекреторных гипоталамических клеток и модулировать их секреторные ответы. Далее идут короткие и длинные собирательные вены воронки (срединного возвышения) числом до 20. Наконец, имеется вторая капиллярная сеть, диффузно распределённая в пределах всего аденогипофиза, где и находятся таргетные клетки (рис. 14). Венозные коллекторы от аденогипофиза ведут через нейрогипофиз в гипофизарные вены и кавернозный синус, а далее — в системную циркуляцию.
Портальная система гипофиза обеспечивает в его ножке абсолютно наивысший уровень удельного кровотока— 10 мл/г ткани в минуту! В силу абсолютной достаточности коллатералей в этом органе даже тромбоз одной из гипофизарных артерий не вызывает его инфаркта. Клиническая картина некоторых нарушений функции гипофиза, ранее приписывавшаяся тромбозу гипофизарных артерий, на деле является следствием аутоиммунного гипофизита {синдром Шихена).
В настоящее время известно, что существуют анастомозы, по которым венозная кровь может поступать обратно в медиобазальный гипоталамус и в срединное возвышение — из нейрогипофиза. Это позволяет
нонапептидам крупноклеточных ядер гипоталамуса принять участие в регуляции секреции аденогипофи-зарных гормонов и в сервоконтроле продукции гипо-таламических факторов. Отметим, что без портальной системы либерины и статины разбавлялись бы в системной циркуляции и аффинно извлекались оттуда рецепторами негипофизарных клеток, что не позволяло бы поддерживать их эффективные концентрации в аденогипофизе.
Крупноклеточные секреторные нейроны гипоталамуса сосредоточены в магноцеллюлярных частях супраоптического и паравентрикулярного ядер, а также в преоптической области. Они вырабатывают рибосо-мальным путём количественно самые значимые гипо- таламические гормоны — нонапептиды, первыми обнаруженные и охарактеризованные в подбугорье (Шаррер Э., 1938; Дю Виньо В., 1955).
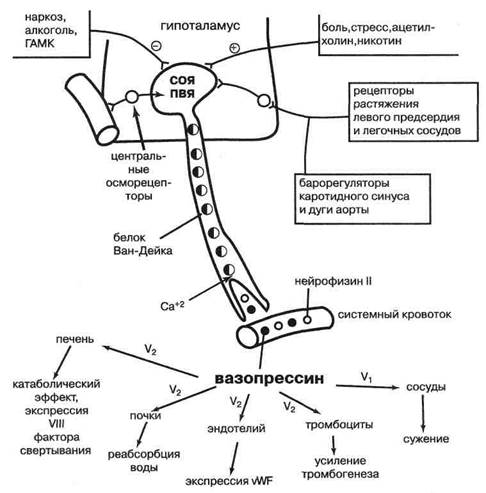
Супраоптическое ядро у человека выделяет в основном аргинил-вазопрессин, главные функции которого — осморегуляция, стимуляция стресса и повышение кровяного давления, а паравентрикулярное — преимущественно окситоцин, известный как утеро-тоник и галакторетик.
По современным представлениям, у человека понятия «вазопрессин» и «антидиуретический гормон» абсолютно равнозначны, хотя ранее и были разночтения по этому вопросу. В связи с этим вазопрессин в дальнейшем изложении фигурирует и как антидиуретичес кий гормон (АДГ).
Нонапептиды крупноклеточных элементов гипоталамуса транслируются в виде препрогормонов, в структуре которых находятся специальные пептиды- переносчики — нейрофизины. Нейрофизин //образует с вазопрессином комплекс — белок Х.Б. ван Дейка (рис. 16). Нейрофизин I связывает и переносит окситоцин. Следует подчеркнуть, что вопреки ранним представлениям, каждый отдельно взятый нейрон синтезирует либо окситоцин, либо вазопрессин, и в ней-рогипофизе нет их общего предшественника.
Препрогормоны гликозилируются в прогормоны и пакуются в гранулы. Аксовазальным током они транспортируются в терминали аксонов, в заднюю долю гипофиза, а частично — в медиальное возвышение и в III мозговой желудочек. Поэтому пересечение ножки гипофиза и его разрушение не лишают организм вазопрессина и окситоцина, которые продолжают попадать в аденогипофизарный и системный кровоток и цереброспинальную жидкость. Лишь повреждение переднего гипоталамуса может привести к абсолютно недостаточной продукции этих гормонов.
41
|
|
Рис. 16. Регуляция секреции вазопрессина и его эффекты. СОЯ — супраоптическое ядро, ПВЯ — паравентрикулярное ядро, V1 и V9 — вазопрессиновые рецепторы, ГАМК — гамма-аминомасляная кислота, vWF — фактор фон Виллебранда
 Общим стимулятором секреции обоих нонапепти- дов является боль, а общим ингибитором—этиловый спирт. Всем хорошо известна полиурия, возникающая после приема алкогольных напитков, которые подавляют продукцию антидиуретического гормона. Нона- пептиды закономерно секретируются в системный кровоток при стрессе.
Общим стимулятором секреции обоих нонапепти- дов является боль, а общим ингибитором—этиловый спирт. Всем хорошо известна полиурия, возникающая после приема алкогольных напитков, которые подавляют продукцию антидиуретического гормона. Нона- пептиды закономерно секретируются в системный кровоток при стрессе.
Регуляция вазопрессиногенеза, изученная Ж. Вер- неем, отражена на рис. 16 и характеризуется следующими особенностями.
Продукция вазопрессина максимальна ночью и минимальна в полдень. АДГ— гормон, секреция которого наиболее сильно стимулируется (по убывающей мощности) гипотензией, гиповолемией и, наконец, гиперосмо-ляльным состоянием внеклеточной жидкости. Даже 2 % прирост осмоляльности плазмы от ее нормального среднего уровня в 281,7 мОсм/кг Н20 ведет к стимуляции центральных гипоталамических осморецепторов, синтезу и выбросу вазопрессина.
42
Гиповолемия рефлекторно (через рецепторы растя-жения левого предсердия и легочных сосудов) стиму лирует выброс и синтез АДГ еще активнее. Этот ме-ханизм включается при дыхании под положительным давлением, длительном стоянии на одном месте и бы-строй вазодилятации. Напротив, гиперволемия, неве-сомость, ныряние под воду и охлаждение тормозят этот механизм и понижают продукцию АДГ. Немаловажным последствием этого служит усиленный диурез, который желателен не во всех подобных ситуациях.
Ряд стимулов, в частности, гипотензия, тошнота, рво-та и курение очень сильно стимулируют вазопрессино-генез, почти не отражаясь на продукции окситоцина. Си-стема продукции вазопрессина имеет феноменальный резерв мощности и в экстремальных ситуациях, напри-мер, при шоке и способна нарастить его концентрацию в крови более чемвЮООраз. Повышение уровня вазоп- рессина от 2 пМ/л до 500 пМ/л при стрессах — обыч-ное дело. При гиповолемическом шоке она превыша-
ет 600 пМ/л. Медиатор жажды ангиотензин II стимулирует, а кортикостероиды — тормозят продукцию вазопрессина. Порог жажды несколько выше порога вазопрессинового ответа (292 мОсм/ кг Н20). Установлено также стимулирующее влияние ацетилхо-лина на вазопрессиногенез через Н-холинорецепторы и нейропептид Y. Гипноз и гиперкапния подавляют вазопрессиногенез и способствуют диурезу.
Метаболическое действие вазопрессина обусловлено его влиянием на V2-и V1-рецепторы, причём для стимуляции первых требуются существенно меньшие концентрации гормона. V-рецепторы представляют семейство ассоциированных с G-белками. Пострецеп-торный механизм передачи вазопрессинового сигнала типичен для этой разновидности рецепторов и включает стимуляцию аденилатциклазы и протеинкиназ (преимущественно у V2-рецептора), фосфатидил-инозито-лового обмена (преимущественно у V1-рецептора), кальций-кальмодулинового взаимодействия и простаг-ландинового синтеза в клетке-мишени (рис. 16).
Спектр эффектов нонапептидов представлен в виде сравнительной табл. 2.
Ниже речь пойдет вначале о влиянии вазопрессина. Основной V2-опосредованный эффект вазопрессина — усиление реабсорбции воды (но не электролитов!) в дистальных канальцах и собирательных трубках почек. Вазопрессин-зависимый механизм способен реабсорбировать до 13% всей первичной мочи.
В настоящее время известно (Валтин X ., 1992), что АДГ через координированное действие вышеназванных посредников способствует активации цитос-келета эпителиоцитов почек и фосфорилированию мембранных белков. Последние собираются в особые кластеры внутримембранных частиц на люменальной стороне клетки (рис. 17) и формируют канал-переносчик для молекул воды (эффект «аквапереносящего белка» или аквапорина-2).
Как единственный гормон, способный стимулировать почечную реабсорбцию воды без задержки натрия, АДГ в экстремальных ситуациях обеспечивает максимальную экономию водных и волемических ресурсов организма. Эволюционно это оправдывается тем, что множество опасных ситуаций заканчивается кровотечением. Вазопрессиновый ответ особенно важен при травмах, кровопотере и дегидратации. По некоторым данным, вазопрессин способствует и созданию натриевого градиента петлёй Генле, что важно для поддержания концентрирующей способности нефронов. Он активизирует фильтрацию, но не оказывает натрийуретического действия.
Таблица 2 Эффекты нонапептидных гормонов гипоталамуса
| Структуры и функции | Эффект вазопрессина | Эффект окситоцина |
| Реабсорбция Н2О почками | Сильно тормозит | 0,5% от эффекта вазопрессина |
| Артериальное давление | Повышает при высоких концентрациях | Слегка понижает |
| Коронарные артерии | Сужает | Слегка расширяет |
| Стресс | Сильная КРФ-подобная активность | Слегка усиливает эффект КРФ |
| Перистальтика кишечника | Стимулирует | Не влияет |
| Сокращения матки | Стимулирует | Мощный стимулятор |
| Выделение молока | Слегка стимулирует | Основной стимулятор |
| Эякуляция спермы | Слегка стимулирует | Сильно стимулирует |
| Кожные и мышечные сосуды | Сужает | Расширяет |
| Метаболическое действие | Сильный активатор глю-конеогенеза, гликолиза, гликогенолиза и окисления жирных кислот в печени. Слегка увеличивает липогенез в адипо-цитах. Антикетогенное действие | Значительно стимулирует липогенез в адипоцитах. Антикетогенное действие |
| Тромбоциты | Активатор адгезии, агрегации, тромбо-генеза - в больших концентрациях | Не влияет |
| Клеточный иммунитет | Не влияет | Активирует |
| Центральная нервная система | Усиливает память, обучаемость, тревогу, понижает реакцию на боль | Понижает реакцию на боль |
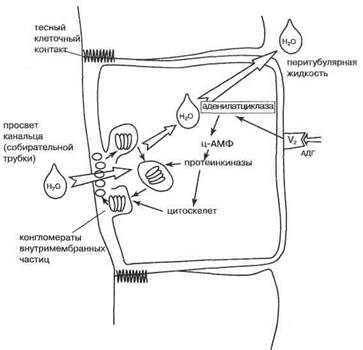
Рис. 17. Механизм действия АДГ на почки
43
АДГ, как об этом ясно говорит его второе название — вазопрессин, является важным регулятором кровообращения, особенно при стрессе, коллапсе и шоке. АДГ (через V1 -рецепторы) служит мощным вазоконстрик-тором для сосудов кожи и мышц. Предполагается его участие в перераспределении кровотока при стрессе и в обеспечении рабочей гиперемии функционирующих мышц, а также в централизации кровообращения при компенсированном шоке.
Очевидна роль вазопрессина в патогенезе артериальной гипертензии, в том числе стрессорной. Интересно, что большие дозы этого гормона способны сужать и коронарные сосуды, что даже послужило основой для создания модели коронарной недостаточности на собаках (Теплов СИ., 1962).
Не исключено, что именно вазопрессиновый компонент стресса имеет наиболее тесную связь с действием стресса как фактора риска сердечно-сосудистой патологии. Вазопрессиновые рецепторы в каротидных синусах делают барорецепторы более чувствительными к колебаниям системного артериального давления, что отражает необходимость более мощного использования барорефлексов для регуляции кровяного давления в экстремальных ситуациях.
Сверхвысокие концентрации АДГ, создающиеся в предагональных состояниях, способны сильно изменить и реологические свойства крови. Кровяные пластинки и эндотелий располагают вазопрессиновым рецептором и отвечают на экстремальную гиперва-зопрессинемию усилением тромбогенной активности. Вазопрессин усиливает экспрессию фактора фон Виллебранда эндотелием и освобождение печенью VIII фактора свёртывания (через V2-рецепторы), способствуя тем самым гемокоагуляции. Синдром диссеминированного внутрисосудистого свёртывания-тромбообразования регулярно сопровождается сверхвысокими уровнями АДГ.
Вазопрессин — гепатотропный метаболический гормон, активатор ряда важных обменных процессов. Он стимулирует у голодных животных печёночный глюконеогенез, у сытых — гликолиз, в обоих случаях тормозит образование и ускоряет распад гликогена. Под влиянием вазопрессина усиливается зависящая от гормонов надпочечников гипергликемия. Вазопрессин усиливает захват и окисление печенью жирных кислот и их этерификацию. Он предупреждает ке-тогенный эффект глюкагона, продукция которого при стрессе тоже увеличена. АДГ обладает инсулинопо-добным действием на жировую ткань, стимулируя в ней липогенез, захват глюкозы и «убирая» в адипоци-ты избыток неэтерифицированных жирных кислот
44
плазмы. Поэтому под его влиянием развивается дли тельное снижение уровня неэтерифицированных жирных кислот плазмы (возможно, в какой-то степени АДГ) и при стрессе предохраняет организм от диа-бетогенного действия других стрессорных гормонов,
Вазопрессин действует и на центральную нервную систему. А.Ш. Зайчик и Л.П. Чурилов (1999, 2002) подробно освещают его роль как синергиста КРФ и активатора стресса. АДГ связан с индукцией чувства тревоги и понижает реакцию на боль. Этот нейрогор мон стимулирует память и у крыс влияет на время сохранения реакций избегания по отношению к повторным стрессорам. Г. де Виед (1984) установил, что даже небольшие количества вазопрессина радикаль-но улучшают обучаемость у крыс.
Окситоцин как системный регулятор не остаёт-ся в тени своего более знаменитого собрата. Как уж говорилось, боль служит общим стимулятором, а этиловый спирт — общим ингибитором продукции но-напептидов. В связи с этим алкоголь обладает мочегонным, но никак не родостимулирующим действием. Специфически и более мощно секрецию окситоцина активируют нейроэндокринные рефлек-сы, возбуждаемые растяжением матки и влагалища и механическими воздействиями на соски молочных желёз. У мужчин она стимулируется при рефлексе эякуляции. Эти сигналы, а также эстрогены стимулируют секрецию окситоцина, почти не затрагивая вазопрессинообразование. Гиперосмолярность меж клеточной жидкости усиливает выброс окситоцина незначительно. Стресс характеризуется окситоцин либерирующим действием. У окситоцина не отмечено циркадного ритма секреции. У женщин к моменту овуляции его уровень возрастает в 3-4 раза, а после нее — падает. В родах он может на короткое время вырасти в 30-50 раз, а при сосании груди у кормящей матери — в 8-10 раз.
Окситоцин усиливает сокращения матки при иду-
щих родах с момента растяжения родовых путей, ускоряет течение родов и отхождение последа, но запускать роды не может. Пермиссивное синергичное действие на маточный эффект окситоцина оказыва-ют эстрогены. При дефиците окситоцина роды воз можны, но удлинены. Для рефлекторной экскреция молока из грудной железы окситоцин необходим, при его отсутствии она прекращается. Этими эффектами определяется клиническое применение окситоцина как лекарства.
Окситоцин в почках обладает слабым вазопрес синоподобным эффектом, а кроме того он стимулиру ет кровоток и фильтрацию в кортикальных нефронах
 Метаболически он проявляет инсулиноподобное действие на жировую ткань, стимулируя в ней липогенез, захват глюкозы и свободных жирных кислот плазмы. Поэтому под его влиянием развивается длительное снижение уровня неэтерифицированных жирных кислот плазмы и, возможно, вместе с АДГ в какой-то степени окситоцин предохраняет от кетоза при стрессе. Окситоцин снижает ответ центральной нервной системы на боль, что может иметь физиологическое значение в родах. Имеются свидетельства, что данный гормон стимулирует клеточный иммунитет (Михайлова Е.А. с соавт., 1986).
Метаболически он проявляет инсулиноподобное действие на жировую ткань, стимулируя в ней липогенез, захват глюкозы и свободных жирных кислот плазмы. Поэтому под его влиянием развивается длительное снижение уровня неэтерифицированных жирных кислот плазмы и, возможно, вместе с АДГ в какой-то степени окситоцин предохраняет от кетоза при стрессе. Окситоцин снижает ответ центральной нервной системы на боль, что может иметь физиологическое значение в родах. Имеются свидетельства, что данный гормон стимулирует клеточный иммунитет (Михайлова Е.А. с соавт., 1986).
Нарушения функций гипоталамуса разнообразны и порой трудно отделимы от гипофизарных нарушений. В связи с нейроэндокринной природой гипоталамуса его поражения приводят к симптоматике, которую и неврологи, и эндокринологи рассматривают в контексте своей специальности. Важно помнить о том, что ней-росекреция сосредоточена именно в тех же клетках, которые участвуют в рефлекторных цепях.
Поэтому применяемые в разных конкретных медицинских специальностях термины не только не исключают друг друга, но часто синонимичны. Так, диэнцефальные синдромы в невропатологии и гипоталамические эндокринопатии в эндокринологии— это две стороны одного и того же патологического процесса. Обратимые, начальные проявления гипоталамической дисфункции могут традиционно условно обозначаться в практике как «вегетативная дистония» или даже «астено-невротичес-кий синдром». Данные термины достаточно часто применяются в подростковой медицине, и важно учитывать их истинный смысл, обязательную связь с гипоталамопатиями.
Гипоталамусу свойственно полярное расположение центров, регулирующих противоположные функции. Например, центры насыщения расположены вентромеди-ально, а голода — дорсолатерально; парасимпатические ядра, а также центры сна и теплопродукции находятся в переднем, а симпатические центры пробуждения и теплоотдачи — в заднем гипоталамусе и т.д. Это приводит к возникновению гомеостатичес-ких и поведенческих расстройств противоположного знака при разной топографии очаговых поражений под-бугорья. Кроме того, билатеральные центры имеют обширные перекрёстные нервные связи. Следовательно, для формирования клинических расстройств необходима двусторонняя альтерация гипоталамуса. Массивные медиальные поражения часто распространяются на близлежащие симметричные центры, а латеральные достигают необходимых для этого размеров редко. По-
этому, например, гипоталамическое ожирение при двусторонней деструкции медиальных центров встречается гораздо чаще, чем гипоталамическая кахексия. При локализации процесса в районе медиального возвышения даже одиночный очаг небольших размеров дает картину серьёзных нейроэндокринных расстройств из-за нарушения функции портальной передачи гормонов.
При хроническом развитии гипоталамического процесса нижележащие нейроэндокринные центры могут компенсировать многие его проявления. Острое выпадение функций подбугорных образований приводит к выраженным расстройствам. Поэтому при хронических процессах (например, опухолях) даже большой по объёму местный очаг часто не сопровождается отчётливыми симптомами. В то же время совсем небольшие острые локальные повреждения (травмы, ишеми-ческие и геморрагические инсульты) чаще ярко симптоматичны.
Острые и хронические поражения подбугорья нередко полярны и по знаку наступающих гомеостати-ческих расстройств. Гипергликемия и гипертермия более характерны для острых, а гипогликемия и гипотермия — для хронических процессов. Острое тяжелое диффузное повреждение подбугорья, случайное нейрохирургическое или экспериментальное разрушение гипоталамуса приводят к коме и к атональной недостаточности витальных вегетативных функций. Хроническое поражение проявляется нарушениями когнитивной сферы и метаболическими расстройствами (Наута У., Фейртаг А., 1984; Фромен Л.А., 1987; Дэниеле Дж., Мартин Дж., 1994).
Общая этиология гипоталамопатий характеризуется действием различных факторов в разном возрасте.
У новорожденных они вызываются родовой травмой, кровоизлияниями в мозг, гидроцефалией, ядерной желтухой. У детей и подростков проявляются семейные наследственные синдромы — Лоуренса-Муна-Барде-Бидля, Прадера-Вилли (Ю.И. Строев с со-авт., 2003). Могут приводить к диэнцефальному поражению менингиты и энцефалиты. Известен, например, вирусный энцефалит Экономо с поражением гипоталамуса и летаргией.
Гипоталамус — один из самых радиочувствительных отделов центральной нервной системы. Известны гипоталамопатий у детей, подростков и взрослых при ятрогенном и профессиональном облучении.
У лиц любого возраста, в первую очередь, у подростков и молодых людей, важной причиной гипоталамопатий являются негормонообразующие и гормонооб-
45
разующие опухоли подбугорной и соседствующей локализации (по убывающей частоте: краниофаринги-омы, астроцитомы, дисгерминомы — включая так называемые «эктопические пинеаломы», ганглиоци-томы). Гипоталамус повреждается крупными гипо-физарными опухолями и менингиомами, изредка он может вовлекаться в клеточную инфильтрацию при ге- мобластозах и саркоидозе.
В зрелом возрасте большое значение приобретают токсические поражения гипоталамуса, в частности, по частоте в лидеры выходит синдром Вернике-Корса-кова, когда из-за хронической алкогольной интоксикации возникают полигиповитаминоз, демиелинизация, нейропатия и своеобразное диэнцефальное расстройство с потерей краткосрочной памяти. У лиц пожилого возраста на первый план выходят сосудистые поражения гипоталамуса, связанные с церебральным атеросклерозом и последствиями артериальной гипертензии (Плам Ф., ван Уйтерт В., 1978).
Следует отметить, что часто в подбугорье при наличии явного гипоталамического нейроэндокринного расстройства не удаётся визуализировать или обнаружить при аутопсии внешних признаков какого-либо локального процесса. Прежде такие ситуации трактовали как «психогенные расстройства» — психогенная дисменорея, нейрогенная анорексия и т.д. Однако и они не лишены нейрохимической основы и вызваны нарушением регуляции образования гипоталамических гормонов.
Общий патогенез гипоталамопатий в любом возрасте характеризуется следующими особенностями, которые комбинируются при разной этиологии и топике поражений.
• Синдромом нарушения пищевого гомеоста-за. Гипоталамус содержит лептиновые рецепторы и воспринимает либо выделяет множество регуляторов, стимулирующих аппетит (нейропеп- тид Y , орексины, эндорфины и энкефалины, ГАМК, дофамин) и вызывающих реакцию насыщения (холецистокинин, ВИП, нейротензин, тиролиберин, катехоламины, серотонин, со-матостатин). Опухоли вентромедиального гипоталамуса вызывают ожирение, полифагию и агрессивное поведение. Нарушения подукции ги-поталамотропного пептида липоцитов —лепти-на, а также его рецепции в гипоталамусе ведут к расстройству функционирования гипоталамического липостата и изменению установочной точки массы тела индивида. Описаны редкие случаи гипоталамической анорексии и кахексии, связанной с поражением центров аппетита. Ниже обсуж-
46
даются гипоталамические аспекты механизмов типично подросткового заболевания — нейроген ной анорексии-булимии (стойкое отсутствие им пульсного режима секреции гонадолиберина, по вышение продукции кахексина, вазопрессина и кортиколиберина и снижение ответа аденогипо-физа на тиролиберин и люлиберин, пойкилотер мия).
• Синдром расстройства терморегуляции
Изменение установочной точки температурного
гомеостаза в гипоталамусе при посредстве эн-
догенных пирогенов и простагландиновых моду-
ляторов происходит при любой лихорадке (3aй
чик А.Ш., Чурилов Л.П., 1999). Извращение
работы гипоталамического терморегулятора с aк
тивацией термогенеза имеет место при декомпен
сированном перегревании и декомпенсированной
гиперосмолярной дегидратации. Известны и
другие гипоталамические расстройства гомойо-
термности — пароксизмальные гипотермия-арит-
мия, чувствительная к противосудорожным пре-
паратам, и гипертермия в ответ на воздействие
некоторых нейролептиков. Пойкилотермия наблю
дается при повреждении заднего гипоталамуса
острая гипертермия — при диэнцефальной трав
ме и инсультах.
• Извращение сна и бодрствования при гипо-таламопатиях может выражаться в ажитации и бессоннице — при повреждении переднего под-бугорья или сомнолентных состояниях —у больных с поражением заднего гипоталамуса Обширные острые повреждения гипоталамуса ведут к коме.
• Расстройства эмоционально-поведенческих и когнитивных функций включают нарушение памяти (при поражении медиального гипотала муса и сосцевидных телец) и даже — слабоумие Типична утрата кратковременной памяти с со-хранением долговременной, например, при выше-упомянутом синдроме Вернике-Корсакова У гипоталамических больных описаны анома лии эмоционально-мотивационной сферы: безу-держная гневливость и агрессия, садомазо-хистское поведение, дурашливость в связи с по вреждениями центров ярости (в латеральном гипоталамусе) и наказаний (в перивентрикуляр-ных ядрах).
• Расстройства водно-солевого гомеостаза ха-рактерны для поражения ангиотензинергических регуляторов латерального гипоталамуса и для на-рушений вазопрессиногенеза. Последние рассмат-
риваются отдельно ниже. Помимо несахарного диабета, гипоталамические нарушения питьевого поведения включают так называемые церебральную гипонатриемию и церебральную ги-пернатриемию. Клинически эти нарушения расцениваются как психогенная первичная полидипсия, адипсия и гиподипсия. При первичной «психогенной» полидипсии в отсутствие нарушений вазопрессиногенеза больные испытывают периодическую обсессивную тягу к поглощению жидкости, часто — охлаждённой. Развивается гипоосмолярная гипергидратация при гипоосмолярно-сти мочи. В тяжёлых случаях может быть набухание клеток и симптомы «водного отравления» и «лож ного ожирения». Это состояние сходно с синдромом избыточной продукции вазопрессина, однако при гиперсекреции вазопрессина больные не могут экскре-тировать разведёную мочу. Вероятно, имеются особенности чувствительности центров жажды к ангиотензину и какие-то формы связи ангиотензино-вых и опиатэргических воздействий в гипоталамусе. В отличие от несахарного диабета, осмолярность плазмы не превышает 290 мОсм/кг Н20, а вазо-прессин не помогает, а приводит к ухудшению самочувствия. Первичная гиподипсия характеризуется снижением реактивности центра жажды или его повреждением. Несмотря на гипернатриемию, больные жажды не ощущают, а функция почек у них нормальная.
• Вегетативные расстройства часто имеют
также гипоталамическую природу, ибо в головном
мозге нейроны, воздействующие специфически на
функции вегетативной нервной системы, сконцен
трированы в подбугорье. Часть из них посылает
непрерывающиеся проводники к спинальным ве
гетативным центрам, другие переключают свои
моторные выходы на стволовых структурах моз
га. Примерами поражения вегетативной нервной
системы при гипоталамопатиях служат диэнце-
фальный эпилептический синдром с пароксиз-
мальными приступами гиперактивности автоном
ных нервов, а также, в известной степени,
диабетическая автономная нейропатия, меха
низм которой связан с ангиопатией сосудов гипо-
таламо-гипофизарной системы. В подростковой
медицине в качестве обратимого возрастно
го расстройства гипоталамических функций
может трактоваться вегетососудистая ди
стопия (Левина Л.И., Щеглова Л.В., 1999).
• Еще в XIX столетии русский иммунолог
И.Г. Савченко показал, что при разрушении ги-
поталамуса у птиц их иммунная система ослабевает настолько, что они заболевают несвойственной пернатым сибирской язвой. В настоящее время работами школы Е.А. Корневой установлено участие гипоталамуса в регуляции иммунного ответа. При введении антигенов регистрируются определенные паттерны изменений в гипоталами-ческих ядрах. Цитокины (в частности, ИЛ-1, ИЛ-6, ИЛ-8, ИФН) влияют на нейроэндокринные функции гипоталамуса и вырабатываются в этом отделе мозга (Корнева Е.А., 2003). Ряд поражений гипоталамуса, в частности, при синдроме хро нической усталости и иммунной дисфункции (Новик А.А., Цыган В.Н., Дулатова Н.Х. и др., 2001), сопровождаются закономерными нарушениями иммунологической реактивности и вторичным иммунодефицитным состоянием. • Собственно нейроэндокринные гипоталами-ческие расстройства — до известной степени условно очерченное понятие, подразумевающее состояния с определённой, выясненной аномалией в продукции тех или иных гормонов подбуго-рья — либеринов, статинов и/или нонапепти-дов. Среди них выделяются:
S гипоталамический дизгонадизм;
S гипоталамический гипотироз;
S гипоталамические нарушения сомато-
маммотрофной функции; S гипоталамо-адреналовые дисфункции; S аномалии вазопрессиновой регуляции; S смешанные нарушения. В классической отечественной литературе с её холистическим подходом иногда применительно к таким расстройствам употребляется расширительный эпитет «церебральные», а с точки зрения свойственного классическим западным источникам редукционного, дифференциального подхода предпочтителен термин «гипота ламические». Следовательно, встретив наименования «церебральное ожирение», «церебральная дисмено-рея», «церебральная карликовость», читатель не должен думать исключительно о коре больших полушарий или воспринимать такие расстройства как лишённые органической топической основы. Их природа связана с патологией гипоталамуса.
Гипоталамический дизгонадизм известен в нескольких формах.
Преждевременное половое созревание ( pubertatio praecox ) мальчиков бывает результатом термином района III желудочка, инфильтрирующих гипоталамус. Эти опухоли, прежде именовавшиеся «эктопическими пи- неаломами», секретируют хорионический гонадотропин
47
и а-фетопротеин. Первый обусловливает ускоренную и выраженную маскулинизацию, второй — имеет значение для их диагностики. У девочек преждевременное половое созревание — pubertatio praecox — может быть результатом гипоталамических гамартом, вырабатывающих люлиберин.
Препубертатной формой гипоталамического гипого-надизма является синдром Кальмана (ольфакторно- генитальная дисплазия). Аносмия сочетается с задержкой полового созревания, аменореей и бесплодием. У мужчин развивается первичная евнухоидность. Могут быть цветовая слепота, глухота, хейло-гнатопалатосхиз (расщелина губы и неба). Синдром трактуется как ди-зэмбриогенетическое нарушение, касающееся срединных структур мозга и черепа. Он носит семейный характер и чаще поражает мальчиков. Нарушается продукция гонадолиберина, иногда — в сочетании с тиролибе-рином. В этом случае лечебный эффект оказывает го- надолиберин.
Постпубертатный гипоталамический гипого-надизм (также: психогенная, церебральная аменорея или бесплодие) чаще бывает у женщин. Синдром выражается во вторичной гипоменорее или аменорее. Отсутствует пульсовой микроритм секреции гонадо либерина, и имеется ановуляция, несмотря на нормальные функциональные потенции гонадотрофов аденоги-пофиза и клеток яичников. Секреция ЛГ в ответ на гонадолиберин угнетена сильнее, чем ФСГ. Нередко у больных имеется гиперпролактинемия гипоталамического происхождения, связанная с нарушением сервомеханизмов контроля гипоталамической дофаминовой секреции эстрогенами. Нарушению секреции гонадолиберина и утрате её пульсового паттерна способствуют резкие изменения веса и физическая нагрузка. Именно поэтому синдром отмечается у балерин, спортсменок, больных психогенной анорексией-були-мией, а также в виде мужского бесплодия—у юношей-спортсменов и у энтузиастов быстрого похудения обоего пола.
Гипоталамический гипотироз — редкое нарушение, при котором базальный уровень ТТГ нормален или слегка понижен, но ответ аденогипофиза на гипо-таламическую стимуляцию отсрочен и усилен. Это может сочетаться с дефицитом продукции других ли-беринов.
Гипоталамические нарушения регуляции функций коры надпочечников наблюдаются при тяжелых хронических стрессах, у пациентов с реактивной депрессией и с аффективными расстройствами. Секреция КРФ у них перестаёт подавляться глюкокортикоида- ми. Утрачивается суточный ритм продукции КРФ и
48
АКТГ. Немаловажно, что аналогичные нарушения свой-ственны и классической болезни Иценко-Кушинга, которая в определённом проценте случаев вызван именно кортиколиберин-продуцирующими автоном ными от серворегуляции опухолями гипоталамуса.
Гипоталамические причины могут провоцировать нарушения регуляции сомато-маммотрофной функ-ции.
Идиопатическая гиперпролактинемия-амено-рея (см. стр. 87) у женщин детородного возраста при исключённой пролактиноме гипофиза имеет гипота-ламическое происхождение и связана, как полагают, с ослаблением дофаминергической супрессии пролакти ногенеза.
Психосоциальный нанизм описан впервые у вос-питанников сиротских домов нацистской Германии В дальнейшем было установлено, что при хроничес-кой эмоциональной депривации и стрессе продукция соматостатина в гипоталамусе может быть усиле на, а реакция гипофиза на соматолиберин уменьше на, что приводит к торможению роста даже при полноценной диете. При благоприятном психоэмоци-ональном окружении рост восстанавливается. Очень близка по своим проявлениям к данному расстройству идиопатическая недостаточность секреции СТГ При этом расстройстве в гипофизе не отмечается ло-кальных патологических процессов, большинство па-циентов дают нормальный гипофизарный ответ на соматолиберин, однако собственная гипоталамичес-кая продукция соматолиберина, тиролиберина,а иногда и гонадолиберина — понижена. Некоторые гамартомы и ганглиоцитомы подбугорья могут выра-батывать соматолиберин. С ними связывают свое-образную патологическую форму высокорослости-церебральный гигантизм — редкий синдром уско-рения роста и полового созревания с расширением мозговых желудочков и аномальной продукцией гипоталамических факторов, но без признаков СТГ-продуцирующих аденом гипофиза. Синдром нередко сопровождается гиперкортицизмом, липодистрофией и гепатоспленомегалией.
Комбинированные гипоталамические наруще-ния обычно сочетают дефицит нескольких гормональ-ных функций в связи с разрушением клеток-продуцен-тов соответствующих либеринов. Их причиной чаще всего служат расположенные над турецким седлом негормонообразующие опухоли — краниофаринги-омы, составляющие до 5% всех внутричерепных но-вообразований. При этом могут сочетаться задержка полового развития, роста, гипотироз, гиперпро-лактинемия и несахарный диабет. Неэндокринные проявления включают гидроцефальный синдром и на-
рушения зрения, связанные с травматизацией перекрестья зрительных нервов.
Более детальную характеристику ряда заболеваний, поражающих гипоталамус, читатель найдет ниже при клиническом описании гигантизма, нанизма, не сахарного диабета, пубертатно-юношеского дис-питуитаризма, нарушений полового развития и пищевого поведения у подростков.
Нижний мозговой придаток — гипофиз или пи-туитарная железа — связан с гипоталамусом ножкой и находится в фиброзной капсуле в турецком седле— углублении основной кости черепа. Вес его не превышает 900 мг, тем не менее этот микроорган ведает сложнейшими регуляторными функциями в отношении обмена веществ, функций периферических желёз, роста и размножения.
Он состоит из эмбриологически разнородных частей— аденогипофиза, происходящего из кармана Ратке (выпячивания крыши ротоглоточной эктодермы), и нейрогипофиза, опускающегося в эмбриогенезе вниз и навстречу в виде впячивания дна диэнце-фальной нейроэктодермы третьего мозгового желудочка. Образуется сложный орган, объединённый общей сосудистой системой и капсулой и отделённый сверху от основания мозга выростом твёрдой мозговой оболочки — диафрагмой турецкого седла (рис.18).
Уже надёжность защиты гипофиза отражает его исключительную роль в организме. «Ни один орган человеческого тела не защищен так хорошо, не распо ложен столь центрально и не спрятан столь тщательно» (Кушинг Х., 1930). Но диафрагма относительно других частей турецкого седла представляет более слабое место. При прободении этой диафрагмы из-за внутричерепной гипертензии гипофиз может сдавливаться и даже атрофироваться.
С этой особенностью связан развивающийся при первичной несостоятельности диафрагмы и тенденции к внутричерепной гипертензии синдром пустого (рас ширенного) турецкого седла (Буш К., 1951). Его распространенность (обнаружен в 5 % случаев аутопсий лиц, умерших при явлениях гипофизарной патологии) заставляет посвятить несколько строк данной аномалии локализации гипофиза. Типичные носители синдрома пустого турецкого седла — тучные, много рожавшие женщины, но он описан и у подростков, у которых нередко выявляется при применении МРТ. Подобные пациенты часто страдают артериальной гипертензией. Они нередко жалуются на головные боли, а 10 % даже отмечают ликворею из носа.
На фоне упомянутых выше анамнестических факторов, способствующих ликворной гипертензии, дивертикул арахноидной оболочки проникает в седло через несостоятельную диафрагму Аденогипофиз уплоща-
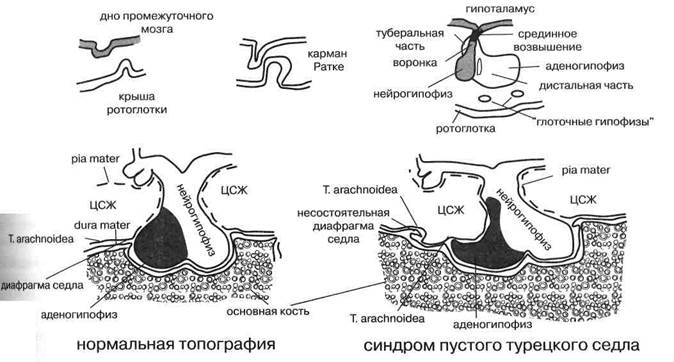
Рис. 18. Эмбриогенез (вверху) и топография(внизу) гипофиза в норме и при синдроме пустого турецкого седла (ЦСЖ — цереброспинальная жидкость)
49
ется и оттесняется в сторону. Нейрогипофиз чаще всего не смещается. Топографические взаимоотношения изменяются и выглядят, как на рис. 18 (справа).
Рентгенограмма черепа может выявить в полости увеличенного седла цереброспинальный ликвор (в арах-ноидном мешочке), что создает ложное впечатление отсутствия гипофиза. Функция гипофиза может совсем не пострадать. Чаще отмечаются ее минимальные изменения: гиперпролактинемия, связанная с травмой ножки гипофиза, снижение стимулированной секреции СТГ, дефекты полей зрения из-за давления на перекрестье зрительных нервов. Синдром дифференцируют от увеличения турецкого седла при аденомах гипофиза. Любопытной особеностью синдрома пустого турецкого седла является высокая частота аутоиммунитета к антигенам дистопированного гипофиза—до 70 % больных (!) имеют антигипофизарные аутоантитела.
По ходу эмбрионального перемещения клеток будущего аденогипофиза, в основной кости и рядом с ней могут сохраняться остатки аденогипофизарной ткани — «глоточные гипофизы», служащие источником опухолей и эктопической секреции гипофизарных гормонов.
Нейрогипофиз включает заднюю долю, локализованное на границе с гипоталамусом срединное возвышение и воронку (инфундибулярную часть), соединяющую заднюю долю со срединным возвышением.
Аденогипофиз, составляющий до 75 % массы органа, включает переднюю долю с ее дистальной и тубе-ральной частью. Последняя лежит выше диафрагмы турецкого седла. Как вкратце уже упоминалось при рассмотрении структуры гипоталамо-гипофизарного комплекса, у плода и у детей до года (по другим данным —до 5 лет), а также при беременности может быть выделена промежуточная доля с полостью (гипофизар-ной щелью). В остальных случаях промежуточная доля у человека сливается с передней воедино и представлена рудиментарными фолликулами и кистами Ратке, содержащими коллоидно-слизистый секрет.
Аденогипофиз является местом образования троп-ных и некоторых других белковых гормонов, управляющих периферическими эндокриными железами, ростовыми и анаболическими процессами, обменом веществ и размножением. По мере развития электронной микроскопии и иммуногистохимии и в первую очередь благодаря исследованиям М.Г. Фаркухар (1969, 1971), выяснилось, что в аденогипофизе имеется 6 клеточных типов.
• Соматотпрофы*, относящиеся к ацидофилам,
(эозинофилам) локализованы в основном латераль-
* Данный и аналогичные термины имеют 2 написания: через
«ф» (Улумбеков Э. Г., 1997) и равноправный вариант - через «п»
(Быков В. Л., 2000)
50
но, вырабатывают гормон роста (СТГ) и состав ляют около 40-50% аденогипофизарных клеток. Их гранулы имеют размер 300-400 нм.
• Лактотрофы, которых в аденогипофизе до 20% (а при беременности—более половины), также аци-дофильны, находятся преимущественно кнаружи от соматотрофов и формируют пролактин. Их непра-вильной формы гранулы заметно крупнее — 400-700 нм. При лактации число лактотропов также воз-растает.
• Тиротрофы (6%) многоугольны по форме, базо-фильны и вырабатывают тиротропин (ТТГ) Они — гомориположительны, дают ШИК-реак-цию на гликопротеиды. Их гранулы диаметром 140-200 нм. Больше всего тиротропов в передне-медиальной части аденогипофиза. При первичном гипотирозе их число резко возрастает.
• Гонадотрофы (3-4%) выделяют оба гонадотроп-ных гормона (ГТГ) —лютеинизирующий (ЛГ)и фолликулостимулирующий (ФСГ) Они также ба зофильны, ШИК- и гомориположительны, но фор ма их округлая. Гранулы имеют размер 200-250 нм Они локализованы по преимуществу в глубоких ла теральных частях железы. При кастрации гонадот рофов становится намного больше, а беременность. снижает их количество, возможно, в ответ на акти-вацию гонадотрофной секреции плаценты.
• Кортиколипотрофы составляют не менее 15-
20%, базофильны. Диаметр гранул — 100-200 нм
Они экспрессируют ген проопиомеланокортина
(ПОМК) — общего пептидного предшественника
нескольких гормонов:
S у-меланоцитстимулирующего гормона
(У-МСГ); S АКТГ(в структуре которого могут быть вы-
делены а-МСГ и кортикотропиноподоб-
ный промежуточный полипептид); S в-липотропина (из которого могут после
довательно образовываться у-липотропин и
его фрагмент — в-МСГ); S а-эндорфина; S в-эндорфина; S N -концевой гликопептид, обладающий ми-
тогенным действием на адренокортикоциты
клубочковой зоны надпочечников.
• Хромофобы (до 20 % клеток аденогипофиза) име-
ют лишь скудные гранулы и не содержат тропных
гормонов. В настоящее время признают, что сре-
ди них могут быть не только незрелые, но и исто-
щившие свои секреторные возможности клетки,а
также звездчатые клеточные элементы с неясными, вероятно, неэндокринными функциями. Не исключена в отдельных хромофобах продукция каких-то гормональных начал—например, факто ров роста, эритропоэтина и т.д. Секреторные клетки аденогипофиза вырабатывают свои гормоны на полисомах шероховатого эндоплазма-тического ретикулума.В упаковке гранул принимает участие комплекс Гольджи. Секреция идёт путём эк-зоцитоза, а вне секреции гранулы сливаются с лизосо-мами и разрушаются, причём это может приводить к образованию миелиновых фигур.
Говоря о гистологическом составе аденогипофиза, надо учесть, что, по словам Люсьена, Ришара и Па-ризо (1925), «гипофиз не обладает гистологической структурой, совершенно постоянной. Относительное число его различных элементов, группировка их, морфологический характер секреторных продуктов подвержены значительным изменениям при нормальных условиях, при разных проявлениях физиологической активности индивидов».
Очевидны значительные изменения клеточного состава железы при лактации, кастрации, беременности, зимней спячке животных, хроническом стрессе, а также с возрастом. Сводку классических данных по этому вопросу дает руководство Н.Б. Медведевой (1946). В настоящее время вопрос ставится еще радикальнее. Некоторые клетки аденогипофиза (кортиколипотрофы) в принципе производят несколько гормонов путём альтернативного процессинга и/или протеолиза общего предшественника. По мнению А. Хэма и Д. Кормака (1979), многие клетки аденогипофиза, по-видимому, способны вырабатывать помимо основного близкородственный ему гормон (не исключено—по крайней мере, в ацидофильных аденомах — существование «сомато-маммотрофов», в которых отмечено присутствие и СТГ, и пролактина, а также выработка альтернативных го-надотропинов в одной клетке).
Очевидна и большая роль долгоживущих РНК в определении интенсивности и направленности аденогипо-физарной секреции (Панков Ю.А., 1976). Переключение секреторной ориентации может достигаться под действием гипоталамических регуляторов и их внутриклеточных посредников на посттранскрипционном уровне, например, варьированием судьбы разных долгоживущих транскриптов.
По крайней мере, можно считать доказанным, что аденогипофиз выделяет больше гормональных начал, чем имеет клеточных типов.
С общепатофизиологической точки зрения, заболевания аденогипофиза представляют результат гипопи- туитаризма или гиперпитуитаризма.
В литературе существует также термин «диспиту- итаризм», который был впервые предложен известным российским терапевтом, одним из основоположников отечественной эндокринологии профессором Н.А. Ше- решевским (цит. по Д.Д. Соколову, 1936). Однако в настоящее время этот термин употребляется только в виде сочетания «пубертатно-юношеский диспитуи-таризм» как синоним самой частой эндокринной патологии у подростков — гипоталамического синдрома пубератного периода (ожирения с розовыми стри-ями).
Гипопитуитаризм чаще бывает мозаичным или тотальным (пангипопитуитаризм), то есть касаться угнетения продукции нескольких или всех гормонов нижнего мозгового придатка.
Синдром Шихена, гипофизарный нанизм, гипо-гонадотропный гипогонадизм — представляют собой примеры тотального или парциального гипопитуи-таризма.
Гиперпитуитаризм чаще бывает парциальным и связанным в основном с утратой чувствительности тех или иных секреторных элементов аденогипофиза и/или гипоталамуса к сервоингибирующим обратным связям. Это оборачивается развитием гиперплазии клеток аденогипофиза вплоть до формирования его гормоно-образующих аденом.
Аденомы гипофиза встречаются не менее чем у 10 % нейрохирургических опухолевых больных и не исключено, что размеры значительной части этих аденом столь малы, что обычными рутинными методами они просто не диагностируются.
Макроаденомы (более сантиметра в диаметре) имеют выраженную «объёмную» симптоматику, свя-заную с воздействием на хиазму зрительных нервов (нарушения зрения), соседние гипоталамические структуры, а иногда — и с повышением внутричерепного давления.
Микроаденомы (диаметром до 10 мм) чаще ограничивают свои проявления дизгормональными явлениями. В 1/3 случаев аденомы гипофиза не образуют гормонов, зато в 15 % формируют их сразу несколько.
Наиболее часты пролактиномы, вызывающие пер-систирующую лакторею-аменорею женщин и беспло дие у мужчин (синдромы Форбса-Олбрайта, Хиари-Фроммеля, Арагона-делъ-Кастильо) и присутствующие в 30 % всех случаев. Соматотропиномы (25 %) ответ-ствены за гипофизарный гигантизм и акромегалию. Адренокортикотропиномы (10 %) обусловливают бо лезнь Иценко-Кушинга, а после адреналэктомии — синдром Нельсона. Опухоли из тиротрофов (1 %) и го-надотрофов (2,5 %), способные вызвать вторичный ги-
51
пертироз и гипергонадотропный гипергонадизм, исключительно редки.
Тотальный, или мозаичный гипопитуита-ризм — недостаточность нескольких либо всех гормонов гипофиза, часто сочетающаяся с гипотала-мической дисфункцией, встречается нередко и имеет множество причин. Субклинические легкие формы проявляются как латентная гипоталамо-гипофизарная недостаточность. Клинически выраженные формы пангипопитуитаризма, связанные с определёнными этиологическими факторами, рассматриваются как отдельные нозологические единицы. Таков описанный в 1914 году М. Симмондсом септико-эмболический некроз аденогипофиза (болезнь Симмондса) и очерченный Н.Л. Шихеном в 1937 году послеродовый пангипопитуитаризм или синдром Шихена, считающийся самой частой формой пангипопитуитаризма вообще.
В целом синдром может иметь гипоталамическое, гипофизарное и смешанное происхождение.
Наиболее часто встречается в структуре пангипо питуитаризма дефицит СТГ и гонадотропинов. Дефицит АКТГ и ТТГ, кроме причин, описанных ниже, встречается редко. Секреция пролактина при гипопи-туитаризме аденогипофизарного происхождения понижена, но при гипоталамических формах — повышается из-за снятия дофаминового блока. Несахарный диабет характерен для гипоталамических и смешанных форм гипопитуитаризма, но не наблюдается при чисто гипофизарных формах. Гипоталамические и смешанные варианты пангипопитуитаризма могут сопровождаться кахексией, но для чисто гипофизарных вариантов характерен скорее избыточный вес. В этом смысле введённый М. Симмондсом термин «гипо-физарная кахексия» не вполне точен.
Тяжесть пангипопитуитаризма варьирует от минимальной (с тенденцией к гипогликемии натощак и с пониженной стрессоустойчивостью) до максимальной, проявляющейся плюригландулярной недостаточностью и комой. Так, при остром тяжёлом пангипопитуитаризме гипопитуитарная кома сочетает признаки гипотиро- идной и гипохлоремической ком (гипотермия, гипонат-риемия, гипогликемия, судороги, коллапс и пр.).
По этиологии пангипопитуитаризм делится на врождённый и приобретённый. Врождённые формы связаны с агенезией всего нижнего мозгового придатка или только его аденогипофизарной части. Приобретенные случаи бывают результатом травматической деструкции гипофиза, включая случайные и хирургические травмы, базалъное энцефалоцеле, а также радиационные поражения.
52
Острые сосудистые катастрофы, включая\ тромбозы и разрыв сосудистых аневризм, особенно часто поражают гипофиз на фоне синдрома диссеми нированного внутрисосудистого свёртывания в родах, а также при сахарном диабете.
По мнению многих авторов, в частности А. Пупляр да (1982), главной причиной приобретенного пангипопи-туитаризма служит аутоиммунный гипофизит, при чём имеют значение и циркулирующие аутоантитела,и лимфоцитарная инфильтрация органа. Возможно, Ф. M а жанди в 1847 году наблюдал именно такой аутоиммун-ный гипофизит. Аутоиммунный гипофизит может соче-таться с другими аутоиммунопатиями, например, с тироидитом Хасимото, атрофическим гастритом с В ^-недостаточностью.
В гипофизе бывает и острое гнойное, и хроническое инфекционное гранулёматозное воспаление (саркоидоз туберкулёз, токсоплазмоз, сифилис, бруцеллез). На конец, большой распространенностью как причины пан-гипопитуитаризма отличаются негормонообразующие неопластические процессы гипоталамуса и самого ги-пофиза (краниофарингиомы, герминомы, хордомы, глиомы, менингиомы и большие аденомы, гистиоци- тоз X , метастазы различных опухолей). Редкой пpи-чиной являются диспротеинозы — амилоидоз и ге-мохроматоз гипофиза. Описан пангипопитуитаризм у больных с тезаурисмозами (болезнями накопления).
В любом случае для явной манифестации панги- попитуитаризма необходима потеря около 90 % ткани аденогипофиза. Недостаточность различных гипофизарных гормонов вносит вклад в патогенез и клинику пангипопитуитаризма и нередко развива ется в определённой последовательности (СТГ-> ГТГ->АКТГ->ТТГ).
Дефицит СТГ у детей и подростков вызывает сни-жение ростовых темпов, а у взрослых проявляется гипогликемиями натощак, гипопластической анемией (возможно, и из-за нехватки гипофизарного эритро- поэтина), атрофией мышц, а также образованием пе-риорбитальных морщин.
Из-за гипогонадизма девушки-подростки предъяв-ляют жалобы на аменорею, юноши страдают пониже нием либидо, импотенцией, уменьшением оволосения тела (выпадают волосы на лобке и подмышками,а изредка наступает и тотальная алопеция). Наблюдает ся бесплодие. При послеродовом пангипопитуита- ризме не устанавливается лактация, и имеет место вы-раженная гипогалактия. При гипоталамическом пангипопитуитаризме, наоборот, может быть галак торея. Изменения кожи, делающие ее сухой и толстой утомляемость, интолерантность к холоду и снижение
эмоционально-интеллектуальной активности, сонливость, запоры могут отражать дефицит ТТГ.
Уменьшение функциональных возможностей коры надпочечников из-за нехватки АКТГ приводит к понижению стрессоустойчивости, усугубляет утомляемость и интолерантность к инсулину, проявляется в похудении, снижении аппетита. Больные имеют гипо-натриемию и субъективно ощущают вкусовую «тягу к соленому», хотя и не в такой степени, как при болез ни Аддисона. Кожа может светлеть в силу уменьшения продукции МСГ. Из-за дефицита опиатных пептидов характерна депрессия. Ожирение может развиваться в силу гипотироза и нехватки липотроп-ных гормонов. Но развитие гипокортицизма и гипота-ламические поражения могут вызывать также и глубокое истощение.
Особенности некоторых форм пангипопитуитариз-ма должны учитываться в медицинской практике.
Синдром (болезнь) Симмондса представляет собой по дострую гипоталамо-гипофизарную недостаточность вследствие деструкции аденогипофиза и части подбугорья. Оригинальное наблюдение автора (1914) было у пациентки 42 лет с заболеванием, спровоцированным родовым сепсисом и тромбоэмболическим некрозом гипофиза. М. Симмондс наблюдал ее в терминальной стадии гипопитуитарной комы после десятилетнего пангипопитуитаризма. Возможны случаи болезни и вследствие гнойных инфекций, гранулё-матоза и т.д. В клинической картине доминируют явления вторичного гипокортицизма и дефицита ТТГ и СТГ с анорексией, обезвоживанием, обессоливанием, гипотермией, анемией и исхуданием. Отмечается картина прогерии — преждевременного (порой — в детском и подростковом возрасте) развития внешних признаков старения, зависящего, по всей вероятности, от сочетания обезвоживания, гипотироза и гипогонадной алопеции (рис. 19).
Синдром Шихена — хронический послеродовый пангипопитуитаризм. Провоцирующим фактором, который даёт толчок началу болезни, служит нарушение питуитарного кровообращения. В большинстве случаев это связано с синдромом диссеминированно-го внутрисосудистого свёртывания, шоком и коллапсом. Прежде синдром Шихена был нередким осложнением после родов из-за большой распространенности послеродовых кровотечений. Его развитию благоприятствует гиперплазия аденогипофиза у беременных, которая не подкреплена адекватным усилением кровоснабжения по его портальной системе. Однако в насто-ящеее время акушерская частота синдрома Шихена сократилась. Следует отметить, что синдром может
поражать и небеременных женщин, и даже мужчин и подростков (например, при шоке или при гемагглюти-нации у больных серповидно-клеточной анемией—та-лассемией).
Циркуляторное расстройство не вызывает при син дроме Шихена острого тотального некроза гипофиза.
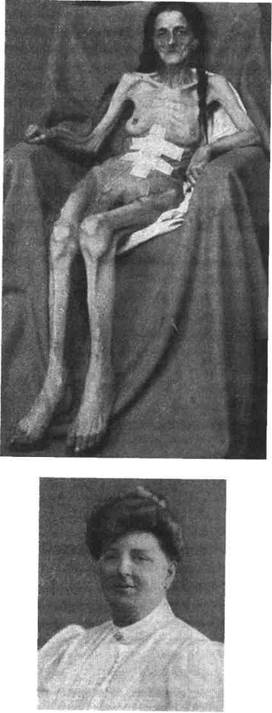
Рис. 19. Эндогенное голодание. Кахексия у больной вследствие гипоталамических нарушений, внизу — та же больная до заболевания (по Г. Цондеку, 1929)
53
Запускается аутоиммунный процесс, и развивающийся аутоиммунный гипофизит довершает деструкцию гипофиза в подостром и даже хроническом режиме. Аутоантитела к гипофизу при синдроме Шихена выявляются регулярно и чаще всего—при классическом послеродовом поражении — направлены против про-лактотропов. Клиническая картина отличается доминированием симптомов дефицита пролактина и гона-дотропинов. Имеются явные признаки гипотироза, а манифестация гипокортицизма менее значительна, чем при болезни Симмондса. По крайней мере, кахексия — нехарактерна, и могут быть отёки.
Дата: 2019-02-02, просмотров: 443.