В процессе старения щитовидная железа подвергается физиологической инволюции, протекающей в нескольких вариантах (В.Л. Быков, 1979):
I — железа представлена крупными фолликулами, растянутыми плотным коллоидом с высоким содержанием нейтральных мукополисахаридов. В этом случае резорб-тивные процессы страдают больше, чем синтетические;
II.— железа состоит из мелких фолликулов, выстланных уплощенными клетками. Объем стр'омы несколько увеличен;
III — наряду с инволютивными процессами в тиреоид-ной паренхиме обнаруживаются кистозные изменения.
Любой вариант инволюции щитовидной железы (ЩЖ) сопровождается снижением относительного объема эпителия и падением в нем активности ферментных систем. Высота тиреоидного эпителия уменьшается, коллоидная субстанция уплотняется, снижается митотическая активность эпителиальных клеток, характерна структурная дезорганизация митохондрий, увеличивается интерфолликулярная соединительная ткань. В результате в процессе старения нарушаются все три периода секреторного цикла тиреоцитов: биосинтез, выделение продуктов в просвет фолликула и выведение тиреодных гормонов в циркуля-
351
Глава 6. Болезни эндокринной системы
торное русло. Кроме этого с возрастом снижается васкуля-ризация щитовидной железы, которая по интенсивности кровоснабжения занимает в организме первое место (на 10 г ткани приходится 56 мл крови). Изменения структуры кровеносных капилляров в щитовидной железе более выражены, чем в других желудках внутренней секреции.
ГИПОТИРЕОЗ
Термин «гипотиреоз» (снижение функции щитовидной железы) объединяет ряд клинических симптомов и изменений в органах и тканях, обусловленных патологическим снижением или полным отсутствием выделения гормонов щитовидной железы: тироксина (Т4) и трийодтиронина (Т3) в кровь. Частота гипотиреоза в популяции взрослых достигает 1 %. С возрастом число больных увеличивается. У пациентов пожилого и старческого возраста его частота достигает 7 %, а субклиническое течение этой патологии встречается не менее чем у 20 %. Это — типичное заболевание людей пожилого и старческого возраста. Преимущественно ГТ страдают женщины (5:1).
Различают первичный (вследствие поражения самой щитовидной железы), вторичный (вследствие поражения гипофиза), третичный (вследствие поражения гипоталамуса) и периферический гипотиреоз (обусловленный нарушением чувствительности тканей к тиреоидным гормонам).
Этиопатогенез. У 90—100 % пациентов пожилого и старческого возраста ГТ является первичным с локализацией патологического процесса в щитовидной железе и сопровождается уменьшением количества ее функционально-активных клеток.
Снижение функциональной активности щитовидной железы развивается вследствие дегенеративных возрастных изменений; после оперативных вмешательств (субтотальной и тотальной струмэктомии); воздействия ионизи-
Часть вторая. Гериатрия в клинике внутренних болезней 352
рующего излучения; аутоиммунных процессов (наличие в анамнезе тиреоидитов); йоддефицита; длительного лечения тиреостатиками; воздействия радиоактивного йода. Развитие некоторых форм ГТ у стариков обусловлено нарастанием титра циркулирующих антител к ткани щитовидной железы и тиреоглобулину, приводящим к деструкции тиреоцитов.
Вторичный ГТ — более редкая форма; связан с уменьшением выработки т иреотропного гормона при поражении гипофиза (травмы, воспалительные заболевания, опухоли, геморрагии, нейроинфекции). Третичный ГТ является следствием нарушения продукции тиролиберина вследствие поражения гипоталамуса (опухоли, кровоизлияния) со снижением продукции тиролиберина и тиреотропного гормона. Причиной периферического ГТ в пожилом возрасте является нарушение дейодинации Т4 на периферии, в результате которой образуется не Т3, а неактивный трий-одтиронин.
У пациентов пожилого и старческого возраста увеличивается частота «посттерапевтического» ятрогенного ГТ, который может развиваться при длительном приеме лекарственных препаратов: амиадарон (кордарон), препараты, содержащие соли лития, интерлейкин-2, а-интерфе-рон, сульфаниламидные препараты, мочегонные средства.
Независимо от уровня поражения патогенез и клинические проявления обусловлены снижением влияния тиреоид-ных гормонов на различные процессы жизнедеятельности организма. Происходит изменение соотношения синтеза и катаболизма белков в пользу последнего, что ведет к накоплению продуктов обмена. В сердечной и скелетных мышцах депонируется креатинин, что ведет к снижению их сократительной способности. Вследствие накопления патологических муциноподобных веществ (гиалуроновая, хондроитинсернистая кислоты и т. д.) происходит задержка воды и возникает специфический (микседематозный) отек.
Нарушается жировой обмен. Характерны задержка катаболизма жиров, замедление выведения продуктов их
353
Глава 6. Болезни эндокринной системы
распада. В тканях и крови накапливаются холестерин, Р-липопротеиды, что ведет к прогрессированию атеросклероза, способствует ишемии во внутренних органах, особенно у лиц пожилого и старческого возраста. Так как тиреоидные гормоны являются антагонистами инсулина, при ГТ происходит замедление всасывания глюкозы в желудочно-кишечном тракте и снижение ее утилизации в тканях.
Клиника. Клиническая симптоматика ГТ обусловлена уменьшением влияния тиреодных гормонов на обмен веществ, снижением активности всех видов обмена. Для пациентов пожилого и старческого возраста характерно скрытое начало гипотиреоза, затрудняющее раннюю диагностику. С нарушением функции щитовидной железы уменьшается количество симптомов, характерных для поражения этого органа, учащаются симптомы, связанные с изменением других функциональных систем. Наблюдается расхождение между клинической картиной заболевания и лабораторными показателями. С увеличением возраста признаки и симптомы ГТ становятся менее четкими, медленнее прогрессирующими. ГТ у людей пожилого и старческого возраста чаще клинически проявляется отдельными симптомами, т. е. его течение в старости моносимптоматическое или олигосимптоматическое. Следует иметь в виду, что сам процесс старения может маскировать симптомы ГТ.
Изменения кожи и физического статуса создают предпосылки для их интерпретации как признаков преждевременного старения. Сухая, шелушащаяся, холодная кожа теряет диагностическое значение ввиду ее старческих изменений. Большое количество симптомов ГТ свойственно физиологическому старению: снижение общего тонуса, активности, слуха, замедление рефлексов, увеличение чувствительности к холоду, упорный запор.
Ведущее место в клинике ГТ у пожилых людей занимают изменения эмоциональной сферы, выражающиеся в апатии, вялости, быстрой утомляемости, умственная и физическая медлительность в сочетании с депрессией и расстройством памяти.. Формированию органического



 Часть вторая. Гериатрия в клинике внутренних болезней 354
Часть вторая. Гериатрия в клинике внутренних болезней 354
поражения нервной системы способствует резкое угнетение энергетических и анаболических процессов в головном мозгу. Речь больных замедлена, затруднена артикуляция. Характерны охриплость и снижение тембра голоса, дизартрия, обусловленные нарушением подвижности губ и языка и отеком голосовых связок. Пациенты могут жаловаться на головокружение, при обследовании выявляются элементы мозжечковой атаксии. При затяжном течении ГТ у пациентов старческого возраста может развиться псевдодеменция с нарушением навыков самообслуживания и социальной адаптации. Если не произошло необратимого повреждения мозга, обусловленного метаболическими изменениями при ГТ, то заместительная терапия приводит к быстрому и полному исчезновению психических нарушений.
При ГТ наблюдаются выраженные изменения периферической нервной системы. Ранним проявлением заболевания могут быть парестезии, онемение пальцев рук и ног. Развиваются фуникулярные расстройства, тоннельные невропатии. У многих пациентов выявляются полинейро-патии: боль, парестезии, мышечная слабость, судороги в конечностях, снижение и выпадение сухожильных рефлексов. В зимний период, в холодном помещении может наблюдаться усиление клинических проявлений вплоть до полной обездвиженности.
Кожа при ГТ плотная, сухая, шелушащаяся, бледная с желтоватым оттенком, холодная на ощупь, не собирающаяся в складки. Желтоватый оттенок обусловлен каротине-мией, так как нарушен синтез витамина А из каротина. Отмечаются одутловатость лица, век, пастозность рук и ног, узкие глазные щели, утолщение губ.
Для тяжелой формы ГТ характерны отеки плотновато-
тестоватой консистенции, при надавливании на которые
не остаются пальцевые вдавления.
Волосы утрачивают блеск, становятся сухими, тонкими. Особенно характерно выпадение волос на голове и наружной части бровей. Ногти приобретают поперечную исчерченность, становятся ломкими.
12-2
355 Глава 6. Болезни эндокринной системы
У больных ГT пожилого и старческого возраста нет характерных клинических симптомов нарушений функций сердечно-сосудистой системы. Вследствие снижения уровня общего метаболизма и физической активности сопутствующая ишемическая болезнь сердца протекает без выраженных обострений. Ошибки в диагностике ГТ, особенно в пожилом возрасте, наблюдаются при преимущественном поражении сердечно-сосудистой системы, при развитии миокардиодистрофии. Боли в области сердца при ГТ бывают двух видов: коронарогенные и метаболические. У пациентов коронарогенные боли усиливаются и учащаются при приеме даже небольших доз тиреоидной терапии. Метаболические боли по характеру ноющие, тупые и исчезают при лечении метаболическими средствами и тире-оидными гормонами.
При длительном ГТ нарушения липидного обмена способствуют прогрессированию коронарного атеросклероза, приводящему к учащению приступов стенокардии и .острому инфаркту миокарда. Синусовая брадикардия — частое нарушение ритма сердечных сокращений при первичном ГТ. Артериальное давление понижено, в основном систолическое. В случае предшествующей артериальной гипертензии артериальное давление может быть высоким. Гипертензия при ГТ при адекватной заместительной терапии обратима. На электрокардиограмме отмечаются синусовая брадикардия, низкий вольтаж, нарушение атриовен-трикулярной проводимости, снижение или инверсия зубца Т. Под влиянием заместительной терапии отрицательный зубец Т становится положительным, амплитуда нормализуется. Изменения ЭКГ, обусловленные ишемичес-кой болезнью сердца, остаются. Гипотиреоидная сердечная недостаточность встречается редко, так как потребность миокарда в кислороде понижена, однако необходимо помнить о такой «клинической» маске ГТ и при малейшем подозрении провести гормональное исследование функции щитовидной железы.
При ГТ ухудшаются функции желудочно-кишечного тракта: нарушается секреторная и моторная деятельность


 Часть вторая. Гериатрия в клинике внутренних болезней 356
Часть вторая. Гериатрия в клинике внутренних болезней 356
желудка и кишечника, снижается аппетит, отмечается ме
теоризм. Большинство больных ГТ жалуются на упорный
запор. Однако при обычном в наше время малом объеме
пищи упорный запор является частым клиническим сим
птомом у здоровых людей пожилого и старческого возра
ста, особенно женщин. Тем не менее при упорном запоре
необходимо всегда исключать возможность ГТ. У больных
гипотиреозом пожилого и старческого возраста запор мо
жет сопровождаться тяжелой схваткообразной болью в
животе, метеоризмом, как при паралитической кишечной
непроходимости. Часто ГТ сопутствует желчнокаменная
болезнь.
В почках происходит понижение КФ, увеличение ре-абсорбции, ведущие к олигурии с высоким удельным весом мочи, протеинурии.
Для пациентов пожилого и старческого возраста, страдающих ГТ,-характерна склонность к очаговым пневмониям с затяжным течением.
Первичный ГТ у людей пожилого и старческого возраста иногда сопровождается анемическим синдромом, развитие которого может предшествовать клиническим проявлениям. Для анализов крови характерны лимфоцитоз, увеличение СОЭ, нормо-, гипохромная или пернициозная анемия, обусловленные нарушением всасывания железа, угнетением эритропоэза и дефицитом витамина В12.
Тяжелыми осложнениями ГТ, проявления которых могут выступать на первый плац, являются остеопороз и различные артропатйи.
Гипотиреоидная кома — редкое осложнение гипотиреоза. Чаще встречается у пациентов пожилого возраста, которые долго не получали адекватной заместительной терапии, особенно у женщин. Максимальная частота ее приходится на седьмое десятилетие. Одной из причин увеличения частоты гипотиреоидной комы у людей старческого возраста является гиподиагностика гипотиреоидно-го синдрома в этом возрасте вследствие сходства его симптомов с признаками старения, а также ввиду скрытого течения ГТ в старости.
357 Глава 6. Болезни эндокринной системы
Патогенез развития комы неясен. Очевидно, низкое содержание в крови тиреодных гормонов ведет к замедлению всех жизненно важных ферментативных процессов в органах и тканях. Гипотиреоидная кома развивается чаще в зимнее время. Пусковыми факторами могут быть переохлаждение, инфекции, сердечная недостаточность, гипоксия, тяжелые сопутствующие соматические заболевания, хирургические вмешательства, тяжелая физическая травма, прием больших доз барбитуратов, транквилизаторов.
Клиническая картина характеризуется типичным для ГТ внешним видом больного, брадикардией ниже 50 ударов в 1 мин, олигурией. Это — глубокая, тихая кома с ги-повентиляцией, гипотензией и гипотермией. На ЭКГ, кроме снижения вольтажа, нет специфических изменений. Отсутствуют какие-либо специфические возрастные признаки этого состояния. Летальность составляет 50—70 %. Диагноз ставится на основании анамнестических данных, низкого уровня тиреоидных гормонов в крови, изменений показателей кислотно-основного состояния крови. Обязательно определяют содержание сахара в крови для дифференциальной диагностики с гипогликемйческой комой.
Диагностика. ГТ у людей пожилого и старческого возраста не имеет патогномоничного синдрома, может проявляться симптомами поражения других органов. Многие пациенты длительно лечатся у терапевта с жалобами на -отеки и явления анемии; у кардиолога— по поводу неопределенных болей в левой половине грудной клетки; у гастроэнтеролога — по поводу хронических запоров; у невропатолога — по поводу астении, болей в конечностях, мышцах; у психиатра — по поводу депрессий. Поэтому при обследовании пациентов пожилого и старческого возраста должна быть настороженность в отношении гипофункции щитовидной железы. Диагностика ГТ не вызывает затруднений, если его симптомы находятся в рамках привычного клинического синдрома.
Однако многие симптомы могут отсутствовать или быть слабовыраженными, поэтому при подозрении на ГТ

 Часть вторая. Гериатрия в клинике внутренних болезней 358
Часть вторая. Гериатрия в клинике внутренних болезней 358
необходимо проведение гормональных исследований (табл. 22).
Таблица 22 Гормональная диагностика гипотиреоза
| Критерий | Норма (система амерляйт) | Форма гипотиреоза | ||
| первичный | вторичный | третичный | ||
| ттг | 1— 2мгк/л | Повышен | Понижен или нормальный | Понижен или нормальный |
| Тз | 1,4-2,5 ммоль/л | Нормальный или снижен | Нормальный или снижен | Нормальный. или снижен. |
| Т4 | 65-160 ммоль/л | Снижен | Снижен | Снижен |
| Проба с ТТГ | Отрицательная | Положительная | Положительная | |
| Проба с ТРГ | Резко положительная | Отрицательная | Слабоположительная | |
Лечение. Адекватная заместительная терапия тиреоид-ными гормонами — основной метод лечения ГТ. Вне зависимости от причин ГТ патогенетическим методом лечения у пациентов пожилого и старческого возраста является применение L-тироксина (Berlin—Chemie), который представляет собой левовращающий изомер тироксина. В малых дозах обладает анаболическим действием. В средних дозах стимулирует рост и развитие, повышает потребность тканей в кислороде, стимулирует метаболизм белка, жиров и углеводов, повышает функциональную активность сердечно-сосудистой и центральной нервной систем. В больших дозах угнетает выработку тиреотропин — рилизинг гормона и тиреотропного фактора гипофиза. Препарат медленно всасывается, медленно выводится, терапевтический эффект наблюдается через 7—12 дней. Разовая доза всегда соответствует дневной. Всю дозу препарата с учетом физиологического циркадного ритма выделения гормонов следует принимать утром за 30 мин до завтрака. Если препарат принимается вместе с едой, то его всасывание,
359
Глава 6. Болезни эндокринной системы
которое происходит в тонком кишечнике, уменьшается на 1/5 часть (до 60—70 %). После начала лечения гормональное действие препарата становится заметно через 1—2 дня. Адекватность дозы оценивается по исчезновению клинической симптоматики, нормализации биохимических показателей крови, уровня тироксина и трийодтиронина, тиротропина, времени ахиллова рефлекса.
У пациентов старших возрастных групп, особенно при
сопутствующей ИБС, артериальной гипертензии, наруше
нии функции печени и почек, необходима особая осто
рожность. При появлении болей в сердце типа стенокар
дии необходим контроль ЭКГ и снижение дозы препарата
во избежание развития острых очаговых изменений мио
карда.
Начальная доза L-тироксина при лечении ГТ в пожилом возрасте и при наличии сердечно-сосудистых заболеваний не должна превышать 12,5—25 мкг в сутки, иногда возможен альтернирующий метод назначения (через день). В последнее время все чаще используется метод инициального назначения минимальной дозы на 3—4 месяца с ее увеличением на 25 мкг каждые 4—6 месяцев. Нормализация уровня Т3 и ТТГ является показателем адекватности дозы и достигается у пожилых пациентов не ранее чем через 6—8 месяцев от начала лечения. Быстрое наращивание дозы, в отличие от пациентов молодого возраста, не является необходимым.
Контроль терапии. При первичном ГТ терапию проводят под контролем концентрации ТТГ, а при вторичном ГТ — под контролем уровня свободного Т4. Определение уровня ТТГ осуществляют 2 месяца спустя, после достижения поддерживающей дозы, а затем каждые 6 месяцев. У пожилых пациентов необходима оценка функций сердечно-сосудистой системы.
Наряду с заместительной терапией проводится симптоматическая. При лечении гипотиреоидной энцефалопатии используются цереброгенные метаболические средства курсами по 1,5—2 месяца: ноотропил по 800 мг 2—3 раза в сутки, энцефабол по 100--200 мг 3 раза в сут-


 Часть вторая. Гериатрия в клинике внутренних болезней 360
Часть вторая. Гериатрия в клинике внутренних болезней 360
ки; церебролизин по 5,0 мл внутривенно струйно или по 10—20 мл внутривенно капельно в течение 10—15 дней. Курсы повторяют 2—3 раза в год.
При депрессивных и маниакальных проявлениях применяют анксиолитики и антидепрессанты. При патологии периферической нервной системы целесообразно включение в терапию физиотерапевтических процедур: фонофо-рез и обкалывания с гидрокортизоном, компрессы с.ди-мексидом, магнитотерапия. При судорогах, парестезиях, выраженных миотонических нарушениях применяют ди-акарб в суточной дозе 250—500 мг, финлепсин до 600 мг в сутки.
Лечение желудочно-кишечных проявлений при ГТ имеет ряд особенностей. При упорных запорах не рекомендуется применение лекарственных слабительных средств и клизм. Индивидуально для каждого пациента должна быть подобрана специальная диета. Из рациона исключается пресное молоко в любом виде. Рекомендуется двух-, трехкратное употребление сырых и вареных овощей (особенно свеклы и моркови) с большим количеством растительного масла, а также квашеной капусты, ягод, кислых сортов яблок, чернослива, черного хлеба. Целесообразно назначение холодных продуктов, усиливающих перистальтику. Для лечения запора применяют пшеничные отруби без термической и химической обработки до 2 ст. л. 2—3 раза в день в течение 8 недель на курс лечения.
У пациентов с ГТ часто наблюдается лактазная недостаточность, сопутствующая низкой желудочной секреции и вызывающая повышенное газообразование, вздутие живота, ощущение дискомфорта. При этих клинических проявлениях препаратом выбора в настоящее время является эспумизан (Berlin—Chemie) (симетикон 40 мг). Применяется внутрь по 1—2 капсулы 3—5 раз в день во время или после еды (по необходимости) и на ночь. Длительность курса зависит от развития болевых ощущений.
Лечение больных с гипотиреоидной комой в пожилом и старческом возрасте проводится по общим принципам
361 Глава 6. Болезни эндокринной системы
с учетом наличия коронарных нарушений: гидрокортизон — от 50 до 100 мг в/в (внутривенно), суточная доза — 150—200 мг; L-тироксин — 400—500 мг внутривенно, в последующие дни суточная доза составляет 50—100 мкг. Показано внутривенно капельное введение 500—1000 мл 5 % раствора глюкозы, 5 мл 5 % аскорбиновой кислоты, 1 мл 5 % раствора витамина В6, 200 мкг витамина В12 в сутки. Для устранения гиповентиляции показана искусственная вентиляция легких. Рекомендуется тепло, обеспечивающее подъем температуры не быстрее чем 1° в час. Применение источников тепла недопустимо, так как расширение сосудов кожи приводит к усугублению гемоди-намичёских нарушений. Показателем эффективности проводимой терапии является температура тела. При ее подъеме дозу тироксина постепенно уменьшают в соответствии с динамическим исследованием состояния пациента.
ГИПЕРТИРЕОЗ
С введением в практику современных методов исследования функции щитовидной железы гипертиреоз все чаще выявляется у людей пожилого и старческого возраста. Это синдром, обусловленный повышением активности щитовидной железы и проявляющихся ее увеличением, повышением основного обмена, тахикардией. По данным сообщений последних десяти лет, частота гипер-тиреоза у людей пожилого возраста составляет 27—50 % от общего количества. Увеличение количества больных может быть связано с общим увеличением людей пожилого и старческого возраста и усовершенствованием диагностики.
Этиопатогенез. Гипертиреоз у людей пожилого и старческого возраста — проявление различных заболеваний щитовидной железы: диффузного токсического зоба, токсической аденомы щитовидной железы, узлового зоба.

 Часть вторая. Гериатрия в клинике внутренних болезней 362
Часть вторая. Гериатрия в клинике внутренних болезней 362
Частота диффузного токсического зоба снижается с увеличением возраста, тогда как частота узлового зоба достигает максимума в возрасте 50—59 лет. Факторами — инициаторами этого заболевания могут быть психический стресс, перенесенная инфекция (ангина, грипп), климактерический период, длительное пребывание на солнце и другие основные эффекты тиреоидных гормонов определяют симптоматику тиреотоксикоза. Избыточное количество гормонов щитовидной железы ускоряет энергетический обмен почти в два раза по сравнению с нормой. Гормоны действуют путем активизации ферментов, что увеличивает синтез белков, окислительный распад жиров и углеводов.
Клиника. Классическая-симптоматика у пациентов пожилого и старческого возраста в большинстве случаев ги-пертиреоза, особенно при узловых формах зоба, отсутству- ет. Нет экзофтальма, редки глазные симптомы, мало выражены или отсутствуют.раздражительность, суетливость, беспокойство. Наблюдаемый у пожилых пациентов мелкий тремор часто рассматривается не как диагностический признак, а как проявление старости.
Типичные изменения кожи (теплая, влажная, тонкая) при гипертиреозе отмечается у 80 % пациентов. Однако у больных с сердечной недостаточностью эти признаки могут отсутствовать и при наличии гипертиреоза. У них кожа может иметь те же свойства, что и у людей пожилого возраста с эутиреоидным зобом — прохладная, сухая, морщинистая, гиперпигментированная.
В отличие от молодых, у пациентов пожилого возраста даже при легких и средних степенях гипертиреоза нарушается аппетит. У некоторых из них возникает приступообразная боль в животе различной локализации, обусловленная спазмом пилорического отдела желудка или кишечника, исчезает характерный к старости запор или появляется частый (2—3 раза в сутки) оформленный стул. Может быть и упорный запор.
Единственным постоянным симптомом гипертиреоза у больных пожилого возраста является уменьшение мае-
363 Глава 6, Болезни эндокринной системы
сы (в среднем 11 кг, у молодых — 4 кг). Величина потери в массе хорошо коррелирует с длительностью заболевания.
Синдром скрытого уменьшения массы, анорексия, боль в животе у пациентов пожилого и старческого возраста могут ошибочно интерпретироваться как признаки злокачественного заболевания желудочно-кишечного тракта.
Поражение сердечно-сосудистой системы занимает основное место в клинике тиреотоксикоза, и пожилой возраст не является исключением.
Тйреокардиопатия — ведущий синдром тиреотоксикоза у пациентов пожилого возраста.
Синусовая тахикардия — кардинальный симптом диффузного токсического зоба. Степень ее выраженности характеризует тяжесть тиреотоксикоза.
У больных пожилого и старческого возраста постоянная тахикардия — не обязательное проявление гипертиреоза (отмечается у 20—70 % больных), что может быть связано с возрастной слабостью синусно-предсердного узла. Таким образом, сердцебиение, тахикардия не являются облигатными признаками гипертиреоза у пациентов пожилого возраста, их отсутствие не исключает токсического зоба.
Боль в области сердца у пожилых пациентов может быть обусловлена как тиреотоксической кардиопатией, так и сопутствующим коронарным атеросклерозом.
Застойная недостаточность кровообращения развивается при длительном, часто малосимптомном, течении гипертиреоза у больных старше 40 лет, чаще после возникновения мерцательной аритмии. У пациентов пожилого возраста с олигосимптоматической формой гипертиреоза недостаточность кровообращения может быть единственным очевидным признаком. Одышка и тахикардия у таких больных появляются на ранних стадиях заболевания (как результат гиперметаболизма и прямого воздействия тиреоидных гормонов на дыхательный центр и синусно-предсердный узел).


 Часть вторая Гериатрия в клинике внутренних болезней 364
Часть вторая Гериатрия в клинике внутренних болезней 364
Характерной особенностью артериальной гипертензии у больных гипертиреозом пожилого возраста является большое артериальное давление за счет систолического и выраженное снижение диастолического.
Таким образом, изменение функции сердечно-сосудистой системы является доминантным признаком гипертире-оза у людей пожилого и старческого возраста, но, как правило, возраст видоизменяет, маскирует их, часто затрудняет правильную интерпретацию выявленных симптомов.
Гипертйреоз у людей пожилого возраста может вызвать и другие эндокринные нарушения, в частности развитие сахарного диабета или утяжеление его течения, возникновение недостаточности функции надпочечников.
Исключительно у больных пожилого и старческого возраста встречается «сенильный гипертйреоз», протекающий в форме «апатетического» (анэмоционального) тиреотоксикоза. При этой форме диффузного токсического зоба чаще наблюдается узловое увеличение щитовидной железы. Доминантные признаки — психическая заторможенность, депрессия, эмоциональная нестабильность, раздражительность. Такие важные симптомы, как тахикардия и теплая влажная кожа, отсутствуют во многих случаях. Эти больные, не создавая впечатления тяжелых, в течение короткого времени могут впасть в кому и умереть.
Необходимо отметить, что у большинства больных пожилого и старческого возраста обычно имеется не более одного-двух доминантных признаков гипертиреоза. Примерно в 10 % случаев заболевание протекает, не вызывая у больных каких-либо жалоб и симптомов. Кроме атипич-ности клинического течения, диагностику гипертиреоза у людей пожилого и старческого возраста затрудняет и более медленное его развитие.
Вследствие названных клинических особенностей гипертйреоз в пожилом и старческом возрасте диагностируется по клиническим симптомам только в 25 % случаев.
Тиреотоксический криз — наиболее тяжелое осложнение токсического зоба, угрожающее жизни больного. Важные
365 Глава 6. Болезни эндокринной системы
компоненты криза — острая надпочечниковая недостаточность, дегидратация и быстро наступающие психические расстройства. Кульминацией криза является тиреотокси-ческая кома. Диагностика и лечение этого состояния проводится по общим принципам.
Необходимо обратить внимание на ранние признаки начинающегося тиреотоксического криза: повышение температуры тела до 38°С и выше, нарастающая тахикардия, упорная бессонница и рвота (особенно в сочетании с возбуждением), повышенная потливость, головная боль, понос, характерная поза (с «разбросанными руками и ногами»), наклонность к олигурии, повышение артериального давления.
Лечение. У лиц пожилого и старческого возраста определяется формой токсического зоба.
При диффузном токсическом зобе проводят лечение тиреостатическими препаратами, радиоактивным йодом, препаратами лития.
Обязательным условием лечения является создание щадящего режима для больного: необходимо обеспечить психический покой, полноценный сон и питание, рекомендуется избегать перегревания и; инсоляции. Диета используется высококалорийная до достижения нормальной массы тела при нормальном соотношении пищевых компонентов. Рекомендуется исключить из рациона острые блюда, крепкий чай, кофе, шоколад.
Из тиреостатических средств препаратами выбора являются тиамазол (мерказолил, тирозол) и пропилтиоурацил (пропицил). Начальное лечение проводят до клинического улучшения (достижения эутиреоидного состояния). Дозы постепенно уменьшают до минимальных поддерживающих. Поддерживающее лечение проводят в течение 1,5—2 лет.. Следует иметь в виду, что пунктуальный прием антитиреоидных препаратов и регулярный контроль в 'течение длительного времени могут быть затруднены у больных пожилого "и старческого возраста.
Комплексная терапия диффузного токсического зоба включает применение р-адреноблокаторов (анаприлин,


 Часть вторая. Гериатрия в клинике внутренних болезней 366
Часть вторая. Гериатрия в клинике внутренних болезней 366
обзидан, тразикор), которые наряду с уменьшением симптоматики тиреотоксикоза (снижение частоты сердечных сокращений, артериального давления, тремора и др.) снижают внетиреоидный метаболизм тиреодных гормонов. Дозы Р-адреноблокаторов должны быть небольшими (40— 60 мг/сут.). В условиях сниженного сократительного резерва миокарда в связи с возрастом, тиреокардиопатией и частой ишемической болезнью сердца более высокие дозы могут ускорить развитие сердечной недостаточности. Противопоказано применение 3-адреноблокаторов при сердечной недостаточности, предсердно-желудочковой блокаде, бронхиальной астме, облитерирующем атеросклерозе сосудов нижних конечностей.
Лечение радиоактивным йодом является предпочтительным для больных пожилого и старческого возраста с любым типом гипертиреоза, поскольку оно безопасно и надежно. Такие недостатки этого метода, как риск потенциального генетического повреждения и развития рака щитовидной железы, не имеют отношения к старосту а риск развития гипотиреоза после 60-летнего возраста встречается редко.
Хирургическое лечение, если нет противопоказаний, проводится при узловых и загрудинных формах токсического зоба, а также в случае Диффузного токсического зоба средней и тяжелой формы при отсутствии стойкого эффекта от медикаментозной терапии. Однако после 50 лет оперативное вмешательство имеет риск летального исхода. К моменту операции больной должен находиться в эутиреоидном состоянии, так как при плохой подготовке велика угроза тиреотоксического криза во время операции или в раннем послеоперационном периоде.
Прогноз у больных пожилого возраста с гипертиреозом менее благоприятный, чем у молодых больных. Смертность резко увеличивается после 60 лет. В возрасте до 30 лет она составляет 0,2 %, 60 лет — 2 %, 70 лет — 7,3 %.
367
Глава 6. Болезни эндокринной системы
САХАРНЫЙ ДИАБЕТ
Сахарный диабет (СД) — самая распространенная эндокринная патология у пациентов пожилого и старческого возраста. У этого контингента населения он встречается в 8—10 раз чаще, чем в Общей популяции, и составляет 16 %. Сахарным диабетом болеют 6,5 % населения, причем каждые 10—15 лет количество больных возрастает в 2 раза. Одной из причин роста частоты СД является повышение продолжительности жизни людей, что дает основание относить к факторам риска его развития пожилой возраст. СД ускоряет развитие различных сердечно-сосудистых заболеваний, в частности атеросклероза, являющегося основной патологией у людей пожилого и старческого возраста, поэтому увеличивается актуальность решения проблемы сахарного диабета в гериатрии.
Факторы, предрасполагающие к развитию диабета в по жилом возрасте:
• генетические;
• инсулинорезйстентность (связанная с возрастом);
• сниженная секреция инсулина (связанная с возрастом);
• ожирение;
• малоподвижный образ жизни; • . • сопутствующие заболевания;
• лекарства.
Анатомия и физиология поджелудочной железы- Поджелудочная железа (ПЖ) —' непарный многодольчатый орган, весом 50—100 г, расположенный ретроперитонеаль-но. Головка ПЖ прилежит к 12-перстной кишке, поперечно-ободочной кишке, правой почке, солнечному сплетению, что часто вызывает рефлекторные парезы кишечника при остром панкреатите у пациентов пожилого и старческого возраста. Тело ПЖ прилежит к задней поверхности желудка. Хвост ПЖ подходит к воротам селезенки (тромбоз селезеночной вены — одно из частых осложнений у


 Часть вторая. Гериатрия в клинике внутренних болезней 368
Часть вторая. Гериатрия в клинике внутренних болезней 368
пожилых при процессе в области тела). Кровоснабжается ПЖ ветвями чревного ствола: a. pancreatoduodenalis, a. pancreaticamagna (головка), a. lienalis (тело, хвост). Венозный отток — в v. lienalis или в v. portae. В иннервации участвует симпатическая и парасимпатическая нервная система (НС).
Симпатическая НС — селезеночное сплетение (иннервация тела и хвоста) и гастродуоденальноё (головка). В основном симпатическая НС отвечает за тонус сосудов ПЖ, парасимпатическая — за экзокринную функцию.
Эндокринная часть ПЖ состоит из панкреатических островков. Остальную часть занимает экзокринная ткань, вырабатывающая пищеварительные ферменты. Продукция внешнесекреторной части- поступает в проток поджелудочной железы, впадающей в 12-перстную кишку.
Структурно-функциональной единицей ПЖ являются островки Лангерганса, составляющие 1—3 % массы железы. Каждый островок содержит от 3 до 5 тысяч клеток.
Р-клетки, продуцирующие инсулин, составляют 60— 70 % всех клеток островков и расположенных преимущественно в центре. На долю а-клеток, продуцирующих глюкагон, приходится 25 % клеточного состава. Расположены а-клетки по периферии островков. Д-клетки, продуцирующие соматостатин, составляют 10 %. Обнаружен еще ряд клеток-островков, которые предположительно могут продуцировать вазоактивный интестинальный полипептид (ВИП), гастроинтестинальный полипептид (ГИП) и пакреатический полипептид.
Каждая р-клетка содержит до 10 тысяч секреторных гранул (по принципу матрешек), каждая гранула — кристаллы инсулина, каждый кристалл — до 300 тысяч молекул инсулина. Р-клетки «обща'ются» друг с другом по типу «елочной гирлянды»: чем больше потребности в инсулине, тем больше клеток вовлекаются в секрецию. С увеличением возраста изменяется соотношение а- и Р-клеток в сторону последних, развивается дисфункция Р-клеток.
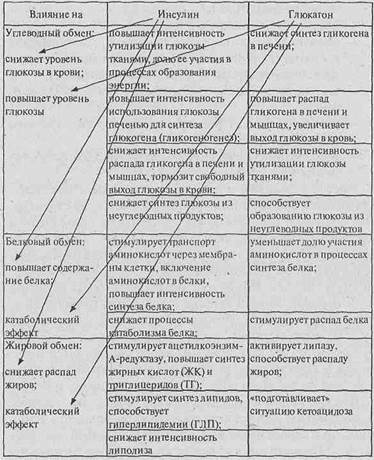
Влияние инсулина на основные типы обмена. Ведущее место в регуляции углеводного обмена принадлежит инсулину (табл. 23).
369 Глава 6. Болезни эндокринной системы
Схематически можно представить основные этапы углеводного обмена:
— расщепление моно-, ди-, полисахаридов в желудочно-кишечном тракте;
— поступление глюкозы в кровь;
— образование гликогена в печени из поступившей глюкозы (гликогеногенез) (в образовании гликогена небольшую роль играют почки и мышцы);
— распад гликогена с образованием глюкозы (глюко-генез);
— распад глюкозы с образованием молочной кислоты (гликолиз);
— образование углеводов из неуглеводистых продуктов (молочной кислоть глицерола).
Вместе с белками и липидами углеводы относятся к важнейшим соединениям организма, выполняя структурную функцию (обязательные компоненты большинства клеточных структур), защитную функцию (компоненты иммуноглобулинов), являются продуктом для синтеза нуклеиновых кислот, основным видом энергетического клеточного топлива. Наиболее энергоемкая ткань организма — нервная. Мозг в течение суток может потреблять от 100 до 150 г глюкозы. Нуждаются в глюкозе кровеносные сосуды, мышцы, почки, соединительная ткань, мембрана эритроцитов. Уровень глюкозы крови регулируется инсулином и глюкагоном, оказывающими противоположное действие на все виды обмена, представленные в табл. 25.
Для клинического проявления СД необходимы не только абсолютная или относительная недостаточность инсулина, но и абсолютный или относительный избыток глю-кагона. Недостаток инсулина способствует снижению утилизации глюкозы тканями, а избыток глюкагона — повышенному ее поступлению в кровь в результате распада глюкогена в печени. Глюкагон способствует синтезу кетоновых тел. Все это дает основание назвать глюкагон «потенциально продиабетогенным гормоном».

 Часть вторая. Гериатрия, в клинике внутренних болезней 370
Часть вторая. Гериатрия, в клинике внутренних болезней 370
Таблица 23 Влияние инсулина и глюкагона на основные типы обмена
471
Глава 6. Болезни эндокринной системы
Возрастные изменения ПЖ
|
|
Атрофия ПЖ. Разрастание жировой ткани, жировая дистрофия.
Возникает экзо- и эндокринная недостаточность, обусловливающая расстройства пищеварения (ферментативная недостаточность, прежде всего липазы), а также высокую частоту декомпенсации СД, его органных осложнений.
|
|
Изменения протоковой системы (фиброз, кистоз-ное расширение протоков, метаплазия протоко-вого эпителия, отложение конкрементов).
Внутрипротоковая гипер-гензия, тяжелые формы острого панкреатита, высокая частота рака ПЖ в пожилом возрасте.
|
|
Изменения кровотока в сосудах брюшной полости и забрюшинного пространства, изменение органного кровотока (атеросклероз, тромбоз, тромбоэмболия чревного ствола и его ветвей, аневризма селезеночной артерии).
Абдоминальный ишемичес-кий синдром (ишемический панкреатит, инфаркт ПЖ).
Особенности углеводного обмена в пожилом и старческом возрасте
Метаболический синдром
Ведущую роль в регуляции углеводного обмена играют инсулин, соматостатин, глюкагон. Поддержание нормального уровня глюкозы и обеспечение энергозатрат организма определяются следующими основными факторами:
Часть вторая. Гериатрия в клинике внутренних болезней
372


 1) количеством депонированных в тканях углеводов и
1) количеством депонированных в тканях углеводов и
липидов (энергетический запас). Организм покры
вает энергетические потребности за счет углеводов,
но при недостатке поступления пищи он пытается
покрыть дефицит энергии за счет жиров;
2) биологической эффективностью инсулина, которая
зависит от наличия в крови гормональных и негор
мональных антагонистов, чувствительности рецеп
торов тканей, характера почечно-печеночной функ
ции;
3) толерантностью организма к глюкозе;
4) энергетическими потребностями и затратами орга
низма.
Особенности обмена углеводов при старении представлены на рис. 46.
При старении наблюдаются изменения во всех звеньях инсулинового обмена, создаются условия для возникновения инсулинорезистентности, лежащей в основе метаболического синдрома (МС). Под инсулинорезистентностью, которая является основным патогенетическим звеном инсулиннезависимого сахарного диабета пожилых, понимают снижение опосредованной инсулином утилизации глюкозы тканями, следствием чего является компенсаторная гиперинсулинемия. Определенную роль при этом играет ожирение. В процессе старения закономерно происходит увеличение содержания жировой ткани, даже если не наблюдается увеличения массы тела. Жировая ткань человека выделяет лептины, взаимодействующие с центром насыщения в гипоталамусе, что ведет к подавлению активности пищевого центра. Одним из мощных регуляторов снижения потребления пищи является гипергликемия. С увеличением возраста чувствительность гипоталамических центров к регулирующим сигналам снижается, вводя организм в «заблуждение». Прием пищи прекращается тогда, когда съедено больше нормы. Таким образом, замыкается цепочка, представленная на рис. 47.

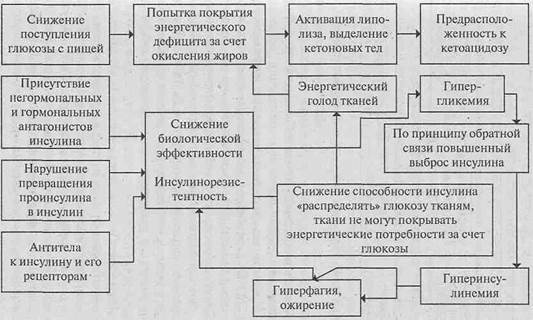
Рис. 46. Особенности обмена углеводов при старении
Часть вторая. Гериатрия в клинике внутренних болезней
374




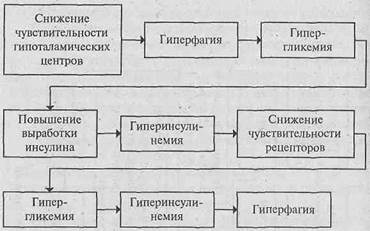
Рис. 47. Механизм ожирения в процессе старения
Кроме вышеперечисленных неблагоприятных факторов ожирения имеют значение следующие:
1. Избыток неэстерифицированных жирных кислот (НЭЖК), особенно насыщенных (пальмитиновой, стеариновой), способствующих тому, что некоторые аминокислоты белков начинают использоваться для синтеза глюкозы (активация глюконеогенеза). При этом в основном используются белки лимфоцитов, что ведет к снижению с возрастом клеточного иммунитета и развитию метаболической иммуносуп-рессии.
2. Ожирение и гиперинсулинемия (ГИ) приводят к повышению синтеза в печени триглицеридов (ТГ) и липопротеидов очень низкой плотности (ЛПОНП), в составе которых ТГ и холестерин (ХС) поступают в кровоток, создавая условия для атеросклероза.
3. Нарушается функция тромбоцитов (вследствие накопления в, мембране липидов), что повышает риск тромбообразования.
375
Глава 6. Болезни эндокринной системы
4. Метаболические нарушения увеличивают вероятность злокачественных новообразований.
Таким образом, нарушения в эндокринной сфере игра
ют важную роль в процессах старения. Наиболее точное
и лаконичное определение метаболическим сдвигам при
старении дал В.И. Дильман: «В гормонально-метаболичес
кой картине старения можно видеть снижение чувстви
тельности к действию инсулина, снижение толерантности
к углеводам, реактивную ГИ, ожирение, повышение ли-
полиза и утилизации ЖК, повышение уровня ЛПОНП,
ТГ, ХС, относительный избыток продукции глюкокорти-
коидов на фоне снижения продукции андрогеноггодобных
кортикостероидов, снижение активности клеточного им
мунитета, повышение титра нормальных антител, повы
шение секреции неклассифицируемых фенолстероидов,
снижение функции щитовидной железы, повышение ар
териального давления».
Нарушения углеводного и липидного обмена, при которых происходит снижение чувствительности тканей к инсулину, т. е. инсулинорезистентность (ИР), являются крайне неблагоприятным метаболическим сдвигом, названным в литературе «метаболическим синдромом» (МС), или «смертельным квартетом», или «синдромом X». Квартетом потому, что приводит к развитию сахарного диабета II типа, ожирению, ИБС, артериальной гипертензии.
Частота МС значительно увеличивается с возрастом. МС чаще встречается у мужчин, чем у женщин, а клинические его формы чаще отмечаются у женщин с абдоминальным ожирением. Частота заболеваний, связанных с МС, увеличилась за последние 20 лет. Это связано с ростом распространенности таких факторов риска неинфекционных заболеваний, как гиподинамия, нерациональное питание, психоэмоциональное напряжение.
Особенности клиники ИНДС в пожилом и старческом возрасте. Сахарный диабет — эндокринно-обменное заболевание, в основе которого лежит абсолютный и относительный дефицит инсулина, ведущий к нарушению, всех видов обмена веществ. Иными словами, это состояние

 Часть вторая. Гериатрия в клинике внутренних болезней 376
Часть вторая. Гериатрия в клинике внутренних болезней 376
хронической гипергликемии, развивающейся в результате воздействия ряда экзо- и эндогенных факторов (ВОЗ, 1981).
По этиопатогенезу и возрастной категории пациентов СД можно разделить на группы, представленные в табл. 24.
Критерием диагностики СД является двукратное определение увеличения глюкозы крови натощак выше 7,8 ммоль/л*. Во всех остальных случаях проводится глю-козотолерантный тест (ГТТ). Данные ГТТ, по рекомендации ВОЗ, должны быть подтверждены двумя последовательными анализами капиллярной крови (табл. 25).
Правила проведения ГТТ:
1. В течение трех предшествующих Дней обследуемый не должен соблюдать диету и придерживаться привычного режима жизни и трудовой деятельности.
2. Интервал между последним приемом пищи и ГТТ — 12—14 часов.
3. Перед исследованием во время проведения пробы запрещается курение.
4. Берется капиллярная кровь натощак и через 2 часа после углеводной нагрузки (75 г глюкозы).
Факторы, влияющие на результаты теста толерантно сти к глюкозе (ТТГ):
— физическая активность (гипокинезия снижает толерантность к глюкозе);
— алкоголь;
— эндокринные заболевания;
— травмы, операции;
— тяжелая сердечно-сосудистая, дыхательная, ЖКТ патология;
— возраст старше 50 лет (каждые последующие 10 лет глюкоза крови натощак после нагрузки глюкозой повышается на 0,55 ммоль/л);
— лекарственные препараты (диуретики, никотиновая кислота, кофеин, катехоламины, глюкокортикоиды, психотропные средства, тиазиды снижают выделение (3-клетками инсулина и повышают активность инсу-линазы; фуросемид снижает транспорт глюкозы и повышает гликогенолиз; контрацептивы уменьшают
377
Глава 6. Болезни эндокринной системы
Таблица 24
Сахарный диабет
| Инсулинзависимый сахарный диабет (ИЗСД) | Инсулиннезависимый сахарный диабет (ИНСД)* . |
| Чаще развивается у молодых (максимальный риск манифес- тации ИЗСД приходится на препубертатный и пубертатный периоды). Данный тип СД свя- зан с первичным поражением Р-клетрк, развивающимся по сценарию: генетическая предрасположенность -» пусковой момент, например, персистен- ция вируса -» активация ауто- иммунного процесса -» дест- рукция (3-клеток -» дефицит инсулина, клинические прояв- ления. Таким образом, в основе ИЗСД лежит абсолютный де- фицит инсулина. Имеются данные о повыше- нии риска развития ИЗСД У де- тей, находившихся на грудном вскармливании и/или имевших большую прибавку в раннем постнатальном периоде. Распространенность ИЗСД — 0,1 — 1 % от общей популяции. Наибольшее распространение имеет среди белого населения. Заболеваемость имеет тенден- цию к нарастанию к северу от экватора (феномен «северо- южного широтного градиен- та»). '.■''. .''.'." | Как подчеркивались выше, в основе ИНДС лежит не абсо- лютный дефицит инсулина, а ИР. Развивается у лиц старшего и пожилого возраста, когда свой вклад в развитие ИР вносят из- менения метаболизма. Возраст, после которого развивается ИНДС, в литературе единодушно указывается — 40 лет,_но из всех впервые выявленных боль- ных только 10 % моложе 60 лет. Данный тип СД назван СД «за- падного образа жизни», что подчеркивает связь между за- болеваемостью и определенным образом питания — содержание в пищевом рационе рафинирован- ных, высококалорийных продук- тов, алкоголя. Все это в сочета- нии с гиподинамией приводит к ожирению, ИР и ИНСД. Осо- бенно это касается населения ряда стран Северной Америки, Африки, Австралии, где при- вычный «охотнический» образ жизни сменился западным (гипотеза «процветающего фенотипа»). Однако не следует уповать только на ожирение и ИР как основные патогенетические факторы развития ИНСД. В 20— 50 % случаев данный тип СД развивается на фоне дефицита инсулина, связанного с возраст- ными изменениями ПЖ, умень- шения массы Р-клеток. Распространенность СД — 2— 10 % от общей популяции. |
* В настоящее время описана еще одна разновидность ИНДС, развивающегося у молодых, так называемый Mody-диабет. Он характеризуется повышением гликемического порога для Секреции инсулина и нормальной чувствительностью к нему. В основе развития данного типа диабета лежит мутация гена глюкокиназы, действующей как (3-клеточный сенсор глюкозы.
 Таблица 25
Таблица 25
Дата: 2019-02-02, просмотров: 642.