На первом этапе терапевт совместно с пациентов осуществляет традиционную для когнитивной психотерапии концептуализацию проблемы, причем здесь к проблеме относятся не только и не столько сами аддиктивные установки больных, но установки, препятствующие лечению (касающиеся как недооценки болезни, зависимости, так и предубеждения в отношении приема препаратов и препятствующие терапевтическим отношениям).
На втором этапе обсуждаются более специфические вопросы, связанные с симптомами и эффектами от лечения. Исследуется двойственное (всегда) отношение пациента к проводимому лечению, и выявляются несоответствие действий, поведения пациента и той части его убеждений, которую можно назвать адаптивной.
На третьем этапе исследуется дезадаптивная часть убеждений пациента по поводу нежелательности приема препаратов и обосновывается их навязанность, зависимость от стереотипов мышления окружающих, эффекты в виде стигматизации и самостигматизации. Одной из форм стигматизации можно считать уверенность пациента в своей неполноценности в связи с невозможностью самостоятельно прекратить прием спиртного и необходимости принимать медикаменты. Способом преодоления такого рода нежелательных установок является предлагаемое пациенту доказательство необходимости роста качества его жизни и того факта, что выбор использования медикаментозных препаратов и взаимодействия с врачами есть проявление ответственности за свою судьбу и самоэффективности, есть особая и продуктивная стратегия повышения самим больным качества своей жизни. Совместно с пациентом обсуждаются варианты возможной медикаментозной терапии и подбирается тот ее объем и формат, который пациента устроит. Обязательно учитываются реальное состояние соматического здоровья пациента и его запросы по улучшению этой составляющей. Одним из косвенных используемых приемов является перенесение акцента со снижения тяги к алкоголю на достижение общего оздоравливающего эффекта. На этом этапе активно используются приемы косвенного внушения в виде индивидуально-значимых метафор, образов для поддержания выбранной стратегии использования медикаментозной поддержки (таких, как «восстановление нарушенного баланса нервной системы», «защитные функции лекарства», «исправление причиненного вреда», «питание клеток мозга», «налаживание обмена веществ» и др.).
На четвертом, завершающем этапе разрабатывается схема-режим лечения, основанные на планировании будущих встреч, а также предложении пациентам письменных стандартизированных наглядных рекомендаций по приему назначенной им терапии. Эти рекомендации содержат информацию о каждом из назначенных препаратов, дозировках, режиме приема, а также ожидаемых эффектах препарата при его использовании. Важно то, что излагалась информация в понятных для больного терминах и в соответствии с его ожиданиями, желаниями, и с учетом имеющихся у больного страхов. Форма изложения была компактной, в виде лаконичных и имеющих высокий суггестивный потенциал высказываний.
В настоящей работе был проведен анализ влияния комплаенс-психотерапии на уровень согласия к лечению у больных алкоголизмом. Результаты предлагаемого нами вмешательства существенны уже на этапе выписки, хотя группа критически настроенных к лечению пациентов сохраняется (см. рис. 5).
|
|
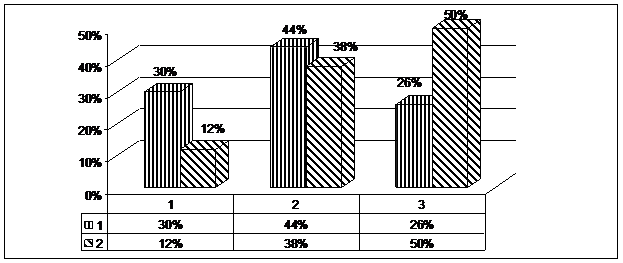
Рис. 5. Уровень комплаентности у пациентов экспериментальной и контрольной группах на завершающем этапе стационарной терапии
Данные по тесту аддиктивных установок Мак-Маллана – Гейлхар (MGAA) свидетельствуют о непосредственном влиянии комплаенс-психотерапии на степень выраженности аддиктивных установок (Табл. №2), причем различия значимы (t = 3,4, tкр. = 2). Важно отметить, что подобный результат был достигнут опосредованно, поскольку комплаенс-психотерапия была в меньшей степени ориентирована на собственно аддиктивные установки, так как основной фокус – установки, предопределяющие отношение к лечению.
Таблица №2
Дата: 2018-09-13, просмотров: 521.