Этиология, эпидемиология и патогенез подробно изложены в разделе «Острый гепатит В».
Учтивая скудность клинических проявлений, хроническую HBV-инфекцию целесообразно представить в виде последовательности фаз естественного течения (рис. 9):
1. Иммунной толерантности.
2. Иммунного клиренса.
3. Иммунного контроля.
4. Реактивации.
Первые две фазы аналогичны таковым при циклическом течении заболевания. Тем не менее, именно в фазе клиренса происходят события, предопределяющие хронизацию инфекции. Неполноценность адаптивного иммунного ответа, обусловленного нарушением активации одного или нескольких его звеньев, приводит к сохранению вирусной репликации, что закономерно для детей до 5-7 лет. Ведущими факторами, способствующими хронизации у взрослых лиц, являются высокая вирусная нагрузка, экспрессия HBeAg и мутации генов HBV.
Установлено, что усиление экспрессии антигенов HBV вызывает прогрессирующую функциональную недостаточность HBV-специфичных CD8 Т-клеток и в итоге приводит к истощению данной популяции, что подтверждено наличием обратной связи количества и функциональной активности CD8 Т-клеток и репликативной активности HBV.
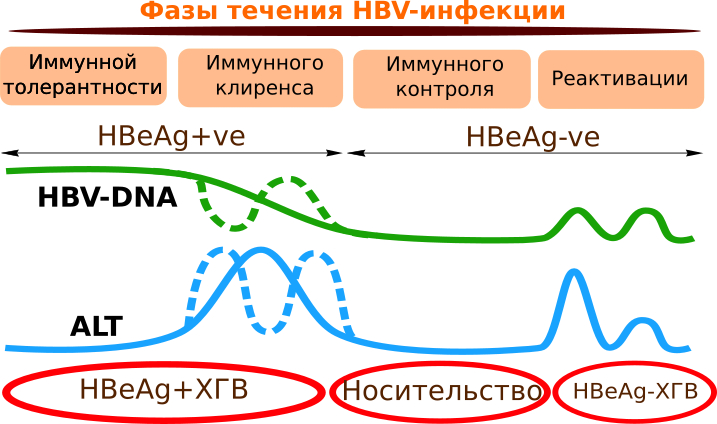
Рисунок 9. Диагностические критерии и фазы инфекционного процесса при хроническом течении HBV-инфекции
По мере ослабления иммунного ответа количество вирусных частиц стабилизируется, и инфекция приобретает хроническое течение в виде хронического гепатита. Для данного состояния действительны такие же патогенетические механизмы, как и при циклическом течении острого гепатита, только с меньшей интенсивностью.
В дальнейшем возможен переход в фазу иммунного контроля, характеризующуюся сохранением возбудителя в ткани печени при отсутствии признаков некровоспалительного процесса. Уровень репликативной активности HBV на данном этапе существенно снижен, происходит сероконверсия HBeAg и нормализация клинических и лабораторных показателей. Данное состояние может продолжаться в течение десятилетий, но у ряда пациентов в конечном итоге происходит реактивация, как спонтанно, так и в связи с отменой иммуносупрессивной терапии. Реактивация вирусной репликации может быть ассоциирована с мутантным HBe-негативным штаммом HBV.
Патологическая анатомия. Характерным, хотя и непостоянным, гистологическим признаком, встречающимся при ХГВ, являются матово-стекловидные гепатоциты, косвенно свидетельствующие о наличии в клетках HBsAg. Это крупные клетки с бледноэозинофильной мелкозернистой цитоплазмой, с ядром, смещенным к оболочке клетки и отделенным от цитоплазмы светлым ободком. Матово-стекловидные гепатоциты встречаются более чем в половине случаев. Реакция Шиката для выявления HBsAg менее чувствительная, с ее помощью поверхностный антиген ВГВ в цитоплазме печеночных клеток определяется только у трети больных. ХГВ имеет много общих патологических особенностей, присущих другим ХВГ, и проявляется сочетанием дистрофических процессов в гепатоцитах и воспалительно-пролиферативных изменений в соединительной ткани печени. Часто обнаруживаются: гидропическая («баллонная»), а также зернистая и вакуольная дистрофия; разнообразные изменения ядер гепатоцитов от вакуолизации до состояния некробиоза с кариолизом и кариопикнозом; регенераторные процессы – крупные гепатоциты с большими ядрами, многоядерные гепатоциты; внутридольковая лимфоидная инфильтрация. Наиболее выражены изменения в портальных трактах и перипортальной зоне, характеризующиеся преимущественно лимфомакрофагальной инфильтрацией, которая в зависимости от активности патологического процесса находится в пределах портальных трактов (минимальная активность), либо разрушает внутреннюю пограничную пластинку и распространяется внутрь долек, образуя ступенчатые некрозы. Портальные тракты заметно расширены и склерозированы. От некоторых трактов внутрь долек проникают фиброзные прослойки, формируя порто-портальные и порто-центральные септы, а в далеко зашедших случаях начальные признаки цирроза. Для высокой степени активности хронического ГВ характерны мостовидные и мультилобулярные некрозы.
Диагноз и дифференциальный диагноз. Для диагностики хронической HBV-инфекции помимо временных (выявление антигенов ВГВ более 6 мес.) и морфологических критериев принципиально важно разделение ХГВ на HBeAg-позитивный и HBeAg-негативный.
НВе-позитивный ХГВ соответствует первым двум фазам течения HBV-инфекции. HBe-позитивный ХГВ у подавляющего числа больных протекает без желтухи. Все другие субъективные и объективные проявления болезни выражены слабо и могут в течение длительного времени не привлекать к себе внимания. Первые признаки соответствуют жалобам больных на быструю утомляемость, ухудшение общего самочувствия, слабость, головную боль, снижение толерантности к обычным физическим нагрузкам, чувство усталости уже в утренние часы. Появляется потливость, нарушается сон, отсутствует ощущение свежести после ночного сна, иногда это сочетается с эмоциональной неустойчивостью. Появление и прогрессирование этих симптомов соответствует постепенному развитию печеночной интоксикации. С относительно меньшим постоянством присоединяются диспепсические расстройства. Они характеризуются ухудшением аппетита, переносимости жирной пищи, ощущением горечи во рту, появлением тошноты, чувства тяжести в эпигастральной области. Иногда возникают повторяющиеся тупые боли в верхней части живота, в области правого подреберья. Преимущественно субъективные проявления болезни нередко сочетаются с непостоянным субфебрилитетом, потемнением мочи. Гепатомегалия является наиболее постоянным, часто единственным объективным клиническим признаком патологических изменений в печени. При более плотной консистенции в отличие от острого гепатита степень ее увеличения большей частью незначительная. Также реже, в сравнении с острым ГВ, гепатомегалия сочетается со спленомегалией.
Сероконверсия HВeAg/antiHBe сопровождается снижением активности HBV и нормализацией биохимических и гистологических показателей и является предиктором благоприятного течения с хорошим прогнозом. HBe-сероконверсия обычно свидетельствует о переходе процесса в состоянии «неактивного носительства HBV» (или иммунного контроля). Она протекает чаще бессимптомно при нормальных биохимических показателях крови и диагностируется на основании идентификации специфических вирусных маркеров, соответствующих данной фазе, и морфологических изменений. Последние в большинстве случаев характеризуются дистрофическими процессами паренхимы, незначительными проявлениями вирусной инфекции (отдельные внутридольковые лимфоидные инфильтраты и единичные лимфоциты в портальных трактах) или признаками гепатита с минимальной активностью патологического процесса в печени с сохранением целостности внутренней пограничной пластинки и отсутствием или слабо выраженным перипортальным фиброзом. В некоторых случаях могут наблюдаться определенная клиническая симптоматика, повышенная активность трансаминаз, более выраженные гистологические изменения в печени на фоне отсутствия маркеров активной вирусной репликации. Углубленное обследование таких больных нередко выявляет иные возможные причины (помимо ВГВ), способствующие поражению печени: аутоиммунные процессы, различные токсические воздействия, сопутствующие хронические заболевания гепатобилиарной системы и др. Критерии «неактивного носительства HBV» представлены в таблице 18. Фаза иммунного контроля в ряде случаев переходит в HBe-негативный ХГВ (фаза реактивации).
HBe-негативный ХГВ (фаза реактивации) чаще встречается у мужчин в возрасте 36 – 45 лет (средний возраст в данной когорте больных выше, чем при HBe-позитивном ХГВ). Клиническая картина и спектр гистологических изменений идентичны таковым при НВе-позитивном ХГВ, однако чаще встречаются тяжелые поражения печени (более 50%) или цирроз (около трети пациентов). Однако вирусологический профиль HBe-негативного гепатита разнообразнее: более 50% больных демонстрируют низкий уровень репликативной активности (менее 105 копий/мл) и нормальный уровень АлАТ. Подобная ситуация может сохраняться длительное время, однако рано или поздно происходит реактивация инфекции. Уровень спонтанной HBs-сероконверсии не превышает 0,5%.
Таблица 18
Критерии HBV-носительства при хроническом течении HBV-инфекции (ХГВ в фазе иммунного контроля)
| Неактивное HBV-носительство – персистирующая HBV-инфекция без некровоспалительных изменений в ткани печени |
| Диагностические критерии: |
| ü наличие HBsAg более 6 мес. ü отсутствие HBeAg, наличие antiHBe ü ДНК HBV в сыворотке <2000 МЕ/мл ü нормальный уровень сывороточных трансаминаз ü явления хронического гепатита в биоптатах печени не выражены (ИГА <4, фиброз 0 - 1) |
В большинстве случаев, яркая клиническая картина ХГВ отмечается на стадии цирроза печени, когда появляются умеренные или выраженные клинико-лабораторные признаки нарушения функций печени (нарушения пигментного, белкового, азотистого обменов, гипокоагуляция, снижение детоксикационных возможностей). Наблюдаются признаки гиперспленизма (лабораторный синдром, характеризующийся анемией, лейкопенией, тромбоцитопенией на фоне гепатолиенального синдрома). Также регистрируются анемия и тромбоцитопения, которые могут быть обусловлены геморрагическим синдромом. Он характеризуется мелкими кожными кровоизлияниями, ограниченными петехиальными высыпаниями, легкостью возникновения гематом, кровоточивостью десен, транзиторными носовыми кровотечениями, положительными симптомами «щипка», «жгута» и др. Стабильная выраженная желтуха наблюдается не часто и регистрируется у больных с холестатическим вариантом ХГB, сочетаясь с кожным зудом, а в некоторых случаях с ксантелазмами. Нередко появляются внепеченочные знаки (телеангэктазии – сосудистые «звездочки», пальмарная эритема) и внепеченочные проявления (апластическая анемия, папулезный акродерматит, синдром Шегрена, кожный васкулит, узелковый периартериит, полиартралгии, миалгии, миокардит, гломерулонефрит, фиброзирующий альвеолит, криоглобулинемия и т.д.).
Терминальная стадия ХГВ может проявляться не только клинической картиной цирроза печени, но и гепатоцеллюлярной карциномой (ГЦК). Ежегодный риск развития ГЦК у больного ХГВ составляет 0,3 - 0,6% как на фоне цирроза печени, так и без него.
Лечение. На доцирротических стадиях и вне обострения лечение проводится амбулаторно у инфекциониста в поликлинических отделениях или в режиме дневного стационара инфекционных больниц. В остальных случаях больные подлежат госпитализации в инфекционный стационар.
Противовирусная терапия назначается НВеАg-позитивным и НВеАg-негативным больным ХГВ. Более подробно противовирусная терапия изложена в руководстве для врачей. Принципиально применяются пегилированные интерфероны α2а (180 мкг 1 раз в нед.) и α2b (15 мкг/кг/нед.). Длительность терапии составляет 48-72 недель. А также аналоги нуклеоз(т)идов: ламивудин 100 мг/сут., телбивудин 600 мг/сут., энтекавир 0,5-1,0 мг/сут., тенофовир 300 мг/сут. Длительность терапии должна быть не менее 3-5 лет. Пациентам с ХГВ в фазе иммунного контроля («носительство ВГВ») противовирусная терапия не показана (исключение составляет только цирротическая стадия HBV-инфекции). При обострении хронической HBV-инфекции проводится такой же комплекс лечебных мероприятий, как и при ОГВ.
Прогноз и исходы заболевания. Без соответствующей терапии у 3-10% больных ХГВ развивается цирроз печени, из которых у 2-7% возможно появление ГЦК. Эти исходы ХГВ являются основной причиной смерти больных. После диагностики цирротической стадии ХГВ больному показана трансплантация печени.
Диспансерные мероприятия. Больные ХВГ до начала противовирусной терапии и после ее завершения подлежат углубленному медицинскому обследованию 1 раз в 6 мес.
Профилактика и противоэпидемические мероприятия в очаге осуществляются в соответствии с санитарно-эпидемиологическими правилами «Профилактика вирусного гепатита B». (СП 3.1.1.2341-08). Подробно описаны в разделе ОГВ.
Военно-врачебная экспертиза. Призывники освидетельствуются и признаются ограниченно годными к военной службе (в мирное время не призываются). Военнослужащие контрактной службы (офицеры и прапорщики) – годны к военной службе, остальные контингенты признаются ограниченно годными к военной службе. На цирротических стадиях военнослужащие признаются негодными к военной службе.
Дата: 2018-11-18, просмотров: 452.