1. Центральный рак легкого: возникает в крупных бронхах (главном, промежуточном, долевом, сегментарном и субсегментарном).
- экзофитный (эндобронхиальный): опухоль растет в просвет бронха
- эндофитный (экзобронхиальный): рост опухоли в толщу легочной паренхимы
- разветвленный с муфтообразно перибронхиальным ростом опухоли вокруг бронхов
- смешанный
2. Периферический рак легкого: исходит из эпителия более мелких бронхов или локализуется в паренхиме легкого.
- узловая округлая опухоль
- пневмониеподобный рак
- рак верхушки легкого с синдромом Панкоста
Гистологическая классификация
1) Мелкоклеточный
2) Немелкоклеточный:
1. Плоскоклеточный
2. Неплоскоклеточный:
- аденокарцинома
- нейроэндокринный крупноклеточный
- бронхоальвеолярный
- неуточненный неплоскоклеточный
3) Смешанные формы
Самый неблагоприятный прогноз имеет мелкоклеточный рак. В течение 2–4 месяцев после постановки диагноза каждый второй больной умирает.
Классификация по системе TNM
Тx: недостаточно данных для оценки опухоли или опухоль доказана только наличием опухолевых клеток в мокроте или промывных водах бронхов, но не выявляется методами визуализации.
Т0: опухоль не определяется
Tis: сarcinoma in situ
T1: опухоль ≤3 см без инвазии
Т1а: опухоль меньше 2 см
Т1б: опухоль больше 3 см
Т2: опухоль больше 3 см или опухоль любого размера, прорастающая висцеральную плевру. Проксимальный край опухоли располагается не менее чем в 2 см от карины.
Т2а: опухоль больше 3 см, но меньше 5 см
Т2б: опухоль больше 5 см, но меньше 7 см
Т3: опухоль больше 7 см или любого размера, переходящая на грудную стенку, диафрагму, медиастинальную плевру, перикард, или доходящая до карины менее чем на 2 см, но без вовлечения карины.
Т4: опухоль любого размера, переходящая на средостение, сердце, крупные сосуды, трахею, возвратный нерв, пищевод, тела позвонков, карину.
Nх: недостаточно данных для оценки
N0: нет метастатического поражения регионарных лимфатических узлов
N1: поражение перибронхиальных и(или) лимфатических узлов корня легкого на стороне поражения, внутрилегочных лимфатических узлов
N2: поражение лимфатических узлов средостения на стороне поражения или бифуркационных
N3: поражение лимфатических узлов средостения или корня легкого на противоположной стороне, надключичных лимфатических узлов на стороне поражения или на противоположной стороне
Mx: недостаточно данных
М0: нет признаков отдаленных метастазов
М1: наличие отдаленных метастазов
Клиника
Рак легкого проявляется клинически на далеко зашедших стадиях.
Выраженность клинической симптоматики зависит от: клинико-анатомической формы, гистологической структуры, локализации, размеров и типа роста, прорастания, наличия отдаленных метастазов.
Центральный рак легкого:
- Кашель сухой, надсадный, может сопровождаться мокротой слизистого или
слизисто-гнойного характера, вторичной пневмонией.
- Кровохарканье в виде прожилок алой крови или в виде диффузного окрашивания мокроты.
Алгоритм обследований при кровохарканье у пациента старше 40 лет и имеющего стаж курения:
1) рентгенологического исследования органов грудной клетки или КТ
2) фибробронхоскопия с цитологическим исследованием
3) оценить факторы риска ТЭЛА, анализ крови на Д-димеры
- Одышка
Периферический рак легкого:
- Боль в грудной клетке на стороне поражения при прорастании плевры и грудной стенки
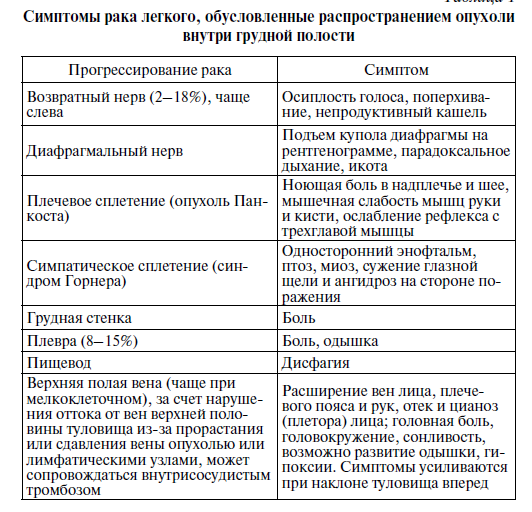
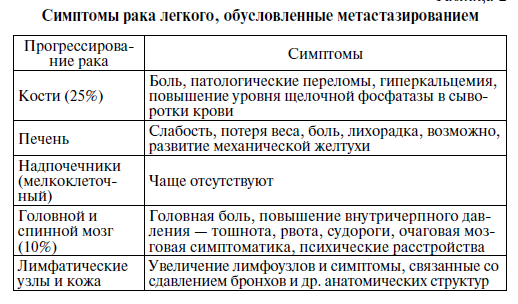
Паранеопластический синдром
Это группа симптомов, которые не могут быть объяснены непосредственным распространением опухоли или метастазами. Эти нарушения опосредованы пептидами, продуцируемыми опухолью или в ответ на нее и вызывающими изменения вдали от опухоли и ее метастазов.
1. Поражения костей и суставов:
- «Барабанные» пальцы, гипертрофическая остеоартропатия (голеностопные, коленные суставы, запястье).
2. Неврологические расстройства:
– миастенический синдром
– синдром ригидного человека
– сенсорная невропатия
– энцефаломиелопатия
– мозжечковая дегенерация
– синдром зрительных расстройств
– болезнь моторного нейрона
– эпилептический синдром
– периферическая невропатия (сенсомоторная)
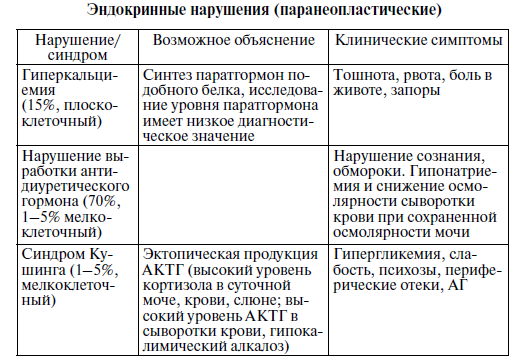
Диагностика
Ранняя диагностика: скрининговое исследование лиц из группы повышенного риска (мужчины старше 45 лет, курильщики) с изучением цитограммы мокроты и рентгенографией органов грудной клетки каждые 4 месяца.
Рентгенологическая диагностика:
- проявления стеноза бронха: экспираторная эмфизема, гиповентиляция, ателектаз
- шаровидная или полигональная тень, напоминающая звездчатый рубец
- нечеткость, размытость контуров
- вокруг лучистость
Компьютерная томография:
- образование шаровидной или овоидной формы с мелкобугристыми контурами, однородной структуры
- симптом «лимфогенной дорожки» к корню или плевре, реакция висцеральной
плевры над периферическим узлом — «пупковидное втяжение плевры»
- по мере увели-
чения размеров опухоли (свыше 3 см) выявляют неправильно округлую или многоузловую форму, появляются крупнобугристые очертания и неоднородность структуры
Фибробронхоскопия
Позволяет визуально исследовать бронхи, провести биопсию для гистологического исследования, получить материал (браш-биопсия, мазки-отпечатки, соскоб или смыв из
бронхиального дерева) для цитологического изучения.
Позитронно-эмиссионная томография (ПЭТ)
Регистрирует кровоток в тканях и потребление кислорода и глюкозы.
Таким образом можно выявить клетки, в которых обмен веществ повышен, которые потребляют больше глюкозы, а этим отличаются раковые клетки от нормальных.
Трансторакальная и чрескожная пункция, трансбронхиальная или транспищеводная тонкоигольная пункция/биопсия.
Под рентгенологическим, КТ, ультразвуковым и эндоскопическим контролем производят пункцию изменений (опухоль или ЛУ).
Диагностическая видеоторакоскопия и торакотомия
Показаны больным с периферическим образованием в легком.
Гистологическое исследование биопсийного материала
Иммуногистохимическое, иммуноцитохимическое исследование образцов опухолевой ткани для уточнения гистогенеза опухоли.
Лечение
1. Хирургическое лечение
Радикальную операцию удается выполнить только у 10–20% заболевших. 5-летняя выживаемость при всех формах рака легкого составляет 20–25%.
2. Лучевая терапия
Проводят больным без отдаленных метастазов, которым не показано хирургическое лечение. 5-летняя выживаемость не превышает 10%.
3. Лекарственная терапия
Выполняют на разных этапах лечения:
- предоперационная (для уменьшения размеров опухоли)
- профилактическая (адъювантная)
- после хирургического лечения
- паллиативная
По чувствительности к химиотерапии все формы рака легкого делят на высокочувствительный к ХТ, и немелкоклеточный рак (плоскоклеточный, аденокарцинома, крупноклеточный), обладающий меньшей чувствительностью к ХТ.
Лечение больных немелкоклеточным раком легкого
1) Хирургическое: удаление органа (пневмонэктомия) или его анатомическую (билобэктомия, лобэктомия, сегментэктомия) и неанатомическую (сублобарную) резекцию с очагом, внутрилегочными, корневыми и средостенными лимфатическими узлами.
2) Лучевая терапия.
3) Лекарственное
Важно! Выбор метода лечения зависит от стадии процесса и общего состояния пациента.
0-IIIА: хирургическое лечение + химио и/или лучевая терапия
IIIB (N0-2): хирургическое лечение возможно + химио и/или лучевая терапия
IIIВ (N3) и IV: считаются неоперабельными
Лечение больных мелкоклеточным раком легкого
Оперативное лечение (лобэктомия) показано лишь при I cтадии (IА и IВ) и в отдельных случаях при II cтадии с обязательной адъювантной химиотерапией по схеме ЕР,
4 курса с интервалом в 3–4 недели + профилактическое облучение мозга.
В остальных вариантах используется химиолучевая терапия:
- одновременное применение ХТ и ЛТ, когда лечение начинается с ХТ по схеме ЕР (этопозид + карбоплатин), а ЛТ на область опухоли и средостения присоединяется
с первой недели лечения («ранняя» ЛТ) или после третьего цикла («поздняя» ЛТ)
- последовательное применение ХТ и ЛТ, когда проводятся 2–3 курса ХТ, а после их окончания начинается ЛТ.
Лучевая терапия проводится в дозе 2,0 Гр ежедневно, пять раз в неделю.
Таргетная терапия
Преимущества: высокая эффективность, низкая токсичность.
Варианты: моноклональные антитела, малые молекулы (протеинкиназные ингибиторы).
НМРЛ: эрлотиниб
МРЛ: ниволумаб, пембролизумаб
Ниволумаб относится к группе ингибиторов иммунных контрольных точек, действие которых направлено на разрушение сигнальной системы, используемой раковыми клетками для обнаружения и уничтожения иммунных клеток. Данная система обеспечивает связь между рецепторами PD-1 на поверхности иммунных клеток и схожими белками на поверхности опухолевых клеток PDL1. Ингибиторы иммунных контрольных точек блокируют эту связь, в результате иммунные клетки замечают раковые клетки и атакуют их.
Дата: 2019-07-24, просмотров: 429.