Легочная реабилитация — комплексная программа мероприятий, включающая в себя:
- физические тренировки (ходьба, степ-тренажеры, упражнения на велоэргометре)
- дыхательная гимнастика
- образовательные и психосоциальные программы
- коррекция нутритивного статуса (достаточное содержание белка и витаминов в рационе)
Бронхиальная астма – определение, этиопатогенез, классификация. Клинические проявления. Критерии диагноза. Дифференциальный диагноз при бронхообструктивном синдроме. Лечение бронхиальной астмы.
Бронхиальная астма (БА) – гетерогенное заболевание, характеризующееся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.
I . Этиология
Факторы риска
1. Эндогенные:
- Генетические (генетическая предрасположенность к атопии и бронхиальной гиперреактивности)
- Пол (в детском возрасте БА чаще развивается у мальчиков; в подростковом и взрослом – у женщин)
- Ожирение
2. Экзогенные:
А) Аллергены:
– внутри помещения: клещи домашней пыли, эпидермис домашних животных, аллергены тараканов, грибы
– вне помещения: пыльца, грибы
Б) Инфекционные агенты (преимущественно вирусные)
В) Профессиональные факторы
Г) Загрязнение воздуха:
- вне помещений: озон, диоксиды серы и азота, продукты сгорания дизельного топлива и др.
- внутри помещений: табачный дым (активное и пассивное курение).
Д) Диета (повышенное потребление продуктов высокой степени обработки, увеличенное поступление омега-6 полиненасыщенной жирной кислоты и сниженное – антиоксидантов (в виде фруктов и овощей) и омега-3 полиненасыщенной жирной кислоты (в составе жирных сортов рыбы)
II . Патогенез
В патогенезе аллергической бронхиальной астмы выделяют 3 фазы.
1 фаза (иммунологическая): секреция специфических антител (IgЕ) и их фиксация на поверхности тучных клеток и базофилов.
2 фаза (иммунохимическая): при повторном поступлении аллерген взаимодействует с антителами на поверхности тучных клеток, возникает их дегрануляция с выделением медиаторов воспаления и аллергии – гистамина, ПГ, лейкотриенов, брадикинина и др.
3 фаза (патофизиологическая): бронхоспазм, отек, гиперсекреция слизи под влиянием медиаторов).
В дальнейшем в результате развития хронического воспаления в бронхах тучные клетки и их рецепторы гиперреактивны к воздествию на них холода, запаха, пыли и других триггеров, которые вызывает дегрануляцию клеток, ведущую к бронхоспазму, отеку и гиперпродукции слизи (псевдоаллергическая реакция).
Таким образом, в основе патогенеза БА лежат бронхообструктивный синдром и бронхиальная гиперреактивность.
Бронхообструктивный синдром:
1. бронхоспазм за счет сокращение гладкой мускулатуры стенки бронха
2. отек
3. гиперсекреция слизи с окклюзией просвета
Бронхиальная гиперреактивность — функциональное нарушение, заключающееся в том, что воздействие стимула, безопасного для здорового человека, у больного БА вызывает бронхоспазм.
III . Классификация
По фенотипам:
1. Аллергическая БА (часто связана с наличием других аллергических заболеваний: атопический дерматит, аллергический ринит, пищевая аллергия)
2. Неаллергическая БА
3. БА с поздним началом
4. БА с постоянной малоборатимой и необратимой обструкцией
5. БА на фоне ожирения
6. БА с непереносимостью НПВС (аспириновая БА)
7. БА физического усилия
8. Профессиональная БА
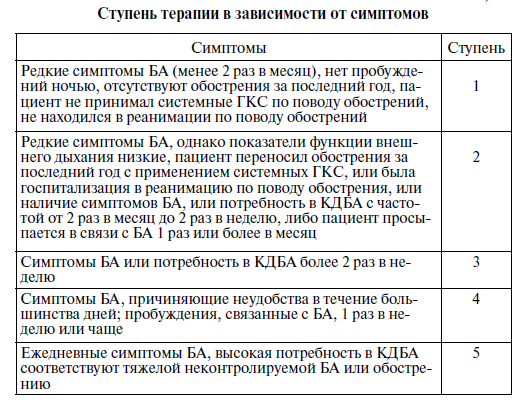
По степени тяжести (на основании клинической картины до начала терапии):
| Обострения | Дневные симптомы | Ночные симптомы | ПСВ или ОФВ1 | |
| Ступень I (интермиттирующая) | Короткие | Реже 1 раза в неделю | Не чаще 2-х раз в месяц | ≥ 80% от должного Разброс ПСВ или ОФВ1 < 20% |
| Ступень II (легкая персистирующая) | Могут снижать физическую активность и нарушать сон | Чаще 1 раза в неделю, но реже 1 раза в день | Чаще 2-х раз в месяц | ≥ 80% от должного Разброс ПСВ или ОФВ1 20—30% |
| Ступень III (персистирующая средней тяжести) | Могут приводить к ограничению физической активности и нарушению сна | Ежедневные Ежедневное использование ингаляционных β2-агонистов короткого действия | Чаще 1 раза в неделю | 60—80% от должного Разброс ПСВ или ОФВ1 > 30% |
| Ступень IV (тяжелая персистирующая) | Частые, с ограничением физической активности | Ежедневные | Частые | ≤ 60% от должного Разброс ПСВ или ОФВ1 > 30% |
При определении степени тяжести достаточно наличия одного из признаков тяжести: больной должен быть отнесен к самой тяжелой степени, при которой встречается какой-либо признак.
Тяжесть БА – не статичная характеристика и она может меняться на протяжении месяцев и лет.
?? Как определить тяжесть БА, когда пациент получает регулярную контролирующую терапию:
Легкая БА – астма, которая хорошо контролируется терапией 1-й и 2-й ступеней.
Среднетяжелая БА – астма, которая хорошо контролируется терапией ступени 3.
Тяжелая БА – астма, требующая терапии ступени 4 и 5 или БА, которая остается неконтролируемой, несмотря на эту терапию.
Необходимо исключить наиболее часто встречающиеся проблемы прежде, чем будет рассмотрен диагноз тяжелой БА:
- Плохая техника ингаляции
- Низкая приверженность лечению
- Продолжающийся контакт с триггером
По контролю заболевания ( GINA ):
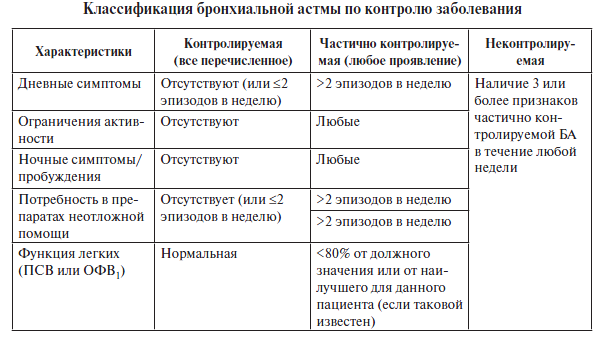
! При оценке контроля могут использоваться также опросники (АСТ-тест, вопросник по контролю над астмой).
IV . Клиника
- хрипы
- удушье
- чувство заложенности в грудной клетке
- кашель
Особенно в случаях: ухудшения симптомов ночью и рано утром, возникновения симптомов при физической нагрузке, воздействии аллергенов и холодного воздуха, после приема аспирина или бета-блокаторов.
- сухие свистящие хрипы при аускультации особенно при форсированном выдохе
Обострение
Представляет собой эпизод нарастающей одышки, кашля, свистящих хрипов или заложенности в грудной клетке, требующий изменений обычного режима терапии. Скорость развития может варьировать от нескольких минут или часов до 10-14 дней, как и время разрешения обострения – от 5 до 14 дней.
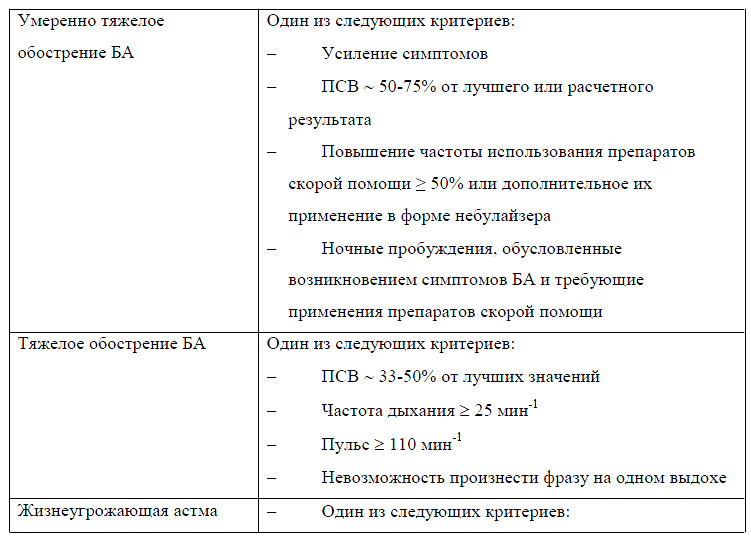

«Жизнеугрожающая астма», «астма, близкая к фатальной» = астматический статус.
Больные с любой степенью тяжести БА могут иметь легкие, среднетяжелые или тяжелые обострения.
V . Диагностика
1. ОАК: эозинофилия
2. Спирометрия/пикфлоуметрия: ОФВ1/ФЖЕЛ <0,75, пиковой скорости выдоха (ПСВ) или ОФВ1 <80%.
+ бронходилатационный тест
Проба с короткодействующим β2-агонистом (сальбутамолом) в разовой дозе 400 мкг. Повторное исследование проводят через 15–30 мин после ингаляции.
Бронходилатационный тест считается положительным, если после ингаляции бронходилататора прирост ОФВ1 составляет не менее 12% и 200 мл и более.
3. Исследование бронхиальной гиперреактивности: измерение ОФВ1 в ответ на ингаляцию метахолина.
4. Мониторирование пиковой скорости выдоха
Регистрируется лучший показатель ПСВ после 3 попыток форсированного выдоха с паузой, не превышающей 2 сек после вдоха.
5. Кожные пробы с аллергенами
VI . Лечение
Лечение стабильной БА
Основным принципом лечения БА является ступенчатый подход с увеличением объема терапии при отсутствии контроля и наличии факторов риска обострений и снижении объема терапии при достижении и сохранении стабильного контроля и отсутствии факторов риска.
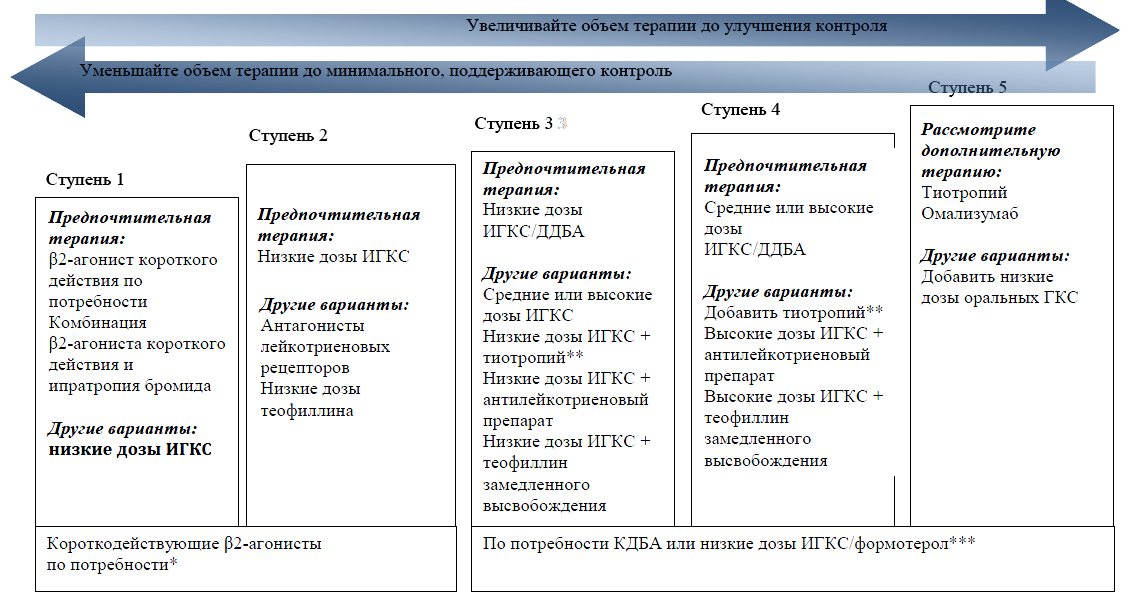
Антилейкотриеновые препараты: монтелукаст, зафирлукаст
Кромоны: кромогликат натрия
Ат к IgE: омализумаб
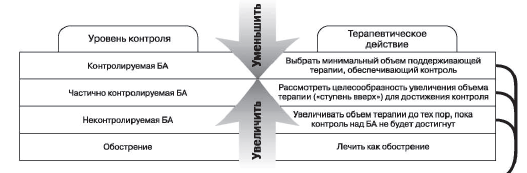
- Увеличение потребности в препаратах неотложной помощи, особенно ежедневное использование, указывает на утрату контроля над астмой и необходимость пересмотра терапии.
- Необходимо увеличить объем терапии (переход на ступень вверх), если не контролируются симптомы и есть риски обострений.
- При сохранении контроля в течение ≥3 месяцев, возможно уменьшение объема поддерживающей терапии.
Другие виды терапии
- Аллерген-специфическая иммунотерапия: если аллергия играет ведущую роль (подкожная, сублингвальная)
- Вакцинация: противогриппозная, пневмококковая
Обострение
Основные мероприятия (в порядке их назначения):
- кислородотерапия
- повторные ингаляции бронхолитиков быстрого действия
- раннее применение системных ГКС
1. Умеренно тяжелое обострение: можно лечить в амбулаторных условиях.
- Бронхолитики: от 2 до 4 ингаляций каждые 20 мин в течение первого часа каждые 3–4 ч
- Системные ГКС при неэффективности бронхолитиков (п/о или в/в): преднизолон 40-50 мг/сут 5-7 дней
2. Тяжелые обострения: госпитализация
- Бронхолитики
При использовании небулайзера: сальбутамол в 1-й час 3 ингаляции по 2.5 мг каждые 20 минут, затем каждый час до значимого улучшения состояния, после чего возможно назначение препарата каждые 4-5 часов.
Спейсер: сальбутамол однократно 400 мг.
Небулайзерная терапия комбинацией Б2-агониста и антихолинергического препарата может обеспечивать более выраженный эффект.
- Системные ГК (п/о или в/в): преднизолон 40-50 мг/сут 5-7 дней
Отмена системных ГКС проводится ТОЛЬКО на фоне назначения ИГКС.
Важно оценивать ответ на терапию в динамике (ПСВ).
Абсолютные показания к ИВЛ при обострении БА:
- Остановка дыхания
- Нарушение сознания (сопор, кома)
- АДс<70 мм рт.ст., ЧСС < 50 или > 160
- Утомление дыхательных мышц
В течение нескольких дней после выписки должен произойти визит пациента к врачу первичного звена или специалисту по лечению БА для последующего наблюдения.
Дата: 2019-07-24, просмотров: 425.