- ХОБЛ
- Бронхоэктазы
- Инородное тело
- Облитерирующий бронхиолит
- Стеноз крупных дыхательных путей
- Рак легких
- Саркоидоз
Пневмонии: классификация, этиология, патогенез, клинические проявления. Осложнения. Критерии диагностики. Принципы лечения.
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
I . Классификация
Клиническая классификация:
- Очаговая: воспалительный процесс захватывает отдельные участки лёгочной ткани - альвеолы и смежные с ними бронхи.
- Крупозная: характеризуется быстрым вовлечением в процесс целой доли лёгкого и прилежащего участка плевры.
Классификация по этиологическому принципу по МКБ10 (учить не надо, просто знать, что такая есть):
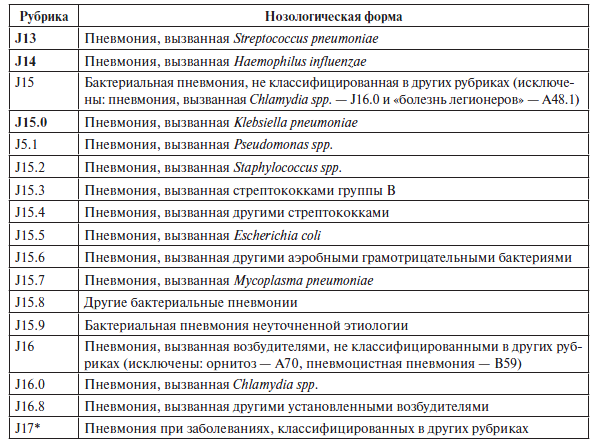

По тяжести:
- не требующие госпитализации
- требующие госпитализации (тяжёлые): характеризуется выраженной ДН, как правило, в сочетании с признаками сепсиса и органной дисфункции
Классификация, учитывающая условия, в которых развилось заболевание:
1. Внебольничная (ВП): развившаяся вне стационара, диагностированная в первые 48 ч с момента госпитализации или позднее 4 нед. после выписки или развившаяся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток.
2. Нозокомиальная (внутрибольничная)
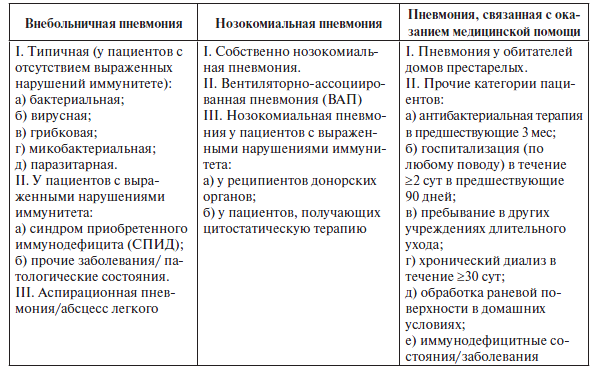
По состоянию иммунитета:
- пневмония у пациентов без существенных нарушений иммунитета
- у пациентов выраженной иммуносупрессией
II . Этиология
Перечень потенциальных возбудителей ВП включает более 100 микроорганизмов (бактерии, вирусы, грибы, простейшие).
1. Бактериальные: Str. Pneumoniae, K. Pneumoniae, S. Aureus, H. Influenzae, M. Pneumoniae, C. Pneumoniae, L. Pneumophila.
S. pneumoniae – самый частый возбудитель.
2. Вирусные: респираторные вирусы, вирусы гриппа, коронавирусы, РС вирус, бокавирус (носит выраженный сезонный характер и возрастает в холодное время года).
- первичная вирусная (развивается в результате непосредственного вирусного поражения легких)
- вторичная бактериальная (осложнение респираторной вирусной инфекции)
3. Грибы: аспергиллез, кандидоз, пневмоцистоз/
4. Простейшие
При внебольничных пневмониях: Streptococcus pneumoniae, Mycoplasma pneumoniae, Haemophilus influenzae.
При внутрибольничных пневмониях: Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella pneumoniae, Escherichia coli, анаэробы.
III . Патогенез
Патогенетические механизмы:
1. Аспирация секрета носоглотки (при повреждении механизмов «самоочищения» трахеобронхиального дерева: кашлевой рефлекс, мукоцилиарный клиренс, антибактериальная активность альвеолярных макрофагов и секреторных иммуноглобулинов)
Также фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных изолятов.
2. Вдыхание аэрозоля, содержащего микроорганизмы
3. Гематогенное распространение из внелегочного очага инфекции
4. Непосредственное распространение из соседних органов или в результате инфицирования при проникающих ранениях грудной клетки
IV. Клиника
1. Синдром интоксикации: слабость, недомогание, снижение аппетита, озноб, повышение температуры тела, головные и мышечные боли, повышенная потливость, одышка, сердцебиение.
2. Кашель: в начальном периоде сухой, на 3-4-й день появляется мокрота (характер может быть от слизистой до гнойной, иногда с прожилками крови, "ржавого" оттенка).
3. Боль в грудной клетке, связанная с дыханием или кашлем.
V . Диагностика
1. Физикальное обследование:
- отставание пораженной стороны грудной клетки при дыхании
- усиление голосового дрожания
- притупление перкуторного звука над пораженным участком легкого
- бронхиальное дыхание, наличие мелкопузырчатых хрипов или крепитации, усиление бронхофонии
Лабораторные данные:
- ОАК: лейкоцитоз со сдвигом формулы влево, увеличение СОЭ
- БХ: повышение уровня фибриногена, С-реактивного белка, диспротеинемия
- Микробиологическая диагностика: культуральное исследование мокроты и определение чувствительности к АБ
Материал следует забирать до начала антибактериальной терапии. Время транспортировки и хранения не должно превышать 4 ч.
- Обзорная рентгенография органов грудной полости в передней прямой и боковой проекциях
Критерии: наличие рентгенологически подтвержденной очаговой инфильтрации и, по крайней мере, двух клинических признаков из следующих:
а) остро возникшая лихорадка в начале заболевания (t0 > 38,0°С);
б) кашель с мокротой;
в) физические признаки (фокус крепитации/мелкопузырчатых хрипов, бронхиальное дыхание, укорочение перкуторного звука);
г) лейкоцитоз > 10·109/л и/или палочкоядерный сдвиг (> 10%).
VI. Лечение
Антибактериальная терапия
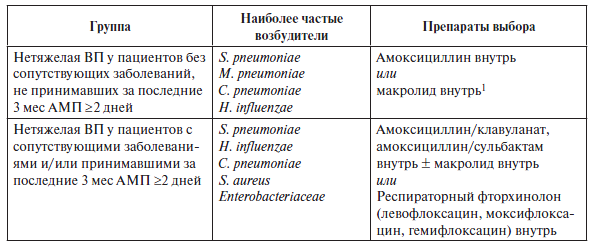
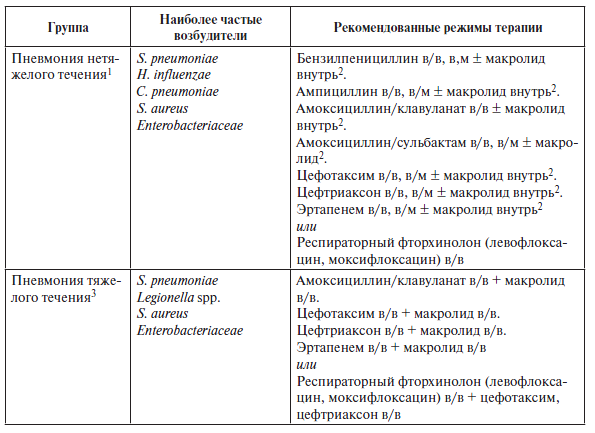
При нетяжелой ВП: 7–10 дней.
Критерий отмены: стойкая нормализация температуры тела на протяжении 48–72 ч при положительной динамике других симптомов
При тяжелой ВП: 10 дней.
- постельный режим
- обильное питье (щелочные минеральные воды)
- витаминотерапия
- НПВС
- муколитики (амброксол, ацетилцистеин)
- бронхолитики через небулайзер
- дыхательные упражнения, ЛФК на 2-3-й день после нормализации температуры тела
VII . Осложнения
а) плевральный выпот (неосложненный и осложненный);
б) эмпиема плевры;
в) деструкция/абсцедирование легочной ткани;
г) острый респираторный дистресс-синдром;
д) острая дыхательная недостаточность;
е) септический шок;
ж) вторичная бактериемия, сепсис, гематогенные очаги отсева;
з) перикардит, миокардит;
и) нефрит и др.
Абсцесс легкого - формирование ограниченной полости в легочной ткани (> 2 см в диаметре) вследствие ее некроза и гнойного расплавления.
Лечение: амоксициллин/клавуланат, ампициллин/ сульбактам. Альтернативные режимы - комбинация цефалоспоринов III-IV поколения (цефотаксим, цефтриаксон, цефепим) или фторхинолонов с клиндамицином или метронидазолом, либо монотерапия карбапенемами.
Длительность: 3-4 недели.
Эмпиема плевры – скопление гноя в плевральной полости.
Лечение: амоксициллин/клавуланат, ампициллин/сульбактам. А альтернативным режимам относятся цефалоспорины III-IV поколений или фторхинолоны, назначаемые в комбинации с линкозамидами или метронидазолом, карбапенемы.
Целесообразно начинать с в/в введения, в дальнейшем возможен пероральный прием. Продолжительность: не менее 2 нед.
+ торакотомическое дренирование
Дата: 2019-07-24, просмотров: 442.