Боль в животе: возникает в начале заболевания и напоминает др. состояния, вызванные микрососудистым воспалением кишечника (острый аппендицит).
Носовые кровотечения: ассоциируются с тяжело и длительно протекающим кардитом.
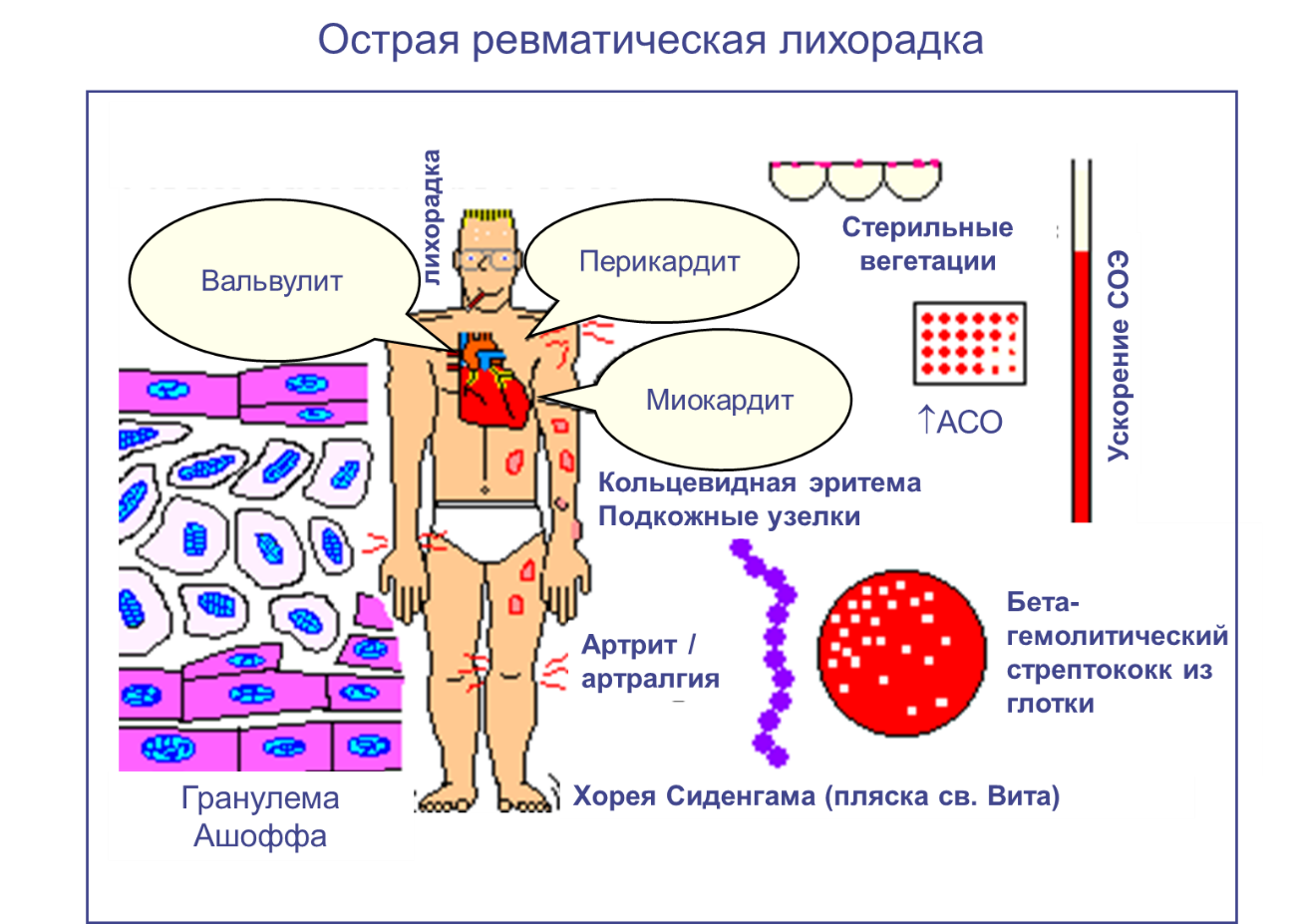
Лихорадка: выше 39°C в большинстве случаев дебюта ОРЛ. Лихорадка снижается без лечения через неделю после начала, но субферильная лихорадка сохраняется в течение 2-3 недель. Более низкая t у детей с вялотекущим кардитом, при хорее лихорадка может отсутствовать.
Ревматическая пневмония: те же признаки, что у инфекционной пневмонии.
Лабораторные исследования
• Бактериологическое исследования мазка из зева (результаты обычно отрицательны к моменту развития ОРЛ).
• Экспресс-тест на антиген гем.стрептококка группы А. Специфичность 95%, чувствительность только 60-90%.
• Антистрептококковые антитела (в период от 2 до 24 недель от начала инфекции).
К внеклеточным антигенам: AСO (чувствительность 80-85%), анти-ДНК-аза B (чувствительность 90%), антигиалуронидаза, антистрептокиназа.
К внутриклеточным антигенам: антитела к M-протеину.
• Реактанты острой фазы: СРБ, СОЭ.
• Тропониновый тест.
• Экспресс-тест на D8/17: иммунофлуоресцентный метод определения маркеров В-лимфоцитов. Положителен у 90% больных с ОРЛ.
Данные, подтверждающие А - стрептококковую инфекцию:
- Позитивная А-стрептококковая культура, выделенная из зева или положительный тест быстрого определения А – стрептококкового антигена.
- Повышение или повышающиеся титры противострептококковых антител
(анитистрептолизин –О, анти-ДНК-аза В)
Два варианта развития ОРЛ:
1. Острое внезапное начало через 2-6 недель после фарингита по типу полиартрита с лихорадкой и интоксикацией, чаще у подростков и взрослых.
2. Постепенное субклиническое развитие кардита, чаще у детей.
Особенности течения ОРЛ
- Ревматический полиартрит возникает в 75% случаев.
- Возникает на ранних стадиях болезни.
- Продолжительность составляет от 1-2 до 4 недель.
- Подкожные узелки, как правило, сочетаются с тяжелым поражением сердца.
Особенности диагностики ОРЛ
- Латентный период между стрептококковым фарингитом и ОРЛ от 1 до 5 нед. - обычно 18 дн.
- Положительные результаты посевов из зева - у 25% больных с ОРЛ.
- Невозможно отличить бактерионосительство от инфекции.
- Наиболее информативным является тест на наличие АТ к стрептококкам.
Ревматическая болезнь сердца
Заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после перенесенной ОРЛ.
Структура приобретенных пороков сердца в исходе первичного ревмокардита у детей (Соболева Н.Г.,2001 г)
- Недостаточность митрального клапана - 54,0%,
- недостаточность аортального клапана - 27,0%,
- комбинированный митрально-аортальный порок - 12.0%,
- пролапс митрального клапана - 7.0%
Пример клинического диагноза
- Острая ревматическая лихорадка: хорея. Кардит (митральный вальвулит), ХСН I-ФК 1. Мигрирующий полиартрит.
- Повторная ревматическая лихорадка: кардит. Сочетанный митральный порок сердца, ХСН IIА-ФК 2.
- Хроническая ревматическая болезнь сердца: комбинированный митрально-аортальный порок сердца, ХСН IIБ-ФК 3.
Критерии активности кардита
Кардит с максимальной активностью процесса (активность III степени)
Клиническая симптоматология (синдром):
· панкардит;
· острый или подострый диффузный миокардит;
· подострый кардит с выраженной недостаточностью кровообращения, упорно не поддающийся лечению;
· подострый или непрерывно рецидивирующий ревмокардит в сочетании с симптомами острого или подострого полиартрита, плеврита, перитонита, ревматической пневмонии, нефрита, гепатита, подкожными ревматическими узелками, кольцевидной эритемой, хорея с выраженными проявлениями активности;
· нарастающее увеличение размеров сердца, снижение функции сократимости миокарда, плевро-перикардиальные спайки (по данным рентгенологического исследования), подвергающиеся обратному развитию под влиянием активной антиревматической терапии;
· четкая электрокардиографичекая симптоматика (динамические нарушения ритма и проводимости), характеризующаяся явной динамикой й обратным развитием под влиянием лечения;
· изменения показателей системы крови: нейтрофильный лейкоцитоз — выше 10х109/л, СОЭ — выше 30 мм/ч, СРБ — 3-4 плюса и выше, фибриногенемия — выше 264-294 ммоль/л, α2-глобулин — выше 17%, γ-глобулин — 23-25%, серомукоид — выше 0,6 ед, ДФА — выше 0,35-0,5 ед.;
· серологические показатели: титры антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы выше нормы в 3-5 раз.повышение проницаемости капилляров II-III степени.
Кардит с умеренной активностью (активность II степени)
Клиническая симптоматология (синдром):
· подострый кардит в сочетании с недостаточностью кровообращения I—II степени, медленно поддающийся лечению;
· подострый или непрерывно рецидивирующий кардит в сочетании с подострым полиартритом, ревматической хореей;
· рентгенологически: увеличение размеров сердца, плевро-перикардиальные спайки, подвергающиеся обратному развитию под влиянием активной антиревматической терапии;
· электрокардиографическая симптоматика (удлинение Р—Q, другие нарушения ритма), признаки нарушения коронарного кровообращения, характеризующиеся динамичностью и изчезновением под влиянием антиревматической терапии;
· изменения показателей системы крови: нейтрофильный лейкоцитоз — 8-10х109л, СОЭ — 20-30 мм/ч, СРБ — 1-3 плюса, α2-глобулины — 11-16%, γ-глобулины — 21-23%, ДФА — 0,25-0,30 ед., серомукоид — 0,3-0,6 ед.;
· серологические показатели: титры стрептококковых антител, главным образом антистрептолизина-О и антистрептогиалуронидазы, выше нормы в 1 -1,5 раза;
· повышение проницаемости капилляров II степени.
Кардит с минимальной активностью (активность I степени)
Клиническая симптоматология (синдром):
· затяжной или латентный кардит при сохраненной или сниженной трудоспособности (при рецидивирующем кардите на фоне ранее развившегося порока сердца может быть недостаточность кровообращения различной степени, как правило, плохо поддающаяся активной терапии);
· затяжной или латентный кардит в сочетании с ревматической хореей, энцефалитом, васкулитом, ириитом, подкожными ревматическими узелками, кольцевидной эритемой, стойкими артралгиями;
· рентгенологически установленные при первичном амбулаторном ревмокардите нормальные или немного увеличенные размеры сердца, плевро-перикардиальные спайки, трудно подвергающиеся обратному развитию под влиянием активной антиревматической терапии (при рецедивирующих ревмокардитах на фоне ранее развившегося порока сердца рентгенологическая картина может быть весьма разнообразной, но, как правило, с расширением и изменением конфигурации сердечной тени, иногда с плевро-перикардиальными спайками, которые хотя и с трудом, но поддаются редукции под влиянием активной терапии);
· на электрокардиограмме могут быть проявления кардиосклероза (постмиокардического), нарушения коронарного кровообращения, различного рода нарушения ритма, с трудом поддающиеся антиревматической терапии (электрокардиографическая симптоматика обычно бедна, но упорна в смысле динамики при антиревматическом лечении);
· изменения со стороны крови малочисленны и неопределенны: СОЭ слегка увеличена (если нет недостаточности кровообращения) или в пределах нормы, при недостаточности кровообращения понижена, СРБ отсутствует или обнаруживается в пределах одного плюса, количество глобулиновых фракций (главным образом гамма) слегка увеличено или в пределах верхней границ нормы, ДФА в пределах высокой нормы; содержание серомукоида в пределах нормы или понижено;
· серологические показатели в пределах высокой нормы или слегка повышены (важна динамика этих показателей в течение болезни и вне зависимости от интеркуррентной инфекции: низкие титры стрептококковых антител могут быть связаны с подавлением (истощением) иммунологической реактивности и не отражают истинного благополучия; периодическое повышение титров, тем более постепенное нарастание их при отсутствии инфицирования, может служить косвенным подтверждением активности ревматического процесса);
· повышение проницаемости капилляров в пределах I—II степени.
Клинико-лабораторная характеристика активности ревматического процесса
Дата: 2019-07-24, просмотров: 452.