Из рентгенологических методов исследования наиболее широко применяется внутриротовая рентгенография с помощью дентальных рентгеновских аппаратов. При этом определяется состояние зубов, их пародонта, альвеолярных отростков и челюстных костей с целью вы явления врожденных и приобретенных дефектов, деструктивных из менений; воспалительных явлений, кист, новообразований, определе ния наличия, состояния и положения зубов (зачатков).
В настоящее время широкое применение получает более совер шенный способ рентгенологического исследования — панорамная рентгенография. Снимок имеет значительную область обзора (ото бражение зубной, альвеолярной и базальной дуг челюстей, полостей носа, сошника, верхнечелюстных пазух, скуловых костей, ветвей нижней челюсти). Панорамная рентгенография относится к внеро-товым методам. При этом изображение увеличивается в 1,8—2 раза. Более точное представление о степени минерализации зубов, степе ни рассасывания корней временных зубов, соотношении корней временных зубов с зачатками постоянных можно получить с помо щью ортопантомографии (панорамной томографии). При этом ме тоде получается плоское изображение изогнутых поверхностей.
Обзорную рентгенографию височно-нижнечелюстных суста вов при изучении зубочелюстных аномалий предпочтительнее про водить по методике Shiiller (1905). Съемка проводится со специ альным тубусом. При угле наклона его 30" центральный луч направ ляется на область черепа противоположной стороны на ширину ла-
54
дони выше наружного слухового прохода. На таких рентгеновских снимках можно выявить контуры элементов суставов, их взаимоот ношение, грубые морфологические изменения.
Томография височно-нижнечелюстных суставов — послойная рентгенография. На томограмме резко и четко изображаются анато мические образования выделенного слоя (форма суставной ямки, ее ширина, глубина, выраженность суставного бугорка, форма сустав ной головки, величина суставной щели). При физиологическом прикусе суставные головки располагаются почти в середине сустав ной ямки. При зубочелюстных аномалиях суставные головки могут располагаться в середине суставных ямок, могут быть смещены на зад и вверх или вперед и вниз.
Телерентгенография лицевого скелета. При этом методе про изводится рентгенография на расстоянии, чтобы уменьшить иска жение размеров объекта. В настоящее время это расстояние приня то в 1,5 м (конгресс ортодонтов в Бостоне, 1956 г.). Для получения идентичных рентгенограмм расстояние всегда должно быть одина ковое, голова должна строго фиксироваться в определенном поло жении с помощью цефалостата. Для контрастирования мягких тка ней можно профиль лица по средней линии смазать бариевой взве сью. Обязательно необходимо добиться совмещения одноименных костных структур обеих половин черепа (если нет асимметрии).
Наибольшую информацию дают профильные телерентгенограм мы. Для анализа линейных и угловых параметров телерентгеног рамм необходимо на них нанести соответствующие ориентиры. Мы рассмотрим некоторые из них (рис. 8).
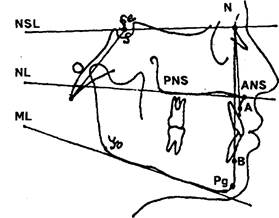
Рис. 8. Телерентгенограмма
55
Т о ч ки
А — наиболее постериально расположенная точка на переднем контуре апикального базиса верхней челюсти.
В — наиболее постериально расположенная точка на переднем контуре апикального базиса нижней челюсти.
ANS — вершина передней носовой ости. PNS — задняя носовая ость.
N — назион, на передней поверхности носолобного шва. Se — точка на середине входа в турецкое седло.
S — точка в середине турецкого седла.
С — кондилен, точка на вершине контура суставных головок. Gn — гнатион, место соединения контура нижнего края нижней
челюсти и наружного контура симфиза.
Go — гонион, на наружном крае нижней челюсти при пересече нии его с биссектрисой угла, образованного касательными к нижне му краю тела и заднему краю ветви.
Оr — орбитальная точка, наиболее низко расположенная точка нижнего края орбиты.
Pg (Pog) — погонион, самая передняя точка подбородочного вы ступа.
Ро — порион, верхняя точка наружного слухового прохода.
Me — ментон, нижняя точка на нижнем контуре тела нижней челюсти в месте наложения симфиза.
Л и н и и
FH — франкфуртская горизонталь, проходит через точки Ро и Or.
N-Se — плоскость передней части основания черепа, проводится через точки N и Se.
N—А — линия между точками N и А.
N—В — линия между точками N и В.
MP (ML) — линия плоскости тела нижней челюсти между точ ками Me и Go (мандибулярная плоскость).
NL (SpP) — спинальная плоскость, между точками ANS и PNS (плоскость основания верхней челюсти).
NSL — линия переднего отдела основания черепа, используемая для измерения угловых параметров, это продолжение линии NS.
При изучении телерентгенограмм определяются линейные и уг ловые величины. В качестве более или менее стабильного ориенти ра используется плоскость переднего основания черепа (N—Se). Предложено много методов анализа телерентгенограмм. Очень ши роко применяется метод Schwarz. Длина тела нижней челюсти (от
56
точки пересечения перпендикуляра, опущенного из точки Pg на плоскость ML (MP) до точки Go равна расстоянию N—Se + 3 мм, или относится к этому расстоянию как 21:20. Длина верхней челюс ти (NL) относится к расстоянию N—Se как 7:10.
Угол SNA характеризует положение верхней челюсти в сагит тальной плоскости. В норме он равен 82 ± 3°.
Угол SNB характеризует положение нижней челюсти в сагит тальной плоскости. Среднее его значение равно 80 ± 3°.
Увеличение угла SNA связано с передним положением верхней челюсти, его уменьшение — с постериальным положением верхней челюсти (прогнатия верхнечелюстная и ретрогнатия верхнечелюст ная). Аналогично угол SNB определяет прогнатию нижнечелюстную
и ретрогнатию нижнечелюстную. Угол NSL—NL характеризует на клон верхней челюсти, он равен 8,5 ± 2°. Увеличение этого угла го ворит о ретроинклинации (наклоне) верхней челюсти вверх в дис-тальном отделе. Угол NSL—ML характеризует наклон тела нижней челюсти к переднему основанию черепа. В среднем он равен 32 ± 2°. Вертикальный тип роста челюстей характеризуется большей вели чиной этого угла, а горизонтальный — меньшей.
Мы, при описании метода телерентгенографии (равно как и других методов), не ставили своей целью дать исчерпывающий ана лиз состояния челюстно-лицевой области. На приведенных приме рах мы показали возможности данного метода в диагностике зубо челюстных аномалий и деформаций.
Изучение рентгенограммы кисти руки помогает определить степень оссификации скелета и ее соответствие возрасту. Прово дится исследование оссификации фаланг пальцев, костей пясти и запястья, эпифизов лучевой и локтевой костей. Пик роста челюст ных костей приходится на период полового созревания. Пубертат ный рост у девочек наступает в 12—13 лет, а у мальчиков — в 14— 15 лет. Этому периоду предшествует начало минерализации сеса-'мовидной кости, которая располагается в области межфалангового сочленения 1 пальца в толще сухожилия мышц. Рост челюстей практически заканчивается при полном окостенении между диа-физом и эпифизом дистальной фаланги третьего пальца руки. Полное окончание роста челюстей происходит при полном окосте нении эпифиза лучевой кости.
Функциональные методы исследования при зубочелюстных аномалиях и деформациях дают значительную часть объективной информации. Исследуются, прежде всего, четыре основные функ ции с участием органов и тканей челюстно-лицевой области. Мы разберем наиболее широко применяемые методы.
57
ФУ Н К Ц ИЯ ЖЕВАНИЯ. Для исследования жевательной эф фективности проводятся функциональные (жевательные) пробы. С.Е.Гельман предлагает пациенту жевать 5 г миндаля в течение 50 секунд. Пережеванная масса сплевывается, высушивается и просеи вается через сито со стандартными отверстиями. По остатку на сите вычисляется жевательная эффективность. И.С.Рубинов предлагает пережевывать 0,8 г ореха до появления рефлекса глотания. Жева тельная эффективность оценивается по двум показателям: по остат ку на сите и времени жевания. Чем больше остаток на сите и чем больше время жевания, тем ниже жевательная эффективность.
Простой способ изучения функции жевания, под названием ма-стикациография, предложил И.С.Рубинов. При этом регистрируют ся жевательные движения при разжевывании и проглатывании 0,8 г лесного ореха. Мастикациограф и мастикациограмма представлены на рис. 9.
В каждом жевательном периоде имеется 5 фаз. В основном же вательная эффективность определяется по продолжительности фазы основной жевательной функции, по наличию, времени появле ния и характеру петель смыкания, что определяет трансверзальные движения нижней челюсти. При достаточно хорошей жевательной
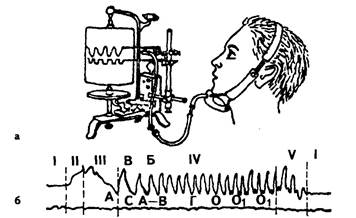
Рис. 9. Графическая регистрация движений нижней челюсти: а — запись дви жений на кимографе; 6 — мастикациограмма; I — фаза покоя, II — фаза вве дения пищи в рот, III — фаза ориентировочная (начала жевательной функции), I V — фаза основной жевательной функции, V — фаза формирования пищевого комка и его проглатывания, ABC — жевательная волна, О — петля смыкания во время раздавливания пищи, О 1 — петля смыкания во время размалывания пищи
58
эффективности в основной фазе характерны ритмичность жеватель ных волн и одинаковый их размах.
В целях предупреждения развития и лечения многих аномалий
и деформаций зубочелюстного аппарата прежде всего необходимо нормализовать носовое дыхание. Нормализация носового дыхания - довольно сложная задача, так как даже незначительные препят ствия к нему в верхних дыхательных путях становятся порой пре градой к достижению хорошего лечебного эффекта. Это обстоя тельство требует разработки надежного, весьма точного метода ис следования проходимости носовых ходов, улавливающего незначи тельные нарушения в носовом дыхании. Самым примитивным, наи более широко применяемым методом является поднесенная вата к носу. Без всякого сомнения, при этом методе невозможно говорить
о каких-то количественных показателях.
Известен способ оценки проходимости носовых ходов (Л.Б.Дайняк, Н.С.Мельникова, 1960). В основу этого способа поло жена принудительная подача воздуха через нос с постоянным рас ходом воздуха. О проходимости носовых ходов судят по уровню давления, которое при нагнетании воздуха измеряется в миллимет рах водяного столба. Прибор состоит из компрессора с вибрацион ным электромагнитным приводом, обеспечивающим постоянство расхода воздуха при возможном сопротивлении носовых ходов, сис темы спиртовых манометров, кранов регулирования расхода возду ха, запорных кранов манометров и соединительных трубок с олива ми. При нормальной проходимости носовых ходов давление возду ха, определяемое с помощью описанного ринопневмометра, не пре вышает 70—90 мм водяного столба. Наряду с несомненными досто инствами этот метод имеет существенные недостатки, основным из которых является то, что при подаче воздуха с постоянным давле нием возможно определить только те нарушения проходимости но совых ходов, которые связаны с грубыми морфологическими изме нениями (аденоиды, полипы и т.д.), но недостаточно улавливаются такие изменения, как отечность слизистой оболочки при рините, так как мощная струя воздуха с постоянным давлением сдавливает отечную слизистую оболочку.
В целях расширения возможностей известного способа нами был сконструирован прибор — ринопневмометр (А. с. 1825617, 1993), работающий на переменном давлении воздуха. Струя воздуха подается с начальным давлением 40 мм ртутного столба, после чего определяется время, за которое давление упадет до 0. При нормаль ной проходимости носовых ходов у детей это время не превышает 7 секунд. Чем значительнее нарушена проходимость носовых ходов,
59
тем большее количество времени требуется для снижения давления. Нарушение проходимости носовых ходов, обусловленное отечнос тью слизистой оболочки, будет хорошо "улавливаться" в конце из мерения, когда давление в баллоне минимальное (1—3 мм рт.ст.). Каждый самостоятельно изготовленный ринопневмометр необходи мо тщательно тарировать на людях с нормальной проходимостью носовых ходов, что связано с различным диаметром резиновых тру бок, с различным диаметром отверстия в оливе.
Ринопневмометр сконструирован (В.А.Дистель, В.Г.Сунцов, И.П.Гринченко, Ю.Г.Худорошков) на базе выпускаемого промыш ленностью тонометра (для измерения кровяного давления). Он со стоит из резинового баллона, к которому подсоединены груша и ма нометр. Баллон посредством резиновой трубки с краном соединен с пластмассовой оливой, вводимой в нос.
Исследование проходимости носовых ходов осуществляется следующим образом (рис. 10).
В исследуемую половину носа вводится олива, другая половина носа закрывается "глухой оливой". При закрытом кране нагнетается воздух в резиновый баллон до 40 мм рт. ст. Исследуемого просят дышать через рот. По сигналу "не дышать" открывается кран на ре зиновой трубке и засекается время по секундомеру. При сниже нии давления до 0 подается сигнал "дышать" и вновь засекается время. О степени проходимости носовых ходов судят но количеству времени, прошедшего от первого сигнала до второго.
Преимущества предлагаемого способа изучения проходимости носовых ходов заключается в том, что для выявления незначитель ных (функциональных) измене ний в носовых ходах использует-ся переменное давление (при ис пользовании постоянного давле ния воздуха возможно определить лишь нарушения проходимости носовых ходов, связанные с орга ническими изменениями). Пред лагаемый ринопневмометр — ма логабаритный, бесшумный при бор, не зависящий от источника электроэнергии.
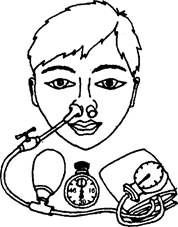
Рис. 10. Определение проходимости носовых ходов
В целях изучения влияния проходимости носовых ходов на
60
формирование зубочелюстного аппарата и связи этого показателя с патологией носа были сформированы две группы детей. В первую группу вошли дети с нормальной проходимостью носовых ходов (показатели ринопневмометрии в обеих половинах носа не превы шали 7 секунд), во вторую — с нарушением проходимости носовых ходов в одной или обеих половинах носа (показатели ринопневмо метрии превышали 10 секунд). Данные исследования приведены в табл. 9.
| Таблица | 9 | ||
Дата: 2019-03-06, просмотров: 354.