Больная П., 30 лет, экономист, поступила в стационар с жалобами на кашель с небольшим количеством мокроты желтоватого цвета, слабость, одышку при физической нагрузке, неприятные ощущения в правой половине грудной клетки при кашле, повышение температуры тела до 380С.
Заболела остро 3 дня назад, когда после переохлаждения появились указанные жалобы. Принимала аспирин, анальгин, травяные отвары. Состояние не улучшилось, обратилась к участковому терапевту – была рекомендована госпитализация.
Перенесенные заболевания: ангина, ОРВИ. Профессиональных вредностей не имеет. Вредные привычки отрицает. Семейный анамнез: мать здорова, отец здоров. Аллергологический анамнез не отягощён.
При осмотре: состояние
средней тяжести, температура тела 38,00С. Кожные покровы бледные, чистые, влажные. Форма грудной клетки нормостеническая. ЧДД в покое 21 в минуту. Грудная клетка при пальпации эластичная, безболезненная, голосовое дрожание справа в нижних отделах грудной клетки усилено, слева – нормальное. При сравнительной перкуссии: справа ниже угла лопатки притупление, в остальных участках лёгкого звук ясный лёгочный. При аускультации лёгких: слева дыхание везикулярное, справа над участком притупления перкуторного звука – бронхиальное, звонкие мелкопузырчатые хрипы.
Область сердца и крупных сосудов не изменена. Границы относительной тупости сердца: правая на 1,5 см вправо от правого края грудины, верхняя на уровне нижнего края III ребра, левая на 1 см кнутри от левой среднеключичной линии в пятом межреберье. При аускультации сердца: тоны ясные, акцент II тона во втором межреберье слева от грудины, ритм сердечных сокращений правильный, ЧСС – 85 уд/мин, АД 120/70 мм рт. ст.
Живот обычной формы. При поверхностной пальпации живот мягкий, безболезненный. Размеры печени по Курлову: 10х9х8 см. Селезёнка не увеличена.
В анализах крови: гемоглобин – 140 г/л, лейкоциты – 14,8х109/л; палочкоядерные – 6%, сегментоядерные – 68%, эозинофилы – 2%, лимфоциты – 20%, моноциты – 2%. СОЭ – 20 мм/час.
Анализ мокроты: мокрота слизисто-гнойная, вязкая, лейкоциты – 20-35 в поле зрения, альвеолярные макрофаги – единичные в поле зрения, выявляются цепочки грамположительных кокков.
Рентгенография органов грудной полости: в проекции нижней доли правого лёгкого – негомогенные очагово-пятнистые тени. Сердечно-сосудистая тень – без патологии.
Вопросы :
1.Сформулируйте диагноз
2. Укажите наиболее полный перечень данных, свидетельствующих о данном диагнозе
3. Определите объем исследований, необходимый для подтверждения диагноза и уточнения степени тяжести заболевания
4. Определите необходимый объем терапии
Зав. кафедрой, профессор А. В. Будневский
Профессиональная задача 32.
Больной Д., 28 лет, юрист, обратился в клинику с жалобами на потемнение в глазах, головокружение, кратковременные потери сознания при выполнении физической нагрузки.
Из анамнеза известно, что в течение двух лет наблюдается y кардиолога с диагнозом гипертрофическая кардиомиопатия, постоянной терапии не получал. В последние несколько месяцев самочувствие ухудшилось, участились приступы головокружения и потери сознания. Перенесенный заболевания: детские инфекции. Семейный анамнез: дядя больного умер внезапно в возрасте 34 лет.
Данные объективного осмотра: кожные покровы и видимые слизистые розовой окраски, чистые. Хорошо развита мускулатура верхнего плечевого пояса. Грудная клетка бочкообразной формы, при пальпации безболезненна. Частота дыхания 18 в 1 минуту. При сравнительной перкуссии звук ясный, легочный. При топографической перкуссии верхняя граница легких спереди на 5 см выше ключицы, сзади — на уровне VII шейного позвонка, ширина полей Кренига 8 см, нижняя граница легких справа — по окологрудинной линии V межреберье, по среднеключичной линии VI ребро, по передней подмышечной линии VII ребро, по средней подмышечной линии VIII ребро, по задней подмышечной линии IX ребро, по лопаточной линии X ребро, по околопозвоночной линии остистый отросток XI грудного позвонка; слева — по передней подмышечной линии VII ребро, по средней подмышечной линии VIII ребро, по задней подмышечной линии IX ребро, по лопаточной линии X ребро, по околопозвоночной линии остистый отросток XI грудного позвонка. При аускультации легких: дыхание везикулярное, хрипов нет. Верхушечный толчок определяется в V межре6ерье на 1 см кнаружи от среднеключичной линии. Границы относительной тупости сердца: правая на 1 см вправо от правого края грудины, левая на 1 см кнаружи от среднеключичной линии в V межреберье, верхняя на уровне верхнего края III ребра. При аускультации сердца тоны звучные, аритмичные. Пульс ритмичный, симметричный, удовлетворительного наполнения и напряжения, 72 удара в 1 минуту. АД на обеих руках 120 и 80 мм рт. ст. При поверхностной пальпации живот мягкий, безболезненный. При глубокой методической пальпации по Образцову—Стражеско—Василенко сигмовидная, слепая кишка, восходящая, поперечная и нисходящая части ободочной кишки нормальных размеров, безболезненные. Нижний край печени мягкий, безболезненный. Размеры печени по Курлову — 10 х 9 х 8 см.
Результаты дополнительных методов исследования:
Общий анализ крови и мочи без патологии.
Эхокардиография: симметричная гипертрофия левого желудочка (толщина задней стенки ЛЖ — 1,6 см, толщина межжелудочковой перегородки — 1,7 см), признаков обструкции выносящего тракта ЛЖ нет.
24-часовое ЭKГ-мониторирование: результаты представлены на рис.
Вопросы :
1.Сформулируйте диагноз
2. Укажите наиболее полный перечень данных, свидетельствующих о данном диагнозе
3. Определите объем исследований, необходимый для подтверждения диагноза и уточнения степени тяжести заболевания
4. Определите необходимый объем терапии
Зав. кафедрой, профессор А. В. Будневский
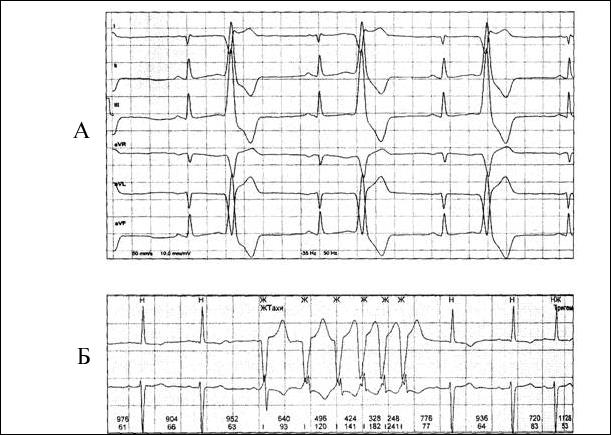
Профессиональная задача 33.
Больная А., 19 лет, студентка, поступила в клинику с жалобами на повышенную утомляемость, общую слабость, сильные удары и перебои в работе сердца, колющие боли в области сердца без иррадиации, длящиеся несколько секунд, возникающие и проходящие спонтанно, одышку при подъеме по лестнице в обычном темпе на первый эта, потемнение в глазах, приступы головокружения и потери сознания.
Из анамнеза известно, что вышеуказанные жалобы возникли в течение двух недель после перенесенного ОРВИ, протекавшего с повышением температуры тела до 38°С, насморком, болями в мышцах.
При осмотре: больная астенического телосложения. Кожные покровы и видимые слизистые бледные. Отёков нет. Периферические лимфатические узлы не пальпируются. Температура тела 36,7°С. Грудная клетка цилиндрической формы, при пальпации безболезненна. Частота дыхания 16 в 1 минуту. При сравнительной перкуссии звук ясный, легочный. При топографической перкуссии верхняя граница легких спереди на 5 см выше ключицы, сзади – на уровне VII шейного позвонка, ширина полей Кренига 8 см, нижняя граница легких справа – по окологрудинной линии V межреберье, по среднеключичной линии VI ребро, по передней подмышечной линии VII ребро, по средней подмышечной линии VIII ребро, по задней подмышечной линии IX ребро, по лопаточной линии X ребро, по околопозвоночной линии остистый отросток XI грудного позвонка; слева – по передней подмышечной линии VII ребро, по средней подмышечной линии VIII ребро, по задней подмышечной линии IX ребро, по лопаточной линии X ребро, по околопозвоночной линии остистый отросток XI грудного позвонка. При аускультации легких: дыхание везикулярное, хрипов нет. B легких дыхание везикулярное, проводится во все отделы, хрипы не выслушиваются. Область сердца при осмотре не изменена. Верхушечный толчок ослабленный, локализован в V межреберье по 1. mediaclavicularis sinistra. При перкуторном определении границ относительной сердечной тупости: левая – по 1. mediaclavicularis sinistra, верхняя – во II межреберье по l. parasternalis sinistra, правая – на 4 см кнаружи от правого края грудины. При аускультации сердца: тоны приглушенные, аритмичные (экстрасистолия?), ЧСС 52 удара в 1 минуту, на верхушке выслушивается мягкий систолический шум без проведения. Пульс аритмичный, симметричный, удовлетворительного наполнения и напряжения, частота 52 уд. в 1 минуту. АД 110 и 70 мм рт. ст. Живот мягкий, безболезненный. Печень пальпируется под краем реберной дуги, край мягко-эластичный. Размеры печени по Курлову – 9 х 8 х 7 см. Область почек при пальпации безболезненна, почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Щитовидная железа не пальпируется.
Результаты дополнительных методов исследования:
Общий анализ крови: гемоглобин – 100 г/л, эритроциты – 3,5 x 1012/л, цветной показатель 0,9, лейкоциты – 8,2 x 109/л, тромбоциты 250 x 109/л, эозинофилы – 2%, палочкоядерные – 7%, сегментоядерные –60%, моноциты – 15%, лимфоциты – 16%, СОЭ – 20 мм/ч.
Биохимический анализ крови: общий белок – 74 г/л, креатинин – 78 мкм/л, мочевина – 5,2 мм/л, АЛАТ – 24 ЕД, АСАТ – 30 ЕД, билиру6ин общий – 12 мкмоль/л, К+ – 4,6 мэкв/л, Na+ – 138 мэкв/л.
Общий анализ мочи: относительная плотность – 1018, белок - нет, лейкоциты – 0-1 в поле зрения, эритроциты – нет, цилиндры – нет.
Рентгенограмма грудной клетки: Лёгочные поля без очаговых и инфильтративных затемнений. Корни структурны. Синусы свободны, диафрагма подвижна. Сердце и аорта – без особенностей.
24-х часовое мониторирование ЭКГ: Фрагмент записи представлен на рис.
Эхокардиография: размеры полости левого желудочка расширены (КСР 48 мм, КДР 52 мм), относительная недостаточность митрального клапана 1 степени. Фракция выброса 55%
ВОПРОСЫ К ЗАДАЧЕ
1. Какой диагноз можно предположить у пациентки с учётом жалоб, данных анамнеза, результатов объективного осмотра и дополнительных методов исследования?
А. Вирусный миокардит;
Б. Инфекционный эндокардит;
В. Гипертрофическая кардиомиопатия;
Г. Дилатационная кардиомиопатия.
2. Какое нарушение проводимости выявлено у пациентки?
А. Синоатриальная блокада II степени;
Б. Синоатриальная блокада III степени;
В. Атриовентрикулярная блокада II степени Мобитц I;
Г. Атриовентрикулярная блокада II степени Мобитц II;
Д. Полная блокада правой ножки пучка Гиса.
3. Опишите ЭКГ-критерии этого нарушения проводимости.
А. Удлинение интервала PR более 0,21 секунды;
Б. Постепенное удлинение интервала PR при каждом сердечном цикле; выпадение комплекса QRS, возникает после самого длинного PR, после чего вновь регистрируется нормальный интервал PR.
В. Выпадение комплекса QRS при нормальной продолжительности интервала PR.
Г. Прекращение проведения импульсов от предсердий к желудочкам, в связи с чем предсердия возбуждаются и сокращаются в своем ритме с частотой 60-80 уд/мин, а желудочки – 30-60 уд/мин;
4. Опишите тактику ведения больной.
А. Имплантация искусственного водителя ритма;
Б. Назначение лекарств с отрицательным дромотропным эффектом;
В. Имплантация кардиовертера-дефибриллятора;
Г. Метаболическая терапия, коррекция электролитных расстройств.
Дата: 2019-02-02, просмотров: 380.