В содержимом тонкой кишки здоровых людей присутствует небольшое количество грамположительной аэробной микрофлоры (менее 104 бактерий в 1 мл в тощей кишке, менее 105 в 1 мл в подвздошной кишке). При синдроме избыточного размножения бактерий количество бактерий в тонкой кишке увеличивается преимущественно за счёт грамотрицательных микроорганизмов (E. coli) и анаэробов (Clostridia, Bacteroides).
Этиология
• Нарушение эвакуации из тонкой кишки, аномальное сообщение между тонкой и толстой кишкой:
• Гипо- и ахлоргидрия:
• Другие причины:
- хронический панкреатит;
- иммунодефицитные состояния;
- цирроз печени;
- терминальная почечная недостаточность.
Патогенез
Бактериальное обсеменение тонкой кишки вызывает преждевременную деконъюгацию солей первичных жёлчных кислот. Образующиеся соли вторичных жёлчных кислот стимулируют секрецию воды и электролитов в просвет кишки, что приводит к развитию диареи. Снижение в просвете кишки концентрации солей конъюгированных жёлчных кислот обуславливает нарушение всасывания жиров и жирорастворимых витаминов, появление жира в кале (стеаторея). Бактериальные токсины и метаболиты связывают витамин В12. Бактерии также способны непосредственно повреждать энтероциты, что приводит к энтеропатии с нарушением всасывания углеводов, белков и жиров.
Клиника и диагностика
У больных с синдромом избыточного размножения бактерий развиваются осмотическая диарея, стеаторея, потеря массы тела, гипоальбуминемия, В12-дефицитная анемия. Возможна также железодефицитная анемия вследствие кровопотери через повреждённую слизистую оболочку кишки. Уровень фолатов, как правило, в норме или повышен, так как микробная флора участвует в их синтезе. В тяжёлых случаях развивается дефицит жирорастворимых витаминов и кальция с соответствующими клиническими синдромами.
В пользу синдрома избыточного размножения бактерий свидетельствуют перенесённые ранее операции на ЖКТ, наличие сахарного диабета, системной склеродермии, ахлоргидрии, болезни Крона, кишечных свищей, дивертикулов, преклонный возраст.
Для диагностики применяют следующие лабораторно-инструментальные методы.
• Рентгенологическое исследование тонкой кишки - выявление дивертикулов, стриктур и опухолей.
• Дыхательные тесты (14С-ксилозный, водородный, с лактулозой и др.) основаны на регистрации в выдыхаемом воздухе продуктов метаболического превращения бактериями (обычно живущими в толстой кишке) принятых внутрь субстратов. Если ферментация субстратов начинается до толстой кишки, метаболиты в выдыхаемом воздухе появляются раньше, что является доказательством избыточного размножения бактерий в тонкой кишке.
• Количественный микробный анализ содержимого тонкой кишки, полученного при её интубации. Интубацию осуществляют эндоскопически с использованием стерильных катетеров. Если при бактериальном посеве кишечного содержимого бактериальное число составляет более 105 в 1 мл, диагноз можно считать подтверждённым. Метод сложен и редко используется в клинической практике.
Лечение
При возможности устраняют причину, вызвавшую избыточное размножение бактерий. Назначают антибактериальные препараты широкого спектра действия, эффективные против анаэробных бактерий. Проводят симптоматическую терапию проявлений синдрома мальабсорбции.
Синдром нарушенного всасывания
Синдромом нарушенного всасывания (мальабсорбции) называют нарушения всасывания питательных веществ, связанные с расстройствами их внутриполостного переваривания, мембранного транспорта в слизистой оболочке и оттока крови и лимфы (содержащих расщеплённые компоненты) от тонкой кишки.
Этиопатогенез.
Наиболее частыми причинами мальабсорбции в настоящее время считают целиакию, избыточное бактериальное размножение в тонкой кишке и панкреатическую недостаточность.
• Расстройство внутриполостного переваривания связано с недостаточной концентрацией ферментов поджелудочной железы (например, при хроническом панкреатите, муковисцидозе, раке поджелудочной железы) или жёлчных кислот (при обструкции желчевыводящих путей, холестазе, резекции подвздошной кишки). Внешнесекреторная недостаточность поджелудочной железы в первую очередь вызывает нарушение всасывания жиров, тогда как недостаток жёлчных кислот - жирорасторимых витаминов.
• Расстройства мембранного пищеварения могут быть обусловлены уменьшением площади поверхности нормального эпителия тонкой кишки (например, при целиакии, после обширной резекции кишки - при синдроме короткой кишки) или недостатком активности ферментов щёточной каёмки энтероцитов (например, при дисахаридазной недостаточности). Утрата значительной части всасывательной поверхности кишки влечёт за собой тотальную мальабсорбцию всех пищевых составляющих. Врождённые нарушения всасывания, обусловленные селективным расстройством абсорбции отдельных аминокислот, моно- и дисахаридов, витаминов и других соединений, как правило, возникают в детском возрасте.
• Расстройства всасывания, связанные с нарушением лимфооттока, развиваются при первичной или вторичной лимфангиэктазии (например, при болезни Уиппла, правожелудочковой сердечной недостаточности).
Клиника
Мальабсорбция может быть парциальной или тотальной и имеет разную степень выраженности. Наиболее раннее и постоянное проявление мальабсорбции - потеря массы тела в условиях полноценного питания. Накопление в просвете кишки осмотически активных веществ приводит к развитию осмотической диареи. Объём каловых масс при мальабсорбции увеличивается (полифекалия).
• Нарушение переваривания и всасывания жиров выступает причиной стеатореи.
• Белковая недостаточность манифестирует потерей массы тела, гипопротеинемией и отёками.
• Нарушение всасывания витаминов и микроэлементов.( тут все от ЖДА, и сухой кожи, до парастезий и судорог из-за недостатка кальция)
Диагностика
При лабораторном исследовании могут быть обнаружены анемия, снижение в сыворотке крови концентрации альбумина, холестерина, железа, кальция, магния, укорочение протромбинового времени. В кале выявляют нейтральный жир (стеаторею). Диагностическое значение может иметь исследование кала на скрытую кровь и патогенных простейших.
Оценка всасывательной функции тонкой кишки. Для этого в клинической практике в основном используют косвенные методы. Они основаны на определении в крови, моче, слюне или кале содержания различных веществ, принятых внутрь. Диагностическая ценность различных косвенных методов примерно одинакова. Наиболее часто применяют пробу с D-ксилозой. После приёма внутрь 5 г D-ксилозы определяют её экскрецию в 2- и 5-часовой порциях мочи. В норме за 2 ч выделяется не менее 0,7 г ксилозы, за 5 ч - не менее 1,2 г.
Для изучения всасывания витамина В12 используют тест Шиллинга. После приёма меченного 57Co витамина В12 его суточная экскреция с мочой в норме составляет не менее 10%. Показатели ниже 5% свидетельствуют о нарушении всасывания витамина В12 в тонкой кишке.
Поиск причины мальабсорбции. В настоящее время на первый план выходят методы, направленные не столько на выявление синдрома мальабсорбции, сколько на установление его причины. Так, рентгенография тонкой кишки позволяет обнаружить дивертикулы, лимфому, межкишечные анастомозы и т.п. Эндоскопическое исследование тонкой кишки с биопсией её проксимальных отделов даёт возможность диагностировать болезнь Уиппла, целиакию, лимфому, болезнь Крона. Водородный дыхательный тест с лактозой позволяет исключить лактазную недостаточность, а тест с лактулозой - синдром избыточного размножения бактерий в тонкой кишке
Лечение
Больным с синдромом мальабсорбции назначают физиологически полноценную диету, содержащую повышенное количество белка. Проводят лечение основного заболевания. Коррекция метаболических нарушений включает мероприятия, направленные на устранение белковой, витаминной недостаточности и расстройств водно-электролитного баланса. При экзокринной панкреатической недостаточности назначают ферментные препараты.
Дивертикулярная болезнь
Дивертикул - мешковидное выпячивание стенки полого органа. Различают истинные и ложные дивертикулы органов ЖКТ. При истинных (врождённых) дивертикулах выпячиваются все слои кишечной стенки, при ложных (приобретённых) - слизистая и подслизистая оболочки выпячиваются между волокнами мышечной оболочки кишки.
Дивертикулёз - наличие дивертикулов кишки без развития клинических симптомов. При развитии клинических проявлений, обусловленных наличием дивертикулов кишки, патологический процесс называют дивертикулярной болезнью.
Дивертикулит - воспаление дивертикула с возможным вовлечением близлежащих структур (перидивертикулит)
Этиология
• слабость соединительнотканных структур кишечной стенки
• изменения в кишечной стенке вследствие нарушения кровообращения.
• вследствие местного дефекта развития стенки полого органа. Существуют сообщения о семейных случаях дивертикулёза ЖКТ.
• Согласно механической (пульсионной) теории, дивертикулы формируются при повышенной активности гладкой мускулатуры кишечной стенки, из-за чего возникает повышение давления внутри кишки.
Известны факторы, способствующие прогрессированию дивертикулярной болезни толстой кишки.
• Длительная, многолетняя недостаточность пищевых волокон в рационе. Уменьшение объёма каловых масс вследствие недостатка в еде пищевых волокон вызывает избыточную сегментацию толстой кишки, в результате чего возрастает внутрикишечное давление.
• Нарастающая с возрастом слабость кишечной стенки.
• Кишечная дискинезия, сопровождающаяся повышением внутрикишечного давления и нарушением транзита кишечного содержимого.
• Задержка дефекации, заболевания аноректальной области.
Преимущественная локализация дивертикулов в сигмовидной кишке объясняется тем, что диаметр просвета этого отдела толстой кишки меньше, а давление в нём выше.
Обструкция шейки дивертикула каловыми массами приводит к растяжению его полости, скоплению в ней слизистого секрета, размножению кишечной флоры, ухудшению кровоснабжения стенки кишки. Это вызывает воспаление стенки дивертикула, которое может разрешиться, приобрести хроническое течение либо привести к разрыву дивертикула.
• Микроперфорация может остаться локализованной и приводить к развитию периколита, образованию инфильтрата, абсцесса или свища.
• Перфорация приводит к местным периколиту и абсцессу; отдалённому абсцессу (ретроперитонеальному или тазовому); разлитому перитониту вследствие распространения периколита или тазового абсцесса; каловому перитониту из-за перфорации дивертикула в свободную брюшную полость.
• После опорожнения абсцесса могут образовываться свищи между кишкой и мочевым пузырем, мочеточником, влагалищем, брюшной стенкой.
• Рецидивирование дивертикулита вызывает фиброз и в ряде случаев стриктуру с развитием непроходимости толстой кишки.
Классификация
• бессимптомный дивертикулёз;
• дивертикулёз с клиническими проявлениями;
• дивертикулёз с осложнённым течением.
В зависимости от локализации поражения выделяют:
• дивертикулёз тонкой кишки;
• дивертикулёз толстой кишки.
Клиника
обычно протекает бессимптомно. В редких случаях возможны застой кишечного содержимого, избыточное размножение бактерий и связанный с этим синдром мальабсорбции. Осложнения (перфорация, воспаление и кровотечение) возникают значительно реже, чем при дивертикулах толстой кишки.
Клиническая картина дивертикулярной болезни толстой кишки более яркая. Больных беспокоят следующие жалобы:
• регулярно возникающие продолжительные боли в левой подвздошной области (реже по ходу других отделов толстой кишки), исчезающие после акта дефекации;
• затруднённое отхождение кала в виде шариков с примесью слизи;
• вздутие живота и обильное отхождение газов;
• диспептические явления, связанные с часто сопутствующими дивертикулёзу грыжей пищеводного отверстия диафрагмы и желчнокаменной болезнью.
При дивертикулёзе толстой кишки могут развиваться осложнения.
• Дивертикулит возникает примерно у 25% пациентов и проявляется следующими симптомами.
- Остро возникшие боль и напряжение мышц передней брюшной стенки (преимущественно в левом нижнем квадранте живота).
- При прогрессировании заболевания повышается температура тела, появляется озноб.
- Беспокоят анорексия, тошнота, рвота, нарушения стула (диарея или запор).
- При распространении воспалительного процесса с дивертикула на окружающие ткани формируются болезненный плотный малоподвижный инфильтрат в брюшной полости и кишечная непроходимость.
- При вовлечении в процесс мочевого пузыря возникает дизурия.
• При перфорации дивертикула в брюшную полость развивается разлитой перитонит, при перфорации в забрюшинную клетчатку или пространство между листками брыжейки - инфильтраты или абсцессы. Развитие перитонита может быть связано не только с перфорацией дивертикула, но и с абсцессами, образующимися в кишечной стенке при дивертикулите.
• Кровотечение возникает в 20-25% случаев и нередко служит единственным проявлением заболевания. Объём кровопотери бывает различным: от скрытой кровопотери до массивного профузного кровотечения, сопровождающегося коллапсом.
• Кишечная непроходимость при дивертикулёзе чаще бывает обтурационной и возникает из-за воспалительного инфильтрата, сдавливающего кишку, спаечного процесса, приводящего к деформации кишки и её брыжейки, а в отдельных случаях - из-за спазма гладкой мускулатуры кишки.
• Внутренние или, реже, наружные кишечные свищи.
Диагностика
• При дивертикулите в анализах крови обычно обнаруживают сдвиг лейкоцитарной формулы влево, повышение СОЭ, а при кровотечениях - признаки железодефицитной анемии.
• Данные копрологического исследования, подтверждающие наличие воспаления: нейтрофилы, наличие в слизи большого количества макрофагов, слущенного эпителия.
• При образовании кишечно-мочепузырного свища в моче возможно обнаружение повышенного количества лейкоцитов, эритроцитов, компонентов кишечного содержимого, микроорганизмов, специфичных для кишечника.
• Ирригографию считают наиболее ценным диагностическим исследованием при дивертикулёзе толстой кишки. Цистоскопия и цистография показаны при подозрении на пузырно-кишечные свищи. Обзорную рентгенографию органов брюшной полости в горизонтальном и вертикальном положениях проводят при подозрении на перфорацию дивертикула и наличие свободного воздуха в брюшной полости.
• При колоноскопии выявляют характерные эндоскопические признаки дивертикулёза - наличие единичных или множественных устьев дивертикулов в стенке кишки.
• УЗИ органов брюшной полости, почек проводят для исключения патологии других органов.
• КТ показана в острой стадии заболевания для оценки состояния кишечной стенки и смежных органов.
• Ангиография может потребоваться при кровотечении из дивертикула. Возможно проведение терапевтических мероприятий посредством эмболизации кровоточащего сосуда.
• Фистулография.
Лечение
• диета с высоким содержанием пищевых волокон (приём отрубей, добавок с пищевыми волокнами)
• При дивертикулёзе с выраженными клиническими проявлениями показаны послабляющая диета, спазмолитические и прокинетические ЛС, препараты, нормализующие состав микрофлоры кишечника (пробиотики). При запорах принимают осмотические слабительные средства (лактулоза в виде сиропа в дозе 15-45 мл в сутки).
• При дивертикулите рекомендуют назначать антибиотики, кишечные антисептики, средства, восстанавливающие нормальную микрофлору кишечника, осмотические слабительные ЛС.
Оперативное лечение необходимо при следующих ситуациях:
перфорация дивертикула в брюшную полость; кишечная непроходимость; профузное кровотечение; наличие свищей; рецидивирующий дивертикулит, осложнённый формированием абсцессов.
Псевдомембранозный колит (колит, ассоциированный с приёмом антибиотиков) - острое воспалительное заболевание кишечника, вызванное Clostridium difficile и развивающееся как осложнение антибактериальной терапии.
Этиология и патогенез. Причина псевдомембранозного колита -C. difficile - грамположительный, спорообразующий, анаэробный микроорганизм с фекально-оральным механизмом передачи. Патогенные штаммы C. difficile продуцируют эндотоксин A и цитотоксин B. Заболевание возникает только при приёме антибактериальных ЛС (в первую очередь ампициллина, клиндамицина, цефалоспоринов III поколения), которые, подавляя нормальную кишечную микрофлору, создают условия для избыточного роста C. difficile.
Клиническая картина. Заболевание развивается во время лечения антибактериальными ЛС или после окончания антибиотикотерапии (чаще в течение первых 10 сут, реже - через 6-8 нед) и манифестирует водянистой диареей и схваткообразными болями в животе. В тяжёлых случаях диарея становится очень частой, сопровождается высокой лихорадкой, обезвоживанием, гипотензией, в испражнениях появляется кровь.
При колоноскопии отличительным признаком заболевания служит наличие на слизистой оболочке толстой кишки желтовато-белесоватых фибринозных наложений.
Установить диагноз позволяют следующие методы.
• Бактериологическое исследование фекалий с целью выявления C. difficile.
• ИФА на предмет обнаружения токсинов A и B в кале.
Дифференциальную диагностику проводят с другими диареями, ассоциированными с приёмом антибактериальных ЛС, воспалительными заболеваниями кишечника.
Лечение. При лёгком течении для купирования заболевания может быть достаточно отмены антибактериальных ЛС. В других случаях используют метронидазол или ванкомицин.
Неспецифический язвенный колит – определение, этиопатогенез. Клиническая картина при неспецифическом язвенном колите. Критерии диагностики (лабораторные и инструментальные). Лечение и врачебная тактика при осложнениях. Профилактика и прогноз.
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание толстой кишки, характеризующееся язвенно-деструктивными изменениями, которые локализуются поверхностно, в пределах слизистой оболочки.
Мужчины и женщины болеют одинаково часто. Отмечается два пика заболеваемости: в возрастных группах от 20 до 40 лет и от 60 до 70 лет.
I . Этиопатогенез
Этиология не известна. Имеются данные о наследственной предрасположенности к заболеванию и о связи заболевания с HLA-DR2 и -B27.
Ключевым дефектом иммунитета, предрасполагающим к развитию НЯК, является нарушение распознавания бактериальных антигенов дендритными клетками, что приводит к гиперактивации сигнальных провоспалительных путей. Также отмечается снижение разнообразия кишечной микрофлоры за счет снижения доли анаэробных бактерий. При наличии указанных изменений НЯК развивается под действием пусковых факторов (курение, стресс, дефицит витамина D, питание с пониженным содержанием пищевых волокон и повышенным содержанием животного белка, кишечные инфекции). Результатом является активация Th2-клеток, гиперэкспрессия провоспалительных цитокинов, лимфоплазмоцитарная инфильтрация слизистой оболочки толстой кишки, повреждение кишечной стенки и образование аутоантигенов с последующим образованием аутоантител к стенке кишечника, образование иммунных комплексов, локализующихся в стенке толстой кишки, с развитием в ней иммунного воспаления, развитие внекишечных проявлений болезни вследствие многогранной аутоиммунной патологии.
II . Патоморфология
При НЯК поражается только толстая кишка (за исключением ретроградного илеита), в процесс обязательно вовлекается прямая кишка, воспаление чаще всего ограничивается слизистой оболочкой (за исключением острого тяжелого колита) и носит диффузный характер. Воспалительный процесс начинается с дистальных отделов толстой кишки и далее распространяется в проксимальном направлении.
В активной стадии ЯК слизистая оболочка гиперемирована, отёчна. Эрозии округлой формы, имеют различные размеры. С течением заболевания исчезает нормальная складчатость слизистой оболочки и рельеф становится зернистым, эрозии увеличиваются, превращаясь в язвы. При этом островки нормальной слизистой, располагаясь между язвами, внешне становятся похожими на «полипы». При гистологическом исследовании характерным признаком является деструкция крипт.
III . Классификация
Для характеристики протяжённости и локализации воспалительного процесса применяют Монреальскую классификацию:

По характеру течения выделяют:
1) острое течение (менее 6 мес. от дебюта заболевания): с фульминантным началом, с постепенным началом;
2) хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
3) хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии): редко рецидивирующее (1 раз в год или реже), часто рецидивирующее (2 раза и более в год).
По степени тяжести:
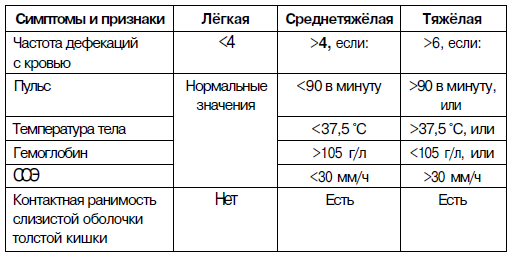
По ответу на терапию ГК:
1) ГК-резистентность:
- В случае тяжелой атаки – отсутствие положительной динамики со стороны клинических и лабораторных показателей, несмотря на применение системных ГКС в дозе, эквивалентной 75 мг преднизолона или 60 мг метилпреднизолона в сутки, в течение более чем 7 дней;
- В случае среднетяжелой атаки – сохранение активности заболевания при пероральном приеме ГКС в дозе, эквивалентной 60 мг преднизолона, в течение 2 недель.
2) ГК-зависимость:
- Увеличение активности болезни, возникшее при уменьшении дозы ГКС после достижения исходного улучшения в течение 3 месяцев от начала лечения;
- Возникновение рецидива болезни в течение 3 месяцев после окончания лечения ГКС.
Возможные осложнения:
1) Местные: токсический мегаколон, перфорация, кровотечение, рак.
2) Системные: узловатая эритема, гангренозная пиодермия, эписклерит, острая артропатия, первичный склерозирующий холангит и тд
IV . Клиническая картина
В клинической картине выделяют три ведущих синдрома:
- нарушение стула: диарея (частота стула может достигать 15-20 раз в сутки, но объём каловых масс при каждой дефекации небольшой; в тяжёлых случаях каловые массы в стуле практически отсутствуют и весь он состоит из смеси крови, гноя и слизи), тенезмы (ложные мучительные позывы, возникающие при высокой активности воспалительного процесса в прямой кишке). В начальный период заболевания, протекающего в форме проктосигмоидита, возможен запор, вследствие спазма сигмовидной кишки.
- геморрагический: наличие крови в кале (при дистальных поражениях кровь чаще покрывает поверхность кала, а для более проксимальных поражений характерно смешение кала и крови).
- болевой: боли ноющего характера (локализуются чаще в левой подвздошной области, для тотального поражения толстой кишки характерен диффузный характер).
Позже присоединяются общие симптомы: анорексия, тошнота и рвота, слабость, снижение массы тела, лихорадка, анемия.
Внекишечные проявления, связанные с иммунными нарушениями, обнаруживают у 10-20% больных:
1) Узловатая эритема (выступающий, горячий при пальпации, гиперемированный участок кожи чаще на поверхности голеней)
2) Гангренозная пиодермия
3) Поражения слизистой оболочки рта (афтозный стоматит, гиперпластичекие изменения полости рта)
4) Поражение суставов: моно- и полиартриты (чаще крупные суставы), анкилозирующий спондилит, саркоилеит (несмотря на выраженные боли, ограничение подвижности отсутствует, при рентгенологическом исследовании выраженной деструкции суставных тканей нет)
5) Поражение глаз (эписклериты, ириты, иридоциклиты)
6) Первичный склерозирующий холангит
7) Аутоиммунные гепатиты (у 1-5% больных)
8) Воспалительные поражения сосудов: поражение крупных артерий (артериит Такаясу) и микрососудистого русла (системная красная волчанка и другие коллагенозы).
Из клинических рекомендаций:
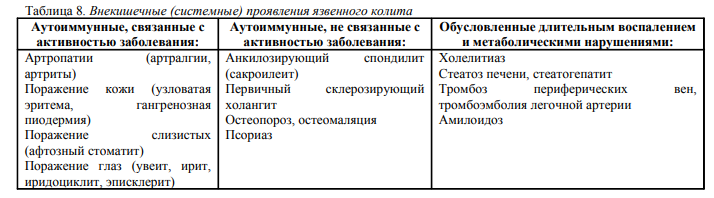
Аутоиммунные проявления, связанные с активностью воспалительного процесса, появляются вместе с основными кишечными симптомами обострения и исчезают вместе с ними на фоне лечения. Аутоиммунные проявления, не связанные с активностью процесса, имеют тенденцию к прогрессированию независимо от фазы и часто определяют негативный прогноз болезни.
V . Диагностика
1) Анамнез: сбор информации о поездках в южные страны, непереносимости каких-либо продуктов, принимаемых лекарствах (в частности, антибиотиках и НПВС), курении и о наличии воспалительных заболеваний кишечника у родственников.
Жалобы
3) Физикальное обследование: осмотр перианальной области, пальцевое исследование прямой кишки и ректороманоскопия.
4) Лабораторная диагностика: общий анализ крови, гематокрит, СОЭ, С-реактивный белок, гемокоагулограмма, общий белок, альбумины, печеночные пробы, электролиты.
Могут быть выявлены анемия (железодефицитная), лейкоцитоз, повышение СОЭ, электролитные нарушения, гипопротеинемия, повышение щелочной фосфатазы, что является возможным проявлением первичного склерозирующего холангита.
5) Бактериологическое и микроскопическое исследование кала для исключения острой кишечной инфекции, исследование токсинов А и В C.difficile.
6) Исследование уровня фекального кальпротектина – протеина, концентрация которого в каловых массах находится в прямой зависимости от количества лейкоцитов, содержащихся в кишечнике (биомаркер воспаления слизистой оболочки кишечника): дифференциальная диагностика с функциональными заболеваниями кишечника.
Дата: 2019-07-24, просмотров: 437.