Хронический энтерит – заболевание, характеризующееся нарушением кишечного пищеварения и всасывания. Обусловлен воспалительными и дистрофическими изменениями слизистой оболочки тонкой кишки.
Классификация
По этиологии: инфекуии (дезентерии, сальмонеллы, вирусные инфекции), лямблиоз, алиметарные факоры, физ./хим.повреждения (а/Б, алкоголь, ионизирующее облучение), болезни желудка, печени, ЖВП, ПЖ.
По анатомо-морфологическим особенностям : поверхностый энтерит с дистрофией энтероцитов, хронический энтерит без атрофии, хр. Энтерит с парциальной атрофией ворсин, еюнит, илеит, энтерит
По функциональной характеристике: Нарушение мембранного пищеварения (дисахаридазная недостаточность), нарушения всасывания (воды, электролитов, углеводов, жиров), нарушение моторной функции.
По клинической картине: степень тяжести основного синдрома энтеропатии – синдрома нарушенного всасывания, течение ( редко\часто рецидивирующее), осложнения (мезаденит)
Патогенез:
Связан с нарушением функции стенки кишечника, что приводит к снижению активности ферментов клеточных мембран, нарушению функции транспортных каналов, через которые всасываются продукты гидролиза, ионы, вода. Определенное значение имеют нарушения функций других органов пищеварения (нарушение активности ферментной системы пищеварения), дисбактериоз кишечника, расстройства обмена веществ, иммунитета, которые могут вторично поддерживать кишечные дисфункции, создавая порочный круг.
Указанные нарушения определяют клиническую картину заболевания, главные проявления которого – синдром нарушенного всасывания, рецидивирующая диарея. Развитие диареи связано с кишечной гиперсекрецией, повышенносй осмолярностью кишечного содержимого, ускорением кишечного транзита, дисбактериозом кишечника.
Клиника:
Внекишечные проявления:
· Уменьшение массы тела (нередко до 20кг и более),
· снижение трудоспособности, раздражительность, бессоницу.
· Трофические изменения кожи и придатков ( сухость, истончение, шелушение кожи, выпадение волос, ломкость и утолщение ногтей
· При выраженной гипопротеинемии – пастозность кожных покровов, отеки
· Боли в мышцах, мышечная слабость , ослабление сухожильных рефлексов, парезы, тахикардия , на ЭКГ снижение ST, уплощение Т, экстрасистолы
· Гипокальциемия, связанные с ней парестезии, судороги мелких мышц (рука акушера, при наложении жгута на печо)
· Дефицит витаминов (хелит(В2), глоссит (В12), подкожные кровоизлияния (К), оссалгии, миопатии(Д), невропатии (В1,В2, Е)
Кишечные проявления:
· Если начальный отдел тощей-минимальные кишечные симптомы
· Подвздошная – нарушение абсорбции желчных кислот -> избыточное их поступление в толстую кишку -> диарея (т.к. ЖК стимулируют секрецию воды и ионов натрия и хлора, что активизирует моторную функцию)
· Нарушается функция илеоцекального клапана, что ведет к забросу в подвздошную кишку содержимого толстой и обсеменению первой микроббной флорой.
v Боли локализуются в средней части живота, вокруг пупка, возникают через 3-4 ч после еды. По характеру разные : схватки, тупые, распирающие. При пальпации болезненность в проекции тощей кишки – слева выше пупка, шум плеска в петлях кишечника, особенно часто в слепой кишке (симптом Образцова)
v Стул жидкий, учащенный до 5-6 раз в сутки, желтый, обильный (полифекалия). Стеаторея: каловые массы блестящие, плохо смываются с унитаза. Метеоризм, вздутие, урчание в животе.
Диагностика:
ОАК: возможные признаки Fe-дефицитной, В12-дефицитной иди фолиеводефицитной анемии.
БХ:гипоальбуминемия, гипокальцемия, ↓Na+,К+, ↓сыв.Fe,изменение конц.вит
Копрограмма: cтеаторея, креаторея, амилорея. БАК исследование.(нарушение микрофлоры)
Специальные методы исследования: проба с лактозой при подозрении на лактазную недостаточность.
Рентгеноскопия тонкого кишечника: нечеткое изображение складок, неравномерность межскладчатых промежутков, ускоренная эвакуация бариевой взвеси по измененным сегментам тонкой кишки.
Дуоденоскопия: хронический воспалительный процесс без атрофии или с различной степенью атрофии.
Гистохимическое исследование: значительное снижение содержания ферментов
Лечение:
Предусматривает коррекцию белкового, жирового, электролитного и других видов обмена. 1. Диета. Полноценное питание с повышенным содержанием белка (до 130г), нормальным содержанием жира и углеводов. 3200-3400ккал. Механически и химически щадящая
2. При выраженных метаболических нарушениях вводят белковые препараты : плазму, смесь аминоккислот с одновременным назначением анаболических стероидов
3. Нарушение КОС – внутревенное введение панангина, 10% кальция глюконат,5% глюкоза
4.Метаболический ацидоз: 4; натрия бикарбонат, акалоз – калия хлорид и магния сульфат +витамины В, К,А,Е,Д,С
5.Одна из причин обострения или прогрессирования кишечные инфекции, паразиты поэтому обязательно антибактериальная терапия 10-14 дней, выбор ЛС в зав-ти от возбудителя.

6. Противодиарейные средства : лоперамид1 капсула после каждого акта дефекации
Хронический колит - заболевание, характеризующееся воспалительно-дистрофическими изменениями слиз.об толстой кишки и нарушением её функций.
Классификация:
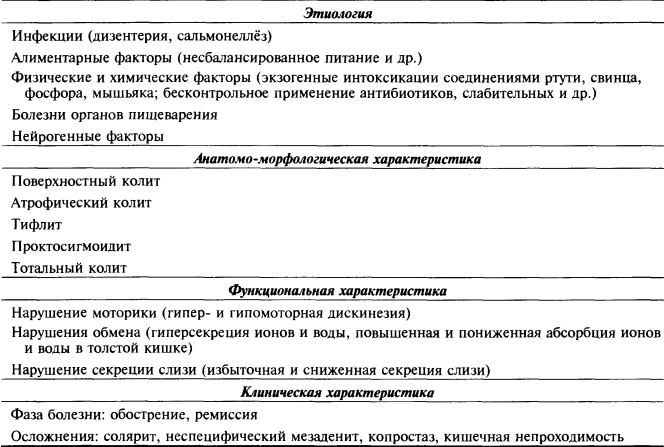
Этиология:
Наиболее часто постинфекционные, алиментарные и вторичные.
v После перенесенных ОКИ: дизентерия, сальмонеллез, иерсинеоз. Гельминты – амебы, лямблии, трихомонады.
v Нарушения питания: однообразная, с большим количеством белков и УВ, лишенная витаминов пища, острое, злоупотребление алкоголем
v Постоянное раздражение слизистой продуктами неполного расщепленияпищи при врожденных недостаточностях ферментов
v Дисбактериоз
v Экзогенные(ртуть, свинец, фосфор) и эндогенные ( уремия, гипертиреоз, печеночная недостаточность) интоксикации
v Бесконтрольный прием ЛС (слабительные, антибиотики, салицилаты)
v Радиация
v Нарушение кровообращения в сосудах брыжейки у пожилых с атеросклерозом
Патогенез:
Длительное воздействие мех., токс., аллер. факторов àповреждение слиз. об. толстой кишки à нарушение её секреторной и всасывательной функций. Одновременное поражение нервного аппарата кишечника à нарушение моторики толстой кишки и усугубление трофических расстройств в кишечной стенке.
Большое значение в хронизации и прогрессировании процесса придают аутосенсибилизации. Определенное значение имеет дисбактериоз, приводящий к развитию вторичной ферментопатии, кишечной диспепсии и иммунным нарушениям.
Клиника:
Боли в животе спастического и ноющего характера в нижних и боковых отделах живота, возникают через 7-8 ч после еды и уменьшаются после отхождения газов. Локализация зависит от распр. Процесса.
v При сигмоидите боли в левой подвздошной, при илеотифлите- правая половина живота с иррадиацией в поясницу
v При вовлечении в процесс регионарных л\у боли постоянные, усиливаются при быстрой ходьбе, тряске, а также после клизм.
v Изменение стула –запоры чередуются с поносами. Тенезмы и чувство неполного опорожнения.
v Живот вздут, тошнота, отрыжка , неприятный привкус во рту, при пальпации болезненность, утолщение, растяжение отдельных петель кишечника
Диагностика:
Компрограмма: слизь, Leu, Er. БАК – нарушение флоры УПМ
Rg: (ирригография) неравномерность заполнения барием толстой кишки, уменьшение количества складок.
Ректороманоскопия и колоноскопия: картина воспаления и различной степени атрофии слизистой соответствующих отделов толстой кишки.
Лечение:
Диетотерапия. С преобладанием посов – стол №4, с преобладанием запоров - продукты, содержащие повышенное количество пищевых волокон (овощи, фрукты, зерновые продукты, особенно пшеничные отруби).
Лекарственное лечение: сульфасалазин 2г/сут, месалазин 1,5г/сут 4-6 нед (противовоспалительный эффект).
При колите с преобладанием поносов – лоперамид, висмута нитрат 0,5х3р/с за 1 час до еды.
Больным с гипо- аоническим вариантами нарушения моторики – прокинетики (метоклопрамид, домперидон,
При спастических формах – спазмолитики (но-шпа). Местно – микроклизмы.
Диагностические критерии хр.энтерита:
Хронический энтерит - эссенциальная энтеральная недостаточность с морфологическим подтверждением воспалительно-дистрофических процессов в тонком кишечнике.
Кишечные проявления: поносы, метеоризм, боли в околопупочной области.
Объективно: болезненность в точке Поргеса, урчание, плеск при пальпации слепой кишки.
Внекишечные проявления, связанные с мальассимиляцией: похудание, признаки гипополиавитаминоза, анемии смешенного генеза, гипопротеинемические отеки, дисэлектролитные нарушения.
Лабораторные признаки: копрологические проявления -полифекалия, стеаторея, амилорея, креаторея, лиэнтерея.
Анализ крови: анемия, гипопротеинемия, гипохолестеринемия, дисэлектролитемия.
Диагностируется при энтероскопии с биопсией слизистой.
Диагностические критерии хр. колита:
Жалобы: боли в боковых и нижних отделах живота после еды и перед дефекацией. Ложные позывы, урчание.
Объективно: болезненность по ходу толстого кишечника.
Лабораторные признаки: копрологические - а) признаки воспаления (слизь, лейкоциты, много йодофильной флоры, перевариваемой клетчатки, внутриклеточного крахмала); б) признаки дисбактериоза: уменьшение бифидум и лактобактерий, увеличение патогенной микрофлоры.
Ректоромано- и фиброколоноскопия - очаги гиперемии, отечность слизистой оболочки, расширение или смазанность сосудистой сети, мелкие геморрагии, отечность, утолщение складок, наличие в просвете кишки слизи.
Рентгенологически - утолщение складок, атония, спазм участков кишки.
СРК
Синдром раздражённого кишечника - функциональное заболевание, для которого характерно наличие устойчивой совокупности кишечных симптомов при отсутствии "симптомов тревоги" и органических заболеваний. Синдром раздражённого кишечника диагностируют при наличии болей и/или дискомфорта в животе, которые проходят после акта дефекации, сопровождаются изменением частоты и консистенции стула и сочетаются не менее чем с двумя стойкими симптомами нарушения функции кишечника:
• изменением частоты стула (чаще 3 раз в день или реже 3 раз в неделю);
• изменением консистенции кала (жидкий, твердый);
• изменением акта дефекации;
• императивными позывами;
• чувством неполного опорожнения кишечника;
• необходимостью дополнительных усилий при дефекации;
• выделением слизи с калом;
• вздутием живота, метеоризмом;
• урчанием в животе.
Эти расстройства должны продолжаться не менее 12 нед на протяжении последних 12 мес. В патологический процесс вовлекается преимущественно толстая кишка.
Этиопатогенез
• тип личности (истерические, агрессивные реакции, депрессия, навязчивость, канцерофобия, ипохондрические проявления), психоэмоциональные стрессовые факторы, приводящие к изменению порога чувствительности висцеральных рецепторов стенки кишки и влияющих на двигательную функцию кишечника.
• нарушение баланса биологически активных веществ, участвующих в регуляции функций кишечника (серотонина, гистамина, брадикинина, холецистокинина, нейротензина, вазоактивного интестинального полипептида, энкефалинов и эндорфинов).
• режим и характер питания: нерегулярный приём пищи, преобладание рафинированных продуктов, недостаток пищевых волокон приводят к изменению моторно-эвакуаторной функции кишечника, состава микробной микрофлоры, повышению внутрикишечного давления.
• Перенесённые острые кишечные инфекции с последующим развитием дисбактериоза также могут способствовать развитию синдрома раздражённого кишечника.
Нарушения моторики кишечника при синдроме раздражённого кишечника могут быть как по гипер-, так и по гиподинамическому типу, причём они могут чередоваться. Расстройства секреторной функции проявляются повышенной секрецией воды и электролитов в просвет кишки, что обусловлено влиянием биологически активных веществ и бактериальных токсинов.
Клиника
Основные жалобы пациентов с синдромом раздражённого кишечника - боль в животе, нарушения стула и метеоризм.
• Боли в животе могут быть различного характера: от тупых, давящих, распирающих до нестерпимых схваткообразных; обычно локализуются в боковых и/или нижних отделах живота, в левом и правом подреберьях (синдром печёночного и селезёночного углов) с иррадиацией в соответствующие половины грудной клетки. Возникновение болей связано с приёмом пищи, стрессом, физической нагрузкой. Боли уменьшаются или исчезают после акта дефекации или отхождения газов. Особенность болевого синдрома - возникновение болей в утренние или дневные часы (при активности больного) и стихание во время сна, отдыха.
• Нарушения стула могут проявляться как диареей, так и запором, а также их чередованием.
• Для синдрома раздражённого кишечника с преобладанием запоров характерно наличие фрагментированного, "овечьего" кала. Позывы к дефекации сохранены, стул может быть даже ежедневным, с отхождением 1-3 плотных комочков кала без чувства полного опорожнения кишечника.
• При диарее частота стула составляет 3-5 раз в день с выделением небольшого количества кала. Диарея может быть вызвана приёмом пищи (гастроколитический рефлекс) или стрессом ("медвежья болезнь"). Диарея отсутствует в ночное время и обычно возникает утром, после завтрака. Позывы на дефекацию могут носить императивный характер, что объясняется не только усилением двигательной функции кишечника, но и повышенным газообразованием. При первом акте дефекации стул может быть оформленным, при последующих - кашицеобразным или жидким. Общая масса кала в течение суток составляет не более 200 г.
• Метеоризм и вздутие живота - следствие дисбактериоза с развитием бродильных и гнилостных процессов в кишечнике.
При объективном обследовании обнаруживают болезненность при пальпации всех отделов ободочной кишки, спазмированную плотную сигмовидную кишку, вздутую урчащую слепую кишку.
Течение заболевания многолетнее без прогрессирования.
Выделяют три варианта течения синдрома раздражённого кишечника:
• с преобладанием болей в животе и метеоризма,
• с преобладанием диареи
• с преобладанием запоров.
Общее состояние больных обычно хорошее и не соответствует многочисленным жалобам (сочетание болей в животе и кишечных расстройств с головными болями, нарушениями сна, учащением мочеиспускания и т.д.). Характер жалоб изменчив, прослеживается связь ухудшения самочувствия с психоэмоциональными факторами. Типичным для синдрома раздражённого кишечника является отсутствие симптомов в ночное время.
Диагностика
• Общий анализ крови и биохимические показатели в пределах нормы. При исследовании кала могут быть обнаружены признаки дисбактериоза.
• При рентгенологическом исследовании (ирригоскопии) обнаруживают типичные признаки дискинезии: неравномерное заполнение и опорожнение кишечника, чередование спастически сокращённых и расширенных участков и/или избыточную секрецию жидкости в просвет кишечника.
• Эндоскопическое исследование (колоноскопию с биопсией) проводят в обязательном порядке для исключения органической патологии, так как только морфологическое исследование биоптатов слизистой оболочки кишки позволяет в конечном итоге отличить синдром раздражённого кишечника от воспалительных поражений кишечника.
• УЗИ органов брюшной полости позволяет исключить жёлчнокаменную болезнь, кисты и кальцинаты в поджелудочной железе, объёмные образования.
• ФЭГДС с биопсией слизистой оболочки тонкой кишки проводят для исключения целиакии.
Лечение
Цели лечения - воздействие на психоэмоциональную сферу, коррекция нарушенных кишечных функций, купирование болевого синдрома. Лечение проводят в амбулаторных условиях, госпитализации подлежат больные, нуждающиеся в углубленном обследовании для уточнения диагноза.
Немедикаментозное лечение:
-модификация диеты,
-устранение воздействия стрессовых факторов,
-психотерапевтическое воздействие с объяснением причин заболевания и возможных путей его устранения.
Назначают диету с исключением некоторых продуктов. Чаще всего больные плохо переносят молоко, газированные напитки, животные жиры, капусту (в том числе цветную, брокколи), бобовые, алкоголь. Употребление газированных напитков и приём напитков через соломинку, использование жевательной резинки приводит к аэрофагии и может провоцировать развитие симптоматики.
• Больным с запорами рекомендуют потребление большого количества растительной клетчатки в виде нерафинированных продуктов, овощей и фруктов, морской капусты, хлеба с отрубями; введение в рацион пищевых волокон в виде отрубей в возрастающих дозах.
• При наличии диареи следует убедиться, что у больного нет лактазной недостаточности и он не употребляет большое количество кофеина, фруктозы, сорбитола и слабительных средств (в том числе растительного происхождения, входящих во многие биологические добавки к пище).
Медикаментозное
• Болевой синдром для его купирования обычно применяют спазмолитики (дротаверин по 2 таблетки 3-4 раза в день, мебеверин по 200 мг 2 раза в день, пинаверия бромид по 50 мг 3 раза в день), в ряде случаев в сочетании с седативными ЛС.
• Для купирования диареи применяют лоперамид по 4 мг после первого жидкого стула, затем по 2 мг после каждого жидкого стула (но не более 16 мг/сут). адсорбенты (карбоната кальция, активированного угля, смектита диокта-эдрического).
• При запорах мягкие осмотические слабительные, например, лактулозу в дозе 30-50 мл/сут либо подорожника семенную кожуру по 2-6 пакетиков в день. При неэффективности указанных ЛС дополнительно назначают прокинетики.
• Для уменьшения выраженности метеоризма применяют симетикон по 2 капсулы 3 раза в день.
• Если синдром раздражённого кишечника сочетается с дисбактериозом, сначала проводят антибактериальную терапию, а затем восстановление нормальной микрофлоры с помощью пробиотиков (бифидобактерии бифидум, лактобактерии ацидофильные).
ПСИХОТЕРАПИЯ
Особое место занимает коррекция психопатологических нарушений. Применяют различные способы психотерапии в сочетании с антидепрессантами, транквилизаторами в зависимости от вида психопатологического синдрома. Эти препараты не уменьшают выраженность болевого синдрома, однако улучшают качество жизни. Лечение проводят совместно с психотерапевтом.
Микроскопический колит
Микроскопический колит - группу хронических заболеваний, характеризующихся:
-водянистой диареей,
-отсутствием макроскопических изменений при проведении колоноскопии
-специфическими гистологическими признаками, обнаруживаемыми при микроскопическом исследовании биоптатов (две разновидности: коллагеновый и лимфоцитарный колит).
Микроскопически:
1.Лимфоцитарный колит: увеличение содержания клеток CD8, Плазматических клеток, Макрофангов.
2. Коллагеновый колит: утолщение субэндотелиального слоя (коллагенового) до 10мкм и более; чаще – за счет коллагена 1 и 3 типов чаще – правый отдел толстого кишечника (слепая кишка, восходящая ободочная кишка, печеночный угол).
Этиопатогенез:
· Лимфоцитарный:
Развитие иммунного ответа в ответ на аг, поступающие из содержимого просвета кишки
Отведение кала улучшает самочувствие
Важный фактор – медикамент (НПВС) и пищевые продукты
· Коллагеновый:
Уменьшение активности коллагеназ (Е, расщепляющие коллаген);
Коллаген НЕ повышено откладывается в кишечнике! На него перестает действовать коллагеназы ввиду их снижения в организме (биохимический процесс).
Клиника
Хроническая водная диарея;
Потеря массы тела;
Спастические боли в животе.
Локализация Толстый кишечника (преимущественно правый отедел – слепая кишка, восходящий отдел ободочной кишки, печеночный угол)
Диагностика:
Лабораторная Изменения отсутствуют!
Иногда – большое количество лейкоцитов в кале при микроскопии (неспецифический признак)
Гистология Материалы для гистологического исследования - на протяжении всей толстой кишки, тогда как биопсии, полученные только из прямой кишки или из прямой кишки и сигмовидной могут привести к ложноотрицательным результатам в 41% или 21% случаев соответственно;
Глубина поражения: при лимфоцитарном – слизистая оболочка, при коллагеновом – сразу под поверхностным слоем (подслизистый слой)
Лечение:
Цель лечения ─ достижение ослабления симптомов хронической болезни (ремиссии) и улучшение качества жизни пациентов.
-Сначала отменяются лекарства (НПВС!);
-Проводится обсуждение диеты для исключения из питания продуктов и напитков, усугубляющих расстройство стула.
-Применяются противодиарейные лекарственные средства (лоперамид). Но стабильная клиническая ремиссия при его применении достигается редко, а положительное влияние на колит маловероятно.
-Препаратом второй линии терапии микроскопического колита называют субсалицилат висмута. Лекарство снимает симптомы диареи, воспаления, обладает антибактериальным эффектом. Субсалицилат висмута принимается по 0,35 г 3 раза в сутки перед едой. Курс лечения может длиться до 2 месяцев. Однако длительный прием этого лекарственного средства, несмотря на доказанную эффективность, ограничен ввиду побочных эффектов.
-Шестимесячный прием месалазина (противомикробное и противовоспалительное средство)в чистом виде или в комбинации с холестирамином (противодиарейное) приводит к ремиссии у 85% больных лимфоцитарным колитом и у 91% пациентов с коллагеновым колитом. Но на месалазин реагирует небольшое число пациентов.
-Препаратом третьей линии при лечении микроскопического колита является будесонид. Это глюкокортикоид, который мало влияет на весь организм в целом в отличие от других стероидных препаратов. Лекарственное средство эффективно при лечении микроскопического колита. Прием будесонида на протяжении 6 – 8 недель способствует достижению ремиссии у 80 – 90 % пациентов.
При тяжелом течении микроскопического колита назначают препараты, искусственно угнетающие иммунную систему организма (иммуносупрессивная терапия): азатиоприн, 6-меркаптопурин, метотрексат.
Хирургическое лечение микроскопического колита применяется крайне редко, только при тяжелых формах и при отсутствии эффекта от любой медикаментозной терапии.
Дата: 2019-07-24, просмотров: 552.