NYHA - функциональные классы
Классификация базируется на выявлении структурно-функциональных изменений миокарда.
Классификация базируется на выявлении симптомов сердечной недостаточности и ограничения физической активности пациента
III . Патогенез
Таблица 6. Развитие представлений о ХСН
| Определение | Модель патогенеза | Автор |
| ХСН – следствие истощения резервной силы сердечной мышцы | кардиальная (сердце-насос) | McKenzie,1908) |
| ХСН – следствие ослабления сократительной способности сердечной мышцы | кардиальная (сердце-насос) | Mяcников А.Л.,1964 |
| ХСН – совокупность гемодинамических, почечных, нервных и гормональных реакций | кардио-ренальная (сердце,почки) | P.Poole-Wilson,1978 |
| ХСН – заболевание, вовлекающее сердце, периферические сосуды, почки, СНС, РААС | циркуляторная (периферические сосуды) | J.Cohn,1982 |
| ХСН – комплекс гемодинамических и нейрогуморальных реакций на дисфункцию миокарда | нейрогуморальная (СНС, РААС) | E.Braunwald,1989 |
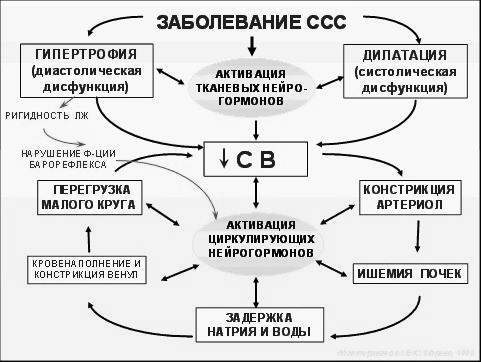
Рис.1.Схема патогенеза ХСН
IV . Диагностика
Таблица 7. Диагностика
| Постановка диагноза ХСН возможна при наличии 3-х ключевых критериев: 1. Характерных симптомов СН (главным образом, одышки, утомляемости и ограничении физической активности, почечной недостаточностью). 2. Объективного доказательства того, что эти симптомы связаны с повреждением сердца, а не каких-либо других органов (например, с заболеваниями легких, анемией, почечной недостаточностью). 3. В сомнительных случаях - положительный ответ на терапию ХСН. |
Примечание: Наличие критериев 1 и 2 обязательно во всех случаях.
Таблица 8. Критерии, используемые при определении диагноза ХСН
| 1.Симптомы (жалобы) | 2.Клинические признаки | 3.Объективные признаки дисфункции сердца |
| Одышка (от незначительной до удушья) Быстрая утомляемость Сердцебиение Кашель Ортопноэ | Застой в легких (хрипы, рентгенологическая картина) Периферические отеки Тахикардия (>90-100 уд/мин) Набухшие яремные вены Гепатомегалия Ритм галопа Кардиомегалия | ЭКГ, рентгенография грудной клетки Систолическая дисфункция (падение сократимости) Диастолическая дисфункция [допплер-ЭхоКГ, рост давления заполнения ЛЖ (ДЗЛЖ)] Гиперактивность мозгового натрий уретического пептида (МНУП) |
Таблица 9.Частота проявления жалоб при ХСН
| Жалобы | Частота (%) |
| Одышка | 98.4% |
| Утомляемость | 94,3% |
| Сердцебиение | 80.4% |
| Отеки | 73% |
| Кашель | 46% |
| Ортопноз | 28% |
Таблица 10. Инструментальная и лабораторная диагностика ХСН
| № | Метод |
| 1 | электрокардиография |
| 2 | эхокардиография |
| 3 | рентгенография органов грудной клетки |
| 4 | нагрузочные тесты |
| 5 | лабораторная диагностика (определение уровня натрий–уретических пептидов) |
Таблица 11. Возможности ЭхоКГ и допплер-ЭхоКГ в диагностике ХСН
| Уточнение причины и осложняющих моментов: | Оценка в покое и динамике |
| -поражения миокарда и характера дисфункции (систолическая, диастолическая, смешанная) -изменения эндокарда и перикарда (вегетации, тромбы, жидкость в полости перикарда) -патологии крупных сосудов -источника тромбоэмболии -состояние клапанного аппарата (регургитация, стенозы, пороки) | -глобальной и региональной сократимости -размера полостей и геометрии камер -толщины стенок и диаметра отверстий -параметров внутрисердечных потоков -давления в полостях и магистральных сосудов -чресклапанного градиента давления |
Таблица 12. Шкала оценки клинического состояния при ХСН
(модификация Мареева В.Ю., 2000)
| 1.Одышка: 0-нет, 1-при нагрузке, 2-в покое |
| 2.Изменился ли за последнюю неделю вес: 0-нет, 1-увеличился |
| 3.Жалобы на перебои в работе сердца: 0-нет, 1-есть |
| 4.В каком положении находиться в постели: 0-горизонтально, 1-с приподнятым головным концом(2+подушки), 2-плюс просыпается от удушья, 3-сидя |
| 5.Набухшие шейные вены: 0-нет, 1-лежа, 2-стоя |
| 6.Хрипы в легких: 0-нет, 1-нижние отделы (до 1/3), 2-до лопаток (до 2/3), 3-над всей поверхностью легких |
| 7.Наличие ритма галопа: 0-нет, 1-есть |
| 8.Печень: 0-не увеличена, 1-до 5см, 2-более 5см |
| 9.Отеки: 0-нет, 1-пастозность, 2-отеки, 3-анасарка |
| 10.Уровень САД: 0->120, 1-(100-200), 2-<100мм.рт.ст. |
Примечание: Во время осмотра больного врач задает вопросы и проводит исследования соответственно пунктам от 1 до 10. В карте отмечается число баллов, соответствующее ответу, которые в итоге суммируются. По ШОКС баллы соответствуют: 1ФК< 3 баллов, 2ФК 4-6 баллов, 3ФК 7-9 баллов, 4ФК>9 баллов.
Таблица 13. Связь нагрузочного теста с ФК ХСН
| ФК ХСН (NYHA) | Дистанция 6-минутной ходьбы, м* |
| 0 | >551 |
| 1 | 426-550 |
| 2 | 301-425 |
| 3 | 151-300 |
| 4 | <150 |
* Условия проведения этой пробы крайне просты: размеченный через 1 метр коридор, часы с секундной стрелкой и четкое объяснение задачи больному: он должен пройти по этому коридору в приемлемо быстром для него темпе максимальную дистанцию за 6 минут (если больной остановится для отдыха, затраченное на это время включается в общий зачет). Пройденная за 6 минут дистанция менее 300 м указывает на неблагоприятный прогноз.

Рис.2. Алгоритм диагностики ХСН
Примечание: В настоящее время полностью доказана тесная связь между тяжестью сердечной дисфункции (прежде всего, ЛЖ) и содержанием натрий-уретических пептидов в плазме, что позволяет рекомендовать определение концентрации этих пептидов в качестве «лабораторного теста» ХСН. Наиболее полно в настоящее время охарактеризованы N-концевой предсердный натрий-уретический пептид, мозговой натрий-уретический пептид ( BNP) и его предшественник, N-концевой МНУП ( NT- pro BNP)
Таблица 14. Состояния, ассоциированные с плохим прогнозом у пациентов с сердечной недостаточностью
| Демографические | Клинические | ЭКГ | Функциональные | Лабораторные | Визуализация |
| Пожилой возраст* | гипотензия | Тахикардия | Низкая концентрация кислорода | Повышение уровня натрийуретических пептидов | Низкая ФВ |
| Ишемическая этиология | 3-4 ФК по NYHA | Зубцы Q | Низкие результаты теста с 6-минутной ходьбой | Гипонатрие- мия | Увеличение объёма левого желудочка |
| Внезапная коронарная смерть | Предшествую- щие госпитализации по поводу ХСН | Широкий QRS | Высокое напряжение углекислого газа | Повышение уровня тропонинов | Высокое давление в левом желудочке |
| Низкая приверженность лечению (комплайнс) | тахикардия | Гипер- трофия ЛЖ | Периодическое дыхание | Повышение маркёров нейро-гуморальной активации | Изменения митрального клапана, лёгочная гипертензия |
| Ухудшение почечной функции | Хрипы в лёгких | Желудочко-вые аритмии | Повышение креатинина, азота мочевины | Нарушение функции правого желудочка | |
| Сахарный диабет | Стеноз аорты | Низкая вариабель-ность сердечного ритма | Повышение билирубина, анемия | ||
| Анемия | Низкий индекс массы тела | Фибрилляция предсердий | Повышение мочевой кислоты | ||
| ХОБЛ | Расстройства дыхания во время сна | Изменения зубца Т | |||
| Депрессия |
* Выделены курсивом наиболее сильные предикторы плохого прогноза.
Таблица 15. Алгоритм постановки диагноза ХСН
| Диагностические этапы | Содержание |
| 1 ступень | · Установление правильного диагноза начинается с самого первого контакта врача с пациентом. Действует следующий принцип: «Предъявляемые больным жалобы и/или определяемые у него клинические признаки должны быть характерными для ХСН». · Если симптоматика не соответствует критериям ХСН, диагноз СН маловероятен. |
| 2 ступень | Доказательство наличия у больного сердечного заболевания · Лучшим методом на этом этапе может служить ЭКГ или определение МНУП: отсутствие отклонений от нормы свидетельствует против ХСН. |
| 3 ступень | · Если обнаружены какие-либо признаки повреждения миокарда (в том числе, например, кардиомегалия или застой в легких), следует направить больного на ЭхоКГ для уточнения характера поражения сердца, состояния гемодинамики, систолических и/или диастолических расстройств и т.д. · При отсутствии патологических изменений на ЭхоКГ диагноз ХСН маловероятен – необходимо искать другую причину одышки (утомляемости, отеков и т.п.). |
| 4 ступень | · Уточнение этиологии, тяжести, провоцирующих факторов, обратимости изменений, которые в конечном итоге определяют выбор оптимальной терапии · Если на этом этапе у врача есть веские основания для предположения, что возможно добиться улучшения состояния пациента после проведения процедуры реваскуляризации миокарда, такому пациенту следует выполнить коронарографию. |
| 5 ступень | · Дополнительные тесты позволят установить возможный альтернативный диагноз (заболевания легких, анемия, заболевания щитовидной железы и т.д.). Наличие сомнений в точности диагноза или подозрение на обратимый характер СН должно служить основанием для проведения дополнительных исследований. |
V . Лечение
Таблица 16. Цели при лечении ХСН
| № | Содержание |
| 1 | Предотвращение развития симптомной ХСН (для I стадии ХСН); |
| 2 | Устранение симптомов ХСН |
| 3 | Замедление прогрессирования болезни путем защиты органов - мишеней (мозг, сердце, почки, сосуды) |
| 4 | Улучшение качества жизни больных ХСН |
| 5 | Уменьшение госпитализаций (и расходов, что немаловажно с экономической точки зрения); |
| 6 | Улучшение прогноза |
Таблица 17. Диета больных с ХСН
| Содержание рекомендации | |
| 1 | Ограничение приема поваренной соли, причем тем больше, чем выраженнее симптомы болезни и застойные явления. I ФК – не употреблять соленой пищи (до 3 г NaCl в день); II ФК – плюс не досаливать пищу (до 1,5 г NaCl в день); III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли (< 1,0 г NaCl в день) |
| 2 | Ограничение потребления жидкости актуально только в крайних ситуациях: при декомпенсированном тяжелом течении ХСН, требующем в/в введения диуретиков. В обычных ситуациях объем жидкости не рекомендуется увеличивать более 2 л/сутки (максимум приема жидкости – 1,5 л/сутки) |
| 3 | Пища должна быть калорийная, легко усваиваемая, с достаточным содержанием белка, витаминов. |
| 4 | У пациентов с ишемическим генезом ХСН употребление до 20 мл этанола в сутки может способствовать улучшению прогноза. Для всех остальных больных с ХСН ограничение приема алкоголя имеет вид обычных рекомендаций, хотя по возможности следует ограничивать применение больших объемов (например, пива). |
| 5 | Прирост веса > 2 кг за 1-3 дня, скорее всего, свидетельствует о задержке жидкости в организме и риске развития декомпенсации! |
Таблица 18. Основные* препараты для лечения ХСН
| Лекарственная группа | Характеристика |
| Ингибиторы ангиотензин-превращающего фермента | Показаны всем больным с ХСН, вне зависимости от этиологии, стадии процесса и типа декомпенсации. |
| β-адреноблокаторы (БАБ) | Нейрогормональные модуляторы, применяемые «сверху», дополнительно к ИАПФ |
| Антагонисты рецепторов к ангиотензину II | Могут применяться не только в случаях непереносимости иАПФ, но и наряду с иАПФ в качестве средства первой линии для блокады РААС у больных с клинически выраженной декомпенсацией, при обязательном условии: отсутствии в лечении данного пациента антагонистов альдостерона |
| Антагонисты рецепторов к альдостерону | Применяются вместе с ИАПФ и БАБ у больных с выраженной ХСН. |
| Диуретики | Показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме |
| Сердечные гликозиды | При мерцательной аритмии остаются средством выбора, могут использоваться и при синусовой тахикардии у больных с низкой ФВ |
| ω - полиненасыщенные жирные кислоты | Процентное содержание их среди всех других типов ЖК в мембране эритроцитов определяет риск желудочковых нарушений ритма сердца и внезапной смерти. Прием эфиров омега-3 ПНЖК (препарат Омакор®) внутрь теоретически может приводить к снижению риска желудочковых нарушений ритма сердца и внезапной смерти. [GISSI-HF]. Рекомендуются всем больным ХСН в дополнение к основным средствам лечения декомпенсации. |
* это лекарства, эффект которых доказан, сомнений не вызывает и которые рекомендованы именно для лечения СН (степень доказанности А)
Таблица 19. Дополнительные * препараты для лечения ХСН
| Лекарственная группа | Характеристика |
| Статины | Рекомендованы к применению у всех больных с ишемической этиологий ХСН |
| Непрямые антикоагулянты | Показан к использованию у большинства больных с ХСН, протекающей на фоне мерцательной аритмии |
| Комбинация периферических вазодилататоров (гидралазин и изосорбида динитрат | добавление к базисной терапии комбинации гидралазина и изосорбида динитрата приводит к: - снижению риска смерти (IIа, В). - уменьшению количества госпитализаций (IIа, В) - улучшению функции миокарда (IIа, А) |
*лекарственные средства, эффективность и/или безопасность которых показана в отдельных крупных исследованиях, но требует уточнения (степень доказанности В)
Таблица 20. Вспомогательные* препараты для лечения ХСН
| Лекарственная группа | Характеристика |
| блокаторы медленных кальциевых каналов (БМКК) | Длительнодействующие дигидропиридины применяются у больных ХСН при упорной стенокардии и стойкой АГ. Возможно применение верапамила и дилтиазема для контроля частоты сердечных сокращений в тех случаях, когда бета-блокаторы противопоказаны |
| Антиаритмические средства (в основном III класса) | Используются при опасных для жизни желудочковых аритмиях |
| Аспирин (и другие антиагреганты) | Применяются для вторичной профилактики после перенесенного инфаркта миокарда |
| Негликозидные инотропные стимуляторы | Рекомендованы при обострении ХСН, протекающей с низким сердечным выбросом и упорной гипотонией |
* лекарственные средства, эффект которых и влияние на прогноз больных с ХСН неизвестны или не доказаны (уровень доказанности С)
Таблица 21. Показания к назначению лекарственных средств для лечения ХСН
| Лекарственная группа | Показания |
| иАПФ* | При отсутствии противопоказаний, иАПФ должны назначаться всем пациентам с симптомной ХСН и особенно при ФВ < 40% иАПФ улучшают функцию миокарда желудочков, увеличивают выживаемость пациентов с ХСН, уменьшают количество госпитализаций в результате дестабилизации ХСН, уменьшают риск развития инфаркта миокарда |
| БАБ | ХСН, особенно с ФВ менее 40% II-IV ФК ХСН |
| Антагонисты альдостерона | ФВ менее 35% III – IV ФК ХСН Должны быть подобраны оптимальные дозы иАПФ и бета-блокаторов |
| Диуретики | Диуретики применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН Лечение мочегонными средствами начинается лишь при клинических признаках застоя (II А стадия, II ФК по NYHA). |
| Сердечные гликозиды (дигоксин)** | ФВ менее40% Фибрилляция предсердий (мерцательная аритмия) II – IVФК ХСН |
| Антагонисты рецепторов к АТII* | Непереносимость иАПФ Добавление к терапии иАПФ и БАБ при сохранении симптомов ХСН |
| Комбинация гидралазина и изосорбида динитрата | 1.Альтернатива иАПФ и АРА II 2.Дополнение базисной терапии (иАПФ, БАБ, спиронолактон и пр.) при недостаточной её эффективности 3.Принадлежность пациента к черной расе (обязательное назначение) |
Примечание:
*Необходим контроль креатинина и калия
* *Дигоксин может быть применён для урежения ритма при синусовой тахикардии у больных со сниженной ФВ
Таблица 22. Нежелательные эффекты и их коррекция
| Побочное действие | Мероприятия |
| Ухудшение почечной функции на фоне приёма ИАПФ | 1.Необходимо исключить все возможные нефротоксические лекарства (например, НПВС), после чего вновь провести мониторинг показателей 2.При повышении уровня креатинина более чем в 2 раза от базового, или если уровень креатинина составил от 265 мкмоль/л до 310 мкмоль/л, необходимо уменьшить дозу в 2 раза, после чего - мониторинг показателей. 3. Если уровень креатинина 310 мкмоль/л и более – немедленная отмена иАПФ с последующим контролем креатинина 4. При гиперкалиемии - по возможности отменить или снизить дозы препаратов, обладающих подобным эффектом (спиронолактон). 5.Калий более 5,5 ммоль/л – уменьшить дозу в 2 раза, мониторинг калия, если калий более 6 ммоль/л – немедленная отмена иАПФ |
| Гипотензия на фоне приёма ИАПФ | 1) ИАПФ можно назначать больным с ХСН при уровне систолического АД (АД) выше 85 мм рт. ст. 2) При исходно низком АД (85-100 мм Hg) эффективность ИАПФ сохраняется, поэтому их всегда и обязательно следует назначать, снижая стартовую дозу в два раза (для всех ИАПФ). 3) Если выявляемая в процессе лечения иАПФ гипотония не сопровождается симптомами – доза не снижается. 4) При симптомной гипотензии следует вначале снизить дозы других гипотензивных препаратов (бета-блокаторов, диуретиков) |
| Сухой кашель на фоне приёма ИАПФ | Необходимо отменить иАПФ и перейти на АРАII |
| Ухудшение симптомов ХСН в процессе лечения БАБ | 1.Необходимо увеличить дозу диуретиков, по возможности, продолжая лечение БАБ в небольших дозах. 2.При сохранении явлений декомпенсации кровообращения – временно отменить БАБ |
| Гипотония в процессе лечения БАБ | При наличии симптомной гипотонии необходимо вначале уменьшить дозы других гипотензивных препаратов (например, нитратов, диуретиков). ИАПФ отменять не следует! |
| Значимая брадикардия на фоне применения БАБ | 1.Необходим ЭКГ-мониторинг для исключения АВ-блокады, синдрома слабости синусового узла. 2.Отмена дигоксина (исключение дигиталисного эффекта). 3. Уменьшение дозы или отмена БАБ. |
| Гиперкалиемия и нарушении почечной функции на фоне применения антагонистов альдостерона | Действия аналогичны иАПФ |
| Развитие на фоне приёма спиронолактона гинекомастии | отмена антагонистов альдостерона |
| Побочные эффекты АРА II – см. иАПФ (исключая кашель) | |
| Симптомная гипотензия (сопровождающаяся головокружением, тошнотой, головной болью) на фоне комбинации гидралазина и изосорбида динитрата | Как правило, проходит с течением времени, временно можно уменьшить дозы других гипотензивных препаратов. При выявлении бессимптомной гипотензии – терапия не меняется. |
| Проявления люпус-синдрома на фоне комбинации гидралазина и изосорбида динитрата (артралгии, боли в мышцах, перикардит, плеврит, сыпь, лихорадка) | Показание для отмены гидралазина и изосорбида динитрата, также необходимо проверить титр антинуклеарных антител. |
Таблица 23.Основные положения дегидратационной терапии
| Содержание | |
| 1 | При правильном применении диуретики позволяют уменьшить число госпитализаций, что соответствует достижению двух из пяти основных целей при лечении ХСН |
| 2 | Диуретики не замедляют прогрессирование ХСН и не улучшают прогноза больных. Их влияние на качество жизни при неправильном назначении (ударные дозы раз в 3-4-5-7 дней) может быть даже негативным |
| 3 | Диуретики применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН Лечение мочегонными средствами начинается лишь при клинических признаках застоя (II А стадия, II ФК по NYHA) |
| 4 | Лечение мочегонными начинается с применения слабейшего из эффективных у данного конкретного больного препарата |
| 5 | Предпочтение следует отдавать тиазидным диуретикам (гипотиазид) и лишь при их недостаточной эффективности переходить к назначению мощных «петлевых» диуретиков (фуросемид, этакриновая кислота, буметанид, торасемид)* |
| 6 | Тиазидные и петлевые диуретки применяются для дегидратации при ХСН: терапия имеет две фазы – активную и поддерживающую. В активной фазе превышение диуреза над принятой жидкостью должно составлять 1-2 литра в сутки, при снижении веса ежедневно - на 1 кг. В поддерживающей фазе диурез должен быть сбалансированным и масса тела стабильной при регулярном (ежедневном) назначении мочегонных |
| 7 | Самая частая ошибка при назначении дуретиков – обесечение «ударного» диуреза один раз в несколько дней (Фуросемид по 40-80 мг 1 раз в неделю) |
| 8 | Лечение необходимо начинать с малых доз (особенно у больных, не получавших ранее мочегонных препаратов), в последующем подбирая дозу по принципу quantum satis |
| 9 | Для длительного лечения ХСН больных с выраженной декомпенсацией III-IV ФК рекомендуется использование малых (25-50 мг) доз спиронолактона дополнительно к иАПФ и БАБ в качестве нейрогуморального модулятора |
*Тиазидные диуретики нарушают реабсорбцию натрия в кортикальном сегменте восходящей части петли Генле и в начальной части дистальных канальцев. Повышают диурез и натрийурез на 30-50%, эффективны при уровне фильтрации до 30-50 мл\мин. Поэтому при почечной недостаточности применение тиазидных диуретиков бесполезно. «Петлевые» диуретики эффективны даже при явлениях почечной недостаточности.
Таблица 24. Дозы диуретиков (в мг)
| Диуретики | ||
Начальная доза
Эффективная доза
Петлевые диуретики
20-40
40-240
0,5-1,0
1-5
5-10
10-20
Тиазидные диуретики
2,5
2,5-10
25
2,5-100
2,5
2,5-10
2,5
2,5-5
Калий-сберегающие диуретики
Таблица 25. Алгоритм назначения диуретиков в зависимости от тяжести ХСН
| Функциональный класс ХСН | Действия |
| I ФК | не лечить мочегонными |
| II ФК (без застоя) | не лечить мочегонными |
| II ФК (застой) | тиазидные диуретики, только при их неэффективности можно назначать петлевые мочегонные |
| III ФК (декомпенсация) | петлевые (тиазидные) + антагонисты альдостерона в больших дозах (100-300 мг) |
| III ФК (поддерживающее лечение) | тиазидные (петлевые) + альдактон (малые дозы) + ацетазоламид (по 0,25 x 3 раза / сут в течение 3–4 дней, раз в недели) |
| IV ФК | петлевые + тиазидные (иногда сочетание двух петлевых диуретиков, фуросемида и этакриновой кислоты) + антагонисты альдостерона + ингибиторы карбоангидразы (ацетазоламид по 0,25 x 3 раза / сут в течение 3–4 дней, раз в 2 недели) |
Таблица 26. Противопоказания для назначения основных средств
| Лекарственная группа | Противопоказание |
| ИАПФ | Ангионевротический отек в анамнезе, Двусторонний стеноз почечных артерий, Уровень калия более 5 ммоль/л, Уровень креатинина более 220 мкмоль/л, Значимый аортальный стеноз |
| БАБ | Бронхиальная астма; Тяжелый облитерирующий эндартериит; II и III степени АВ-блокады; Синдром слабости синусового узла; Синусовая брадикардия с ЧСС менее 50 |
| Дигоксин | Синдром слабости синусового узла, АВ блокада 2 и 3 степени. Синдром преэкзитации желудочков |
| Антагонисты рецепторов к АТII | Ангионевротический отек в анамнезе; Если пациент получает комбинацию иАПФ и антагонистов альдостерона; Значимые нарушения функции почек и гиперкалиемия; |
| Антагонисты альдостерона | Уровень калия более 5 ммоль/л; Уровень креатинина более 220 мкмоль/л; Комбинация иАПФ и АРА, принимаемая пациентом; Лечение диуретиками, задерживающими калий |
| Комбинация гидралазина и изо-сорбида динитрата | Симптоматическая гипотензия; Люпус-синдром; Выраженная почечная недостаточность. |
| Диуретики | Подагра |
Таблица 27. Показания к применению и дозировки АРА, рекомендуемых для профилактики и лечения ХСН.
| Препарат | Показания | Стартовая доза | Терапевти-ческая доза | Максималь-ная доза |
| Кандесартан | ХСН I–IV ФК, диастолическая ХСН | 4 мг 1 раз в сутки | 16 мг 1 раз в сутки | 32 мг 1 раз в сутки |
| Валсартан | ХСН II–IV, после ОИМ | 20 мг 2 раза в сутки | 80 мг 2 раза в сутки | 160 мг 2 раза в сутки |
Таблица 28. Средства, не рекомендованные к применению при ХСН
| Нестероидные противовоспалительные средства (селективные и не селективные, включая дозы аспирина >325 мг) |
| Глюкокортикоды. |
| Трициклические антидепрессанты |
| Антиаритмики I класса |
| БМКК (верапамил, дилтиазем**, коротко действующие дигидропиридины) |
* Применение стероидных гормонов имеет чисто симптоматические показания в случаях упорной
гипотонии и тяжелого отечного синдрома для облегчения начала лечения иАПФ, диуретиками и БАБ
**Верапамил и дилтиазем могут быть рекомендованы пациентам с ФВ более 40 % для контроля ЧСС,
в этой ситуации возможна их комбинация с дигоксином
Таблица 29. Распорядок дня пациента с сердечной недостаточностью
Показатели
Функциональный класс
Таблица 30. Препараты для медикаментозного лечения ХСН (рекомендации Европейского общества кардиологов, 2008)
| Название препарата | Стартовая доза мг | Целевая доза мг |
|
ИАПФ | ||
| Каптоприл | 6,25х 2 раза в день | 50-100 x 2 раза в день |
| Эналаприл | 2,5 x 2 раза в день | 10-20 x 2 раза в день |
| Лизиноприл | 2,5-5,0 x 1 раз в день | 20-35 x 1 раз в день |
| Рамиприл | 2,5 x 2 раза в день | 5,0 x 2 раза в день |
| Трандолаприл | 0,5 x 1 раз в день | 4,0 x 1 раз в день |
|
АРА | ||
| Кандесартан | 4-8 x 1 раз в день | 32 x 1 раз в день |
| Валсартан (ДИОВАН) | 40 x 2 раза в день | 160 x 2 раза в день |
|
Антагонисты альдостерона | ||
| Эплеренон | 25 x 1 раз в день | 50 x 1 раз в день |
| Спиронолактон | 25 x 1 раз в день | 25-50 x 1 раз в день |
|
Бетаблокаторы | ||
| Бисопролол | 1,25 x 1 раз в день | 10 x 1 раз в день |
| Карведилол | 3,125 x 2 раза в день | 25-50 x 2 раза в день |
| Метопролола сукцинат | 12,5/25 x 1 раз в день | 200 x 1 раз в день |
| Небиволол | 1,25 x 1 раз в день | 10 x 1 раз в день |
Таблица 31. Алгоритм последовательности назначения основных препаратов для лечения ХСН
| Этапы | Содержание |
| Первая линия | (всем пациентам с ХСН любой этиологии, стадии и класса) бета-блокаторы (всем пациентам с ХСН и особенно при ФВ менее 40%) |
| Вторая линия | антагонисты альдостерона (в добавление к терапии иАПФ и БАБ, если ФВ менее 35%, III – IV ФК ХСН). АРА II* (в качестве усиления малоэффективной комбинации иАПФ и БАБ у пациентов с ФВ менее 40%) |
| Третья линия | сердечные гликозиды (при наличии фибрилляции предсердий для контроля частоты). диуретики (отёчный синдром). комбинация гидралазина с изосорбида динитратом**(добавление к базисной терапии у больных с ФВ менее 40%) |
* АРА могут выступать в качестве средств первой линии при непереносимости ИАПФ
** могут выступать в качестве средств первой линии при невозможности
использовать АРА и иАПФ
ТЕСТОВЫЕ ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ
ТЕМА: «ДИАГНОСТИКА И ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ»
Дата: 2019-04-23, просмотров: 739.