25.1. ОБЩИЕ ПОЛОЖЕНИЯ
Основой любой информации являются данные, т.е. сведения, представленные числами или символами, которые фиксируются на носителях (бумажных, электронных, оптических), обрабатываются и передаются с использованием средств вычислительной техники и каналов связи.
Относительно систем управления в здравоохранении использование данных более актуально для получения первичной статистической информации, которая используется для формирования аналитических отчетов, справочников и других статистических материалов, необходимых для принятия управленческих решений.
Под информацией понимаются структурированные сведения о явлениях, процессах, объектах независимо от формы представления. Эти сведения устраняют существующие неопределенности, дают новые характеристики и используются для подготовки и принятия управленческих решений.
Медицинская информация представляет собой совокупность данных, характеризующих деятельность отдельных структурных элементов, подсистем и всей системы здравоохранения. С одной стороны, информация отображает процессы и явления в здравоохранении, т.е. является инструментом в работе специалистов, руководителей организаций и органов управления здравоохранением, с другой - это предметная область работы статистиков, специалистов организационно-методических отделов, исследователей.
Медицинская информация подразделяется на следующие виды:
— по форме представления: первичная, промежуточная, итоговая (сводная);
— по периодичности использования: оперативная, текущая, ретроспективная;
— по функциональному содержанию: клиническая, научная, экономическая, кадровая, финансовая, правовая;
— по целевому назначению: статистическая, аналитическая, экспертная, прогностическая;
— по уровню представления: федеральная, региональная, муниципальная, учрежденческая, персонифицированная;
— по медицинским службам (специальностям): хирургическая, терапевтическая, педиатрическая и т.д.
1 По материалам канд. техн. наук А.А. Бачманова.
В зависимости от категории пользователей требования к информации имеют свою специфику - информация должна быть предметной, достоверной, точной, оперативной, доступной, сопоставимой.
В системе здравоохранения циркулирует и выходит на различные уровни принятия управленческих решений большой объем разноплановой информации: показатели состояния здоровья, информация о деятельности учреждений здравоохранения и др. В связи с этим необходимо минимизировать противоречие между недостаточно четкой структуризацией системы здравоохранения, с одной стороны, и требованием высокой степени упорядочения медицинской информации для компьютерных систем - с другой. Для использования в компьютерных системах информация должна отвечать основным требованиям единообразия, непротиворечивости, однородности ввода и полноты.
Еще одно важное для характеристики информационных процессов в здравоохранении понятие «информационные потоки». От их упорядоченности зависит четкость функционирования отрасли и эффективность ее управления. Необходимо определять информационные потоки с привязкой ко времени и месту: какие данные, где и когда формируются и кто является потребителями этих данных. Упорядочение потоков повышает уровень управления учреждением здравоохранения и при прочих равных условиях позволяет экономнее расходовать материальные, финансовые и кадровые ресурсы. При этом помощь в создании на основе информации обобщенной модели управления могут оказать прикладные математические методы описания потоков информации.
Отечественная система управления здравоохранением имеет иерархическую структуру, что и определяет схему информационных потоков. Сбор медицинской информации в общем виде сводится к выполнению трех действий: получению информации от субъектов, обработке и анализу полученных данных, обобщению и выдаче информации на более высокий иерархический уровень управления. Обобщение информации состоит в получении интегральных оценок по тем или иным правилам (суммирование, выбор максимального или минимального значения и т.д.) и проводится по признакам объекта (регион, муниципальное образование, лечебнопрофилактическое учреждение, структурное подразделение и т.д.), по признакам изучаемого явления (заболеваемость, смертность, обеспеченность койками и т.п.) и по временным признакам показателя (месяц, квартал, год, несколько лет и т.д). Эти действия невозможны без внедрения автоматизации систем управления потоками, однако автоматизация информационных потоков внутри неправильно организованной системы управления приведет только к увеличению энтропии системы.
Моментальную отдачу от компьютерных технологий количественно оценить сложно. Речь идет о качественных аспектах: повышении удовлетворенности качеством услуг или снижении нагрузки на медицинский персонал, повышении производительности труда и уровня профессиональной подготовки и пр.
В положительном результате автоматизации информационных потоков заинтересованы следующие группы потребителей информации:
— руководители организаций здравоохранения, так как автоматизация будет способствовать усилению их контролирующих функций, повышению информированности;
— руководители аналитических подразделений, так как получат совершенный инструмент для сбора данных и подготовки текущих отчетов;
— пациенты, так как будет повышено качество медицинской помощи.
Слабо заинтересованы или совсем не заинтересованы в проведении автоматизации исполнители, занимающиеся непосредственно формированием информационных потоков. Слабая мотивация к внедрению информатизации отмечается у следующих категорий пользователей:
— среднего и младшего медицинского персонала, так как возникают дополнительные обязанности по вводу регистрации данных;
— руководителей среднего звена, занимающихся организацией делопроизводства и традиционной методической работой, так как они при этом теряют свою административную значимость;
— врачей-статистиков, попадающих в информационную зависимость от подразделения автоматизации.
Руководитель должен подчинить себе информационно-аналитическую службу и уделять ей достаточно времени и внимания. Внедрение компьютерных технологий - это постоянный процесс, а не разовая акция, поэтому важно, чтобы это направление имело высокий приоритет и руководитель занимался им лично.
25.2. ИНФОРМАЦИОННЫЕ РЕСУРСЫ В ЗДРАВООХРАНЕНИИ
В современных условиях функционирования системы здравоохранения на фоне сохраняющегося дефицита финансовых и материальных средств отмечается значительный рост информационных ресурсов (ИР).
По данным Новгородского медицинского информационно-аналитического центра, число бумажных носителей медицинской информации в здравоохранении области за последние 10 лет увеличивается в арифметической прогрессии, примерно на 10% каждый год. Объем ИР в электронном виде за этот же период увеличился более чем в 3 раза.
Информационные ресурсы (ИР) в здравоохранении - бумажные, электронные или иные носители информации о здоровье населения и деятельности организаций здравоохранения, содержащиеся в библиотеках, архивах, фондах, файлах, базах данных и других информационных источниках.
Специфические отличия использования ИР в здравоохранении:
— большой объем данных;
— многократное повторение циклов получения данных и необходимость преобразования их в установленные временные периоды;
— многообразие источников получения информации;
— большое число логических операций при обработке данных и др.
В целом ИР в здравоохранении можно классифицировать следующим образом:
— по источникам получения: учетно-статистические формы, специально разработанные анкеты, компьютерные базы данных, печатные источники, ресурсы интернета и др.;
— по форме собственности: государственные, муниципальные, частные;
— по категории доступа: открытые (общедоступные), с ограниченным доступом;
— по форме предоставления: бумажный носитель, электронный носитель (аудио-, видеозапись, дискета, HDD жесткий диск, оптический диск и т.д.);
— по типу информации: медицинские, экономические, статистические, нормативные правовые, справочные, учебные, исследовательские;
— по типу пользователя: индивидуальные, корпоративные;
— по структуре: фактографические, полнотекстовые, библиографические, гипертекстовые.
ИР в здравоохранении можно представить в виде следующих блоков:
— ИР здоровья населения:
— ИР медико-демографических процессов;
— ИР заболеваемости;
— ИР инвалидности;
— ИР физического развития;
— ИР социальной обусловленности здоровья;
— ИР медицинской и экономической деятельности организаций здравоохранения:
— ИР амбулаторно-поликлинических учреждений;
— ИР больничных учреждений;
— ИР специализированных учреждений;
— ИР аптечных организаций;
— ИР территориальных фондов ОМС;
— ИР страховых медицинских организаций.
К показателям, характеризующим объем ИР, относятся:
— количество учетных (отчетных) статистических форм (шт.);
— количество баз данных (шт.);
— объем баз данных (Кбайт, Мбайт, Гбайт, Тбайт, Пбайт).
К показателям, характеризующим эффективность использования ИР, относятся:
— коэффициент использования учетных статистических форм;
— коэффициент использования отчетных статистических форм;
— коэффициент своевременности использования информации.
Для оценки использования информационных ресурсов в интернете применяются следующие абсолютные величины:
— средний размер веб-страницы;
— средний объем одного сервера (Мб);
— число зарегистрированных пользователей ИР;
— число запросов (обращений) к ИР;
— число посещений веб-сайта;
— число просмотренных или выгруженных документов.
В качестве примера использования ИР в здравоохранении можно привести информационную систему мониторинга здоровья населения и деятельности системы здравоохранения Новгородской области. Общий объем информации в базах данных этой информационной системы исчисляется сотнями гигабайт, количество бумажных учетных и отчетных статистических форм - более 400, количество показателей, рассчитываемых на их основе, - более 500. Основные блоки информационной системы мониторинга здоровья и деятельности здравоохранения Новгородской области представлены на рис. 25.1.
В настоящее время ИР в здравоохранении становятся товаром, который пользуется на рынке медицинских товаров и услуг высоким спросом.
Перечень ИР, порядок их использования как отдельной медицинской услуги (далее - услуги) определяются территориальными органами управления здравоохранением. Расчет тарифов на услуги производится на базе нормативных затрат учреждений и их структурных подразделений, а при их отсутствии - по фактическим расходам с учетом технологии выполнения услуги.
Для расчета тарифов на ИР учитываются прямые и накладные затраты. К прямым затратам относятся расходы, непосредственно связанные с оказанием услуги:
— оплата труда основного персонала;
— начисления на заработную плату основного персонала;
— материальные затраты, потребляемые в процессе оказания услуги.
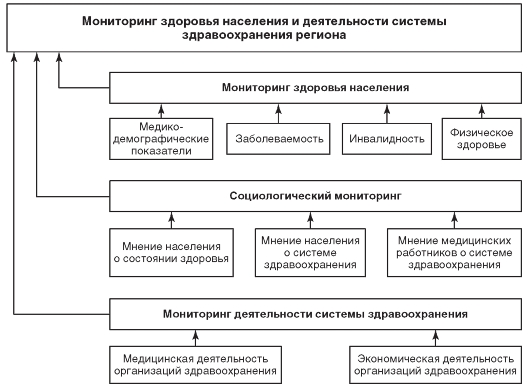
Рис. 25.1. Блок-схема мониторинга здоровья населения и деятельности системы здравоохранения (на примере Новгородской области)
К накладным затратам относятся все виды расходов организаций здравоохранения, не относящиеся непосредственно к оказанию услуги (в данном случае оплата труда программистов, администраторов баз данных, закупка лицензионного программного обеспечения, вычислительная и оргтехника, расходные материалы и т.п.), в том числе отчисления на заработную плату. В общем виде формула расчета тарифа на информационную услугу может быть представлена в следующем виде:
Т = Зт + Нз + М + Н,
где Т - тариф на информационную услугу; Зт - нормативные затраты на оплату труда основного персонала; Нз- начисления на заработную плату основного персонала; М - обоснованные затраты на программное обеспечение, вычислительную технику, расходные материалы, используемые при оказании услуги; Н - накладные расходы.
25.3. КЛАССИФИКАЦИЯ МЕДИЦИНСКИХ ИНФОРМАЦИОННЫХ СИСТЕМ
Актуальность проблемы внедрения информационных систем в здравоохранение определяется прежде всего необходимостью повышения эффективности процессов управления здравоохранением, качества оказываемой населению медицинской помощи. До середины 70-х годов прошлого столетия развитие информатизации отставало от возрастающих потребностей системы здравоохранения в использовании информационных технологий, после чего работы по созданию компьютерных систем медицинского назначения стали проводиться ускоренными темпами. Больничные отделения и небольшие административные подразделения получили возможность приобретения компьютерной техники для создания локальных информационных систем. В попытках создания в России медицинских автоматизированных систем использовалась вычислительная техника, не предусматривающая широкого индивидуального применения. Обслуживанием и поддержкой функционирования этих систем занимались большие коллективы специалистов и целые вычислительные центры. Ситуация изменилась, когда были созданы первые персональные компьютеры, что значительно расширило базу для компьютеризации здравоохранения и послужило толчком для разработки средств программного обеспечения нового поколения, обеспечивших возможность работы с компьютером для людей, не владеющих навыками программирования. В нашей стране компьютерный бум пришелся на конец 80-х годов, когда каждое учреждение считало необходимым иметь хотя бы один персональный компьютер. Разработка отечественных компьютерных систем шла по нескольким направлениям с использованием, как правило, сил и средств медицинского учреждения (рис. 25.2).
Одним из главных тормозов на пути разработки любой информационной системы для здравоохранения является отсутствие единых стандартов, утвержденных законодательно. Тем не менее применение компьютерных технологий позволяет избавить специалиста от рутинной бумажной работы путем использования возможностей компьютера по обработке информации для ввода данных, автоматизированного составления отчетов и т.п. Это немаловажно, если учесть, что на прием одного пациента врачу поликлиники отводится от 10 до 15 мин, причем около 50% этого времени уходит на оформление медицинских документов. Сокращение бумажного документооборота происходит за счет использования компьютеров при вводе, хранении, поиске, обработке, анализе данных о больных.
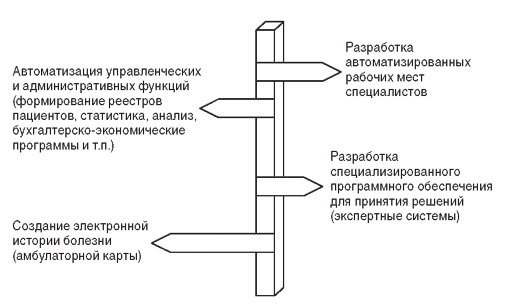
Рис. 25.2. Направления разработки компьютерных систем в здравоохранении
Современная концепция медицинских информационных систем предполагает объединение существующих ИР по следующим основным группам:
— электронные истории больных (ЭИБ);
— результаты диагностических исследований;
— финансово-экономическая информация;
— база данных по лекарственным препаратам, материальным и трудовым ресурсам;
— экспертные системы;
— финансово-экономическая информация;
— стандарты диагностики и лечения больных и др.
Медицинские информационные системы служат базой для поэтапного создания мониторинга здоровья и здравоохранения на региональном и федеральном уровнях. Причем однозначно классифицировать информационные системы, применяемые в здравоохранении, достаточно сложно из-за продолжающейся эволюции их структур и функций.
Многоуровневая структура управления здравоохранением (муниципальный, региональный, федеральный уровни управления) может стать основой для классификации медицинских информационных систем. При этом информационные системы в пределах каждого уровня управления в зависимости от специфики задач классифицируются по следующим функциональным признакам:
— управленческие информационные системы;
— поисковые информационные системы;
— системы для диагностических исследований;
— экспертные системы;
— больничные информационные системы;
— автоматизированные рабочие места специалистов;
— телемедицинские системы и др.
Управленческие информационные системы обеспечивают информационную поддержку процессов управления системой здравоохранения (медицинского учреждения), включая автоматизацию административных функций персонала. Медицинские информационные системы этого уровня обеспечивают управление больничной, амбулаторно-поликлинической и специализированными службами на административно-территориальном уровне (федеральном, региональном, муниципальном). В функциональном плане в системе можно условно выделить 4 базовых компонентов: планирование и прогнозирование деятельности; учет и контроль за деятельностью учреждений и формированием отчетности; оперативное управление отдельными службами и вспомогательные задачи (создание и ведение классификаторов, нормативов и т.п.).
Сюда же входят информационные системы для решения специализированных медицинских задач, в частности информационные системы для отдельных направлений: взаиморасчетов в системе ОМС; управления экстренной медицинской помощью по ликвидации последствий чрезвычайных ситуаций; лекарственного обеспечения; персонифицированные регистры.
Персонифицированные регистры территориального уровня содержат информацию на прикрепленный контингент муниципального образования, субъекта РФ. Регистры заменяют многочисленные бумажные формы документации (журналы по учету больных по отдельным заболеваниям, по возрастно-половому составу, по диспансерному наблюдению) и облегчают переход на безбумажную технологию. Регистр обеспечивает решение следующих задач: хранение полицевой картотеки для получения данных по запросам специалистов; формирование государственной отчетности. Кроме того, регистр позволяет более объективно оценивать эффективность проведения профилактических, лечебно-диагностических и реабилитационных мероприятий. Персонифицированные регистры по сути являются «кирпичиками» территориальной системы мониторинга здоровья и здравоохранения.
В конечном счете речь идет о создании корпоративной информационной системы, непосредственно объединяющей информационные ресурсы лечебно-профилактического учреждения и органов управления здравоохранением с использованием телекоммуникационных сетей. Для реализации этой задачи потребуются большие финансовые ресурсы (сопоставимые с годовым бюджетом всей системы здравоохранения отдельной территории), а также подготовка управленческих кадров, способных пользоваться современными компьютерными технологиями.
В этой связи инициатива в области внедрения компьютерных технологий и автоматизации процессов управления ресурсами в здравоохранении должна исходить от органов управления здравоохранением и территориальных фондов ОМС, которые в ряде субъектов РФ достаточно результативно проводят эту работу. К таким территориям можно отнести Москву, Санкт-Петербург, Новгородскую, Мурманскую, Ростовскую области и др.
На федеральном уровне создание управленческих информационных систем позволяет решать задачи, обеспечивающие стратегический уровень управления:
— мониторинг реализации Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи;
— мониторинг реализации национального проекта «Здоровье»;
— мониторинг эффективности работы органов государственной власти (государственная автоматизированная система «Управление»);
— социально-гигиенический мониторинг;
— мониторинг здоровья населения России (анализ динамики состояния здоровья населения в связи с социально-экономическими и экологическими факторами);
— ведение государственных регистров (регистр льготных категорий граждан Пенсионного фонда РФ и др.);
— управление медицинскими учебными заведениями, движением и переподготовкой медицинских кадров;
— учет и анализ материально-технических, финансовых ресурсов здравоохранения и др.
Поисковые информационные системы решают задачи информационного обеспечения медицинского персонала: подготовки реферативной информации для сотрудников, создания и ведения профессионально ориентированных баз данных, регистра лекарственных препаратов и информации по их совместимости; реестра видов медицинских услуг, регистра стандартов (протоколов) ведения больных и др.
Системы этого класса не осуществляют обработку информации, но обеспечивают быстрый доступ к необходимым данным. Обычно поисковые системы подразделяются по видам хранимой информации (клиническая, научная, нормативная, юридическая и др.), ее характеру (первичная, вторичная, оперативная, обзорно-аналитическая, экспертная, прогностическая и т.п.), функциональному признаку (деятельность лечебно-профилактических учреждений, материально-техническая база, лекарственные средства и др.). Различают документографические, фактографические и полнотекстовые поисковые системы.
Системы для диагностических исследований предназначены для автоматизированной диагностики патологических состояний (включая прогноз и выработку рекомендаций по методам лечения), для отдельных нозологических форм и групп больных. Причем существует несколько классов таких компьютерных систем: лабораторные анализаторы, цифровые рентгенодиагностические комплексы, компьютерная томография, ультразвуковая диагностика, визуализация и сравнительный анализ результатов гистологических исследований и др. Исторически этот тип систем начал развиваться одним из первых среди медицинских информационных систем.
Наиболее важные области применения диагностических систем - неотложные и угрожающие жизни состояния с недостаточной клинической симптоматикой, ограниченными возможностями обследования при высокой степени угрозы для жизни. Такие системы могут быть использованы в составе телемедицинских систем многопрофильных больниц для дистанционной консультативной помощи пациентам, находящимся в учреждениях первичного звена, - врачебных амбулаториях, центрах общей врачебной (семейной) практики, ЦРБ.
Экспертные системы эффективно используют при решении задач диагностики, интерпретации данных, прогнозирования течения заболевания и осложнений. Одним из примеров экспертной системы является программно-технический комплекс АКДО, разработанный под руководством проф. В.В. Шаповалова, который используется для проведения медицинских осмотров населения.
По мере внедрения информационных систем в учреждениях здравоохранения экспертные системы могут использоваться на более высоком качественном уровне - как системы интеллектуального анализа данных, поиска закономерностей и выработки альтернативных решений в управлении медицинскими учреждениями.
Основными компонентами таких систем являются база данных (знаний), алгоритм моделирования, интерфейсы пользователя и интерфейсы с фактографическими базами данных.
В обучающей системе присутствует база данных, содержащая методическую и справочную информацию, позволяющую оценить и углубить знания обучающегося, тестовые задания и мультимедиаприложения для наглядного обучения. Стандартные программы представляют собой различные комплексы тренировочных упражнений и практических методик, более сложные призваны помочь обучающимся в овладении навыками решения таких задач, как постановка диагноза, выработка плана лечения, прогнозирование отдаленных последствий. Современные экспертные медицинские системы интегрированы с другими типами информационных систем.
Больничные информационные системы объединяют на основе ЭИБ функциональные возможности систем нескольких типов и комплексно решают задачи управления учреждением здравоохранения. Выработка и принятие на основе анализа ЭИБ интегрированных решений позволяют управлять процессами повышения качества медицинской помощи пациентам. ЭИБ является аналогом истории болезни пациента, которая должна вестись на протяжении всей его жизни и аккумулировать всю касающуюся его здоровья информацию.
ЭИБ позволяет врачу в режиме реального времени получать доступ к информации любой давности, хранящейся в архиве, и использовать ее для дальнейшего обследования, лечения и наблюдения пациента.
Функционирование ЭИБ обеспечивается СУБД. База данных для ЭИБ, как правило, состоит из двух компонентов: модуля нормативносправочной документации и модуля хранения данных. Нормативносправочная документация включает справочники и классификаторы. Модуль хранения данных представляет собой банк ЭИБ по пролеченным (архивным) и проходящим лечение (оперативным) пациентам. В базе данных хранятся все сведения по каждому пациенту под уникальным идентификационным номером.
Широкому внедрению таких систем препятствуют недостаточное развитие корпоративных информационных сетей медицинских учреждений, а также отсутствие необходимой нормативной базы. Вступление в силу Федерального закона «Об основах охраны здоровья граждан в Российской Федерации» позволит решить эти проблемы.
Задачи управления требуют от руководителя любого уровня использовать и обрабатывать большой объем информации, проводить ее анализ в различных плоскостях, моделировать процессы и ситуации, структурировать материал для принятия управленческих решений. Для оперативного и качественного выполнения этих задач существенную роль играет автоматизированное рабочее место (АРМ) руководителя, для разработки которого используются современные информационные технологии, такие как оперативный анализ распределенных баз данных и сетевых технологий общего доступа, статистические пакеты и системы поддержки принятия решений, геоинформационные системы.
К АРМ врача-клинициста (терапевт, хирург, акушер-гинеколог, травматолог, офтальмолог и др.) предъявляются требования, соответствующие специфике их врачебных функций. В составе АРМ могут быть экспертные системы, математические модели, обеспечивающие анализ различных ситуаций и предоставляющие специалисту дополнительную информацию для принятия клинических решений.
При информатизации как лечебно-профилактического учреждения, так и органов управления здравоохранением следует придерживаться следующих требований. В первую очередь использование компьютерных технологий не должно приводить к увеличению объема работы медицинского персонала и существенно изменять стиль его деятельности. Во-вторых, изначально должны быть автоматизированы те структурные подразделения, где информация впервые фиксируется и обрабатывается.
Важнейшим направлением использования информационных систем в здравоохранении является телемедицина.
Истоки возникновения телемедицины относят к организации врачебного контроля космонавтов при космических полетах. С появлением современных методов передачи информации, позволивших обеспечить многосторонний обмен видео- и аудиоинформацией, телемедицина получила новый мощный импульс в своем развитии. Основным условием становления телемедицины стало развитие многоуровневой медицинской инфраструктуры, для взаимодействия отдельных элементов которой внедрение этих технологий оказалось наиболее востребовано (рис. 25.3). Это позволило проводить необходимые лечебно-диагностические консультации из федеральных и зарубежных медицинских центров, региональных медицинских учреждений для пациентов, находящихся на лечении в ЦРБ, центрах общей врачебной (семейной) практики.
Экономическая эффективность от внедрения телемедицины в практическое здравоохранение может оцениваться по таким критериям, как снижение расходов на лечение из-за уменьшения числа ошибочных диагнозов и неадекватно выбранных схем лечения, сокращение непроизводительных затрат времени медицинского персонала на обучение с отрывом от своих рабочих мест.
Одним из направлений использования технологий телемедицины является внедрение дистанционных форм непрерывного медицинского образования, которые позволяют повысить качество прежде всего последипломной системы подготовки работников здравоохранения.
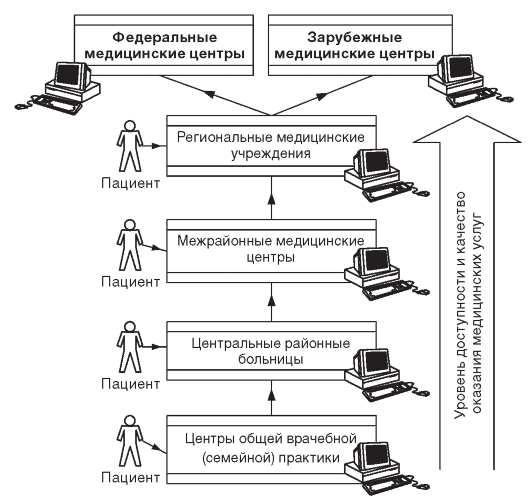
Рис. 25.3. Схема организации телемедицинских консультаций
25.4. КОНЦЕПЦИЯ ЕДИНОЙ ГОСУДАРСТВЕННОЙ ИНФОРМАЦИОННОЙ СИСТЕМЫ В СФЕРЕ ЗДРАВООХРАНЕНИЯ
Для обеспечения эффективной информационной поддержки процессов управления здравоохранением в Российской Федерации разработана Концепция создания единой государственной информационной системы в сфере здравоохранения (далее - Система), утвержденная приказом МЗиСР РФ от 28.04.2011 № 364.
Данная Система предусматривает решение комплекса задач, связанных с повышением эффективности управления в сфере здравоохранения на основе информационно-технологической поддержки решения задач прогнозирования и планирования расходов на оказание медицинской помощи, а также контроля за соблюдением государственных гарантий по объему и качеству ее предоставления. Не менее важной является задача повышения качества оказания медицинской помощи на основе совершенствования информационно-технологического обеспечения деятельности медицинских и фармацевтических организаций, их персонала. Приоритетной задачей Системы является повышение информированности населения по вопросам ведения здорового образа жизни, профилактики заболеваний, получения медицинской помощи, качества обслуживания в медицинских организациях, а также осуществления деятельности в сфере здравоохранения на основе электронного взаимодействия с соответствующими уполномоченными органами.
Деятельность Системы основывается на следующих принципах:
— однократный ввод и многократное использование первичной информации, полученной от медицинского (фармацевтического) работника, гражданина, должностного лица;
— использование электронных документов, юридическая значимость которых подтверждена электронной цифровой подписью;
— обеспечение совместимости (интероперабельности) медицинских информационных систем;
— создание прикладных информационных систем по модели «программное обеспечение как услуга» (SaaS);
— обеспечение информационной безопасности и защиты персональных данных в соответствии с требованиями законодательства РФ, в том числе с использованием электронной цифровой подписи и электронных средств идентификации врача и пациента (универсальная электронная карта гражданина РФ);
— централизованное управление разработкой, внедрением и сопровождением Системы на основании единой технологической политики с учетом отраслевых государственных, национальных и адаптированных к отечественным условиям международных стандартов в области медицинской информатики;
— обеспечение интеграции с введенными в промышленную эксплуатацию компонентами Электронного Правительства, с универсальной электронной картой гражданина РФ;
— обеспечение обмена данными и интеграции с информационной системой межтерриториальных расчетов Федерального фонда обязательного медицинского страхования;
— соблюдение единых требований к ведению электронной медицинской карты вне зависимости от источников финансового обеспечения оказанной медицинской помощи и др.
Функционирующая таким образом Система позволит осуществлять комплексный анализ реализации государственной политики в сфере здравоохранения, включая анализ реальной себестоимости оказанной медицинской помощи в субъектах РФ, мониторинг ее отклонения от стоимости медицинских услуг, рассчитанной исходя из тарифов, сравнительный анализ показателей здоровья населения в регионах, оценку качества работы учреждений здравоохранения на основании разрабатываемых критериев, прогнозирование развития здравоохранения, обоснование приоритетных направлений проведения лечебно-профилактических мероприятий и осуществления мониторинга по отдельным нозологическим формам.
Кроме того, важнейшими функциями Системы являются мониторинг оснащенности медицинских организаций необходимыми материально-техническими ресурсами, анализ соответствия материально-технической обеспеченности организаций стандартам оснащения, оптимизация закупок расходных материалов и комплектующих, мониторинг загруженности высокотехнологического медицинского оборудования, анализ информации о состоянии, эксплуатации и использовании программно-технических средств.
В процессе эксплуатации Системы можно осуществлять мониторинг кадрового обеспечения и кадровых потребностей в части медицинских и фармацевтических работников, планирование объемов и структуры подготовки, переподготовки и повышения квалификации медицинских и фармацевтических кадров, контроль за своевременным прохождением обучения, оценку квалификации медицинского и фармацевтического персонала и увязку уровня его заработной платы с качеством и объемом оказанной медицинской помощи. Дальнейшее развитие и совершенствование системы позволит решать и другие задачи, связанные с оценкой и прогнозированием общественного здоровья и деятельности системы здравоохранения.
Важнейшим направлением создания Системы является организация персонифицированного учета медицинской помощи и лекарственного обеспечения, правовой основой которого служит Федеральный закон «Об обязательном медицинском страховании в Российской Федерации».
Персонифицированный учет в сфере обязательного медицинского страхования - это организация и ведение учета сведений о каждом застрахованном лице в целях реализации прав граждан на бесплатное оказание медицинской помощи в рамках программ обязательного медицинского страхования.
Целью персонифицированного учета является контроль за обеспечением гарантий прав застрахованных лиц на бесплатное оказание медицинской помощи надлежащего качества и объема, за использованием средств обязательного медицинского страхования, а также использование данных персонифицированного учета для определения потребности в медицинской помощи при разработке программ ОМС.
Персонифицированный учет, сбор, обработка, передача и хранение данных осуществляются Федеральным фондом и территориальными фондами ОМС, Пенсионным фондом РФ, страховыми медицинскими организациями и учреждениями здравоохранения.
В настоящее время с вступлением в силу данного Закона осуществляется персонифицированный учет сведений о застрахованных лицах и персонифицированный учет сведений о медицинской помощи, оказанной им.
При ведении персонифицированного учета сведений о застрахованных лицах осуществляются сбор, обработка, передача и хранение следующих данных о застрахованных лицах:
1) фамилия, имя, отчество;
2) пол;
3) дата рождения;
4) место рождения;
5) гражданство;
6) данные документа, удостоверяющего личность;
7) место жительства;
8) место регистрации;
9) дата регистрации;
10) страховой номер индивидуального лицевого счета (СНИЛС);
11) номер полиса обязательного медицинского страхования застрахованного лица;
12) данные о страховой медицинской организации, выбранной застрахованным лицом;
13) дата регистрации в качестве застрахованного лица;
14) статус застрахованного лица (работающий, неработающий). Персонифицированный учет сведений о застрахованных лицах ведется в форме единого регистра застрахованных лиц, который включает в себя центральный (федеральный) и региональные (по субъектам РФ) сегменты.
При ведении персонифицированного учета сведений о медицинской помощи, оказанной застрахованным лицам, осуществляются сбор, обработка, передача и хранение следующих данных:
1) номер полиса обязательного медицинского страхования застрахованного лица;
2) медицинская организация, оказавшая соответствующие услуги;
3) виды оказанной медицинской помощи;
4) условия оказания медицинской помощи;
5) сроки оказания медицинской помощи;
6) объемы оказанной медицинской помощи;
7) стоимость оказанной медицинской помощи;
8) диагноз;
9) профиль оказания медицинской помощи;
10) медицинские услуги, оказанные застрахованному лицу, и примененные лекарственные препараты;
11) примененные медико-экономические стандарты;
12) специальность медицинского работника, оказавшего медицинскую помощь;
13) результат обращения за медицинской помощью;
14) результаты проведенного контроля объемов, сроков, качества и условий предоставления медицинской помощи.
Сведения о застрахованном лице и об оказанной ему медицинской помощи могут предоставляться в виде документов как в письменной, так и в электронной форме при наличии гарантии их достоверности и защиты от несанкционированного доступа и искажений. В этом случае юридическая сила представленных документов подтверждается электронной цифровой подписью. Сведения о застрахованном лице и об оказанной ему медицинской помощи относятся к информации ограниченного доступа и подлежат защите в соответствии с законодательством РФ.
Дата: 2019-02-25, просмотров: 406.