A. Паллиативная резекция ж-ка. Выполняют при продолжающемся кровотечении из опухоли, при перфорации (которую невозможно ушить) при небольших опухолях в основном выходного отдела ж-ка по той же методике, что и радикальную, но при наличии отдаленных метастазов (4 стадия). Лимфодиссекция – 0.
B. Формирование обходного анастомоза. Эта операция ликвидирует задержку содержимого ж-ка à прекращается рвота, исчезают жалобы на тяжесть в эпигастрии, облегчается самочувствие. Чаще всего накладывают передний анастомоз на длинной петле с межкишечным соустьем по Брауну. Анастомоз следует накладывать на расстоянии 5-6 см от опухоли для исключения факта прорастания опухоли в анастомоз.
C. Формирование гастростом (по Витцелю, Кадеру, Топроверу), еюностом.
Ø Лучевая терапия: высокая радиорезистентность. Проводят при локально контролируемых формах РЖ. Может проводиться в пред- интра- и послеоперационном периодах.
Ø Химиотерапия: химиорезистентность. Малоперспективна. Наиболее эффективно введение цитостатика в опухоль. Применяются модифицирующие факторы: гипо- и гипертермия, гипергликемия.
3. Диагностика ДГПЖ
1. Жалобы пациента
Обструктивные симптомы:
- Вялая струя мочи
- Затрудненное или прерывистое мочеиспускание
- Необходимость натуживания при мочеиспускании
- Отделение мочи по каплям и парадоксальная ишурия
Парадоксальная ишурия – крайняя степень переполнения мочевого пузыря, при которой моча просачивается через сфинктер и отделяется из уретры по каплям
Ирритативные симптомы:
- Частое мочеиспускание малыми порциями
- Ночные позывы на мочеиспускание более 1 раза (никтурия)
- Императивные (повелительные) позывы на мочеиспускание
- Чувство неполного опорожнения мочевого пузыря
2. Пальцевое ректальное исследование (определяется увеличение простаты в размерах, сглаженность междолевой борозды)
3. ТРУЗИ (определяют объем простаты, размер зоны гиперплазии, объем остаточной мочи, наличие дивертикулов и камней мочевого пузыря)
4. Урофлоуметрия (выявляют снижение максимальной и средней скорости мочеиспускания, обструктивный тип кривой)
БИЛЕТ 20
1. Острая кишечная непроходимость: классификация, диагностика, лечение
Острая кишечная непроходимость – это синдром, характеризующийся нарушением продвижения кишечного содержимого по желудочно-кишечному тракту от пилорического до анального отдела, вызывающий расстройство кровообращения в кишке, перитонит, гнойную интоксикацию, смерть.
4-5 место среди заболеваний «острый живот», летальность до 20%.
Производящие факторы:
· Резкое повышение внутрибрюшного давления
· Чрезмерная пищевая нагрузка
Предрасполагающие факторы ОКН
· Спаечный процесс в брюшной полости
· Новообразования кишечника и брюшной полости
· Инородные тела кишечника
· Гельминтозы
· Желчнокаменная болезнь
· Грыжи брюшной стенки
Классификация .
По анатомической локализации:
Тонкокишечная непроходимость
· Высокая (в пределах 12ПК и тощей кишки)
· Низкая (на уровне подвздошной кишки)
толстокишечная непроходимость
По механизму развития:
1) Динамическая ОКН – из-за функциональных нарушений моторики кишечной мускулатуры:
а) спастическая – глистные инвазии, отравления солями тяжелых металлов, нейросифилис;
б) паралитическая – острая хирургическая патология, флегмоны забрюшинного пространства, почечная патология, забрюшинная гематома, пищевая токсикоинфекция, нарушения гомеостаза (гипокалиемия, ацидоз, уремия)
2) Механическая ОКН – из-за механического препятствия для продвижения кишечного содержимого:
А) странгуляционная (18%) – заворот (15 – 30%), ущемление (50 – 60%), узлообразование (2 – 5%);
Б) обтурационная (50-60%) – обтурация просвета кишки опухолью, инородным телом, желчным камнем, клубком аскарид;
В) смешанная (инвагинация (30 - 40%), спаечная (30-35%) (Павелец считает, что спаечная относится к странгуляционным!))
Патогенез ОКН:
- растяжение кишки пищей и пищеварительными соками, брожение застойного содержимого, выделение газа и токсических продуктов (перекиси, аммиак);
- бурное развитие патогенной микрофлоры, выделяющей цито-, нейро- и вазотоксические ферменты;
- нарушение тонуса сосудов приводит к расстройству микроциркуляции крови, транссудации жидкой части крови в просвет кишки, сгущению крови и нарушению её реологических свойств, склонности к тромбообразованию
- развивается гиповолемия, гипопротеинемия, циркуляторная гипоксия.
| Фазы патогенеза | Фазы клиники |
| Гиперперистальтика приводящей кишки (рефлекторный характер системных нарушений) | Фаза илеусного крика (резкие схваткообразные боли, рефлекторная рвота) |
| Нарастание энтеральной недостаточности, водно-электролитных нарушений, развитие эндотоксикоза. | Фаза интоксикации (менее выражены схваткообразные боли, нарастает вздутие живота, рвота застойным содержимым, интоксикация) |
| Фаза разлитого перитонита (усиливается интоксикация, боли в животе при движениях, появляются симптомы раздражения брюшины) |
Клиника:
Жалобы больного:
- схваткообразыне боли в животе;
- вздутие живота;
- рвота;
- задержка отхождения газа и стула
Анамнез:
• Продолжительность заболевания, наличие операций, хронических или врожденных заболеваний ЖКТ, травм живота
• наличие производящих факторов (физическая или пищевая нагрузка);
• характер развития заболевания до момента осмотра;
• особенности различных симптомов в динамике.
Значимые симптомы ОКН:
- Валя (Wahl) – петля кишки образует локальное вздутие с высоким тимпанитом.
- Кивуля (Kiwull) – высокий тимпанит с металлическим оттенком над раздутой петлей.
- Шланге (Schlange) – видимая перистальтика кишечника.
- Кенига (Konig) – усиленная перистальтика во время приступа болей в животе
- Склярова И.П. – выслушиваемый шум плеска.
Малозначимые симптомы ОКН:
§ триада Дельбе (быстро нарастает выпот, вздутие живота, признак заворота кишки)
§ Спасокукоцкого (звук падающей капли)
§ Грекова (Обуховской больницы) – при пальцевом исследовании прямой кишки атония и зияние анального сфинктера, пустая растянутая ампула прямой кишки.
§ Цейге-Мантейфеля (с клизмой входит только 500-1000 мл воды)
Диагностика:
Лабораторная – повышение гемоглобина, эритроцитоз, высокие показатели гематокрита, лейкоцитоз (невысокий)
Инструментальная:
- УЗИ живота – раздутые петли кишечника, маятникообразное движение жидкости в них, свободная жидкость в брюшной полости
- Рентгенография живота - определяются чаши Клойбера (Kloiber) горизонтальные уровни жидкости и газовые пузыри над ними – основной рентгенологический признак ОКН
- Определение пассажа бария по ЖКТ
- Ирригоскопия – контрастная клизма
- Лапароскопия
Лечение:
Больные с подозрением на ОКН должны быть госпитализированы в хирургическое отделение!
Консервативное лечение:
- Декомпрессия желудочно-кишечного тракта (зонд в желудок, очистительная или сифонная клизма – при толстокишечной непроходимости)
- Восполнение водно-электролитного баланса (внутривенное введение 2-3 литров кристаллойдных и коллойдных растворов)
- Улучшение реологических свойств крови (реополиглюкин, трентал, гепарин)
- Спазмолитики, аналгетики, сердечные средства
- Антибиотики, витамины С и В
- Детоксикация, форсированный диурез
- Новокаиновые блокады
Консервативное лечение обтурационной толстокишечной непроходимости:
- Очистительные клизмы;
- Лечебно-диагностическая колоноскопия;
- Стентирование опухоли.
Критерии эффективности консервативной терапии:
1. во время клизмы (или иной манипуляции), или сразу после нее отошло большое количество газов и кала;
2. полностью исчезли боли в животе;
3. отчетливо уменьшилось вздутие живота;
4. прекратилась рвота.
Оперативное лечение – если консервативное лечение не дает эффекта в течение 3-4 часов.
Операция по поводу ОКН предусматривает последовательное выполнение следующих задач:
- установление причины и уровня непроходимости;
- устранение препятствия для прохождения кишечного содержимого;
- определение жизнеспособности изменённой кишки и определение показаний к ее резекции;
- установление границ резекции кишки и способ завершения резекции;
- декомпрессия кишечника (опорожнить приводящую кишку);
- определение показаний к дренированию кишечной трубки и выбор метода дренирования;
- санация и дренирование брюшной полости при наличии перитонита.
Обтурационная непроходимость, вызванная инородным телом, фитобезоаром (конгломератом волокон растительного происхождения), желчным камнем, может потребовать энтеротомии для удаления обтурирующего предмета.
Тактика при толстокишечной непроходимости опухолевого характера.
Ø Основной метод лечения— хирургический.
При оперативном вмешательстве необходимо решить две задачи: ликвидировать кишечнуюнепро ходимость и удалить злокачественную опухоль.
Применяются следующие виды операций:
• первичные радикальные вмешательства с одновременным восстановлением кишечной проходимости;
• первичные радикальные операции без формирования анастомоза, с выведением одноствольной проксимальной колостомы и ушиванием дистального сегмента;
• первичные радикальные операции без формирования анастомоза и с выведением двуствольной колостомы;
• первичные радикальные операции с формированием анастомоза и наложением проксимальной коло- или илеостомы;
• многоэтапные радикальные операции с предварительным формированием коло- или цекостомы;
• паллиативные резекции ободочной кишки;
• симптоматические операции.
Чем тяжелее состояние больного, тем меньше допустимый объем операции.
Объем радикального оперативного вмешательства определяется локализацией опухолевого процесса:
Ø При правосторонней локализации опухоли операцией выбора является правосторонняя гемиколэктомия и наложение илеотрансверзоанастомоза
Ø При локализации опухоли в средней трети поперечной ободочной кишки выполняется резекция поперечной ободочной кишки
Ø При раке левой трети поперечной ободочной кишки, селезеночного изгиба и нисходящей ободочной кишки производится левосторонняя гемиколэктомия.
Ø при локализации опухоли в сигмовидной кишке выполняется ее резекция
Ø При левосторонней локализации опухоли, которая чаще всего осложняется ОКН, формировать колоколоанастомоз после удаления опухоли нельзя, из-за опасности развития его несостоятельности.
При острой обтурационной толстокишечной непроходимости, вызванной опухолью сигмовидной кишки, допустимо выполнение резекции кишки по способу Гартмана (при этом кишка резецируется в пределах 30-40 см проксимальнее и 15-20 см дистальиее опухоли).
В некоторых случаях (чаще ослабленным больным при опухоли кишки или завороте сигмовидной кишки) выполняют операцию Микулича (на подвижный или мобилизованный отрезок толстой кишки искусственное заднепроходное отверстие накладывается так, что вся петля вместе с измененной частью поднимается над брюшной стенкой и сразу же или спустя 2 дня отсекается и удаляется.
Если же давность непроходимости составляет несколько суток (при этом имеются тяжелые электролитные потери, эндотоксикоз) или даже на более ранних сроках ОКН, но, когда у больного имеются тяжелые сопутствующие заболевания, следует ограничиться двуствольной колостомией, а радикальную операцию выполнять после разрешения непроходимости.
Жизнеспособность кишки оценивается клинически на основании следующих симптомов:
1. Цвет кишки — синюшный, темно-багровый или черный – глубокие и необратимые некротических изменениях в кишке.
2. Состояние серозной оболочки кишки — в норме брюшина, покрывающая кишку, блестящая. При некрозе кишки она становится отечной, тусклой, матовой.
3. Состояние перистальтики — некротизированная кишка не сокращается. Пальпация и поколачивание не инициируют перистальтическую волну.
4. Пульсация артерий брыжейки, отчетливая в норме, отсутствует при тромбозе сосудов, развивающемся при некрозе кишки.
2. Рак поджелудочной железы: клиника, диагностика, лечение в зависимости от локализации опухоли
Классификация:
· По локализации:
· Головки и крючковидного отростка
· Тела и хвоста
Классификация TNM
Первичная опухоль (Т).
ТХ — недостаточно данных для оценки первичной опухоли.
ТО — первичная опухоль не определяется.
Tis — неинвазивный рак (carcinoma in situ).
T1 — опухоль, ограниченная ПЖ, до 2 см в наибольшем измерении.
Т2 — опухоль, ограниченная ПЖ, более 2 см в наибольшем измерении.
ТЗ — опухоль, распространяющаяся за пределы ПЖ, но не вовлекает чревную и ВБ артерию
Т4 — опухоль, распространяющаяся на чревный артериальный ствол или верхнюю брыжеечную артерию.
Регионарные лимфатические узлы (N).
NX — недостаточно данных для оценки состояния регионарных лимфатических узлов.
N0 — признаки метастатического поражения регионарных лимфатических узлов отсутствуют.
N1 — поражение регионарных лимфатических узлов метастазами.
Отдалённые метастазы (М):
MX — недостаточно данных для определения отдалённых метастазов.
МО — признаки отдалённых метастазов отсутствуют.
M1 — имеются отдалённые метастазы.
Клиническая картина:
Развивается постепенно, весьма разнообразна.
Дожелтушная фаза: Начальные проявления: дискомфорт, в виде чувства тяжести, в верхней части живота после еды, боли, потеря массы тела, снижение аппетита, тошнота.
Желтушная фаза: желтуха (кожный зуд) с неуклонным прогрессированием билирубинемии, потеря массы тела и боль в животе.
Клиническая картина зависит от локализации:
головки поджелудочной железы и периампуллярной зоны: механическая желтуха (кожный зуд), потеря массы тела и боли
тела и хвоста: потеря массы тела и боли (м.б. в спине), непроходимость 12ПК
крючковидного отростка ПЖ: потеря массы тела, дискомфорт, желтуха – поздно!
Слабость, диспепсические симптомы (анорексия, тошнота, рвота, поносы, запоры, метиоризм), лихорадка.
Объективно: похудание, желтуха, светлый кал, потемнение мочи, увеличение печени (м.б. болезненность), симптом Курвуазье (при пальпации в правом подреберье определяется увеличенный, безболезненный желчный пузырь), периферические тромбофлебиты, асцит, может пальпироваться опухоль.
Диагностика:
Лабораторная:
клинический анализ крови (анемия, лейкоцитоз)
копрограмма (стеаторея)
б/х анализ крови: гипербилирубинемия, диспротеинемия, сижение протромбина, повышение АЛТ, АСТ
определение уровня опухолевых маркеров: Са 19-9, СЕА
Инструментальная:
УЗИ (локальное увеличение размеров органа, наличие опухолеподобного образования, бугристые контуры ПЖ в области опухоли)
КТ (увеличение размеров ПЖ на локальном участке, бугристые контуры ПЖ в области опухоли), спиральная КТ, КТ с реконструкцией сосудов
МРТ
МРХПГ
ЭРХПГ
Rg- дуоденография с гипотонией
ЭндоУЗИ (датчик подводится непосредственно к опухоли)
ПЭТ (позитронная эмиссионная томография) – количественная оценка концентрации радионуклидов в опухоли
Ангиография
ФГДС
Лапароскопия
Диагностическая лапаротомия (выявляют отдаленные метастазы или местное распространение опухоли, интраоперационная тонкоигольная аспирационная биопсия)
Лечение:
Хирургическое
Химиотерапия (в т.ч. дооперационная, послеоперационная, системная и регионарная)
Лучевая терапия (в т.ч. дооперационная, интраоперационная, послеоперационная)
Комбинированное лечение
Одноэтапные (паллиативная или радикальная операция на высоте желтухи)
Двухэтапные (дооперационная декомпрессия желчных путей, операция после уменьшения или ликвидации желтухи)
Методы дооперационной декомпрессии желчных путей:
Лапароскопическая холецистостомия, чрезкожная чрезпеченочная холецистостомия, чрезкожная чрезпеченочная холангиостомия, эндобилиарное наружно - внутреннее дренирование, эндоскопическое транспапиллярное назобилиарное дренирование желчного протока или эндоскопическая папиллосфинктеротомия через опухоль БДС.
Радикальные операции – панкреатодуоденальная резекция, дистальная резекция ПЖ, тотальная дуоденопанкреатэктомия.
Паллиативные операции – билиодигестивный анастомоз (холецистоэнтеро-, гепатикоэнтеро- и т.д., гастроэнтероанастомоз)
Задачи:
Устранить холестаз и желчную гипертензию (наложение различных билиодигестивных анастомозов)
Ликвидировать непроходимость желудка или 12ПК (наложение гастроэнтероанастомоза)
Уменьшить болевой синдром (алкоголизация чревного сплетения, наружное дренирование блокированного главного панкреатического протока, торакоскопическая спланхникэктомия)
Выполняют панкреатодуоденальную резекию (операция Уиппла). При этом удаляют головку поджелудочной железы в блоке с двенадцатиперстной кишкой, ретродуоденальным отделом общего жёлчного протока, окружающей забрюшинной жировой клетчаткой, лимфатическими коллекторами, расположенными по ходу печёночной, желудочно-двенадцатиперстной и нижней поджелудочно-двенадцатиперстной артерий.
Реконструктивный этап операции состоит в восстановлении непрерывности ЖКТ и обеспечении оттока жёлчи и панкреатического сока в кишечник. При раке поджелудочной железы, локализующемся в теле или хвосте железы, выполняют дистальную резекцию (левостороннюю резекцию тела и хвоста) различного объёма — от 30% (хвоста) до 70—95%объёма (субтотальная резекция хвоста, тела и головки). При выполнении таких вмешательств, как правило, удаляют и селезёнку. В случаях, когда опухоль поражает не только головку поджелудочной железы, но и тело органа, можно выполнить тотальную панкреатэктомию. К сожалению, этот вариант выполним чрезвычайно редко, так как такие опухоли практически всегда врастают в магистральные артерии и вены и имеются отдалённые метастазы (по брюшине, в печени, в отдалённых лимфатических узлах).
Паллиативные операции: направлены на ликвидацию обтурационной желтухи, боли, на создание обходных путей для пассажа жёлчи и секрета поджелудочной железы, наиболее предпочтителен гепатико-энтероанастомоз.
3. Принципы консервативного лечения ДГПЖ
1. Увеличение в размерах простаты без клинических проявлений не требует назначения медикаментозной терапии и тем более оперативного лечения. В этом случае рекомендуют динамическое наблюдение за появлением жалоб у пациента, контролируют объем остаточной мочи.
NB! Аденома простаты ≠ Оперативное лечение
2. Для расслабления гладкой мускулатуры шейки мочевого пузыря назначают α-адреноблокаторы (тамсулозин, силодозин и др.)
3. В случае объема простаты более 40 см3 рекомендуют ингибиторы 5-α-редуктазы (финастерид, дутастерид), которые при применении более 6 месяцев не только снижают выраженность симптомов и риск развития острой задержки мочи, но и уменьшают объем простаты до 30%
4. Для улучшения внутриорганной гемодинамики используют растительные экстракты на основе американской карликовой пальмы и др. растений.
БИЛЕТ 21
1. Осложнения острого холецистита: клиника, диагностика, лечение
Осложнения ОХ
l Перфоративный холецистит протекает с признаками местного или разлитого перитонита.
Если распространению содержимого желчного пузыря препятствуют соседние органы, то развивается местный ограниченный перитонит.
При отсутствии спаек и сращений вокруг ЖП, и низкой ограничительной способности брюшины – разлитой желчный перитонит.
При инфицировании желчи развивается абсцесс паравезикально.
При бескаменном гангренозном холецистите сосудистого генеза, перфорация желчного пузыря может наступить очень быстро: в течение нескольких часов от начала заболевания и протекает выраженной интоксикацией.
l Гнойный холангит – присоединение инфекции и распространение ее на желчные протоки.
Классической триадой признаков острого гнойного холангита являются: желтуха, увеличение печени, выраженная интоксикация с высокой лихорадкой и ознобами.
Явления тяжелой интоксикации (общ. слабость, отсутствие аппетита), тахикардия, постоянные тупые боли в правом подреберье. Ремиттирующий тип повышения температуры тела, лихорадка с обильным потоотделением и ознобами. Язык сухой, обложен.
Печень увеличена, болезненная, мягкой консистенции.
Значительная воспалительная реакция в крови.
Осложняется: печеночной недостаточностью, холемическими кровотечениями.
l Обтурационная («механическая») желтуха обусловлена чаще всего холедохолитиазом, реже стриктурой холедоха или стенозом БДС.
Причины: конкременты облитерирующие просвет холедоха, мелкий камень, вклиненный в БДС, отек СО или скопление «замазки» в области стриктуры протока, сдавление протока.
Нарушение оттока желчи в 12ПК à ↑ давления в протоках выше препятствия à в крови ↑ общ билирубин (за счет прямого (связанного)), в моче ↑ уробилин, в кале отсутствует стеркобилин.
Клиника: начинается с острых болей, характерных для ОХ, с типичной иррадиацией à желтуха стойкого, прогрессирующего характера, с кожным зудом à появление темной мочи и обесцвеченного кала
Лечение: срочная эндоскопическая папиллотомия: через биопсийный канал дуоденоскопа в БДС 12ПК вводят тонкую канюлю à рассечение ее верхней стенки с помощью специального папиллотома àсамостоятельный выход конкрементов из протоков, либо удаление специальными щипчиками с помощью петли (корзинки) Дормиа или зонда Фогарти
Если обтурационная желтуха сохраняется длительное время, кроме холангита может развиться вторичный билиарный цирроз печени.
Лечение:
!!!!! При наличии симптомов разлитого перитонита, подозрения на перфорацию ЖП – экстренная операция
Консервативное лечение направлено на: снижение гипертензии в желчном пузыре и протоках, улучшение оттока желчи в двенадцатиперстную кишку, проведение детоксикации, коррекцию функции жизненно важных систем (сердечно-сосудистой, дыхательной, эндокринной, выделительной), проведение парентерального питания, коррекцию нарушений метаболизма, на борьбу с прогрессированием воспалительного процесса в стенке желчного пузыря и в протоках.
l Назначаются постельный режим, голод, холод на живот, спазмолитиков.
l Детоксикация: водная нагрузка, управляемая гемодилюция, форсированный диурез.
l Инфузионная терапия при необходимости может быть дополнена препаратами, улучшающими реологические свойства крови, белковыми и аминокислотными препаратами, витаминами.
l При нарушении кислотно-щелочного равновесия производится терапия метаболического ацидоза.
l При наличии показаний назначаются сердечные гликозиды, антиаритмические, гипотензивные препараты и т.д.
l При выраженной печеночно-почечной недостаточности вследствие желтухи, гнойного холангита целесообразно проведение гормональной терапии.
Оперативное – Холецистэктомия
l эндовидеохирургическая холецистэктомия:
Эндотрахеальный наркоз à прокол брюшной стенки (лапароцентез) в области пупка (при наличии рубцов на передней брюшной стенке не доходящих до области пупка, лапароцентез накладывают на противоположной от рубца стороне, если рубец захватывает зону пупка или больной перенес ранее разлитой перитонит, предпочтительно прибегнуть к доступу по Хассану — выполнить минилапаротомию, установить троакар и ушить брюшину и апоневроз до троакара) à троакары для инструментов устанавливают в эпигастрии по средней линии на 3-6 см ниже мечевидного отростка, справа по передней и средней подмышечной линии на 5-10 см ниже реберной дуги à желчный пузырь выделяется из спаек до шейки à путем аккуратной препаровки выделяются пузырный проток и артерия à пузырный проток и артерия клипируются и пересекаются à пузырь отсекается от ложа при помощи электрокоагуляции à удаляется с помощью эвакуатораà брюшная полость тщательно санируетсяàдренирование подпеченочного пространства и ушивание кожных, а при необходимости и апоневротических отверстий.
l открытая холецистэктомия:
общее обезболивание à доступ — верхнесрединная лапаротомия, возможно применение доступа по Федорову (косой разрез в правом подреберье) à производится холецистэктомия от шейки с раздельной перевязкой пузырного протока и артерии
!!!!!
но при малейших трудностях в дифференцировке элементов печеночно-дуоденальной связки целесообразно перейти на холецистэктомию от дна.
Следует проводить интраоперационную холангиографию (пункционную или через культю пузырного протока)
Показаниями являются: наличие мелких (до 5 мм в диаметре) камней в желчном пузыре, механическая желтуха в анамнезе и в момент операции, расширение (более 8 мм) холедоха.
После устранения всех морфологических изменений в протоках производится временное наружное дренирование холедоха:
§ Т -образный дренаж Кера. Дренаж вводится своей поперечной частью в просвет холедоха, одновременно обеспечивая отведение желчи в 12ПК и наружу. Плюсы Т-образного дренажа перед простой дренажной трубкой заключаются в более надежной его фиксации, отсутствии подтекания желчи, направлении тока желчи естественным путем и возможности дренировать печеночный, общий желчный протоки в местах их сужений. Существенным минусом Т-образного дренажа есть трудность его извлечения, поскольку здесь могут наблюдаться разрывы стенок желчного протока с образованием длительно незаживающего свища, отрывы поперечной части дренажной трубки, а также травматизация на большом протяжении слизистой желчных протоков.
§ Дренаж Вишневского с боковым окном, сделанным на расстоянии 4 см от конца дренажной трубки. Конец такого дренажа вводят к печени таким образом, чтобы имеющееся в трубке отверстие прилегало к стенке протока, противоположной месту его вскрытия. Этим достигается свободное поступление желчи и наружу, и в направлении двенадцатиперстной кишки. Недостатками разбираемого способа следует считать трудности надежной фиксации дренажной трубки, частое подтекание желчи в месте ее введения, а также невозможность дренирования терминальных отделов холедоха при препятствиях оттоку желчи.
§ Дренаж Керте дренаж с боковым отверстием, обеспечивающий наряду с наружным отведением желчи поступление части ее в двенадцатиперстную кишку.
§ Дренаж по Холстеду – Пиковскому: по Холстеду один конец трубки направляют к двенадцатиперстной кишке, а другой выводят наружу через контрапертуру в правом подреберье. Дренаж фиксируют к стенке протока на расстоянии 5-6 мм от бокового отверстия. Дренаж Пиковского устанавливают только в культе пузырного протока. Так как такой дренаж трудно удержать в короткой культе, то чаще применяют дренаж Пиковского-Холстеда
Иногда требуется наложение билиодигестивного анастомоза - формирование соустья между желчевыводящими путями и одним из органов пищеварительного тракта: желудок, двенадцатиперстная или тонкая кишка. Показания: неустранимые препятствия оттоку желчи (опухоль, рубцовая стриктура, а иногда воспалительные инфильтраты и вклиненные конкременты, которые по каким-либо причинам не пытаются удалить), наличие не удаленных камней в печеночных протоках, желчная гипертензия, вызванная разными причинами (например, при дуоденальном стазе).
Ложе желчного пузыря зашивается или коагулируется, подпеченочное пространство дренируется трубкой. Дренажи выводятся через отдельные проколы в правом подреберье.
Лапаротомная рана, как правило, зашивается наглухо.
Удаленный препарат подвергается тщательному гистологическому исследованию.
2. Рак слепой кишки: клиника, диагностика, паллиативные и радикальные операции
Клинические формы:
6 клинических форм рака толстой к-ки:
1) Токсико-анемическая форма – хар-ся анемией, общими симптомами (слабость, адинамия, потеря аппетита, потеря массы тела), интоксикацией.
2) Обтурационная форма – признаки нарушения проходимости к-ка, схваткообразные боли, урчание, усиленная перистальтика, задержка стула, плохое отхождение газов;
3) Энтероколитическая форма – вздутие живота, чередование поноса и твердого кала, наличие патологических примесей, тупые ноющие боли;
4) Псевдовоспалительная форма – боли в зоне опухоли, локальная болезненность при пальпации, возможно напряжение мышц передней стенки;
5) Опухолевая (атипичная) форма – пальпаторно определяется опухоль в брюшной полости;
6) Диспептическая форма – симптомы желудочного дискомфорта (тошнота, рвота, чувство тяжести) с болями в верхней части живота.
Опухоли правой половины толстой кишки чаще проявляют себя воспалительными явлениями со стороны брюшины: рано возникают общие симптомы — недомогание, слабость, умеренно выраженная анемия, тупые боли в правой половине живота. Нередко в сравнительно ранней стадии пальпируется опухоль. Опухоль объёмная, быстро растёт, кровоточит, часто инфицируется, вызывая лихорадку.
1. Анемия из-за медленной кровопотери, а также действия токсических продуктов опухоли, которые всасываются в кровеносное русло этих отделов.
2. Пальпаторно может определяться инфильтрат, могут беспокоить боли в животе, ОКН развивается редко, на поздних стадиях.
Симптомы:
· Боли в животе отмечают у 80—90% больных, особенно часто — при локализации опухоли в правой половине ободочной кишки. Они связаны с воспалительным процессом в зоне распадающейся опухоли и переходом его на брюшину, они могут быть незначительными (тупыми, тянущими), но при развитии непроходимости кишечника становятся очень интенсивными, схваткообразными.
· Нарушение общего состояния (похудание, лихорадка, повышенная утомляемость, слабость, анемия) связано с интоксикацией и особенно выражено при раке правой половины ободочной кишки.
· У некоторых больных единственным симптомом заболевания является пальпируемая опухоль (чаще при опухолях правой половины кишки – 8,5%).
Диагностика:
Объективное исследование (осмотр, пальпация, перкуссия, аускультация, ректальное исследование)
Пальпация и перкуссия живота позволяет обнаружить жидкость в брюшной полости. При пальпации печени обращают внимание на её консистенцию и размер и характер поверхности. Бугристая поверхность - возможное свидетельство метастатического поражения.
Пальпацию живота нужно проводить целенаправленно в различных положениях тела больного (стоя, лежа на спине, на правом и левом боку). Пальпация живота у 20% больных позволяет выявить опухоль, определить ее размеры, подвижность.
При перкуссии живота устанавливают наличие или отсутствие свободной жидкости в брюшной полости (асцита), увеличение печени. В известной мере этим и определяют операбельность больного. Перкуторный звук над опухолью тупой.
Пальцевое исследование прямой кишки позволяет выявить метастазы в клетчатке малого таза, исключить наличие второй опухоли в прямой кишке (синхронный рак), установить наличие примесей в кале.
Лабораторная д-ка: м.б. повышение СОЭ, гипохромная анемия, лейкоцитоз. Анализ кала на скрытую кровь. Определение уровня опухолевых маркеров.
Инструментальная д-ка.
Рентгенологическое исследование должно включать ирригоскопию толстой кишки. М.б. с двойным контрастированием, при котором в кишку вводят воздух после опорожнения ее от бариевой взвеси.
Признаки рака: дефект наполнения, сужение, расширение выше стеноза, неровности контура, атипичный рельеф, ригидность стенки, неполная эвакуация контраста после полного опорожнения.
Фиброколоноскопия
Дополнительными методами исследования, направленными на выявление метастазов, являются УЗИ (при необходимости сочетается с тонкоигольной аспирационной биопсией печени), лапароскопия, компьютерная томография. Цель – выявление метастазов
Рентген ГК
Лечение:
Основной метод лечения – хирургический, в основе которого два кардинальных положения
- большой объём удаляемых тканей;
- стремление к максимальному предотвращению диссеминации раковых клеток.
Предоперационная подготовка - очищение кишечника:
- перорально фортране, растворенный в 3 л воды;
- ортоградное промывание кишечника путем введения 6 — 8 л изотонического раствора через зонд, установленный в двенадцатиперстной кишке;
- реже бесшлаковая диета и очистительные клизмы.
Выбор метода хирургического вмешательства и объём резекции зависит от локализации и распростанённости опухоли, наличия или отсутствия осложнений и метастазов, общего состояния больного. При отсутствии осложнений (перфорация, непроходимость) и метастазов выполняют радикальные операции — удаление пораженных отделов кишки вместе с брыжейкой и регионарными лимфатическими узлами.
Основные способы оперативных радикальных вмешательств делятся на следующие группы:
1. Одномоментная резекция с первичным восстановлением частичной непроходимости посредством межкишечного анастомоза.
Операция выполняется при раке любой локализации без кишечной непроходимости.
При раке слепой и восходящей кишки удаляется удаляется правая половина кишки до уровня средней толстокишечной артерии. Удаляется задний листок брюшины с кровеносными сосудами, лимфатическими узлами и всей забрюшинной клетчаткой единым блоком.
2. Двухмоментная резекция с наружным отведением кишечного содержимого чаще применяется при осложнённых формах рака у пожилых больных.
Двухмоментная резекция с предварительным внутренним отведением кишечного содержимого чаще выполняется при раке правой половины ободочной кишки, осложнённом кишечной непроходимостью, и заключается в предварительном наложении илеотрансверзоанастомоза с последующим выполнением правосторонней гемиколэктомии.
Показанием к многоэтапной операции является наличие осложнений опухолевого процесса, таких как кишечная непроходимость, перфорация опухоли, кровотечение, а также при отягощающих течение сопутствующих заболеваниях (опасность несостоятельности анастомоза). После ликвидации патологического процесса, осложнившего течение основного заболевания и коррекции метаболических нарушений, больным подвергнутых этой операции проводят реконструктивную операцию-восстановление непрерывности кишки.
При наличии неудалимой опухоли или отдаленных метастазов производят паллиативные операции, направленные на предупреждение непроходимости кишечника: цекостома.
3. Принципы хирургического лечения ДГПЖ
К оперативному лечению прибегают только при наличии выраженных жалоб пациента на фоне проводимой консервативной терапии или при развитии осложнений (нарастание объема остаточной мочи, камни мочевого пузыря)
Предпочтение отдают малоинвазивным операциям:
1) ТУР простаты (самый распространенный способ при объеме простаты до 150 см3)
2) Трансуретральная эндоскопическая лазерная абляция аденомы простаты
3) Трансуретральная вапоризация простаты (выпаривание адематозных тканей)
4) Трансуретральная эндоскопическая эннуклиация простаты (ТУЭП) (позволяет оперировать простаты более 150 см3)
NB! Достоверных данных за значимое преимущество того или иного метода не получено.
В случае больших размеров простаты (более 150 см3) и при невозможности выполнить ТУЭП выполняют открытые операции – аденомэктомии (чрезпузырную, позадилонную)
После всех операций пациенту устанавливают уретральный катетер Фолея на 3-7 дней для профилактики гемотампонады мочевого пузыря.
БИЛЕТ 22
1. Кровотечения из верхних отделов ЖКТ: причины, диагностика, лечебная тактика
Наиболее частые причины:
Ø язвенные кровотечения
• язвенный или желудочный анамнез
• боли исчезают после появления признаков кровотечения
• склонность к рецидивам
• составляют более половины всех ЖК кровотечений
• источник чаще артерия, реже артериовенозный характер
Ø кровотечение из опухоли желудка
• тяжесть и тупые боли в эпигастрии
• похудание, снижение или отсутствие аппетита
• боли за грудиной, дисфагия
• наличие пальпируемой опухоли, увеличенной бугристой печени, асцита
Ø Кровотечение при синдроме Меллори-Вейса
• кровь появляется в рвотных массах после многократной рвоты, чаще на фоне интоксикации
Ø Кровотечение из расширенных вен пищевода
• обильная кровавая масса со сгустками
• признаки портальной гипертензии и печеночной недостаточности
Ø Кровотечение из опухоли пищевода (крайне редко)
Патогенез острой кровопотери:
Мобилизация компенсаторных систем организма: централизаци кровообращения, увеличение ОЦК и МОК;
• активация САС
• вазоконстрикция
• открытие артериально-венозных шунтов
• мобилизация депо крови
• активация РААС
• переход тканевой жидкости в сосудистое русло
Симптомы ЖК кровотечений:
Ø общего порядка (слабость, головокружение, мелькание мушек перед глазами, шум в ушах, бледность кожи, тахикардия, снижение АД) – скрытый период
Ø характерные для ЖК кровотечений – явный период
n рвота типа «кофейной гущи» - гематемезис
n рвота неизмененной кровью со сгустками
n обильная рвота «фонтаном»
n оформленный стул черного цвета
n жидкий дегтеобразный стул (мелена)
n кровавый стул
Язвенные ГД кровотечения
Диагностика:
Жалобы (слабость, головокружение, кровавые рвота, стул)
Анамнез (язвенный)
Объективные данные (бледность кожных покровов, тахикардия, гипотония, мягкий безболезненный живот, ректально на перчатке кал черного цвета)
Оценка тяжести состояния: индекс Альговера
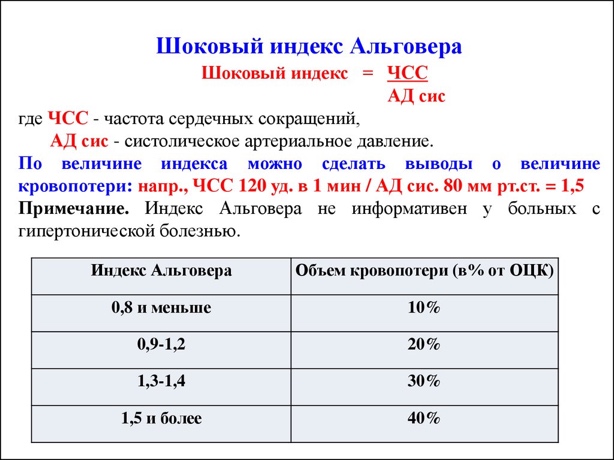 Лабораторная: снижение гематокрита, гиперкоагуляция, позже снижение эритроцитов и гемоглобина.
Лабораторная: снижение гематокрита, гиперкоагуляция, позже снижение эритроцитов и гемоглобина.
Эндоскопическое исследование (выполняется экстренно!)
• определение наличия крови
• выявление источника кровотечения
• описание картины кровотечения (артериальное или венозное, наличие сгустка или тромба, тромбированного сосуда), заключение о характере гемостаза (стойкий, неустойчивый, кровотечение продолжается)
• эндоскопическая остановка кровотечения (клипирование, электрокоагуляция, аргоноплазменная коагуляция, инънекционное введение адреналина, изотонического раствора или желатиноля, орошение кровоточащей язвы капрофером)
Классификация интенсивности кровотечения по Форресту:
F-I-A – струйное (артериальное) ковотечение из язвы
F-I-B – капельное (венозное) кровотечение из язвы
F-II-A – тромбированные сосуды в дне язвы
F-II-B – сгусток крови, закрывающий язву
F-II-C – язва без признаков кровотечения
F-III – источник кровотечения не обнаружен
Дата: 2019-02-25, просмотров: 459.