Вакцинация и ревакцинация
Вакцинация бывает как однократной (корь, паротит, туберкулез), так и многократной (полиомиелит, АКДС). Кратность говорит о том, сколько раз необходимо получить вакцину для образования иммунитета.
Ревакцинация - мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации
2билет 1вопрос- определение ЧДД у дет разного возраста Оснащение:Секундомер или часы с секундной стрелкой, температурный лист, ручка.
Подготовка к манипуляции:
1. Объяснить маме ход манипуляции, получить информированное согласие.
2. Провести санитарную обработку рук. осушить.
3. Раздеть ребёнка до пояса.
Выполнение манипуляции:
1. Отвлечь ребёнка.
2. Положить руку исследователя на живот или грудную клетку ребёнка (в зависимости от возраста).
3. Считать количество экскурсий живота или грудной клетки во время вдоха в течение 1 минуты.
4. Оценить частоту дыхания у ребенка.
5. Одеть ребёнка.
Завершение манипуляции:
1. Вымыть и осушить руки.
2. Записать результат в температурный лист.
Примечание:у новорождённых и грудных детей ЧДД подсчитывают с помощью стетоскоп, раструб которого держат около носа ребёнка. 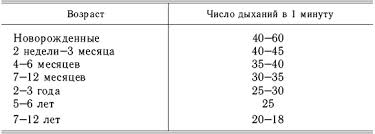
2 вопрос-- периоды детского возраста . Выделяются следующие периоды:
период новорожденности (до отпадения пуповины);
грудной возраст (до одного года);
период молочных зубов (с одного года до 6—7 лет);
период старшего детства (с 8 до 11 лет);
период полового созревания (12—17 лет).
На специальном Международном симпозиуме по возрастной периодизации (Москва, 1965) была предложена и утверждена схема возрастной периодизации, по которой период созревания разделен на несколько этапов:
новорожденный — от 1 до 10 дней;
грудной возраст — от 10 дней до 1 года;
раннее детство — от 1 года до 3 лет;
первое детство — от 4 до 7 лет;
второе детство:
мальчики — от 8 до 12 лет;
девочки — от 8 до 11 лет;
подростковый возраст:
мальчики — от 13 до 16 лет;
девочки — от 12 до 15 лет;
юношеский возраст:
юноши — от 17 до 21 года;
девушки — от 16 до 20 лет.
Для работы с детьми наиболее целесообразным считается такое деление развития ребенка на периоды, при котором учитывается совокупность его анатомо-физиологических особенностей и условий жизни, воспитания и обучения.
Различают возрастные периоды: период новорожденности (первые две-три недели жизни); грудной возраст (до года); преддошкольный, или ясельный, возраст (от 1 до 3 лет); дошкольный возраст (от 3 до 7 лет); школьный возраст: младший (от 7 до 10 лет), средний (от 11 до 14 лет), старший — подростковый (от 14 до 18 лет).
3билет 1вопрос- определение Р у дет разн возр
Оснащение:Секундомер или часы с секундной стрелкой, температурный лист, ручка.
Подготовка к манипуляции:
1. Объяснить маме или ребёнку ход предстоящей манипуляции.
2. Получить согласие мамы или пациента.
3. Провести санитарную обработку рук.
|4. Придать положение пациенту «сидя» или «лёжа».
Выполнение манипуляции:
1. Положить 11, III, IV пальцы на область лучевой артерии, 1 палец должен находиться со стороны тыла кисти.
2. Прижать слегка артерию и почувствовать пульсацию артерии.
3. Взять часы или секундомер.
4. Подсчитать количество сокращений за 1 минуту в покое.
Завершение манипуляции:
1. Вымыть и осушить руки.
2. Записать результат в температурный лист.
Примечание:
1. У детей до 1 года пульс определяют на височной, сонной артерии, у детей старше 2-х лет - на лучевой.
2. Кисть и предплечье при подсчёте пульса не должны быть «на весу 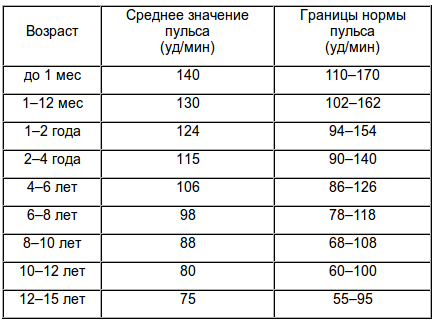
2вопрос- 1вопрос группы здоровья детей дети распределяются на пять групп.
Группа здоровья у детей
К ней относятся дети не имеющие отклонений по всем критериям оценки здоровья, с нормальным психическим и физическим развитием, которые редко болеют и в момент обследование совершенно здоровы. Также к этой группе относятся дети, которые имеют единичные врожденные дефекты развития, которые не требуют коррекции и не влияют на общее состояние здоровья ребенка.
Группа здоровья у детей
Эту группу составляют здоровые дети, но имеющие небольшой риск развития хронических заболеваний. Среди второй группы здоровья выделяют 2 подгруппы детей:
1. Подгруппа «А» включает в себя здоровых детей, которые имеют тяжелую наследственность, во время беременности или в процессе родов были какие-либо осложнения;
2. Подгруппа «Б» включает детей, которые часто болеют (более 4 раз в год), имеют некоторые функциональные отклонения с возможным риском развития хронических заболеваний.
Среди отклонений данной группы выделяют: многоплодная беременность, недоношенность или переношенность, внутриутробное инфицирование, низкая или избыточная масса тела при рождении, гипотрофия 1 ст., рахит, аномалии конституции, частые острые заболевания и т.д.
Группа здоровья у детей
К этой группе относятся дети имеющие хронические заболевания или врожденную патологию с редким проявлением легкого обострения, которое не сказывается на общем самочувствие и поведении ребенка. Такими заболеваниями считаются: хронический гастрит, хронический бронхит, анемия, пиелонефрит, плоскостопие, заикание, аденоиды, ожирение и т.д.
Группа здоровья у детей
Данная группа объединяет детей с хроническими заболеваниями и врожденной патологией, которые после стадии обострения приводят к длительным нарушениям самочувствия и общего состояния здоровья ребенка. К таким заболеваниям относятся: эпилепсия, тиреотоксикоз, гипертоническая болезнь, прогрессирующий сколиоз.
Группа здоровья у детей
Эту группу составляют дети имеющие хронические заболевания или тяжелые пороки развития с существенно сниженными функциональными возможностями. Это дети, которые не ходят, имеют инвалидность, онкологические заболевания или другие тяжелые состояния.
Группа здоровья — это показатель, который может меняться у детей с возрастом, но, к сожалению, обычно только в сторону ухудшения
4билет 1вопрос- измерен АД у дет 1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Рука ребенка, на которую накладывают манжету, должна быть в удобном, расслабленном положении и находиться на уровне cepдца. Ребенок может лежать в постели или сидеть, положив руки на стол.
3. Подобрать манжету (по ширине) в зависимости от возраста ребенка.
Размеры манжеток для детей разного возраста:
- до 1 года — 3,5-7 см,
- до 2 лет — 4,5-9 см,
- до 4 лет — 5,5-11 см,
- до 7 лет — 6,5-13 см,
- до 10 лет — 8,5-15 см,
- после 10 лет — стандартный размер.
4. Взять манжету и наложить ее на плечо так, чтобы ее нижний край был на 2,5 см выше локтевого сгиба. Между манжеткой и рукой должно быть пространство равное 2см.
5. Вставить ушные трубки стетоскопа в уши.
6. Пропальпировать пульс на локтевой артерии и к этому месту, без значительного давления, приложить стетоскоп.
7. Закрыть клапан на нагнетателе воздуха, поворачивая его по часовой стрелке. Сжимая нагнетатель воздуха, накачивать манжету, прослушивая пульс стетоскопом. После того как пульс не будет слышен, накачать манжету еще на 30 мм рт. ст.
8. Медленно приоткрывая воздушный клапан, поворачивая его против часовой стрелки, стравливать давление в манжете. Следить за тем, чтобы давление в манжете падало со скоростью 2-4 мм рт. ст. в секунду. Одновременно внимательно слушайте пульс.
9. Как только станут слышны слабые постукивания, считать показания сфигмоманометра — этосистолическое (мах) АД.
10. Давление в манжете продолжит падать с той же скоростью (2-4 мм рт. ст. в сек.). Пульс слышен, но звуки будут изменяться. В отличие от первых резких ударов, они станут более мягкими, похожими на шуршание. В тот момент, когда пульс практически перестанет улавливаться, считать показания сфигмоманометра — это диастолическое (мин) АД.
ЗАПОМНИТЕ! ПРИ НЕОБХОДИМОСТИ ПОВТОРНОГО ИЗМЕРЕНИЯ КРОВООБРАЩЕНИЕ В РУКЕ ДОЛЖНО ВОССТАНОВИТЬСЯ. Повторное измерение можно проводить только через 20-30 мин.
10. Сравнить данные с возрастной нормой.
11. Провести дезинфекцию фонендоскопа, тонометра.
12. Зафиксировать данные артериального давления в «Истории развития ребенка» или в листке сестринского наблюдения.
Вопрос- нпр до года
| Возраст | Показатели НПР | Возраст | Показатели НПР |
| 10 дней | Удерживает в поле зрения движущиеся предметы (ступенчатое слежение, Аз), вздрагивает и мигает при резком звуке. | 6 месяцев | Переворачивается с живота на спину, сидит при небольшой поддержке, пытается ползать (До), выполняет разные движения руками, сбрасывает пелёнку с лица (Др), произносит слоги (Ракт), ест с ложечки (Н), эмоциональные и голосовые реакции становятся активными (Э). |
| 18-20 дней | Удерживает в поле зрения неподвижный предмет (лицо взрослого, Аз), успокаивается при сильном звуке. | 7 месяцев | Сидит без поддержки, начинает ползать (До), перекладывает игрушки из одной руки в другую (Др), произносит слоги –"лепет" (Ракт), понимает речь (Рп), тянет в рот бутылочку (Н), пьёт 0.5 чашки, которую держит взрослый (Н). |
| 1 месяц | Появляется плавное прослеживание движущегося предмета (Аз), прислушивается к звуку и голосу взрослого (Ас), первая улыбка в ответ на разговор взрослого (Э), пытается поднимать и удерживать голову, лёжа на животе (До). | 8 месяцев | Самостоятельно сидит, а из положения сидя встаёт на ноги, придерживаясь(До), обучатся махать руками "до свидания", выполняет поручения (Рп), произносит слова (Ракт), сам держит сухарик (Н), переступает, держась за барьер (До). |
| 2 месяца | Длительное сосредоточение взгляда (Аз), улыбается при разговоре (Э), голову держит в горизонтальном положении и начинает держать в вертикальном (До), гулит (Ракт). | 9 месяцев | Пьёт из чашки и сам придерживает её (Н), ищет игрушку, спрятанную под пелёнкой, собирает мелкие предметы (Дпредм.), стоит при поддержке, ходит за стулом и при поддержке за обе руки (До), понимает речь, спокойно сидит на горке (Н). |
| 3 месяца | Отвечает улыбкой на улыбку (Э), хорошо держит голову лёжа, упирается ногами (До), произносит звуки (Ракт), случайно наталкивается на висящие игрушки (Др). | 10 месяцев | Ходит при поддержке за одну руку (До), ориентируется в познании рядов предметов (Рп), повторяет отдельные слова (Ракт), продолжают развиваться навыки, вынимает один предмет из другого (Дпредм.). |
| 4 месяца | Дифференцирует звуки, поворачивает голову в сторону звука (Ас), может смеяться (Э), тянет руки к игрушкам и удерживает их (Др),, переворачивается со спины на бок и живот (До), в произносимых звуках подражает тону взрослых (Ракт), придерживает бутылочку (Н), узнаёт мать (Аз). | 11 месяцев | Может стоять без опоры (До), пытается складывать кубики, снимать и надевать кольца на стержень (Д предм.), знает отдельные части тела (Рп), повторяет отдельные слова (Ракт). |
| 5 месяцев | Узнаёт близких (Аз), реагирует по-разному на строгий и ласковый тон (Ас), улыбается своему отражению в зеркале (Э), уверенно берёт игрушки и тянет их в рот (Др), сидит при помощи опоры, поворачивается со спины на живот, переступает ногами при поддержке (До), подолгу гулит (Ракт), ест с ложки густую и полугустую пищу (Н). | 12 месяцев | Встаёт без поддержки на ноги, делает первые шаги (До), играет игрушками (Д предм.), знает запрещающие жесты и слова "нельзя" (Рп), с пониманием произносит несколько слов, пользуется чашкой, удерживает ложку. |
Аз-анализатор зрительный, Ас –анализатор слуховой, Э- эмоции, До-движения общие, Др -движения руками, Н- навыки, Ракт- речь активная, Рп- речь понимания, Дпредм. _ действия предметами
7билет 1вопрос- . Кормление через желудочный зонд. Цель: - обеспечение полноценного питания ребенку;
- обеспечить новорожденного ребенка необходимым количеством пищи, когда естественное питание через рот невозможно.
Показания: отсутствие глотательного и сосательного рефлекса Противопоказания: нет
Оснащение стерильный зонд, 2 шприца в лотке, ватные шарики, пинцет, бутылочка или мензурка, 0,02% р-р фурацилина
- набор для пеленания, набор для туалета носа и умывания, емкость с 1% р-ром хлорамина, емкость "чистая ветошь", лоток для использованного материала, кастрюля с водой.
Мед.сестра работает в маске!
Подготовка к процедуре
1. Рассчитайте необходимое количество молока,
2. Вымойте руки с антисептическим мылом,
3. Налейте в чистую бутылку молоко,
4. Возьмите небольшую кастрюлю или металлическую кружку:
- прикройте дно кастрюли марлевой салфеткой,
- налейте в кастрюлю горячую воду t-60 градусов,
5. Поставьте бутылочку в кастрюлю так, чтобы уровень воды закрывал уровень молока в бутылочке,
6. Температура молока для бутылочки 40-45 градусов. Определите температуру молока, капнув несколько капель на кожу тыла кисти или внутренней поверхности предплечья,
7. Подготовьте ребенка к кормлению: перепеленайте, проведите туалет носа, положите ребенка на спину, повернув голову набок,
8. Вымойте руки, наденьте перчатки,
9. Возьмите одноразовый зонд:
- измерьте расстояние от переносицы ребенка до мечевидного отростка,
- сделайте отметку на зонде,
- положите зонд в стерильный лоток,
- возьмите шприц из стерильного лотка в правую руку.
10. Наберите молоко в шприц:
- возьмите в левую руку зонд,
- откройте зонд,
- заполните зонд молоком,
- отсоедините шприц, положите в лоток,
- закройте зонд заглушкой или зажимом.
11. Смочите конец зонда в молоке или в р-ре буры в глицерине.
Выполнение процедуры
12. Возьмите зонд в правую руку на расстоянии 7-8 см от конца,
13. Введите зонд в носовой ход и продвиньте зонд до отметки.
ЗАПОМНИТЕ! Не начинайте кормить ребенка не убедившись, что зонд находится в желудке! Контролируйте дыхание и цвет кожи ребенка!
14. Откройте зонд и подсоедините к нему шприц с остатком молока:
- введите медленно молоко в желудок
- отсоедините шприц и положите в лоток
- закройте зонд
15. Наберите в другой шприц 1-2 мл кипяченой воды:
- откройте зонд,
- подсоедините шприц к зонду и промойте зонд кипяченой водой,
- отсоедините шприц и положите в лоток,
- закройте зонд.
Окончание процедуры.
16. Закрепите зонд на щечке лейкопластырем до следующего кормления,
17. Положите ребенка в кроватку на бочок.
2вопрос- гипогалактия Гипогалактия – это снижение секреторной функции молочных желез в лактационном периоде. Причины: 1. Психологические. 2. Физиологические. 3. Социальные.
Нейрогенный стресс, дисфункция яичников, экстраген. pat. (заболевания сердечно-сосудистой системы, очаги хронических инфекций, заболевания почек), патология половой сферы (воспалительные процессы, опухоль матки, яичников, бесплодие вторичное), абортов в Аs, неблагоприятное течение беременности.
1. Первичная (в основе – нейроэндокринные нарушения)
2. Вторичная (патология беременности и родов, хронические заболевания, социальные факторы: вр. прив., неполноценное питание, режим сна, прогулок, психологический дискомфорт, редкое прикладывание ребенка к груди).
По срокам возникновения: 1. Ранняя (сразу после родов). 2. Поздняя (через 10 и более дней) – чаще вторичная.
Регул. лактации: гипофиз пролактин, эстрогенов в крови.
Лактационные кризы (каждые 1,5 – 2 месяца) чаще прикладывать к грудистимуляция выработки молока.
Степень тяжести: 1 степень – дефицит молока по норме к потребностям ребенка 25%.
2 степень – до 50%, 3 степень – до 75%, 4 степень – более 75%.
Профилактика: массаж, сцеживание (15-20 минут); если слабость рефлекса молокоотдачи – питуитрин, окситоцин (0,5 мл 2 раза/день перед кормлением) + можно УЗ облучение; сцеживание и полное опорожнение груди, лечение трещин сосков.
Медикаментозное лечение – гормональная коррекция (при первичной ранней) лактин, пролактин или стимулирование выработки пролактина (церукал, пирроксан); - витамины (поливитамины, олиговит, центрум).
Немедикаментозное лечение: фитотерапия (настой душицы, укроп, крапива), физическ. и физиотерапия (душ-массаж, УЗ, УФО, вибрационн. массаж), иглорефлексотерапия.
Правильное питание, соблюдение режима, психологическая коррекция, метабол. коррекция.
8билет 1вопрос- . Применение согревающего компресса. ЕСЛИ на УХО. Для детей до 3-4 лет для компресса используют растительное масло, для детей старше 4 х лет - спирт 30-40 градусов.
Продолжительность процедуры не более 6 часов, повторить не ранее, чем через 2 часа.
Слои компресса:
1.Влажный - внутренний - 6-8 слоев марли размером 10x10 см с разрезом в центре,
2.Изолирующий - средний - компрессная бумага на 1-2 см больше влажного слоя и также с разрезом в центре,
3.Утепляющий - наружный - вата 2-3 см, должен перекрывать все нижележащие,
Алгоритм действия:
Подготовка к процедуре:
1.Проведите психологическую подготовку ребенка (мамы), объясните ход процедуры.
2.Удобно усадите ребенка ( на стул или на колени маме - по возрасту).
3.Вымойте руки теплой водой с мылом и высушите чистым полотенцем.
4.Освободите больное ухо: уберите волосы, снимите серьги.
5.Налейте в лоток растительного масло или спирт 30-40 (водка), или спирт 70-96 с водой 1:1.
Выполнение процедуры постановки согревающего компресса на ухо ребенку :
1. Смочите марлевую салфетку,
2. Отожмите,
3. Наденьте влажный слой на ухо,
4. Наденьте изолирующий слой на ухо,
5. Приложите вату к уху так, чтобы были закрыты все нижележащие слои,
6. Зафиксируйте компресс бинтом относительно плотно, чтобы не проходил воздух.
Правила фиксации:
- начинайте и заканчивайте фиксацию на здоровом ухе,
- туры бинта накладывайте так, чтобы здоровое ухо было в окошке,
- правильно поставленный компресс с трудом пропускает палец.
7. Вымойте руки. Окончание процедуры:
1. Через 2 часа проверьте правильность постановки компресса (внутренний слой должен быть теплым и влажным), 2. через 4-6 ч снимите компресс,
3. Протрите осторожно кожу ватой, смоченной в теплой воде, если использовали растительное масло, 4. Протрите кожу насухо, Наденьте ребенку шапочку или косынку.
2. Виды питания детей до года. Естественное вскармливание. Критерием достаточного высасывания ребенком грудного молока является прибавка в весе. В течение первого месяца жизни он должен прибавить 600 г, в течение второго и третьего – по 800 г. Если он прибавляет в весе значительно меньше, значит, ему не хватает материнского молока и требуется докорм. Смешанное и искусственное вскармливание
Если все же, несмотря на все усилия, молока не стало больше, то можно посоветоваться с педиатром о том, как и какой молочной смесью можно прикармливать ребенка. Для докорма можно выделить отдельные часы, а в остальные часы давать ребенку грудь. Можно также кормить каждый раз грудью и потом докармливать смесью. Прикорм – это пища, которая вводится как дополнительное питание, постепенно вытесняя грудное молоко или молочную смесь. Дело в том, что уже в 5–6 месяцев ребенку кроме молока требуются и другие продукты питания, иначе он будет отставать в развитии. Первый же прикорм детям, находящимся на естественном вскармливании, рекомендуется вводить в 5–6 месяцев, а на искусственном вскармливании на 2 недели раньше. К этому времени у ребенка уже должен установиться режим кормления (5–6 раз в сутки с ночным перерывом). Всего прикормов три – они заменяют собой три кормления грудью. Но, кроме того, вводятся и другие продукты питания, которые также к году постепенно заменяют грудное молоко.
· Первый прикорм - овощное пюре, лучше всего подойдет овощное пюре из кабачков. Но это может быть также цветная капуста, картофель и так далее.
· Второй прикорм вводится через месяц после первого, это молочная каша. Каши лучше покупать готовые, выпускаются как молочные, так и безмолочные сухие каши для детей для года. Третий прикорм - кефир или йогурт дается с 8 месяцев и постепенно заменяет еще одно кормление.
Кроме того, ребенок до года должен получать творожок (с 7 месяцев), мясное пюре и яичный желток (с 8 месяцев), печенье (с 7 месяцев).
Клиника
Отечная форма — это наиболее тяжелое проявление резус ГБН. Типичным признаком является отягощенный анамнез матери — рождение предыдущих детей в семье с ГБН, выкидыши, мертворождения, недонашиваемость, переливание резуснесовместимой крови, повторные аборты. При ультразвуковом исследовании плода характерна поза Будды — голова вверху, нижние конечности из-за бочкообразного увеличения живота согнуты в коленных суставах, необычно далеко расположены от туловища. Из-за отека значительно увеличена масса плаценты. Как правило, матери страдают тяжелым гестозом в виде преэклампсии, эклампсии. При рождении у ребенка отмечаются резкая бледность и общий отек, особенно выраженный на наружных половых органах, ногах, голове, лице; резко увеличенный в объеме бочкообразный живот; значительное увеличение размеров печени и селезенки, приглушение сердечных тонов. Отсутствие желтухи при рождении связано с выделением непрямого билирубина плода через плаценту. Очень часто сразу после рождения развиваются расстройства дыхания из-за гипопластических нарушений в легких.
Нередко у детей с отечной формой ГБН возникает геморрагический синдром (кровоизлияния в мозг, желудочнокишечный тракт).
Анемия и диспротенемия у подобных детей нередко приводят к сердечной недостаточности.
Желтушная форма — наиболее часто диагностируемая форма ГБН. У части детей желтуха отмечается уже при рождении (врожденная желтушная форма). Чем раньше появилась желтуха, тем тяжелее обычно течение ГБН. При врожденной желтуш ной форме у ребенка часты инфекционные процессы. При тяжелых послеродовых формах резус ГБН желтуха появляется в первые 6 ч жизни, а при заболевании средней тяжести и легком — во второй половине первых суток жизни. При АВ0 ГБН желтуха появляется на 2—3-й день жизни и даже позже. Интенсивность и желтушный цвет в течение некоторого времени изменяются: сначала — оранжевый цвет, после — бронзовый, потом — лимонный и наконец — оттенок недозрелого лимона. Типичным также является увеличение печени и селезенки, желтушное окрашивание склер, слизистых оболочек, часто наблюдается отечность брюшной полости.
По мере повышения уровня непрямого билирубина в крови дети становятся вялыми, адинамичными, плохо сосут, у них снижаются физиологичные для новорожденных рефлексы, появляются другие признаки билирубиновой интоксикации. Билирубиновая энцефалопатия симптоматически не всегда диагностируется в первые 36 ч жизни, и зачастую ее начальные признаки выявляют на 3—6-й день жизни. Выделяют IV фазы течения.
— I — преобладание симптомов отравления билирубином — слабость, понижение мышечного тонуса и аппетита вплоть до отказа от еды, монотонный неэмоциональный крик, отрыжка, рвота.
— II — появление классических признаков ядерной желтухи — спастичность, ригидность затылочных мышц, вынужденное положение тела с негнущимися конечностями и сжатыми в кулак кистями; периодическое возбуждение и резкий высокочастотный крик, выбухание большого родничка, подергивание мышц лица или полная амимия, судороги, исчезновение реакции на звук, сосательного рефлекса; остановки дыхания, иногда повышение температуры тела; прогрессирующее ухудшение неврологической симптоматики (обычно продолжается в течение суток).
— III — период ложного благополучия и исчезновения спастичности (начиная с середины 2-й недели жизни), когда наблюдается обратное развитие неврологической симптоматики.
— IV — период формирования клинической картины неврологических осложнений, начинается в конце периода новорожденности или на 3—5-м месяце жизни: параличи, парезы, нарушение слуха, детский церебральный паралич, задержка нервнопсихического развития и др.
Летальный исход как следствие поражения мозга возможен как в первой, так и во второй фазе билирубиновой энцефалопатии и отмечается на фоне появления геморрагического синдрома, расстройств сердечной деятельности и дыхания. Анемическая форма выявляется у 10—20% больных. Кожный покров у детей бледный, преобладает слабость, плохо развит сосательный рефлекс. У них наблюдается увеличение размеров печени и селезенки, в периферической крови — проявления анемии. Уровень непрямого билирубина обычно нормальный или умеренно повышенный. Признаки анемии появляются в конце 1-й или даже на 2-й неделе жизни.
В ряде случаев анемия впервые развивается на 3-й неделе жизни и под влиянием внешних факторов — инфекционные заболевания, назначение некоторых медикаментов (сульфаниламиды, нитрофураны, парацетамол, витамин К, ацетилсалициловая кислота, антигистаминные препараты, тетрациклин и др.). Течение и прогноз ГБН зависят от формы и тяжести болезни, своевременности и правильности лечения. При отечной форме прогноз нередко не благоприятный. Прогноз для жизни у большинства детей с желтушной формой болезни благоприятный. У 5—30% больных с гипербилирубинемией 257—342 мкмоль/л, не имевших отчетливых неврологических расстройств в неонатальном периоде, в дальнейшем отмечаются задержки психомоторного развития, астенический синдром, неврозы и другие отклонения от нормы в нервнопсихическом статусе. У детей, перенесших желтушную форму ГБН, наблюдается высокая инфекционная заболеваемость на 1-м году жизни. Течение АВ0 ГБН, как правило, более легкое, чем резус ГБН: практически не встречается отечная форма, чаще бывает анемическая, а также — легкие и средней тяжести желтушные формы.
Диагностика
Подозрение на ГБН возникает при: ГБН у предшествующих детей в семье; желтухе, появившейся в первые сутки жизни; Rh() и/или 0(I) матери и Rh(+) А(II), В(III), АВ(IV) предполагает принадлежности ребенка; неэффективности фототерапии; увеличении уровня билирубина более 3,4 мкмоль/л/ч; наличии у ребенка анемии, бледности и /или увеличения размеров печени и селезенки.
Диагностировать ГБН тяжелого течения можно антенатально. У всех женщин с резусотрицательной кровью не менее трех раз исследуется титр антирезусных антител. Первое исследование проводят при постановке на учет в женскую консультацию. Повторное исследование оптимально провести в 18— 20 недель, а в III триместре беременности производить его каждые 4 недели. Титр резусантител у матери не позволяет точно предсказать будущую тяжесть ГБН у ребенка, и большую ценность имеет определение уровня билирубина в околоплодных водах. Если титр резусантител 1 : 16—1 : 32 и больший, то в 26—28 недель проводят амниоцентез и определяют концентрацию билирубиноподобных веществ в околоплодных водах. За 2—3 недели до предполагаемых родов надо оценить зрелость легких, и если они незрелы, назначить матери дексаметазон или бетаметазон. Однако не всегда степень повышения титра резусантител в крови беременной соответствует тяжести ГБН. Прогностически неблагоприятным является «скачущий» титр резусантител у беременной; в этом случае чаще развиваются тяжелые желтушные формы ГБН. Другим современным методом диагностики врожденной отечной формы ГБН является ультразвуковое исследование, выявляющее отек плода.
План обследования при подозрении на ГБН.
1. Определение группы крови и резуспринадлежности матери и ребенка.
2. Анализ периферической крови ребенка с оценкой мазкакрови.
3. Анализ крови с подсчетом количества ретикулоцитов.
4. Динамическое определение концентрации билирубина в сыворотке крови ребенка.
5. Иммунологические исследования.
У всех детей резусотрицательных матерей в пуповинной крови определяют группу крови и резуспринадлежность, уровень билирубина сыворотки. При резуснесовместимости определяют титр резусантител в крови и молоке матери, анализируют динамику резусантител в крови матери во время беременности и исход предыдущих беременностей. Изменения в периферической крови ребенка: анемия, гиперретикулоцитоз.
Прогноз
Физическое и психомоторное развитие подавляющего большинства детей, перенесших желтушную форму ГБН, соответствует средним возрастным нормативам. В тоже время у детей, перенесших ГБН, отмечается повышенная заболеваемость инфекционными болезнями.
Профилактика
Учитывая большое значение предшествующей сенсибилизации в механизмах развития ГБН, а также важную роль иммунологических механизмов в развитии гестоза, каждую девочку надо рассматривать как будущую мать и проводить гемотрансфузию только по жизненным показаниям. В профилактике ГБН важное место отводится работе по разъяснению женщинам вреда аборта. Для предупреждения рождения ребенка с ГБН всем женщинам, имеющим резусотрицательную принадлежность крови, в первый день после родов или аборта следует ввести анти D глобулин, который способствует быстрой элиминации эритроцитов ребенка из кровотока матери, предотвращая синтез резусантител матерью. Женщинам с высоким титром резусантител в крови во время беременности для профилактики ГБН делают подсадку кожи мужа (в подмышечную область — лоскут размером 2 x 2 см); на 16—32 неделе беременности 2—3 кратно с интервалом в 4—6—8 недель проводят плазмаферез (удаление плазмы с резусантителами и введение обратно эритроцитов); проводят родоразрешение на 37—39-й неделе беременности путем кесарева сечения.
Беременных с высоким титром антирезусантител целесообразно госпитализировать на 12—14 дней в дородовое отделение в сроки 8, 16, 24, 28 и 32 недели. Женщинам проводится неспецифическое лечение: внутривенные вливания глюкозы с аскорбиновой кислотой, кокарбоксилазой, витамины Е, В6, глюконат кальция, кислородная и антианемическая терапия.
Лечение
При врожденной отечной форме ГБН необходимо немедленно (в течение 5—10 с) пережать пуповину. Необходимы температурная защита, срочное начало инфузионной терапии. При желтушной форме кормление начинают как можно раньше и проводят донорским молоком в количестве, соответствующем возрасту, до исчезновения изоантител в молоке матери, что бывает обычно в конце 1-й недели жизни. Однако даже если мать какое-то время не кормит грудью, нужно сделать все для сохранения лактации, т. е. она должна тщательно сцеживать молоко. После пастеризации материнское молоко можно давать и ее ребенку с ГБН. Лечение повышенного содержания билирубина в крови делится на консервативное и оперативное. Фототерапия в настоящее время — это наиболее широко используемый метод консервативного лечения желтухи новорожденных с непрямым билирубином в крови.
Установлено, что это практически безопасный и эффективный метод лечения. Положительный эффект фототерапии заключается в увеличении выделения билирубина из организма с калом и мочой, уменьшении токсичности непрямого билирубина и риска ядерной желтухи при высоком уровне непрямого билирубина. Длительность фототерапии зависит от ее эффективности, т. е. темпов снижения уровня непрямого билирубина в крови. Обычная длительность фототерапии составляет 72—96 ч, но она может быть и меньшей, если уровень непрямого билирубина достиг физиологического для ребенка соответствующего возраста. Эффективность фототерапии повышается при сочетании ее с инфузионной терапией. Фототерапия — единственный метод консервативного лечения гипербилирубинемий, эффективность которого общепризнанна. Однако в настоящее время рассматривается возможность применения препаратов, адсорбирующих в кишечнике непрямой билирубин. Абсолютным показанием для за менного переливания крови у доношенных детей в России является гипербилирубинемия выше 342 мкмоль/л, темп нарастания билирубина — выше 9,0 мкмоль/л/ч и уровень его в пуповинной крови — выше 60,0 мкмоль/л. Показанием к заменному переливанию крови в 1-е сутки жизни является также появление желтухи или выраженной бледности кожных покровов в первые часы жизни ребенка с увеличением размеров печени или селезенки, а со стороны крови — тяжелой анемии и доказанной несовместимости крови матери и ребенка по группе или фактору. При резусконфликте для заменного переливания крови используют кровь той же группы, что и у ребенка, резусотрицательную не более 2—3 дней консервации в количестве 160—170 мл/кг. При АВ0 конфликте переливают кровь 0(I) в количестве 250—400 мл. После заменного переливания крови обязательно назначают консервативную терапию—фототерапию, инфузионную для лечения или предотвращения гипогликемии. Энтеральное питание начинают через 6—8 ч.
12 билет 1вопрос-очист .клизма -Показания:задержка стула, метеоризм, подготовка к операции и рентгенологическому исследованию.Противопоказания: острые гнойные и язвенные процессы в области прямой кишки, кишечные кровотеченияОснащение:резиновый стерильный баллончик, шпатель, вазелин или стерильное растительное масло, вата, клеенка, пеленка, перчатки, банка с кипяченой водой комнатной температуры, дезинфицирующий раствор, резиновые перчатки.
| Этапы | Обоснование |
| Объясните маме цель и ход выполнения процедуры | Обеспечение правильного выполнения манипуляции |
| Подготовьте необходимое оснащение | Обеспечение четкости выполнения процедуры |
| Вымойте руки с мылом, наденьте перчатки | Обеспечение инфекционной безопасности |
| Уложите ребенка, подстелив под него клеенку, накрытую пеленкой, на левый бок, согнув ноги в коленях и прижав их к животу. | Обеспечение возможности проведения манипуляции |
| Выпустите воздух из резинового баллона нажатием руки и наберите воду. | |
| Смажьте наконечник вазелином. | Облегчение введения наконечника в прямую кишку |
| Выпустите из баллончика оставшийся воздух. | Предупреждение введения воздуха в прямую кишку |
| Левой рукой раздвиньте ягодицы, резиновый баллон возьмите в правую руку так, чтобы наконечник находился между 2 и 3 пальцами, а большой палец придерживал дно; правой рукой введите наконечник легкими вращательными движениями в анальное отверстие на глубину наконечника, вначале в сторону пупка, затем параллельно крестцу; медленно введите раствор в кишечник | Обеспечение возможности проведения манипуляции |
| Не разжимая баллона, извлеките наконечник. | Предотвращение всасывания воды обратно в баллончик |
| Свободной рукой сожмите ягодицы ребенку и подержите так 5-8 мин. | Разжижение каловых масс |
| После дефекации подмойте ребенка | Обеспечение личной гигиены |
| Поместите баллон в дезинфицирующий раствор | Обеспечение инфекционной безопасности |
Примечание:детям до года воду следует подогревать до 28-300, старшим детям - 20-220. Детям до 5 лет используют резиновый баллончик, после 5 лет – кружку Эсмарха.
Объем очистительной клизмыДо 6 мес. - 30 мл (баллон №1) 6 месяцев - 50 мл 12 месяцев - 150 мл (баллон №3) 2 года - 200 мл 3 года - 300 мл 4 года - 400 мл 5 лет - 500 мл 10 лет - 1 литр
2вопрос –СУ при рахите – это заболевание раннего возраста Полиэтиологическое заболевание , связанное с нарушением фосфорно-кальциевого обмена , приходится на первые месяцы и годы жизни ,когда идет интенсивный рост костной ткани. ОСНОВНАЯ ПРИЧИНА- дефицит вит Д и незрелость кальциевой регулирующей системы.
1- ФАКТОРЫ ПРЕДРАСПОЛАГАЮЩИЕ К РАХИТУ- возраст матери(моложе 17 и старше 35), токсикозы берем-ти, экстрагенитальная патология берем-й (ЖКТ,почки) ,дефекты пит-я во время берем-ти ,лактация(дефицит белка,кальция, фосфора,вит-в В1,В2, В6,)несоблюдение режима дня, осложенные роды, неблагоприятные социально- экономические условия. РОЖДЕНИЕ РЕБ-КА- больш риск с июня-декабрь.,недоношенность, масса при рождении более 4кг.,большая прибавка в весе первые 3 мес. ,вскармливание сцеженным и долго стоявшим грудным молоком ,раннее искусственное смешанное вскармливание , мало на свежем воздухе, недостаточный двигательный режим, отсут массажа, гимнастики,перинатальное повреждение ЦНС, забол-я печени, почек, кожи,ЖКТ, ОРВИ, противосудорожные лв, кортикостеройды, близнецы. ЭКОЛОГИЧЕСКИЕ УСЛОВИЯ (север) ,экология
2- Механизм развития – основной физиологической функцией вит Д и его метаболитов явл-ся поддержание гомеостаза кальция и фосфора в организме ,что необходимо для нормального созревания костной тк., обменных и физиологич процессов, наибольш биол-я активность вит Д3 (живот происхождения ) – холекальциферол ,и вит Д2 (растит происх-я) – эргокальциферол
3- ПУТИ ПОСТУПЛЕНИЯ В ОРГАНИЗМ – с пищей, в коже под дейст-м УФО ,Одна часть вит Д и его метаболитов поступает через кишечник , где фиксируется в жировых тк и мышцах- резервная форма, другая часть – в печень . При недостаточности вит Д – в организме циркулирует кальций в ионизированном сост-и - включается второй регулятор паратгормон (паратиреойдный гормон- производимый паращитовидными железами ) способствующий усвоению кальция в плазме крови в костную тк – в рез-те кальций в крови пониж и начин включатся третий гормон кальцитонин (пептидный гормон )который явл-ся антогонистом паратгормона , он старается поддерживать уровень кальция в крови .
4- КЛИНИКА- по периодам- 1. Начальный период- первые признаки возникают на 3-4 мес (бывает на 1м)НЕСПЕЦИФИЧЕСКИЕ КЛИНИЧЕСКИЕ СИМПТОМЫ – обуславливаются вегетативной дисфункцией : беспокойство, пугливость, повыш возбудимость, вздрагивания при внешних раздражителях( громком шуме,внезапной вспышке света) ,сон поверхностный и тревожный,усиливается потоотделение особенно на коже волосистой части головы и лица . Пот имеет кислый запах и раздражает кожу ,вызывая зуд, появляются участки облысении на затылке .Мышечная гипотония .Появляется податливость швов черепа и краев большого родничка ,намечаются утолщения на ребрах в местах реберно –хрящевых сочленений (рахитические четки). НА РЕНТГЕНОГРАММЕ –костей запястья выявляют незначительное разряжение костной ткани. БИОХИМИЯ- норм-я концентрация кальция и фосфатов ,возможно повышение активности щелочной фосфотазы.ДЛИТ-ТЬ ПЕРИОДА ОТ 2-3 НЕД ДО 2-3 МЕС. 2. ПЕРИОД РАЗГАРА- характеризуется более значительными расстройствами со стороны НС (нарастает мышечная гипотония ) и ОДА .Процессы остеомаляции (размягчения) приводят : увеличение края большого родничка ,размягчению плоских костей черепа (кранеотабес) .Деформация грудной клетки с вдавлением в нижней трети грудины (грудь сапожника), или ее выбухание ( куриная или килевидная) .Характерно О-образное ( реже Х-образное) искривление длинных трубчатых костей. Формируется суженный плоскорахитический таз. В рез-те выражен размягчения ребер возникает углубление по линии прикрепления диафрагмы (харрисонова борозда) Гиперплазия (разрастание) остиойдной тк , проявляется образованием гипертрофированных лобных и теменных бугорков ,утолщением в области запястий ,реберно-хрящевых сочленений и межфаланговых суставов пальцев рук с образованием так называемых (браслеток) , (рахитических четок), ( нитей жемчуга) .НА РЕНТГЕНОГРАММАХ – остеопороз трубчатых костей ,края размыты. Отчетливо выражены гипофосфатемия ,умеренная гипокальциемия, повыш активность щелочной фосфотазы. ИЗМЕНЕНИЯ СО СТОРОНЫ ССС- ДЫХАНИЯ- КРОВЕТВОРНОЙ СИСТЕМЫ- ИММУННОЙ .
5- ПЕРИОД РЕКОНВАЛЕСЦЕНЦИИ- клинические и лабораторные исследования – обратное развитие ( самоизлечение и лечение)
6- ПЕРИОД ОСТАТОЧНЫХ ЯВЛЕНИЙ- старше 2-3 лет ,остаточные деформации скелета и мышечная гипотония могут длительно сохранятся.
7- 1 степень тяжести- слабовыражен призн – ЦНС, вегетат-я сист ,мышечная и костная, податливость краев БР, уплощение затылка, четки, общее сост-е страдает мало. 2 степень- умеренно выраж изменения – страдает 2-3 отд костного скелета , дых сист, анемия, ЖКТ, увелич печень, селезенка, нар сон, эмоции. 3 степень – выраженные изменения - всех систем и органов , отставание в НПР, сроках зубов, повышена гиперестезия, деформация.
8- Течение 1 )острое – быстрое нарастание симптомов , преобладание остеомаляции над гиперплазией .С большой массой тела и быстро растущие . 2) подострое- более медленная остеомаляция ,преобладание гиперплазии, дети с гипотрофией. РЕЦЕДИВИРУЮЩЕЕ ТЕЧЕНИЕ ,ПЕРИОДАМИ.
9- ЛЕЧЕНИЕ РАХИТА : комплексное, длительное и направленное на устранение вызвавших его причин. Рациональное вскармливание, организация режима, соответствующего возрасту ребенка, длительное пребывание на свежем воздухе с достаточной инсоляцией, лечебную гимнастику и массаж, закаливание, лечение сопутствующих заболеваний. Лечебные ванны – хвойные, солевые, череда, мята, подорожник. Специфическое лечение рахита назначает врач, желательно в стационаре, включает назначение витамина Д, препаратов кальция и фосфора.
Витамин Д от 2000-5000 ЕД в сутки в зависимости от тяжести, 30-45 дней затем профилактические дозы по 500 ЕД. Так же назначают витамины С,В,А,Е, глицерофосфат, Са и др., цитратные смеси (натрий входит), яичная скорлупа с раствором лимонной кислоты 1 к 4, 3-4 недели.
Аспаркам, Панангин, Оротат Калия.
Профилактика рахита :
1. Антенатальная профилактика рахита включает полноценное питание беременной, длительные прогулки на свежем воздухе, занятия физкультурой, постоянный прием комплекса витаминов для беременных с микроэлементами (прегнавит). Витамин Д индивидуально с 28 недели, 1-2 курса УФО (группам риска гипертония, сахарный диабет, ревматизм, поздний гестоз).
2. Постоянная профилактика - бывает неспецифическая (ЗОЖ) и специфическая всем здоровым доношенным детям с 1-2 месяцев жизни витамин Д ежедневно по 400-500 ЕД в сутки ( осень, зима, весна). До двух лет по показаниям, особенно детям из группы риска ( недоношенные, маловесные). ЛС: водный раствор Д3 ( холекальциферол), масленый раствор Д2 ( эогокальциферол) нативные витамины, аналоги структурные тахистин, оксидивит, альфакальцидол, кальцитриол.
13 билет 1вопрос- внутрикожн иньекц Цель: лечебная или диагностическая.
Показания:1. Туберкулинодиагностика - реакция Манту - является основным методом активного раннего выявления туберкулеза у детей и подростков. Проводится ежегодно до 18 лет. Вводится 1 доза туберкулина — 2 ТЕ, содержащиеся в 0,1 мл препарата.) Характеристика игл, шприцев для в/к инъекций:Длина иглы: 15 ммСечение: 0,4 мм Объем шприца:1 мл Место инъекции для диагностических целей - передняя поверхность предплечья. Оснащение: Стерильно: лоток с марлевыми туфиками или ватными шариками, пинцет, шприц туберкулиновый, спирт 70%, перчатки. Нестерильно: ножницы, кушетка или стул, ёмкости для дезинфекции игл, шприцев, перевязочного материала Алгоритм выполнения: 1. Объясните пациенту ход проведения манипуляции, получите от него согласие.2. вымойте руки на гигиеническом уровне и наденьте стерильные перчатки. 3. Наберите диагностический (лекарственный) препарат, выпустите из шприца воздух. 4. Обработайте место инъекции 70% спиртом двукратно, делая мазки в 1-ом направлении. 5. Возьмите в правую руку шприц. 6. Левой рукой натяните кожу в месте инъекции. 7. После полного высыхания спирта кожи введите в кожу только конец иглы, держа иглу срезом вверх, почти параллельно коже (угол 5°) 8. Перенесите на поршень левую руку и, надавливая на него, введите препарат. 9. Извлеките иглу, коснитесь места инъекции сухой стерильной ватой. Не прижимать и не тереть! 10. Сбросьте одноразовый шприц и иглу в ёмкости c дез раствором 11. Снять перчатки, поместить в ёмкость с дезинфицирующим раствором. 12. Вымыть руки, осушить. Примечание. При правильной технике в месте введения образуется плотная, белая папула.
Вопрос- СП при ЖДА
Патология кроветворение, связанная с недост-ю железо в организме.Характеризуется замедлением образов гемог и соответственно эритроцитов, ответственных за транспорт кислорода. Сопровождается трофическим оргонов и ткани.
Причины этого заболевания -недостаток железа в потребляемой пищи, нарушение всасывания его в кишечнике при каких-либо хронических заболеваниях, нарушение транспор-ки ионов железа в красный костный мозг.К факторам, способствующим развитию ЖДА можно отнести повышенное потребление и ускоренную утилизацию железа напимер при беременности
ЭТИОЛОГИЯ - заболевание ЖКТ особенно те которые сопровождаются хронической кровопотери - ЯБЖ,рак желудка, кишечные гастриты не спецеф-е язв калиты, энтериты(восп заб) резекция тонкого кишечника (панкреатит), нарушение усвоение железа, врожденный дефецит железа, нарушение транспорта железа следствие дефицита трансферина.
КЛИНИКА- повыш устой серцебиение, сонливость извращение вкуса (склонность к употреблению мела глины з.порошка ,трофические изменения кожи, слизистых, ломкость, уплотнение ногтей ложкообразная вогнутость в верх.
ОБ-НО- бледность кожи, слизистых. В рот пол могут быть явления стоматита, красного языка, трещины в уголках рта. ССС- отдышка при физ нагр, серцебиение, сонливлсть пониженное АД, тоны сердца приглушённые систолический шум во всех точках аускультации. ОАК- понижен гемоглобин микроанизоцитоз пойкилоцитоз, лейкоциты-норм или несколько повышены, пониженное СОЭ значительно понижен гемоглобин. БИОХИМИЯ- железо снижено 7,2-10,8 ммоль\ на литр (норма 12,5-30,4).
ЛЕЧЕНИЕ – лудше продукты животного происхождения(мясо печень почки говодина телятина яйца рыба овсянка гречка белые грибы бобовые яблоки персики изюм чернослив) железосодержащие препараты- двухволентное железо 100-300 мл ферраградумед, дурулебс, сорбифер. Гемостебулин- в состав препарата входит аскорбиновая кислота, что бы лудше усваивались рекамендованно принимать до еды лечение 2-3 недели.Если не помогают таблетки парантеральные препараты феррумлек велофер в\м в\в. Присвоевременно и эффективно начатом лечении прогноз обычно благоприятный.
ПРОФИЛАКТИКА- заключается в изменение рациона в меню вводят продукты богатые железом(мясо телятины). Всасыв усвоен железа зависит и в наличии микроэлиментов и витамином, в особенности В12. Людям находящимся в гр – риска(беременные пожелые и дети) необходим прафилоктический прием препаратов железа 1-2 раза в год. Прогноз железодефицитной анемии благоприятный- своевременная и адекватная терапия приводят к полному восстановлению уровня гемоглабина и железа.
19билет1вопрос гипотермический пакет
Область применения:
Медицинский охлаждающий пакет используется в лечебных целях для создания холодного компресса при перегреве, ушибах, растяжениях, укусах насекомых и т.д.
Способ применения гипотермического пакета:
1) Положить на ровную плоскую поверхность
2) Надавить рукой с усилием, разрывая внутренний пакет-вкладыш
3) Встряхнуть и смять для лучшего смешения компонентов, дождаться охлаждения
4) По возможности обернуть чем-то мягким (куском материи, марлей, бинтом) и приложить к пострадавшему месту
2вопросСП при ветряной оспе
Ветряная оспа или ветрянка - острое вирусное заболевание. Оно проявляется лихорадкой, умеренной интоксикацией и папуловезикулезной сыпью на коже и слизистых оболочках. Передаётся ветрянка воздушно-капельным путём. Заболеваемость ветряной оспой высокая, возрастает в зимний и весенний период.
Ветряная оспа относится к высококонтагиозным (заразным) заболеваниям. Для заражения достаточно кратковременного отдалённого контакта с больным
Иммунитет вырабатывается стойкий, пожизненный. Повторные заболевания ветрянкой очень редки. Летальность низкая.
Возбудитель ветрянки
Вирус варицелла-зостер из семейства герпетических и есть самый главный виновник ветряной оспы, он летучий, неустойчивый, быстро погибает во внешней среде.
Инкубационный период ветряной оспы продолжительностью 11-21 день, продромальный период - 0-1 день, период разгара болезни и высыпания - 4-7 дней, за ним идет период выздоровления (реконвалесценции).Продромальный период при ветрянке часто вообще отсутствует, и заболевание возникает остро с появлением ветряночной сыпи.
Период высыпаний может сопровождаться выраженными симптомами интоксикации и повышением температуры тела (до 38°С). Сыпь обычно появляется с первого или второго дня болезни. Подсыпания могут появляться на протяжении пяти дней. При этом часто повышением температуры тела сопровождается каждое новое подсыпание.
Показания
· Введение медикаментов.
· Местная анестезия (инфильтрационная).
Противопоказания
Любые поражения кожи в месте предполагаемой инъекции.
Ранее имевшая место аллергическая реакция на препарат
Оснащение
· Антисептик.
· Стерильные шарики.
· Шприц 2-5 мл.
· Необходимый препарат.
Подкожные инъекции производят иглой самого малого диаметра на глубину 15 мм и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на нее вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
- наружная поверхность плеча; - подлопаточная область;
- передненаружная поверхность бедра; - переднебоковая поверхность брюшной стенки.
В этих местах кожа легко захватывается в складку )и отсутствует опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
· в места с отечной подкожно-жировой клетчаткой;
· в уплотнения от плохо рассосавшихся предыдущих инъекций.
Осложнения и их устранение
- При попадании в сосуд. Прижать место инъекции шариком на 5 –10 мин.
- Инфицирование возможно при нарушении асептики. Обработать место инъекции антисептиком. Наложить «полуспиртовой» компресс.
- При образовании флегмоны в месте инъекции показано оперативное лечение
.2вопрос- СП при гельминтозах у дет. Профилактика аскаридоза и энтеробиоза.
1. При выявлении энтеробиоза необходимо обследовать и лечить всех контактных.
2. Соблюдать правила личной гигиены, мыть руки перед едой и после посещения туалета.
3. Обследовать всех детей, вновь поступающих в детские учреждения или после летних отпусков.
4. Ежедневно проводить влажную уборку помещений.
5. Прививать гигиеническую культуру детям с раннего возраста.
6. Постоянно проводить санитарно-просветительную работу среди родителей и детей.
Возможные проблемы пациента:
· Нарушение питания из-за диспепсических явлений
· Дискомфорт, связанный с зудом в области перианальных складок
· Нарушение сна
· Боли в животе
· Нарушение физиологических отправлений
· Дискомфорт, связанный с аллергическими реакциями (кожная сыпь, зуд, отечность тканей и т.д.)
· Недостаточные гигиенические навыки
· Дефицит самоухода
· Риск развития осложнений
Возможные проблемы родителей:
· Дефицит знаний о заболевании, прогнозе и профилактических мероприятиях
· Неадекватная оценка состояния ребенка
· Недоверие к проводимому лечению
· Риск заражения всех членов семьи
· Низкая санитарно-гигиеническая культура
Сестринские вмешательства:
1. Своевременно информировать родителей и ребенка о возможных причинах возникновения заболевания, клинических проявлениях, помочь осознать необходимость соблюдения санитарно-гигиенических мероприятий для предупреждения заболевания и самозаражения (при энтеробиозе).2.. Убедить пациента и членов его семьи систематически проводить санитарно-гигиенические мероприятия:· Научить детей регулярно и правильно мыть руки с мылом· Чаще проводить смену нательного и постельного белья, при этом стараться его не трясти, а аккуратно складывать и хранить до стирки в специальном закрытом контейнере (при энтеробиозе)· Тщательно мыть овощи и фрукты перед едой, пить только кипяченую воду· Следить за чистотой нательного и постельного белья, предметов домашнего обихода, игрушек3. При проведении дегельминтизации рекомендовать ребенку легко усвояемую полужидкую пищу с ограничением жиров, но при этом увеличить количество животного и растительного белка. Увеличить объем вводимой жидкости в виде слабощелочной дегазированной минеральной воды, отвара шиповника. Увеличить в пищевом рационе содержание витаминов и минеральных солей за счет соков, свежих фруктов и овощей. Всю пищу подавать в теплом виде.4. Обеспечить ребенка полноценным питанием, при нарушении аппетита предлагать любимые блюда, уделять внимание эстетической сервировке стола.5. Контролировать прием антигельминтных препаратов, оценивать эффективность проводимой терапии, своевременно сообщать врачу о побочных эффектах.6. Своевременно обследовать всех контактных членов семьи на гельминтоз.7. Рекомендовать тщательное мытьё игрушек, предметов ухода, детской мебели мыльно-содовым раствором, проводить ежедневно влажную уборку помещений, регулярно чистить пылесосом мягкую мебель, мягкие игрушки и ковровые покрытия.8. Обучить родителей подготовке ребенка к обследованию на энтеробиоз и технике сбора кала для исследования на яйца гельминтов, правилам доставки материала в лабораторию.
Вакцинация и ревакцинация
Вакцинация бывает как однократной (корь, паротит, туберкулез), так и многократной (полиомиелит, АКДС). Кратность говорит о том, сколько раз необходимо получить вакцину для образования иммунитета.
Ревакцинация - мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации.
2вопрос- периоды детского возраста . Выделяются следующие периоды:
период новорожденности (до отпадения пуповины);
грудной возраст (до одного года);
период молочных зубов (с одного года до 6—7 лет);
период старшего детства (с 8 до 11 лет);
период полового созревания (12—17 лет).
На специальном Международном симпозиуме по возрастной периодизации (Москва, 1965) была предложена и утверждена схема возрастной периодизации, по которой период созревания разделен на несколько этапов:
новорожденный — от 1 до 10 дней;
грудной возраст — от 10 дней до 1 года;
раннее детство — от 1 года до 3 лет;
первое детство — от 4 до 7 лет;
второе детство:
мальчики — от 8 до 12 лет;
девочки — от 8 до 11 лет;
подростковый возраст:
мальчики — от 13 до 16 лет;
девочки — от 12 до 15 лет;
юношеский возраст:
юноши — от 17 до 21 года;
девушки — от 16 до 20 лет.
Для работы с детьми наиболее целесообразным считается такое деление развития ребенка на периоды, при котором учитывается совокупность его анатомо-физиологических особенностей и условий жизни, воспитания и обучения.
Различают возрастные периоды: период новорожденности (первые две-три недели жизни); грудной возраст (до года); преддошкольный, или ясельный, возраст (от 1 до 3 лет); дошкольный возраст (от 3 до 7 лет); школьный возраст: младший (от 7 до 10 лет), средний (от 11 до 14 лет), старший — подростковый (от 14 до 18 лет).
22билет 1вопрос- применение грелки цель:Обеспечить нормальную t ° тела новорожденного недоношенного ребенка
Оснащение:1)резиновые грелки - 3 шт.
2) вода t °+55°+65°С
3) пеленки – 3 шт
4) одеяло или теплая пеленка
5) термометр
1. Объяснить маме цель и ход прове дения процедуры.
2. Подготовить оснащение.
3. Обработать руки гигиеническим способом.
4. Заполнить грелку горячей водой t °+55°+65оС на 2/3 объема
5. Вытеснить воздух из грелки, нажав на нее рукой и плотно закрыть пробку.
6. Перевернуть грелку горловиной вниз и убедиться в ее герметичности.
7. Аналогичным способом пригото вить еще 2 грелки.
8. Обернуть каждую грелку пеленкой, сложенной в 4 слоя.
9. Уложить грелки на расстояние при мерно 2 см от ребенка, завернутого в пеленки: две – по бокам туловища, одна – у ног ребенка.
10. Накрыть ребенка одеялом (t под одеялом должна быть не менее +28°+30°С), под одеяло положить термометр.
11. Смену воды в грелках проводить по мере остывания ее, обязательно поочередно.
12. Убрать термометр, промыть его под проточной водой и вытереть насу хо салфеткой. Поместить в футляр.
13. Вылить из грелок воду, обработать их наружную поверхность дезраствором.
14. Вымыть руки и осушить
2вопрос.определение ЧДД у дет разного возраста Оснащение:Секундомер или часы с секундной стрелкой, температурный лист, ручка.
Подготовка к манипуляции:
1. Объяснить маме ход манипуляции, получить информированное согласие.
2. Провести санитарную обработку рук. осушить.
3. Раздеть ребёнка до пояса.
Выполнение манипуляции:
1. Отвлечь ребёнка.
2. Положить руку исследователя на живот или грудную клетку ребёнка (в зависимости от возраста).
3. Считать количество экскурсий живота или грудной клетки во время вдоха в течение 1 минуты.
4. Оценить частоту дыхания у ребенка.
5. Одеть ребёнка.
Завершение манипуляции:
1. Вымыть и осушить руки.
2. Записать результат в температурный лист.
Примечание:у новорождённых и грудных детей ЧДД подсчитывают с помощью стетоскоп, раструб которого держат около носа ребёнка.

Группа здоровья у детей
К ней относятся дети не имеющие отклонений по всем критериям оценки здоровья, с нормальным психическим и физическим развитием, которые редко болеют и в момент обследование совершенно здоровы. Также к этой группе относятся дети, которые имеют единичные врожденные дефекты развития, которые не требуют коррекции и не влияют на общее состояние здоровья ребенка.
Группа здоровья у детей
Эту группу составляют здоровые дети, но имеющие небольшой риск развития хронических заболеваний. Среди второй группы здоровья выделяют 2 подгруппы детей:
3. Подгруппа «А» включает в себя здоровых детей, которые имеют тяжелую наследственность, во время беременности или в процессе родов были какие-либо осложнения;
4. Подгруппа «Б» включает детей, которые часто болеют (более 4 раз в год), имеют некоторые функциональные отклонения с возможным риском развития хронических заболеваний.
Среди отклонений данной группы выделяют: многоплодная беременность, недоношенность или переношенность, внутриутробное инфицирование, низкая или избыточная масса тела при рождении, гипотрофия 1 ст., рахит, аномалии конституции, частые острые заболевания и т.д.
Группа здоровья у детей
К этой группе относятся дети имеющие хронические заболевания или врожденную патологию с редким проявлением легкого обострения, которое не сказывается на общем самочувствие и поведении ребенка. Такими заболеваниями считаются: хронический гастрит, хронический бронхит, анемия, пиелонефрит, плоскостопие, заикание, аденоиды, ожирение и т.д.
Группа здоровья у детей
Данная группа объединяет детей с хроническими заболеваниями и врожденной патологией, которые после стадии обострения приводят к длительным нарушениям самочувствия и общего состояния здоровья ребенка. К таким заболеваниям относятся: эпилепсия, тиреотоксикоз, гипертоническая болезнь, прогрессирующий сколиоз.
Группа здоровья у детей
Эту группу составляют дети имеющие хронические заболевания или тяжелые пороки развития с существенно сниженными функциональными возможностями. Это дети, которые не ходят, имеют инвалидность, онкологические заболевания или другие тяжелые состояния.
Группа здоровья — это показатель, который может меняться у детей с возрастом, но, к сожалению, обычно только в сторону ухудшения
.2вопрос измерен АД у дет 1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Рука ребенка, на которую накладывают манжету, должна быть в удобном, расслабленном положении и находиться на уровне cepдца. Ребенок может лежать в постели или сидеть, положив руки на стол.
3. Подобрать манжету (по ширине) в зависимости от возраста ребенка.
Размеры манжеток для детей разного возраста:
- до 1 года — 3,5-7 см,
- до 2 лет — 4,5-9 см,
- до 4 лет — 5,5-11 см,
- до 7 лет — 6,5-13 см,
- до 10 лет — 8,5-15 см,
- после 10 лет — стандартный размер.
4. Взять манжету и наложить ее на плечо так, чтобы ее нижний край был на 2,5 см выше локтевого сгиба. Между манжеткой и рукой должно быть пространство равное 2см.
5. Вставить ушные трубки стетоскопа в уши.
6. Пропальпировать пульс на локтевой артерии и к этому месту, без значительного давления, приложить стетоскоп.
7. Закрыть клапан на нагнетателе воздуха, поворачивая его по часовой стрелке. Сжимая нагнетатель воздуха, накачивать манжету, прослушивая пульс стетоскопом. После того как пульс не будет слышен, накачать манжету еще на 30 мм рт. ст.
8. Медленно приоткрывая воздушный клапан, поворачивая его против часовой стрелки, стравливать давление в манжете. Следить за тем, чтобы давление в манжете падало со скоростью 2-4 мм рт. ст. в секунду. Одновременно внимательно слушайте пульс.
9. Как только станут слышны слабые постукивания, считать показания сфигмоманометра — этосистолическое (мах) АД.
10. Давление в манжете продолжит падать с той же скоростью (2-4 мм рт. ст. в сек.). Пульс слышен, но звуки будут изменяться. В отличие от первых резких ударов, они станут более мягкими, похожими на шуршание. В тот момент, когда пульс практически перестанет улавливаться, считать показания сфигмоманометра — это диастолическое (мин) АД.
ЗАПОМНИТЕ! ПРИ НЕОБХОДИМОСТИ ПОВТОРНОГО ИЗМЕРЕНИЯ КРОВООБРАЩЕНИЕ В РУКЕ ДОЛЖНО ВОССТАНОВИТЬСЯ. Повторное измерение можно проводить только через 20-30 мин.
10. Сравнить данные с возрастной нормой.
11. Провести дезинфекцию фонендоскопа, тонометра.
12. Зафиксировать данные артериального давления в «Истории развития ребенка» или в листке сестринского наблюдения.
вопрос- национальн календарь проф прививок
| Возраст | Наименование прививки | Вакцинация и ревакцинация | Примечание |
| Новорожденные (в первые 24 часа жизни) перед прививкой БЦЖ | Гепатит В | Первая вакцинация | Вакцинации против вирусного гепатита В проводится по схеме 0-1-6 (1 доза - в момент начала вакцинации, 2 доза - через 1 месяц после 1 прививки, 3 доза - через 6 месяцев от начала иммунизации) новорожденным и всем детям, не относящимся к группам риска. Вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 группе риска: родившиеся от матерей носителей HBsAg; больных вирусным гепатитом B или перенесших вирусный гепатит B в третьем триместре беременности; не имеющих результатов обследования на маркеры гепатита B; наркозависимых, в семьях, в которых есть носитель HBsAg или больной острым вирусным гепатитом B и хроническими вирусными гепатитами. |
| Новорожденные (3-7 дней) | Туберкулез | Вакцинация | Вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ-М; вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ в субъектах Российской Федерации с показателями заболеваемости, превышающими 80 на 100 тыс. населения, а также при наличии в окружении новорожденного больных туберкулезом. |
| 1 месяц | Гепатит В | Вторая вакцинация | по схеме 0-1-6 и по схеме 0-1-2-12 детям из групп риска |
| 2 месяца | Гепатит В | Третья вакцинация | по схеме 0-1-2-12 детям из групп риска |
| 3 месяца | Дифтерия, коклюш, столбняк | Первая вакцинация | |
| 3 месяца | Полиомиелит | Первая вакцинация | Вакцинация против полиомиелита проводится инактивированной (убитой или неживой) вакциной против полиомиелита (ИПВ) трехкратно всем детям первого года жизни. |
| 3 месяца | Гемофильная инфекция | Первая вакцинация | С иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания Hib-инфекцией; с онкогематологическими заболеваниями и/или длительно получающие иммуносупрессивную терапию; ВИЧ-инфицированным или рожденным от ВИЧ-инфицированных матерей; находящимся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санитарно-оздоровительные учреждения). Примечание. Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 месяцев состоит из 3 инъекций по 0,5 мл с интервалом 1 - 1,5 месяца. Для детей, не получивших первую вакцинацию в 3 месяца, иммунизация проводится по следующей схеме: для детей в возрасте от 6 до 12 месяцев из 2 инъекций по 0,5 мл с интервалом в 1 - 1,5 месяца для детей от 1 года до 5 лет однократная инъекция 0,5 мл |
| 4,5 месяца | Дифтерия, коклюш, столбняк | Вторая вакцинация | |
| 4,5 месяца | Полиомиелит | Вторая вакцинация | Проводится инактивированной (убитой или неживой) вакциной. |
| 4,5 месяца | Гемофильная инфекция | Вторая вакцинация | Получившим первую вакцинацию в 3 месяца. |
| 6 месяцев | Дифтерия, коклюш, столбняк | Третья вакцинация | Получившим первую и вторую вакцинацию в 3 и 4 месяца. |
| 6 месяцев | Полиомиелит | Третья вакцинация | Проводится живой вакциной. |
| 6 месяцев | Гепатит В | Третья вакцинация | По схеме 0-1-6 всем детям |
| 6 месяцев | Гемофильная инфекция | Третья вакцинация | Получившим первую и вторую вакцинации в 3 и 4,5 месяца. |
| 12 месяцев | Гепатит В | Четвертая вакцинация | По схеме 0-1-2-12 детям из групп риска |
| 12 месяцев | Корь, краснуха, паротит | Вакцинация | |
| 18 месяцев | Дифтерия, коклюш, столбняк | Первая ревакцинация | |
| 18 месяцев | Полиомиелит | Первая ревакцинация | Проводится живой вакциной. |
| 18 месяцев | Гемофильная инфекция | Ревакцинация | Однократно детям, привитым на первом году жизни. |
| 20 месяцев | Полиомиелит | Вторая ревакцинация | Проводится живой вакциной. |
| 6 лет | Корь, краснуха, паротит | Ревакцинация | |
| 6-7 лет | Дифтерия, столбняк | Вторая ревакцинация | |
| 7 лет | Туберкулез | Ревакцинация | Не инфицированным микобактериями туберкулёза туберкулиноотрицательным детям. |
| 14 лет | Дифтерия, столбняк | Третья ревакцинация | |
| 14 лет | Туберкулез | Ревакцинация | Не инфицированным микобактериями туберкулёза туберкулиноотрицательным детям. В субъектах Российской Федерации с показателями заболеваемости туберкулезом, не превышающими 40 на 100 тыс. населения, ревакцинация против туберкулеза в 14 лет проводится туберкулиноотрицательным детям, не получившим прививку в 7 лет. |
| 14 лет | Полиомиелит | Третья ревакцинация | Проводится живой вакциной. |
| Взрослые от 18 лет | Дифтерия, столбняк | Ревакцинация | Каждые 10 лет от момента последней ревакцинации |
| Дети от 1 года до 18 и девушки от 18 до 25 | Краснуха | Детям от 1 года до 18 лет, не болевшим, не привитым, привитым однократно против краснухи, девушкам от 18 до 25 лет, не болевшим, не привитым ранее. | |
| Дети от 15 до 17 лет включительно. | Корь | Не привитым ранее, не имеющим седений о привиках против кори и не болевшим корью ранее проводится двукратно с интервалом не менее 3-х месяцев. | |
| Дети с 6 месяцев, учащиеся 1 - 11 классов | Грипп | Ежегодно. |
Вакцинация и ревакцинация
Вакцинация бывает как однократной (корь, паротит, туберкулез), так и многократной (полиомиелит, АКДС). Кратность говорит о том, сколько раз необходимо получить вакцину для образования иммунитета.
Ревакцинация - мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации
2билет 1вопрос- определение ЧДД у дет разного возраста Оснащение:Секундомер или часы с секундной стрелкой, температурный лист, ручка.
Подготовка к манипуляции:
1. Объяснить маме ход манипуляции, получить информированное согласие.
2. Провести санитарную обработку рук. осушить.
3. Раздеть ребёнка до пояса.
Выполнение манипуляции:
1. Отвлечь ребёнка.
2. Положить руку исследователя на живот или грудную клетку ребёнка (в зависимости от возраста).
3. Считать количество экскурсий живота или грудной клетки во время вдоха в течение 1 минуты.
4. Оценить частоту дыхания у ребенка.
5. Одеть ребёнка.
Завершение манипуляции:
1. Вымыть и осушить руки.
2. Записать результат в температурный лист.
Примечание:у новорождённых и грудных детей ЧДД подсчитывают с помощью стетоскоп, раструб которого держат около носа ребёнка. 
2 вопрос-- периоды детского возраста . Выделяются следующие периоды:
период новорожденности (до отпадения пуповины);
грудной возраст (до одного года);
период молочных зубов (с одного года до 6—7 лет);
период старшего детства (с 8 до 11 лет);
период полового созревания (12—17 лет).
На специальном Международном симпозиуме по возрастной периодизации (Москва, 1965) была предложена и утверждена схема возрастной периодизации, по которой период созревания разделен на несколько этапов:
новорожденный — от 1 до 10 дней;
грудной возраст — от 10 дней до 1 года;
раннее детство — от 1 года до 3 лет;
первое детство — от 4 до 7 лет;
второе детство:
мальчики — от 8 до 12 лет;
девочки — от 8 до 11 лет;
подростковый возраст:
мальчики — от 13 до 16 лет;
девочки — от 12 до 15 лет;
юношеский возраст:
юноши — от 17 до 21 года;
девушки — от 16 до 20 лет.
Для работы с детьми наиболее целесообразным считается такое деление развития ребенка на периоды, при котором учитывается совокупность его анатомо-физиологических особенностей и условий жизни, воспитания и обучения.
Различают возрастные периоды: период новорожденности (первые две-три недели жизни); грудной возраст (до года); преддошкольный, или ясельный, возраст (от 1 до 3 лет); дошкольный возраст (от 3 до 7 лет); школьный возраст: младший (от 7 до 10 лет), средний (от 11 до 14 лет), старший — подростковый (от 14 до 18 лет).
3билет 1вопрос- определение Р у дет разн возр
Оснащение:Секундомер или часы с секундной стрелкой, температурный лист, ручка.
Подготовка к манипуляции:
1. Объяснить маме или ребёнку ход предстоящей манипуляции.
2. Получить согласие мамы или пациента.
3. Провести санитарную обработку рук.
|4. Придать положение пациенту «сидя» или «лёжа».
Выполнение манипуляции:
1. Положить 11, III, IV пальцы на область лучевой артерии, 1 палец должен находиться со стороны тыла кисти.
2. Прижать слегка артерию и почувствовать пульсацию артерии.
3. Взять часы или секундомер.
4. Подсчитать количество сокращений за 1 минуту в покое.
Завершение манипуляции:
1. Вымыть и осушить руки.
2. Записать результат в температурный лист.
Примечание:
1. У детей до 1 года пульс определяют на височной, сонной артерии, у детей старше 2-х лет - на лучевой.
2. Кисть и предплечье при подсчёте пульса не должны быть «на весу 
2вопрос- 1вопрос группы здоровья детей дети распределяются на пять групп.
Группа здоровья у детей
К ней относятся дети не имеющие отклонений по всем критериям оценки здоровья, с нормальным психическим и физическим развитием, которые редко болеют и в момент обследование совершенно здоровы. Также к этой группе относятся дети, которые имеют единичные врожденные дефекты развития, которые не требуют коррекции и не влияют на общее состояние здоровья ребенка.
Группа здоровья у детей
Эту группу составляют здоровые дети, но имеющие небольшой риск развития хронических заболеваний. Среди второй группы здоровья выделяют 2 подгруппы детей:
1. Подгруппа «А» включает в себя здоровых детей, которые имеют тяжелую наследственность, во время беременности или в процессе родов были какие-либо осложнения;
2. Подгруппа «Б» включает детей, которые часто болеют (более 4 раз в год), имеют некоторые функциональные отклонения с возможным риском развития хронических заболеваний.
Среди отклонений данной группы выделяют: многоплодная беременность, недоношенность или переношенность, внутриутробное инфицирование, низкая или избыточная масса тела при рождении, гипотрофия 1 ст., рахит, аномалии конституции, частые острые заболевания и т.д.
Группа здоровья у детей
К этой группе относятся дети имеющие хронические заболевания или врожденную патологию с редким проявлением легкого обострения, которое не сказывается на общем самочувствие и поведении ребенка. Такими заболеваниями считаются: хронический гастрит, хронический бронхит, анемия, пиелонефрит, плоскостопие, заикание, аденоиды, ожирение и т.д.
Группа здоровья у детей
Данная группа объединяет детей с хроническими заболеваниями и врожденной патологией, которые после стадии обострения приводят к длительным нарушениям самочувствия и общего состояния здоровья ребенка. К таким заболеваниям относятся: эпилепсия, тиреотоксикоз, гипертоническая болезнь, прогрессирующий сколиоз.
Группа здоровья у детей
Эту группу составляют дети имеющие хронические заболевания или тяжелые пороки развития с существенно сниженными функциональными возможностями. Это дети, которые не ходят, имеют инвалидность, онкологические заболевания или другие тяжелые состояния.
Группа здоровья — это показатель, который может меняться у детей с возрастом, но, к сожалению, обычно только в сторону ухудшения
4билет 1вопрос- измерен АД у дет 1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Рука ребенка, на которую накладывают манжету, должна быть в удобном, расслабленном положении и находиться на уровне cepдца. Ребенок может лежать в постели или сидеть, положив руки на стол.
3. Подобрать манжету (по ширине) в зависимости от возраста ребенка.
Размеры манжеток для детей разного возраста:
- до 1 года — 3,5-7 см,
- до 2 лет — 4,5-9 см,
- до 4 лет — 5,5-11 см,
- до 7 лет — 6,5-13 см,
- до 10 лет — 8,5-15 см,
- после 10 лет — стандартный размер.
4. Взять манжету и наложить ее на плечо так, чтобы ее нижний край был на 2,5 см выше локтевого сгиба. Между манжеткой и рукой должно быть пространство равное 2см.
5. Вставить ушные трубки стетоскопа в уши.
6. Пропальпировать пульс на локтевой артерии и к этому месту, без значительного давления, приложить стетоскоп.
7. Закрыть клапан на нагнетателе воздуха, поворачивая его по часовой стрелке. Сжимая нагнетатель воздуха, накачивать манжету, прослушивая пульс стетоскопом. После того как пульс не будет слышен, накачать манжету еще на 30 мм рт. ст.
8. Медленно приоткрывая воздушный клапан, поворачивая его против часовой стрелки, стравливать давление в манжете. Следить за тем, чтобы давление в манжете падало со скоростью 2-4 мм рт. ст. в секунду. Одновременно внимательно слушайте пульс.
9. Как только станут слышны слабые постукивания, считать показания сфигмоманометра — этосистолическое (мах) АД.
10. Давление в манжете продолжит падать с той же скоростью (2-4 мм рт. ст. в сек.). Пульс слышен, но звуки будут изменяться. В отличие от первых резких ударов, они станут более мягкими, похожими на шуршание. В тот момент, когда пульс практически перестанет улавливаться, считать показания сфигмоманометра — это диастолическое (мин) АД.
ЗАПОМНИТЕ! ПРИ НЕОБХОДИМОСТИ ПОВТОРНОГО ИЗМЕРЕНИЯ КРОВООБРАЩЕНИЕ В РУКЕ ДОЛЖНО ВОССТАНОВИТЬСЯ. Повторное измерение можно проводить только через 20-30 мин.
10. Сравнить данные с возрастной нормой.
11. Провести дезинфекцию фонендоскопа, тонометра.
12. Зафиксировать данные артериального давления в «Истории развития ребенка» или в листке сестринского наблюдения.
Дата: 2019-02-02, просмотров: 473.