В органах дыхания в процессе старения происходят существенные морфологические и функциональные изме-нения. После 60 лет появляются дегенеративно-дистрофические изменения костей и мышц грудной клетки. Реберные хрящи теряют эластичность в результате отложения В них солей кальция, уменьшается подвижность реберно-позвоночных суставов. Остеохондроз грудного отдела позвоночника и атрофия длинных мыщц спины приводят к развитию старческого кифоза. Развиваются дистрофические изменения в межреберных мышцах и мышцах диафрагмы. Это приводит, во-первых, к деформации грудной клетки, она приобретает бочкообразную форму; во-вторых, уменьшается подвижность грудной клетки. Все это нарушает легочную вентиляцию (рис. 34).
Трахея в старости смещается вниз до уровня V грудного позвонка, просвет её расширяется, стенка кальцинируется. В бронхах цилиндрический эпителий замещается многослойным плоским, реберные хрящи замещаются костной тканью, бронхиальная мускулатура атрофируется. Вокруг бронхов разрастается соединительная ткань. В результате этого появляются выпячивания стенок брон-
| Часть вторая. Гериатрия в клинике внутренних болезней 208 |
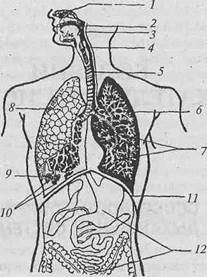
Рис. 34. Система органов дыхания человека: 1— носовая полость; 2 — полость рта; 3 —- носоглотка; 4 — гортань; 5— трахея; 6~ бронхи; 7— бронхиолы; 8— легочная ткань; 9 и 10 — альвеолы; 11 — диафрагма; 12 — желудок и кишечник
хов, неравномерное сужение их просвета, ослабление перистальтики и нарушение дренажной функции бронхов, что предрасполагает к развитию патологических процессов.
Легочная ткань теряет эластичность. Стенки альвеол истончаются, возможны их разрывы. Утолщаются межальвеолярные перегородки из-за разрастания соединительной ткани.
Возрастным изменениям подвергаются и сосуды легких. В легочных артериях, артериолах и венулах развивается фиброз. Уменьшается количество функционирующих капилляров, в их стенке развиваются дистрофические изменения, нарушается проницаемость капилляров. В сочетании с возрастным снижением сердечного выброса это
209
Глава 2. Болезни дыхательной системы
приводит к тому, что уменьшается кровенаполнение сосунов легких.
Морфологические изменения дыхательного аппарата при старении уменьшают жизненную емкость легких (ЖЕЛ). Уменьшение общей емкости легких выражено меньше. Это обусловлено увеличением остаточного объема по мере старения. Увеличение количества воздуха, не участвующего в вентиляции, нарушает ее эффективность, что выявляется при повышенных требованиях к аппарату внешнего дыхания (физические нагрузки, разряжение атмосферы и т. д.).
Несмотря на указанные нарушения, газообмен между легкими и окружающей средой в старости в условиях покоя поддерживается на достаточном уровне. Это объясняется компенсаторными механизмами, развивающимися у пожилых и старых людей, например, учащением дыхания. Однако насыщение артериальной крови кислородом снижается — развивается артериальная гипоксемия. Это объясняется снижением альвеоло-капиллярной диффузии кислорода.
В процессе старения изменяется и нервный аппарат, регулирующий дыхание. Дегенеративно-дистрофические процессы в головном мозгу распространяются и на дыхательный центр. Явление дегенерации наблюдается в ганглиях и нервах в легких. Ослабление регуляции дыхания приводит к снижению приспособления дыхательной функции при физических нагрузках, затрудняется выработка условных дыхательных рефлексов,- учащаются дыхательные аритмии. В старости снижается кашлевой рефлекс, что усугубляет нарушение дренажной функции бронхов.'
В процессе старения формируются приспособительные механизмы, поддерживающие оптимальный для стареющего человека уровень дыхания. Компенсаторным меха-низмом является повышение чувствительности к углекислоте дыхательного центра и сосудистых хеморецепторов. Приспособительное значение имеет и повышение чувствительности ядер гипоталамуса к адреналину и ацетил-холину. Однако приспособительные механизмы в услови-
Часть вторая. Гериатрия в клинике внутренних болезней 210
ях напряженной деятельности стареющего организма легко истощаются и декомпенсируются.
ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит характеризуется хроническим диффузным воспалением слизистой оболочки бронхов с вовлечением более глубоких слоев стенки бронхов и развитием атрофических изменений стенки бронхов.
Это наиболее распространенное хроническое заболевание органов дыхания у людей пожилого и старческого возраста.
Основной причиной хронического бронхита является длительное воздействие на слизистую оболочку бронхов вредных примесей во вдыхаемом воздухе (табачный дым, производственные вредности). Большое значение в развитии хронического бронхита имеют частые острые бронхиты и хронические воспаления верхних дыхательных путей (хронический тонзиллит, ринит, фарингит).
Предрасполагают к развитию хронического бронхита и возрастные изменения бронхолегочного аппарата, приводящие к нарушению дренажной функции бронхов, снижению легочной вентиляции, нарушению ее равномерности. Способствуют развитию хронического бронхита сахарный диабет, и ожирение, а также развивающееся с возрастом снижение общей иммунобиологической реактивности.
Клиническая картина. Диагностика. У большинства больных пожилого и старческого возраста течение хронического бронхита рецидивирующее. Клиническая картина зависит от уровня поражений бронхиального дерева. Хронический бронхит может быть проксимальный (с преимущественным поражением крупных бронхов) и дис-тальный (с преимущественным вовлечением мелких бронхов). При проксимальном бронхите появляется кашель с мокротой с последующим присоединением одышки, свя-
211 Глава 2. Болезни дыхательной системы
занной с обструкцией бронхов. Аускультативно выявляют-ся жесткое дыхание и сухие хрипы низкого тембра. Изолированный дистальный бронхит начинается с появления одышки, к которой позже присоединяется кашель. При аускультации в легких отмечаются сухие свистящие хрипы высокого тембра, особенно на выдохе.
В начальной, стадии хронический бронхит напоминает осгрый. В дальнейшем в холодное время года появляется упорный кашель, который в летнее время почти не беспокоит больного. При прогрессировании болезни кашель с отделением слизисто-гнойной мокроты приобретает постоянный характер, особенно в утренние часы.
Хронический бронхит в пожилом и старческом возрасте может быть обструктивным и необструктивным. При обструктивном бронхите появляется одышка при физической нагрузке; одышка при раздражающих влияниях (выход из теплого помещения на холод, вдыхание табач-. ного дыма, химических раздражителей); надсадный малопродуктивный кашель с отделением небольшого количества мокроты после значительных усилий; удлинение фазы выдоха; сухие свистящие хрипы на выдохе; обструк-тивная эмфизема легких.
Нарушение бронхиальной проходимости связано с утолщением слизистой и подслизистой оболочек бронхов В результате гиперплазии эпителия, слизистых желез, отека и воспалительной инфильтрации. Кроме того, в стенке бронхов разрастается грубая соединительная ткань (фиброзная), что сопровождается не только сужением, но и ряде случаев и полной облитерацией мельчайших бронхов и бронхиол.
По мере прогрессирования хронического бронхита (об-структивного и необструктивного) у пожилых и старых больных появляются симптомы легочной, а в последующем — сердечной недостаточности в связи с формированием легочного сердца.
Дыхательная недостаточность в значительной степени определяет клинику хронического бронхита. Клиническим критерием ее является одышка. Различают три степе-
Часть вторая. Гериатрия в клинике внутренних болезней 212
ни дыхательной недостаточности. При недостаточности
I степени одышка появляется только при значительных
физических нагрузках, цианоза нет, вспомогательная мус
кулатура в акте дыхания не участвует, утомляемость воз
никает быстро.
При недостаточности II степени одышка возникает при. повседневных нагрузках, цианоз нерезкий, выраженная утомляемость, при нагрузке в акт дыхания включается вспомогательная мускулатура. При недостаточности III степени одышка отмечается в покое, цианоз и утомляемость резко выражены, постоянно в дыхании участвует вспомогательная мускулатура.
При обострении хронического бронхита общие признаки воспаления часто отсутствуют. Температурная реакция обычно не отмечается или слабо выражена. Симптомы интоксикации незначительные.
При исследовании крови лейкоцитоз обычно не отмечается. Более постоянным изменением является ускоренная СОЭ.
При рентгенологическом исследований легких выявляются сетчатый пневмосклероз и признаки эмфиземы легких. Возможно выявление крупноячеистой деформации легочного рисунка, связанной с развитием бронхоэктазов. При присоединении пневмонии или ателектаза выявляются очаговые тени.
Функциональные исследования (спирография, пнев-мотахография) позволяют установить наличие и выраженность обструктивных нарушений (снижение односекунд-ного объема форсированного выдоха, коэффициента Тиффно, рост бронхиального сопротивления). Фармакологические пробы позволяют адекватно подобрать брон-холитик.
Осложнениями хронического бронхита у пожилых и старых больных являются очаговая пневмония, образование бронхоэктазов. Наличие хронического воспаления в бронхах является также одной из причин развития рака легких.
213 Глава 2. Болезни дыхательной системы
Лечение. Лечебные мероприятия в период обострения хронического бронхита направлены на: 1) ликвидацию воспалительного процесса в бронхах; 2) улучшение бронхиальной проводимости; 3) борьбу с гипоксией; 4) повышение защитных свойств организма; 5) устранение факторов, обусловливающих развитие заболевания или поддерживающих его течение.
Антибактериальная терапия: основными показаниями
ним назначения антибиотиков в период обострения хро
нического бронхита являются гнойный характер мокроты
И симптомы интоксикации. При бактериологическом ис
следовании бронхиального секрета в период обострения
чаще всего выделяют культуры стрептококка, палочки ин
флюэнцы. Иногда причиной обострения могут быть ми-
коплазмы или хламидии. Таким образом, выбор антибио
тика будет зависеть от чувствительности микрофлоры.
Чаще всего используются полусинтетические пеницилли-
ны (ампициллин, амоксициллин), цефалоспорины для пе-
рорального приема (цефаклор, цефуроксим), макролиды
(эритромицин, олеандомицин). Продолжительность лече
ния 7—10 дней.
Улучшение бронхиальной проводимости особенно важно при лечении обострения хронического обртруктивно-го бронхита. Лечение начинают с назначения ингаляционных холинолитиков (атровент), так как они обладают выраженным бронхолитическим действием и минимальным числом побочных реакций со стороны центральной нервной и сердечно-сосудистой систем. Эти препараты также не влияют на транспортную функцию мерцательного эпителия бронхов, объем мокроты и ее вязкость.
В случае неэффективности монотерапии атровентом назначают комбинированное лечение ингаляционными холинолитиками и 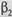 -агонистами короткого действия (атровент + сальбутамол или фенотерол).
-агонистами короткого действия (атровент + сальбутамол или фенотерол).
Если и это лечение оказывается неэффективным, 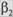 агонисты короткого действия целесообразно отменить и перейти к сочетанному применению атровента и препаратов теофиллина. Препараты первого поколения (дву-
агонисты короткого действия целесообразно отменить и перейти к сочетанному применению атровента и препаратов теофиллина. Препараты первого поколения (дву-
Часть вторая. Гериатрия в клинике внутренних болезней 214
кратный прием в сутки) — теопэк, теотард, ретафил и др.; препараты второго поколения (однократный прием в сутки) — тео-24, унифил, филоконтин и др.
В настоящее время, если обструкция дыхательных пу
тей остается тяжелой, несмотря на прекращение курения
и оптимальную бронхолитическую терапию, показано на
значение системных глюкокортикоидов (преднизолон,
метил пред низол он).
Для усиления секреции бронхиальных желез и одновременно разжижения мокроты используют муколитики (муколтин, бромгексин), ингаляции протеолитических ферментов (химотрипсин, дезоксирибонуклеазы и др.).
Для борьбы с гипоксией применяют оксигенотерапию. Частота сеансов определяется состоянием и самочувствием больного.
Для повышения защитных свойств организма применяют поливитамины с минералами. В комплексе лечения используют также десенсибилизирующие средства, аспирин и др.
Кроме лекарственной терапии применяют меры общего характера. Необходимо прекратить курение, снизить избыточную массу тела. Большое значение придается дыхательной гимнастике.
В период ремиссии показана санация очагов инфек- ции. Для профилактики обострения 2—3 раза в год назначают общеукрепляющую терапию, десенсибилизирующие препараты, лечебную физкультуру, ингаляций с фитонцидами чеснока, лука, алоэ.
Рекомендуется избегать контакта с больными острой респираторной вирусной инфекцией, так как вирусная инфекция может спровоцировать обострение хронического бронхита.
215
Глава 2. Болезни дыхательной системы
БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма — это заболевание, характеризующееся хроническим воспалением в воздухоносных путях, приводящих к повышенной гиперреактивности в ответ на различные стимулы, и повторяющимися приступами удушья, которые обратимы спонтанно или под влиянием соответствующего лечения.
В последние годы заболеваемость бронхиальной астмой резко возросла. Изменилась также возрастная структура заболеваемости. Лица пожилого и старческого возраста составляют около 44 % общего числа больных бронхиальной астмой. Это связано с возрастными изменениями бронхолегочной системы, а также учащением хронических болезней дыхательной системы.
В развитии бронхиальной астмы у пожилых и старых людей ведущую роль играют бактериальные аллергены. Наиболее частым их источником являются хронические заболевания органов дыхания.
Клиническая картина. Диагностика. Бронхиальная астма в старости протекает малосимптомно. У большинства пациентов заболевание с самого начала Приобретает хроническое течение и характеризуется постоянным затрудненным свистящим дыханием и одышкой, усиливающимися при физической нагрузке и в периоды приступов, удушья. Это обусловлено развитием обструктивной эмфиземы легких. Отмечается кашель с отделением небольшого количества светлой, густой, слизистой мокроты. Приступы удушья развиваются при обострении хронических воспалительных процессов в органах дыхания.
По мере прогрессирования болезни развивается сенсибилизация и к аллергенам внешней среды (производственная или домашняя пыль, пыльца растений, лекарственные вещества и др.). При этом приступ может провоцироваться не только воздействием аллергена, но й эндокринными сдвигами, метеорологическими влияниями, эмоциями от-
Часть вторая. Гериатрия в клинике внутренних болезней 216
рицательного и положительного характера, физическим перенапряжением.
У пожилых и старых больных приступ чаще развивается ночью. Это объясняется повышением тонуса блуждающего нерва и накоплением в бронхах секрета, раздражающего слизистую оболочку.
Во время приступа появляются экспираторная одышка,, свистящее дыхание, сухой кашель и цианоз. Больной сидит, наклонившись вперед, опираясь на руки. Грудная клетка приобретает бочкообразную форму, в акте дыхания участвует вспомогательная мускулатура. В отличие от людей молодого возраста, во время приступа у пожилого больного значительно учащается дыхание из-за выраженной гипоксии. При перкуссии определяется коробочный звук, аускультативно — сухие жужжащие, свистящие хрипы, могут определяться и влажные хрипы. В начале приступа кашель сухой, мучительный. После окончания приступа с кашлем выделяется небольшое количество тягучей слизистой мокроты. Наличие эозинофилов в мокроте и эозино-филия в крови у пожилых больных встречается редко.
Реакция на бронходилататоры во время приступа у людей старших возрастов замедленная и неполная. Со стороны сердца отмечается приглушение сердечных тонов и тахикардия. На высоте приступа может развиваться острая сердечная недостаточность, связанная со сниженной сократительной способностью миокарда и наличием сопутствующих заболеваний сердечно-сосудистой системы. Этому способствует также тяжелая гипоксия, легко возникающая у больных старших возрастов на высоте приступа.
У пожилых и старых больных чаще развивается астматический статус, который всегда сочетается с сердечнососудистой недостаточностью.
Течение бронхиальной астмы в пожилом и старческом возрасте осложняется возрастной эмфиземой легких, развитием пневмосклероза. К легочной недостаточности быстро присоединяется сердечная и формируется легочное сердце.
У пожилых людей, заболевших в молодом возрасте, приступы бронхиальной астмы протекают остро и бурно.
317
Глава 2. Болезни дыхательной системы
Рано развиваются обструктивная эмфизема легких, пнев-москлероз, легочное сердце и хроническая легочно-сер-дечная недостаточность.
Для установления диагноза важное значение имеют клинико-аллергологический анамнез заболевания, перечисленные выше клинические симптомы и исследования функции легких. Наиболее значимыми для диагностики являются изменения объема форсированного выдоха (ОФВ) за 1 с (определяется спирометром) и определение пиковой скорости выдоха (ПСВ), т. е. максимальной скорости, с которой воздух может выходить из дыхательных путей во время форсированного выдоха после полного вдоха (определяется пикфлоуметром). Эти показатели являются лучшими параметрами для определения степени тяжести заболевания. Пикфлуометрами рекомендуется пользоваться больному в домашних условиях для раннего обнаружения .изменений ПСВ в целях своевременного проведения профилактического лечения.
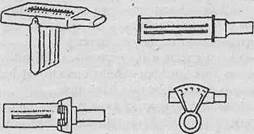
Рис. 35. Различные типы пикфлоуметров
На рис. 35 представлены различные типы пикфлоуметров. Все они соответствуют установленным стандартам и при их применении следует соблюдать определенные пра-вила:
1. Присоединить загубник к пикфлоуметру.
2. Встать и держать пикфлоуметр горизонтально таким образом, чтобы не препятствовать движению стрелки.
Часть вторая. Гериатрия в клинике внутренних болезней 218
3. Сделать глубокий вдох, плотно обхватить губами мундштук и сделать как можно более резкий выдох.
4. Записать результат.
5. Повторить шаги 2, 3 и 4 еще 2 раза. Из трех значений выбрать лучшее.
Изменения в мокроте и общем анализе крови для пожилых больных не имеют диагностического значения, так как эозинофилов в мокроте и эозинофилии в крови может не быть. Определение иммуноглобулинов в крови выявляет увеличение lg Е и снижение lg G и lg A.
Рентгенологическое исследование грудной клетки позволяет определить степень изменений легких и исключить другие патологические процессы, симулирующие бронхиальную астму (обструктивная эмфизема легких,, опухоли, пневмония).
Лечение. Для купирования приступа рекомендуется:
1. Ингаляции 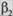 -агонистов короткого действия (саль-
-агонистов короткого действия (саль-
бутамол, фенотерол и др.). Эти препараты дают хо
роший бронхолитический эффект при минималь-
ном побочном действии на сердечно-сосудистую и центральную нервную систему.
2. Холинолитики ингаляционные (атровент) также имеют хороший бронхолитический эффект при Минимальном побочном действии.
3. У пожилых и старых людей для снятия приступа применяют эуфиллин или аминофиллин, так как их введение не противопоказано при сердечно-сосудистой патологии, к тому же эти препараты улучшают венозное, мозговое и почечное кровообращение.
Адреналин и эфедрин у пожилых больных применять нежелательно из-за сопутствующих заболеваний сердечно-сосудистой системы и предстательной железы. При тяжелых приступах показаны кортикостероиды в таблетках или инъекциях в минимальных дозах.
В настоящее время для длительного лечения бронхиальной астмы используется ступенчатый подход в зависимости от тяжести течения.
219 Глава 2. Болезни дыхательной системы
Начиная с легкой персистирующей астмы используются ингаляционные кортикостероиды (бенакорд, бекломе-тазон и др.); интал, тайленд или пролонгированные ксан-тины (аминофиллин, филоконтин, теотард и др.), а также 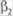 -агонисты продленного действия в ингаляциях (сальме-терол, формотерол, фенотерол (беротек)). Комбинированное применение ингаляционных кортикОстероидов и
-агонисты продленного действия в ингаляциях (сальме-терол, формотерол, фенотерол (беротек)). Комбинированное применение ингаляционных кортикОстероидов и 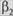 агонистов продленного действия позволяет улучшить эффект и снизить дозы кортикостероидов.
агонистов продленного действия позволяет улучшить эффект и снизить дозы кортикостероидов.
Из антигистаминных препаратов для больных старших возрастных групп рекомендуется семпрекс (акривастин) и телфаст, так как они не дают.побочных действий, в том числе и седативного эффекта.
В случае обнаружения аллергена, вызвавшего бронхиальную астму, его необходимо по возможности исключить и провести специфическую десенсибилизацию. Однако внутрикожные аллергические пробы у стариков менее показательны, чем у молодых. Кроме того, гериатрические больные поливалентно сенсибилизированы.
Очень беспокойным больным показаны седативные препараты.
При остром приступе удушья определенный эффект дают горчичники, горячие ножные ванны, оксигенотера-пия.
Можно использовать и нетрадиционные методы лечения: иглоукалывание, фитотерапию.
При наличии хронического воспалительного процесса в легких показана антибактериальная терапия. В межпри-ступный период необходима санация ЛОР-органов, зубов и других возможных хронических очагов инфекции.
Большое значение в лечении бронхиальной астмы у гериатрических больных придается лечебной физкультуре, дыхательной гимнастике.
Для того чтобы гериатрические пациенты могли контролировать бронхиальную астму, необходимо привлекать их к занятиям в астма-школах.
Часть вторая. Гериатрия в клинике внутренних болезней 220
ПНЕВМОНИЯ
Пневмония — одно из наиболее частых заболеваний у. человека позднего периода жизни. Острые пневмонии у людей старшего возраста имеют бактериальную или бактериально-вирусную природу. Возросла роль стрептококков и стафилококков в этиологии пневмоний. Пневмококковые пневмонии в пожилом и старческом возрасте встречаются редко. При этом в этиологии пневмоний у пожилых людей имеют значение палочки Фридлендера (наблюдается почти исключительно в пожилом и старческом возрасте), встречаются и такие факторы, как грибы, риккетсии, вирусы.
Предрасполагающими факторами к развитию пневмонии у людей старших возрастных групп являются снижение иммунитета, возрастные изменения в легких, наличие хронического бронхита, длительное нахождение больных в постели по поводу сердечно-сосудистой недостаточности и инсульта, хирургических вмешательств, ОРВИ и т. д. При этом возможна аспирация слизи, пищевых частиц и других посторонних веществ, что способствует развитию воспалительного процесса в легких.
Если пневмония развивается у человека со здоровыми органами дыхания и при отсутствии заболеваний других органов и систем, способствующих развитию пневмонии, она считается первичной.
Вторичная пневмония возникает на фоне хронических, заболеваний органов дыхания, ОРВИ, заболеваний сердечно-сосудистой системы, почек, крови, обмена веществ.
Клиническая картина, диагностика. Острая пневмония в пожилом и старческом возрасте не имеет выраженного начала и выраженной симптоматики. Преобладают общие симптомы: слабость, апатия, отсутствие аппетита, больной рассеян, дезорганизован, могут развиться глубокая прострация и психозы. Нередко наблюдаются рвота, понос. Температурная реакция слабо выражена.. Боль в груди и выраженный кашель часто отсутствуют.
221
Глава 2. Болезни дыхательной системы
При объективном исследовании выяв'ляют цианоз кожи лица и губ, учащенное поверхностное дыхание. Данные перкуссии не показательны, так как маскируются эмфиземой легких. Притупление перкуторного звука, изменения голосового дрожания часто отсутствуют. При аускультации выявляются жестокое дыхание, сухие, крепи-тируюшие и мелкопузырчатые влажные хрипы на ограниченном участке над областью поражения.
В общем анализе крови отмечается увеличение СОЭ, других изменений не выявляется.
В связи с атипичным течением большую роль в диагностике пневмоний в пожилом и старческом возрасте имеет рентгенологическое исследование. Однако в результате наличия эмфиземы затемнение легочной ткани в очагах воспаления нечеткое. Типичное гомогенное затемнение легочной ткани может быть связано с наличием экссудативного плеврита или ателектаза.
Пневмонии в пожилом и старческом возрасте протекают вяло и длительно. Период обратного развития инфильтратов затягивается до 4—5 недель (у молодых 2—3 недели). Рентгенологические признаки инфильтрации могут сохраняться до 2 месяцев. Часто отмечается переход в хроническую пневмонию и пневмосклероз. Может развиться жссудативный плеврит. Часто страдает сердечно-сосудистая система (нарушение ритма, сердечная недостаточность). У пожилых и старых людей более выражено снижение тонуса сосудов в результате инфекции, что может привести к острой сосудистой недостаточности (обморок, коллапс). Наличие атеросклероза повышает риск развития нарушений мозгового кровообращения. Нередко в процесс вовлекаются почки (протеинурия, гематурия, цилин-друрия) и желудочно-кишечный тракт (метеоризм, парез кишечника).
Лечение. Основное значение имеет антибактериальная терапия. Для пациентов в возрасте 60 лет и старше рекомендуется комбинация антибиотиков пенициллинового ряда (бензилпенициллин, ампициллин, амоксициллин и др.) и мактролидов (эритромицин, кларитрокицин и др.).
Часть вторая. Гериатрия в клинике внутренних болезней 222
Эффективна также комбинация цефалоспоринов II поколения (цефуроксим) и макролиды (эритромицин, кларитроми-цин и др.). Препаратами выбора являются фторхинолины с антипневмококковой активностью (ципрофлоксацин, оф-локсацин). Для предупреждения дисбактериоза следует сочетать антибиотики с приемом нистатина, леворина.
В комплексе лечения используют отхаркивающие препараты, препараты, разжижающие мокроту, бронхолити-чёские средства.
Для профилактики и лечения осложнений со стороны сердечно-сосудистой системы используют сердечные гли-козиды, кордиамин, Камфору даже при отсутствии признаков сердечно-сосудистой недостаточности.
Для стимуляции иммунобиологических свойств организма рекомендуются биогенные стимуляторы: экстракт и взвесь плаценты, АЦС, экстракт алоэ, ФИБС, поливитамины с микроэлементами, полиоксидоний и др.
При выраженной интоксикации показано внутривенное введение белковых растворов и кровезаменителей.
Пища должна быть легкоусвояемой, витаминизированной. Кормить больного следует не реже 5 раз в сутки небольшими порциями. Необходимо также давать около 1,5 л жидкости в сутки.
Для улучшения вентиляции легких больному рекомендуется создать возвышенное положение, как можно раньше сажать в постели, показаны также оксигенотерапия и лечебная физкультура.
При лечении пневмоний широко применяется отвле-
кающая терапия (горчичники, согревающий'компресс на
грудную клетку). При нормализации температуры тела
применяют аппаратную физиотерапию (УВЧ, диатермию
и др.).
При стафилококковой пневмонии используются гипериммунная стафилококковая плазма, антистафилококковый у-глобулин, переливание крови.
При вирусной этиологии пневмонии применяются донорский противогриппозный у-глобулин и другие противовирусные средства.
Глава 3
БОЛЕЗНИ СЕРДЕЧНО СОСУДИСТОЙ СИСТЕМЫ
Дата: 2019-02-02, просмотров: 1064.