Схема-алгоритм построения синдромального диагноза
Этап. СУБЪЕКТИВНЫЙ СТАТУС
а)анамнез заболевания
1. жалобы на момент курации
2. начало и течение настоящего заболевания
3. течение предшествующих заболеваний
б) анамнез жизни
1. Клинико-генеалогический анамнез
2. Биологический анамнез
3. Постнатальный анамнез
Этап. ОБЪЕКТИВНЫЙ СТАТУС
1. Выделение ведущих синдромов
2. Обоснование предварительного диагноза
Этап. ОБОСНОВАНИЕ ОБЪЁМА ПАРАКЛИНИЧЕСКИХ
ИССЛЕДОВАНИЙ
1. Выбор скрининг-тестов
2. Целенаправленные исследования
Этап. ОБОСНОВАНИЕ СИНДРОМАЛЬНОГО ДИАГНОЗА
1. Ведущий синдром
2. Сопутствующие синдромы
3. Факторы риска
ОБЩИЕ ПРАКТИЧЕСКИЕ СОВЕТЫ ПО ПРОВЕДЕНИЮ
ОБЪЕКИВНОГО ОБСЛЕДОВАНИЯ БОЛЬНОГО
Перед началом осмотра ребенка необходимо вступить с ним в контакт.
Руки врача должны быть чистыми, теплыми.
В течение всего осмотра ребенок должен быть спокоен.
Все манипуляции, причиняющие неприятное, ощущение ребенку (осмотр зева, инструментальные исследования), должны проводиться в конце осмотра.
Ребенок должен быть полностью раздет; детей школьного возраста, особенно девочек, в период полового созревания следует раздевать постепенно по мере исследования.
Обследование ребенка необходимо проводить в условиях достаточно яркого освещения (лучше дневного).
В отличие от взрослых, анамнез, особенно у детей раннего возраста, как правило, собирается у его родителей, от наблюдательности которых зависит полнота и достоверность сведений, их ценность для диагностики.
Врач должен располагаться справа от ребенка, находящегося в постели.
Работа врача у постели больного должна заключаться не только в проведении диагностических и лечебных мероприятий, но и иметь воспитательное значение для ребенка и матери.
Объективное исследование ребенка начинается с оценки общего состояния.
Затем оценивается состояние сознания, положение больного, темперамент, походка, физическое развитие, состояние органов и систем.
Общее состояние больного может быть:
1) удовлетворительным – стадия относительной компенсации;
2) средней тяжести – стадия декомпенсации основных функций, нет угрозы для жизни;
3) тяжелым – функции организма декомпенсированы, сознание ясное, чаще помрачено (ступор, сопор) и угроза для жизни;
4) крайне тяжелым – сознание чаще сопор, кома, требуется экстренная неотложная терапия.
5) клиническая смерть – прекращение пульса и дыхания, но нет необратимых изменений.
Параллельно отмечается эмоциональная активность ребенка (снижение, норма, возбужденное, неустойчивое) и ритм сна и бодрствования.
При значительной степени угнетения мозговой коры наступает потеря сознания – кома (коматозное состояние). Рационально определить степень комы. При I степени – отсутствует сознание и произвольные движения, роговичные и корнеальные рефлексы сохранены;
II степень комы характеризуется отсутствием сознания, арефлексией (сохранены только вялые рефлексы зрачков, часто наблюдается расстройство ритма дыхания).
При тяжелой коме - III степени наблюдается отсутствие всех рефлексов, глубокие расстройства ритма дыхания и кровообращения, цианоз, гипотермия. Кроме различной степени угнетения сознания может наблюдаться возбуждение больного, бред, галлюцинация.
СИНДРОМЫ ПРАЖЕНИЯ ОРГАНОВ ДЫХАНИЯ
Клиническая дыхательная недостаточность проявляется одышкой, цианозом, степень выраженности, которых определяет степень дыхательной недостаточности.
Дыхательная недостаточность (ДН) I степени – одышка, тахикардия при физической нагрузке;
ДН II степени – одышка, тахикардия в покое, резкое усиливающиеся при физической нагрузке. Небольшой цианоз губ вокруг рта, акроцианоз, раздувание крыльев носа, втяжение межреберий. Ребенок вялый, капризный.
ДН III степени – выражена одышка (до 80-100 дыханий в одну минуту) в покое. Может появиться дыхание Чейн-Стокса, Биота, Куссмауля. Общий цианоз кожи, слизистых оболочек. В дыхании участвует вспомогательная мускулатура. Ребенок вял, адинамичен или, наоборот, очень беспокоен. Может развиться гипоксическая энцефалопатия (нарушение сознания, судороги).
Бронхиолит– острое воспаление мельчайших бронхов, характеризующееся развитием острой ДН. Чаще у детей раннего возраста.
Плеврит – воспаление плевральных листков, нередко сопровождающееся накоплением выпота в плевральной полости. Частоте возникновения плевритов у детей раннего возраста способствуют анатомо-физиологические особенности плевры: густая сеть лимфатических сосудов, наличие синусов в плевральной полости при малой подвижности грудной клетки.
Кардиты у детей.
Экстракардиальные симптомы: немотивированная плохая прибавка массы тела, отставание в физическом развитии, задержка развития статических функций, бледность, вялость, потливость, афония, беспричинные приступы беспокойства.
Кардиальные симптомы: умеренный цианоз слизистых оболочек, кончиков пальцев, левосторонний сердечный горб; верхушечный толчок ослаблен или не определяется; смещение границ сердечной тупости преимущественно влево; приглушенность или глухость тонов сердца; шум нередко отсутствует или связан с недостаточностью митрального клапана; тахикардия. Сердечно-сосудистая недостаточность обычно тотальная, но с преобладанием левожелудочковой: тахикардия, одышка, разнокалиберные влажные и сухие свистящие хрипы.
Правожелудочковая сердечная недостаточность: тахикардия, одышка, цианоз, увеличение печени, отеки (гидроторакс, асцит) или пастозность голени и стоп, гепатомегалия.
И МОЧЕВЫВОДЯЩИХ ПУТЕЙ
Синдром дизурических расстройств– частое мочеиспускание, редкое, болезненное в начале или в конце мочеиспускания; поллакиурия – частое и в малом количестве и недержание мочи.
Синдром почечной недостаточности.
1) острая почечная недостаточность (ОПН) – наблюдается при гемолитико-уремическом синдроме, почечном некрозе, различных тяжелых заболеваниях (сепсис, грипп и др. инфекции), а также в начале острого гломеруло- и пиелонефрита. Основным ее симптомом является олигурия, переходящая в анурию, что сопровождается головной болью, анорексией, судорогами, жаждой, тошнотой и рвотой. При исследовании крови выявляется: азотемия, гиперкалиемия, гипокальциемия.
2) хроническая почечная недостаточность (ХПН) – диагностируется, когда у детей с заболеваниями почек в течение 3-х месяцев и более обнаруживается снижение клиренса по эндогенному креатинину и повышение уровня креатинина в сыворотке крови. При этом начинает развиваться азотемия, никтурия, гипостенурия, нарастает гипокалиемия, гипонатриемия.
Протеинурия– выделение белка с мочой, патологической считается протеинурия, превышающая 50 мг/сут. Качественные реакции на белок становятся положительной при концентрации белка 0,033 г/литр. В нормальных условиях небольшое количество альбумина и низкомолекулярных глобулинов может присутствовать в окончательной моче. Среди непочечных протеинурий: ортостатическая, возникающая у спортсменов и после пальпации.
Пиурия – большое количество лейкоцитов в моче, покрывающие все поля зрения, в норме при обычном микроскопическом исследовании в моче содержится не более 4-5 лейкоцитов у девочек, у мальчиков до 2-4.
Гематурия – выделение крови с мочой. Различают микро и макро гематурию, по локализации почечная гематурия и гематурия из мочевых путей, которые возникают нередко при отхождении камней или при геморрагических диатезах.
Цилиндрурия – цилиндры у здоровых детей могут быть единичные гиалиновые и обнаруживаются при любой почечной патологии в большем количестве; восковидные - чаще при нефротическом синдроме; зернистые- при различных заболевании почек.
Бактериурия– моча у здоровых детей стерильна. При инфекции мочевых путей, пиелонефрите - возможна бактериурия до 100 тыс. микробных тел в 1 одном мм3 мочи, вызванная кишечной палочкой, для протея и золотистого стафилококка до 10 тыс. микробных тел.
 Неврологическое обследование ребенка раннего возраста начинается с наблюдения за поведением ребенка во время кормления бодрствования и сна, за положением головы, туловища, активностью движений, реакцией на окружающее.
Неврологическое обследование ребенка раннего возраста начинается с наблюдения за поведением ребенка во время кормления бодрствования и сна, за положением головы, туловища, активностью движений, реакцией на окружающее.
Основой для оценки неврологического статуса является исследование двигательной функции. Необходимо проанализировать объем активных и пассивных движений в различных положениях на спине, животе, вертикальном положении.
У детей первого года жизни проверяются следующие рефлексы:
1. р. Бабкина - надавливание на область ладони вызывает открывание рта и сгибание головы.
2. Хоботковый рефлекс - быстрый легкий удар пальцем по губам вызывает вытягивание губ «хоботком».
3. Сосательный рефлекс - при раздражении слизистой губ, языка появляются сосательные движения.
4. р. Бауэра - при положении на животе ребенок- совершает ползающие движения -спонтанное ползание. Если к подошвам приставить ладонь, то ребенок рефлекторно отталкивается от нее ногами и ползание усиливается.
5. р. Робинзона - при надавливании на ладони ребенок так сильно охватывает пальцы, что его можно приподнять вверх.
6. р. Галанта - при раздражении кожи спины паравертебрально вдоль позвоночника ребенок изгибает спину в сторону раздражителя.
7. р. Переса - если провести пальцами по остистым отросткам позвоночника от копчика к шее, ребенок кричит, приподнимает голову, разгибает туловище, сгибает верхние и нижние конечности.
8. Ассиметричный шейный тонический рефлекс - при повороте головы лежащего на спине новорожденного происходит разгибание конечностей, к которым обращено лицо и сгибание противоположных.
9. Симметричные тонические шейные рефлексы - при сгибании головы повышается мышечный тонус и сгибание конечностей, при разгибании - в разгибательных.
10. Верхний рефлекс Ландау - в положении на животе поднимает и удерживает голову и верхнюю часть туловища.
11. Нижний рефлекс Ландау - кроме указанного выше появляется разгибание ног и поднимание их вверх, если ребенка поддерживается рукой под живот.
Сроки выявления основных безусловных рефлексов
| Рефлексы | Возраст (мес) | ||||||||||||
| р. Бабкина | + | + | ± | ||||||||||
| хоботковый | + | + | ± | ||||||||||
| сосательный | + | + | + | + | + | + | + | + | + | + | + | + | ± |
| р. Бауэра | + | + | + | ||||||||||
| р.Робинзона | + | + | + | ± | |||||||||
| р. Таланта, Переза | + | + | + | ± | |||||||||
| ассиметричные шейные рефлексы | ± | ± | + | + | - | ||||||||
| симметричные шейные рефлексы | + | + | |||||||||||
| р. Ландау: | |||||||||||||
| верхний | - | - | ± | + | + | + | + | + | + | + | + | + | + |
| нижний | - | - | - | ± | + | + | + | + | + | + | + | + |
К рефлексам, определение которых входит в обязательный минимум исследования двигательных функций, относятся рефлексы со слизистых оболочек - корнеальный, конъюнктивальный, глоточный, небный, анальный (вызывается при легком дотрагивании кусочком ваты или бумаги); кожные рефлексы - брюшные (верхний, средний, нижний), кремастерный, подошвенный (вызываются при раздражении кожи штриховыми движениями рукоятки перкуторного молоточка).
Умственная отсталость (олигофрения):
1 степень – дебильность (с трудом формируется условно-рефлекторная деятельность), отмечается задержка умственного развития;
2 степень – имбицильность (не формируется условно-рефлекторная деятельность), глубокое отставание в умственном развитии;
3 степень – идиотизм. Дети-инвалиды, которые требуют специализированного наблюдения.
ВОДНО-СОЛЕВОЙ ОБМЕН
Кислотно-основное состояние (КОС) – отражает относительное постоянство в биологических жидкостях концентрации Н+ и ОН-. Физиологические колебания рН крови в диапазоне 7,35-7,45. Нарушение КОС, возникающие в связи с накоплением кислот или с недостатком оснований называют – ацидозом; избыток оснований или снижение содержания кислот – алкозом.
Токсикоз – патологическое состояние, являющееся результатом действия на микроорганизм токсических продуктов и сопровождающееся нарушениями микроциркуляции, водно-электролитного обмена и КОС.
Эксикоз – необеспечение физиологических потребностей в жидкости либо некомпенсированные продолжающиеся патологические потери. Эксикоз у детей чаще встречается при кишечных инфекциях. В зависимости от величины развившегося дефицита жидкости выделяют три степени эксикоза:
1 степень – потеря жидкости до 8-12% массы тела;
2 степень – потеря жидкости, соответственно, 13-20%;
3 степень – потеря жидкости, соответственно, 21-30%.
ВИТАМИНЫ
Витамин А (ретинол) – при недостатке витамина А наблюдается замедление, а затем остановка роста скелета в длину, т.к. происходит задержка размножения клеток эпифизарных хрящей; в нервной системе при недостатке витамина А происходят дегенеративные изменения, а также витамин А оказывает влияние на зрение.
Витамин В1 (тиамин) – принимает участие в передаче возбуждения с нерва на исполнительный орган,, угнетает холинэстеразу и тем самым усиливает действие ацетилхолина. Клинические проявления гиповитаминоза В1: апатия, понижение аппетита, рвота, диспепсия, которая приводи к гипотрофии.
Витамин С (аскорбиновая кислота) – стимулирует окислительные процессы в организме, активирует многие ферменты. Аскорбиновая кислота повышает антитоксическую функцию печени. Витамин С необходим для нормального функционирования надпочечников, т.к. стимулирует образование кортикостероидов и катехоламинов.
Наиболее тяжелой формой недостаточности витамина С является цинга, кровоточивость десен, на коже видны мелкие и крупные кровоизлияния, иногда присоединяется анемия, больные склонны к легкому инфицированию. При затяжном течении гиповитаминоза С наблюдается замедление роста и общего развития ребенка.
Генетическая карта (рис. 1)

Условные обозначения:

ГЕНЕТИЧЕСКАЯ КАРТА.
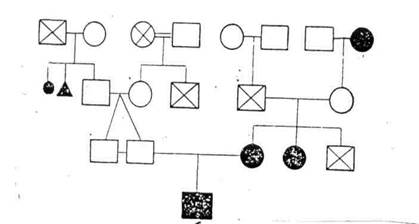
УСЛОВНЫЕ ОБОЗНАЧЕНИЯ:


Схема-алгоритм построения синдромального диагноза
Этап. СУБЪЕКТИВНЫЙ СТАТУС
а)анамнез заболевания
1. жалобы на момент курации
2. начало и течение настоящего заболевания
3. течение предшествующих заболеваний
б) анамнез жизни
1. Клинико-генеалогический анамнез
2. Биологический анамнез
3. Постнатальный анамнез
Этап. ОБЪЕКТИВНЫЙ СТАТУС
1. Выделение ведущих синдромов
2. Обоснование предварительного диагноза
Дата: 2016-10-02, просмотров: 355.