Министерства здравоохранения Российской Федерации
(ФГБОУ ВО Тюменский ГМУ Минздрава России)
«Клиническое обследование стоматологического больного для студентов стоматологического факультета»
Учебное пособие для самостоятельной работы
студентов стоматологического факультета
Тюмень, 2016г.
Рабочая программа составлена на основании требований Федерального государственного образовательного стандарта высшего образования по специальности 31.05.03 «Стоматология» (уровень специалитета) утвержденного приказом Минобрнауки №96, от 09.02.2016г., Приказа Минобрнауки России от 27.11.2015г. № 1383 «Об утверждении Положения о практике обучающихся, осваивающих основные профессиональные образовательные программы высшего образования», учебного плана (2016г.).
Индекс Б2.П.1
Рабочая программа обсуждена на заседании кафедры стоматологии детского возраста
протокол №___ «____» ___________ 20___г.
Заведующий кафедрой
стоматологии детского возраста к.м.н. О.А. Куман
Согласовано:
Декан стоматологического факультета,
д.м.н., профессор А.В. Брагин
Председатель Методического совета
по специальности Стоматология к.м.н М.О. Нагаева
«____» ______________ 20___ г
Программа заслушана и утверждена на заседании ЦКМС
протокол №___ «____» ______________ 20___ г.
Председатель ЦКМС
д.м.н., профессор О.И. Фролова
Составитель программы:
Заведующий кафедрой
стоматологии детского возраста, к.м.н. О.А. Куман
Рецензенты:
Заведующий кафедрой терапевтической и детской стоматологии
ФГБОУ ВО ЮУГМУ Минздрава России, к.м.н., доцент И.А. Бутюгин
Заведующий кафедрой терапевтической стоматологии
ФГБОУ ВО Тюменского ГМУ Минздрава России, к.м.н. М.О. Нагаева
Заместитель главного врача по медицинской части УМК
ФГБОУ ВО Тюменского ГМУ Минздрава России, к.м.н. М.Ю. Налимов
Содержание
ВВЕДЕНИЕ………………………………………………………….. 4
ПРИНЦИПЫ ДЕОНТОЛОГИИ………………………………………5
ОСНОВНЫЕ ДОКУМЕНТЫ ДЛЯ УЧЕТА РАБОТЫ
ВРАЧА-СТОМАТОЛОГА ………………. ………...........................7
Медицинская карта……………………………………………………7
Зубная формула………………………………………………………..8
Дневник ………………………………………………………………..9
Дополнительные вкладыши…………………………………………10
ОСНОВНЫЕ ПРИНЦИПЫ ПСИХОЛОГИИ ОБЩЕНИЯ
ВРАЧА-СТОМАТОЛОГА С ПАЦИЕНТАМИ………………………………...................................12
ПЕРВИЧНЫЙ ОСМОТР СТОМАТОЛОГИЧЕСКОГО
БОЛЬНОГО…………………………………………………………...15
Анамнез жизни……………………………………………………….15
Анамнез заболевания………………………………………………...17
Этап А – обследование внеротовой области головы и шеи……….20
Этап В – обследование околоротовых и внутриротовых
мягких тканей …..................................................................................26
Этап С – обследование зубных рядов и тканей периодонта………41
ОСНОВНЫЕ МЕТОДЫ КЛИНИЧЕСКОГО ОБСЛЕДОВАНИЯ……………………………………………………43
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ …………….44
МЕТОДЫ ОБСЛЕДОВАНИЯ В ЗАВИСИМОСТИ ОТ
НОЗОЛОГИЧЕСКИХ ФОРМ………………………………………..55
ЮРИДИЧЕСКАЯ ОТВЕТСТВЕННОСТЬ
ВРАЧА-СТОМАТОЛОГА ПО
ВЕДЕНИЮ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ…………….....55
ПРИЛОЖЕНИЯ……………………………………………………......58
Приложение 1 медицинская карта……………………………………58
Приложение 2 зубная формула ………………………………………60
Приложение 3 вопросы для анкеты ………………………………….61
Приложение 4 Этап А…………………………………………………63
Приложение 5 Этап В…………………………………………………66
Приложение 6 Этап С…………………………………………………69
Приложение 7 индексы в стоматологии……………………………..71
ТЕСТЫ ………………………………………………………………...80
ЭТАЛОНЫ ОТВЕТОВ ……………………………………………….84
ЛИТЕРАТУРА ………………………………………………………..84
ВВЕДЕНИЕ
Обследование пациентов является важной составной частью лечебно-профилактического процесса. Методы исследования в любой клинической дисциплине определяют эффективность диагностики заболеваний. От того, насколько совершенно разработаны методы исследования и насколько адекватно они применяются врачом, зависит успех диагностики каждого конкретного случая заболевания и эффективность лечения больного. Существует множество различных диагностических методик, позволяющих комплексно оценить состояние пациентов, в то же время необходим индивидуальный подход, позволяющий из всего многообразия диагностических методов выбрать те, которые позволили бы получить необходимую информацию для установки диагноза и определения лечебной тактики.
Выяснение жалоб и анамнез заболевания позволяет врачу сделать предварительное заключение и сформировать индивидуальный диагностический алгоритм. Так, на основании результатов первичного обследования можно определить направление дальнейших диагностических мероприятий. Остальные дополнительные методы исследования являются уточняющими и используются для дифференциальной диагностики и выявления осложнений основного заболевания. В то же время не следует забывать, что избыток диагностических мероприятий не только удлиняет этап обследования, но и способствует усилению симптомов заболевания. Золотым правилом диагностики должен являться принцип разумной достаточности.
Обязательным условием оказания квалифицированной помощи является тщательное обследование пациентов не только при первичном обращении, но и на каждом этапе лечения, что позволяет как врачу, так и пациенту контролировать процесс восстановления здоровья или пролонгирования стадии ремиссии.
ПРИНЦИПЫ ДЕОНТОЛОГИИ
Деонтологические принципы в стоматологии основаны на положениях Этического кодекса специалистов стоматологического профиля.
1.Главной профессиональной обязанностью врача-стоматолога является оказание компетентной, качественной и своевременной стоматологической помощи пациентам на основе своих профессиональных знаний и умений.
2.Специалист стоматологического профиля обязан соблюдать требования и положения профессиональных стандартов.
3.Врач никогда не должен уклоняться от приема или отказывать в помощи пациентам по расовым, национальным, религиозным и другим признакам.
4.Врач обязан:
сохранять врачебную тайну, одновременно он обязан испрашивать любую необходимую ему информацию для лечения больного от других врачей. Не является разглашением врачебной тайны случаи передачи медицинской информации с целью:
- проведения научных исследований;
- экспертизы качества медицинской помощи;
- проведения учебного процесса;
- предотвращения возможности причинения серьезного вреда самому больному или окружающим лицам;
- определения решений суда;
- в случаях предусмотренных законодательствам.
5. Обратиться к более компетентным коллегам, если необходимое пациенту лечение выходит за уровень его собственных профессиональных возможностей.
6.Обсудить с пациентом альтернативные планы лечения, включая преимущества, степень риска и прогноз, возможные осложнения, рациональность, стоимость лечения с тем, чтобы предоставить пациенту право самому сделать обоснованный выбор.
7. При обнаружении своих ошибочных действий или таковых у своих коллег, без дополнительного гонора попытаться исправить ошибку и добиться положительного результата в лечении.
8. Проинформировать соответствующие инстанции о серьезной травме, любом виде зависимости, опасном инфекционном заболевании, любом другом состоянии, которое препятствует проведению квалифицированного и безопасного лечения пациента.
9.Поведение врача должно способствовать развитию у пациента чувства ответственности за свои действия в процессе диагностики, лечения заболевания и профилактики осложнений.
10. Каждый специалист стоматологического профиля обязан соблюдать принципы коллегиальности;
- защищать честь и достоинство коллег как свои собственные;
- регулярно следить за публикациями в профессиональных средствах информации;
- блюсти моральную чистоту стоматологического общества;
- активно препятствовать практике бесчестных и некомпетентных коллег, наносящих ущерб престижу стоматологии и здоровью населения;
- не допускать попыток укрепления своего авторитета путем дискредитации коллег;
- в работе с коллегами и пациентами придерживаться только официального статуса своего профессионального положения.
11.Критика в адрес коллеги должна быть аргументированной и не унижать его человеческого достоинства.
12.Предложение безвозмездной стоматологической помощи коллегам – этично и гуманно.
13.Ответственность за нарушение норм этического кодекса.
14.При нарушении норм этического кодекса специалист стоматологии может получить порицание со стороны коллег и быть ограничен в правах члена ассоциации.
15.В случаях, когда специалист исключается из членов ассоциации за нарушение норм Этического кодекса по решению Совета СтАР, восстановление его членства в ассоциацию не производится.
ВРАЧА-СТОМАТОЛОГА-ТЕРАПЕВТА
Зубная формула
Для определения принадлежности зуба используется международная цифровая система обозначения зубов, предложенная Международной Организацией Стандартов (ISO). Формула зубов выглядит следующим образом: к порядковому номеру зуба челюсти с I по 8 добавляется и номер квадранта, который ставится впереди номера зуба (рис.1,2);
| 1 квадрант | 2 квадрант |
| 4 квадрант | 3 квадрант |
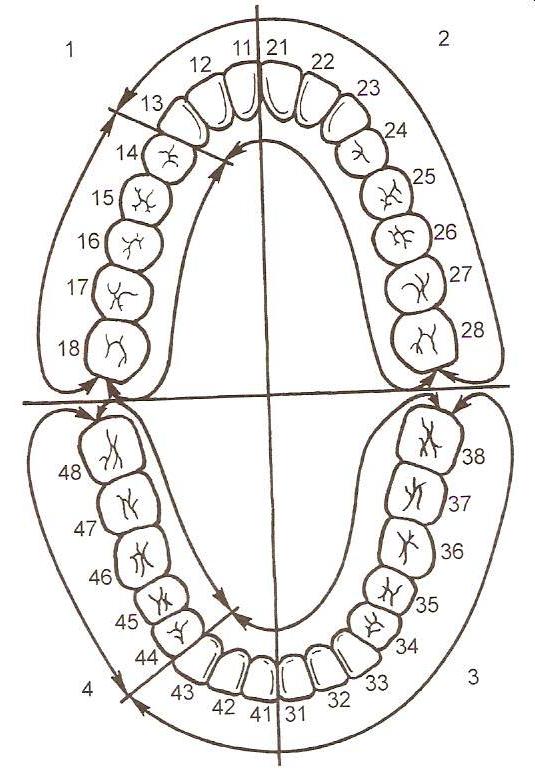 Рис.1
Рис.1
1.8 1.7 1.6 1.5 1.4 1.3 1.2 1.1 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8
4.8 4.7 4.6 4.5 4.4 4.3 4.2 4.1 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8
Рис.2
При таком обозначении достаточно назвать две цифры для точного определения зуба в дуге:
2.1 — центральный резец верхней челюсти слева;
4.4 — первый малый коренной зуб (премоляр) нижней челюсти справа.
Зубная формула отражает наличие кариозных полостей, корней зубов, ортопедических конструкций, состояние пародонта, степень его атрофии и степень подвижности зубов (Приложение 2).
Для обозначения состояния зуба применяются буквенные обозначения: кариес - C; пульпит - P; периодонтит - Pt; пломба - П; зуб, отсутствующий зуб - О; покрытый коронкой - К, искусственный зуб несъемного протеза - И. Степень подвижности зуба обозначается римскими цифрами. Все эти обозначения ставятся в графах, расположенных над или под формулой зубов. Например (рис.3):
О С К И К О
1.8 1.7 1.6 1.5 1.4 1.3 1.2 1.1 2.1 2.2 2.3 2.4 2.5 2.6 2.7 2.8
4.8 4.7 4.6 4.5 4.4 4.3 4.2 4.1 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8
О К Рt С О
Рис.3
Под зубной формулой записывают дополнительные данные относительно зубов, альвеолярных отростков и др. В этом разделе карточки, а также в дневнике приема запись относительно зубов производится в строчку, то есть каждый зуб описывается под своим цифровым кодом.
Например: коронка зуба 2.2 разрушена на 2/3.
Дневник
При каждом обращении пациента и проведении ему лечебных мероприятий врачу необходимо разборчиво и подробно вести «дневник», отражающий жалобы больного на момент обращения, объективный статус, диагноз и перечень лечебно-профилактических мероприятий. Завершают записи отметкой об объеме выполненной работы, выраженном в УЕТ, фамилией и подписью врача.
В каждом лечебном учреждении может заполняться только одна медицинская карта, в которой делают записи все специалисты, чтобы сохранить преемственность при лечении больного. Записи в амбулаторной карте необходимо вести своевременно, без сокращений, разборчивым почерком, грамотно используя медицинскую терминологию.
Медицинская карта стоматологического больного является юридическим документом, не выдается на руки пациентам (только по требованию других различного рода учреждений), хранится в регистратуре 5 лет, а затем сдается в архив со сроком хранения 75 лет.
Дополнительные вкладыши
В медицинской карте должны быть следующие вкладыши:
1. листок уточненных диагнозов.
В который вносят только впервые установленные диагнозы (кроме инфекционных заболеваний, которые фиксируют при каждом их случае);
2. листок для отметок осмотра на онкопатологию.
В соответствии с Приказом Минздрава РФ от 12.09.1997 г. №270 "О мерах по улучшению организации онкологической помощи населению РФ", каждый пациент должен осматриваться с целью выявления онкологической патологии с внесением соответствующих записей в медицинскую карту. Каждый пациент, обратившийся к стоматологу любого профиля, должен быть исследован на выявление опухолевого либо предопухолевого поражения органов полости рта. Особенно важно проведение такого обследования лиц пожилого и старческого возраста, так как, по мере утраты зубов они часто посещают лишь ортопедов-стоматологов. В то же время известно, что вероятность возникновения рака слизистой оболочки полости рта, самой частой формы злокачественных опухолей челюстно-лицевой локализации, существенно увеличивается с возрастом.
При онкопрофилактическом обследовании следует учитывать следующие обстоятельства:
Ø На ранних стадиях развития злокачественной опухоли боль отсутствует или выражена слабо, в связи с чем, больные могут не предъявлять жалоб. Особенно это характерно для пожилых и стариков, у которых порог болевой чувствительности более высокий, а наличие сопутствующей патологии отвлекает их внимание от появившегося нового патологического процесса в полости рта.
Ø Рак слизистой оболочки полости рта часто локализуется в зонах, ограниченно доступных осмотру без применения специальных приемов: корень языка, задние отделы дна полости рта, нижнебоковой отдел задней трети языка.
Ø На ранних стадиях инфильтративной формы рака видимые изменения слизистой оболочки органов полости рта могут быть минимальными, а основной симптом заболевания — плотный малоболезненный инфильтрат — выявляется только при пальпации. Поэтому онкопрофилактическое обследование пациентов, помимо осмотра, должно включать в обязательном порядке пальпацию.
Рефлекторное сокращение мышц языка на боль, возникающую при исследовании, может затруднять осмотр задних отделов дна полости рта, языка, маскировать наличие опухолевой инфильтрации тканей. Поэтому при исследовании органов полости рта следует избегать сильного давления шпателем, пальцем на зоны предполагаемой локализации патологического процесса.
При исследовании задних отделов дна полости рта, нижнебоковой поверхности задней трети языка целесообразно пользоваться следующим приемом.
Врач захватывает кончик языка с помощью марлевой салфетки большим и указательным пальцем руки, противоположной стороне локализации патологического процесса у больного, и плавно оттягивает язык вперед, вверх и вбок (в противоположную сторону). Благодаря этому становятся доступными осмотру и пальпации задние отделы дна полости рта и языка.
Для уменьшения рефлекторного напряжения мышц языка, маскирующего наличие опухолевой инфильтрации, в момент пальпации врач сильно сдавливает пальцами кончик языка. Возникающая при этом боль рефлекторно вызывает сокращение другой группы мышц языка и расслабление мышц в зоне локализации опухоли.
Результаты онкопрофилактического исследования пациента в обязательном порядке заносятся в историю болезни (амбулаторную карту). При выявлении каких-либо патологических процессов пациент должен быть направлен на консультацию к специалисту по заболеваниям слизистой оболочки полости рта, хирургу-стоматологу, а при подозрении на наличие злокачественной — в специализированное онкологическое учреждение, в котором проводится обследование и лечение этой категории больных.
3. листок для учета дозовых нагрузок при рентгеновских исследованиях;
Согласно Приказу Минздрава РФ от 31.12.1999 г. №466 "О введении государственного статистического наблюдения за дозами облучения персонала и населения" в медицинскую карту необходимо вносить сведения о дозах лучевой нагрузки, полученной пациентом при проведении рентгенологических исследований.
Анамнез жизни
Сбор данных анамнеза жизни включает:
1 .Аллергологический анамнез.
В первую очередь регистрируются заболевания, ограничивающие возможность осуществления анестезии.
1. Аллергические реакции (пищевая аллергия, бытовая и др.)
2. Лекарственная аллергия
3. Непереносимость местных анестетиков
При подозрении на аллергию пациент направляется в клинику для проведения РДТК – реакция дегенерации тучных клеток.
2.Регистрируется общее развитие, состояние пациента, имеющиеся и перенесенные заболевания.
С этой целью проводится опрос по следующей схеме:
· Детство и юность.
Развитие в раннем возрасте: возраст, в котором начал ходить и говорить, отклонения в развитии.
Школьный период: в каком возрасте поступил в школу, как учился, сколько классов и когда окончил. Особенности физического развития в юношеском возрасте.
· Трудовой период.
Профессиональное обучение: ПТУ, техникум, институт. Совмещал ли работу с учебой. Служба в Советской Армии.
Начало трудовой деятельности (со скольких лет). Профессия, должность, характер работы (умственная, физическая) и условия труда (в помещении, на открытом воздухе, вечерние и ночные смены, командировки, работа в условиях дефицита времени, взаимоотношения с сотрудниками и психологический микроклимат в коллективе и т. п.). Как изменялись характер и условия труда на протяжении всей жизни. Вредное ли производство. С какого возраста на пенсии. Причины ухода на пенсию.
Участие в Великой Отечественной войне.
3.Бытовой анамнез. Условия жизни.
· Место рождения. Перемены места жительства (город, сельская местность, климатические условия). Жилищные условия (коммунальные удобства). Взаимоотношения с членами семьи и проживающими соседями по квартире.
· Питание (регулярность в приеме пищи, наклонности в питании, употребление жидкости, напитков). Периоды нарушения питания в течение жизни и характер этих нарушений (недостаточность, однообразие, нерегулярность, еда всухомятку).
· Отдых после работы и во время отпуска (продолжительность, регулярность, достаточность). Занятие физкультурой, спортом.
· Вредные привычки. Курение, употребление спиртных напитков, наркотиков. Наличие признаков хронического алкоголизма (разбитость, головная боль, плохой сон, сердцебиение, дрожание рук).
· Перенесенные заболевания. Какие заболевания перенес, начиная с детского возраста. Какие имеет хронические заболевания, когда бывают чаще обострения. Какие принимает лекарственные препараты. Ранения, контузии, операции. Имеется ли группа инвалидности, какая, по какому заболеванию. Психические травмы и конфликтные ситуации в течение жизни.
· Обращался ли за стоматологической помощью (когда, по поводу каких заболеваний или состояний). Характер и эффективность врачебной стоматологической помощи. Осложнения в течение стоматологических заболеваний или в процессе оказания стоматологической помощи.
Можно использовать специальные вопросники или анкеты. Желательно чтобы пациент удостоверил подписью полноту и правильность сведений о себе (Приложение 3).
Анамнез заболевания
Заключается в опросе пациента о жалобах в челюстно-лицевой области. Записи в медицинскую карточку врач-стоматолог делает со слов больного.
1 шаг - Жалобы со слов пациента (причина настоящего обращения):
1. на зубную боль;
2. на отломы или выпадения пломб, плохо функционирующие протезы, эстетические дефекты, затрудненное откусывание и разжевывание пищи;
3. на плохое гигиеническое состояние полости рта (неприятный запах изо рта, кровоточивость десен).
Задавая целенаправленные вопросы пациенту, врач-стоматолог уточняет и направляет изложение пациентом своих жалоб для постановки правильного диагноза по предлагаемой схеме:
а) время появления;
б) быстрота появления (развития);
в) постоянство или периодичность;
г) сила (выраженность);
д) характер (качественные свойства);
е) условия возникновения.
Характеристика жалоб пациента врачом-стоматологом:
- ответ на вопрос о начале и продолжительности зубных болей позволяет приблизительно разделить их на острые и хронические.
- пульсирующая боль свидетельствует о проходящих в пораженных зубах гнойных воспалительных процессах, при этом применение холода часто снижает интенсивность боли.
- тупые боли и чувствительность при накусывании указывают на поражение периодонтальной связки.
- боли от холодного, от химических раздражителей (например, от сладкого за счет изменения осмотического давления) – говорят о наличии кариозного процесса.
2 шаг - Врач просит рассказать больного о том, как развивалось заболевание.
При этом необходимо расспросить стоматологического больного:
· о самых ранних проявлениях болезни,
· о сроках, когда, по мнению больного, началось заболевание,
· с чем связывается заболевание (возможные причины его возникновения),
· о течении болезни— менялись ли болезненные ощущения (усиливались, ослабевали, оставались без изменения).?
· чувствовал ли себя совершенно здоровым до указанной даты заболевания?
· куда обращался, какие проводились исследования, их результаты? Какой был установлен диагноз? Чем лечили, с каким эффектом?.
Расспрашивая больного, не довольствуйтесь общими и неопределенными сведениями. Каждое положение конкретизируйте. Добивайтесь определенности и ясности во всех деталях.
Исключение могут составить моменты, травмирующие психику больного и не имеющие для Ваших выводов решающего значения.
При проведении опроса
следует обратить внимание на внешний вид больного и оценить:
· Соответствие внешнего вида пациента его возрасту и полу.
· Общее состояние: хорошее, удовлетворительное, средней тяжести, тяжелое.
· Сознание: ясное, нарушенное (помраченное, ступор, сопор, кома, обморок).
· Положение: активное, пассивное, вынужденное.
· Настроение: раздражительность, подавленное, замкнутость, чрезмерная разговорчивость.
· Телосложение: правильное, неправильное. При правильном телосложении определить тип конституции: нормостенический, астенический, гиперстенический.
· Речь: обычная, внятная, заикание, гнусавость ил другие виды дизаргии.
· При общении с пациентом следует обратить внимание на тип дыхания. Проверить носовое дыхание, которое может быть затруднено в связи с гипертрофией глоточных миндалин, а также с наличием аденоидов. Следует обращать внимание на способ глотания (при правильном глотании губы спокойно сложены, зубы сжаты, и кончик языка упирается в твердое нёбо за верхними резцами), положение языка и губ во время разговора, на чистоту произношения звуков речи.
В тех случаях, когда выявляется затрудненное дыхание, необходимо направлять пациентов на консультацию к отоларингологу, при нарушении речи — к логопеду, а при выявлении вредных привычек у школьников — к невропатологу или психиатру, так как это может явиться симптомом невроза. Общее состояние больного необходимо зафиксировать в медицинской карте стоматологического больного карте.
Например: общий вид больного соответствует возрасту. Общее состояние удовлетворительное. Сознание ясное. Положение активное. Настроение хорошее. Телосложение правильное. Тип конституции – нормастенический. Речь больного внятная.
Данные анамнеза необходимо дополнить результатами объективного обследования.
При обследовании стоматологического больного эксперты Всемирной организации здравоохранения (ВОЗ) рекомендуют следующий подход:
Обследование включает три этапа:
I этап - (А) внеротовая область головы и шеи;
II этап - (В) околоротовые и внутриротовые мягкие ткани;
III этап - (С) зубы и ткани периодонта.
Этап (А) – обследование внеротовой области головы и шеи (Приложение 4)
Этот этап обследования включает в себя 4 шага:
Шаг (А) 1 - Внешний осмотр ЧЛО:
· Осматриваются голова (форма – правильная, ассиметрия, размер- среднего размера, крупная, микроцефалия).
· Лицо (продолговатое, овальное, округлое, относительная симметричность лица в вертикальной и сагитальной плоскостях).
· Шея (обычной формы, деформированная, средней длины, удлиненная, короткая).
При осмотре кожных покровов обращают внимание на:
· цвет (бледность, гиперемия, цианоз, желтушность);
· наличие врожденных изменений (невусы, гемангиомы);
· на элементы поражения (рубцы, шрамы, изъявления, высыпания, свищевые отверстия, новообразования. Их расположение, характер отделяемого из них);
· отмечают тургор, цвет, эластичность, влажность кожных покровов. Выраженность носогубных и подбородочной складок;
· при наличии ассиметрии лица следует отметить, за счет чего она определяется (отек, инфильтрация, образование и др.).
Характеристика
клинических изменений внеротовой области головы и шеи:
Конфигурация лица.
Может меняться при некоторых эндокринных заболеваниях, в частности при микседеме (слизистый отек), акромегалии. При гиперфункции щитовидной железы (базедова болезнь) отмечается выпячивание глазного яблока (экзофтальм), увеличение щитовидной железы (зоб). Возможна отечность при нефрите, заболеваниях сердечно-сосудистой системы, при аллергических состояниях(отек Квинке).
Цвет кожи .
Зависит не только от количества гемоглобина крови, но также и от индивидуально различной просвечиваемости наружных слоев кожи пациента. Поэтому в большинстве случаев степень окраски слизистых оболочек (глаз, полости рта) служит лучшим показателем степени анемии, чем цвет кожи. Помимо анемии, бледность кожи наблюдается при болезнях почек. Бледность почечных больных обусловлена не только почечной анемией, но также и отеком кожи и особенно плохим кровоснабжением ее. Кожа при этом теплая в отличие от бледной, отечной и холодной кожи больных с заболеванием сердца.
Резкое покраснение кожи и слизистой оболочки при полицитемии (увеличение числа эритроцитов) сопровождается расширением сосудов слизистых оболочек. Издавна известно покраснение лица при алкоголизме, которое обусловливается умеренной полицитемией и частично расширением сосудов (нелекомпенсированный цирроз печени).
Цианоз лица, губ, слизистых оболочек следует разделять на истинный и ложный.
Истинный цианоз появляется в тех случаях, когда в крови находится значительный процент восстановленного гемоглобина, а также при длительном приеме и в больших дозах определенных химических лекарственных веществ (сульфаниламиды, фенацетин, антифебрин, нитриты, производные анилина, висмута нитрат основной, анальгетики). Истинный цианоз как симптом полиглобулии наблюдается при врожденных и приобретенных пороках сердца, при легочной недостаточности (эмфизема легких, бронхоэктазы и др.).
Ложный цианоз наблюдается при отложении в коже и слизистых оболочках производных серебра и золота.
Кожные покровы и слизистые оболочки с желтым окрашиванием или оттенком наблюдаются при заболеваниях печени, гемолитической и пернициозной анемиях, хронических энтероколитах, затяжных септических состояниях, у больных раком и др.
Пигментная маска, или гиперпигментация вокруг глаз в виде очков, наблюдается преимущественно у женщин и часто носит семейный характер. Однако гиперпигментация может наблюдаться при циррозе печени, тиреотоксикозе. Пигментацией кожи часто сопровождается беременность. Значительная пигментация кожи наблюдается при некоторых заболеваниях: железодефицитной анемии, аддисоновой болезни, гемохроматозе, лимфогранулематозе, овариальных дисфункциях (после лечения массивными дозами гормонов), авитаминозах РР, В, и др.
Например:
1. Кожа бледно – розовой окраски, чистая или без видимых патологических изменений (если на коже лица имеется косметика). Имеется легкая физиологическая ассиметрия, лицо округлой формы, носогубные и подбородочные складки умеренно выражены, линия смыкания губ без напряжения, углы симметричны, профиль выпуклый. Нижняя треть лица пропорциональна средней и верхней трети, или,
2. Цвет кожи бледно-розовый, уверенной влажности, тургор достаточный, эластичность обычная. Определяются несколько постоперационных рубцов длиной до 3 см на верхнем веке слева, шириной не более 1 см, бледно-розовой окраски, не спаянные с подлежащими тканями.
3. Конфигурация лица изменена за счет наличия в подбородочной области участка инфильтрации размером 4*5 см, или, лицо асимметрично за счет слабовыраженного коллатерального отека мягких тканей щечной и околоушной области слева.
4. Голова правильной формы, среднего размера. Лицо округлое. Ассиметрия лица справа за счет наличия коллатерального отека щечной области. Нижняя треть лица укорочена относительно средней и верхней частей за счет снижения высоты прикуса. Шея короткая. Цвет кожи смуглый за счет загара. Кожа средней влажности, тургор и эластичность соответствуют возрасту. В области угла рта справа имеется округлое, выступающее над кожей до 0,3 см новообразование темно-коричневого цвета, диаметром 0,7 см.
Шаг (А) 2 – Пальпация лимфатических узлов, точек нервных окончаний, жевательных мышц, височно-нижнечелюстного сустава.
Врач должен отличать нормальные биологические изменения от патологических отклонений. Для этого следует сравнивать результаты обследования верхней и нижней челюсти, а также правой и левой стороны. У пациентов с поражениями жевательных мышц, суставов рекомендуют внешний осмотр совмещать с функциональной диагностикой.
Схема обследования и описания лимфатических узлов в медицинской карте стоматологического больного:
1. Порядок пальпации лимфоузлов: затылочные, околоушные, поднижнечелюстные, подбородочные, передние и задние шейные, над- и подключичные;
2. Количество в группах: одиночные или конгломераты;
3. Форма: плоские, округлые, овальные, неправильной формы;
4. Консистенция: мягкая, тестоватая, плотная;
5. Болезненность при пальпации (безболезненные, слабо болезненные, резко болезненные);
6. Подвижность: подвижны, спаяны с кожей, окружающей клетчаткой, между собой;
7. Величина в сантиметрах или возможно сравнение: величиной с чечевицу, горошину, фасолину, перепелиное яйцо, куриное яйцо;
8. Поверхность: гладкая, бугристая;
9. Состояние кожи над лимфатическими узлами: физиологической окраски, гиперемирована, изъявлена, наличие свищей, рубцов.
Например: пальпируется подчелюстной лимфатический узел слева размером около 1 см., округлый, уплотненный, безболезненный, с кожей и окружающей клетчаткой не спаян, умеренно подвижен, кожа над ним физиологической окраски.
Шаг (А) 3 - Оценка функции височнонижнечелюстного сустава (ВНЧС)
Схема обследования и описания в медицинской карте височнонижнечелюстного сустава стоматологического больного
1. Характер движений в суставах (плавные или рывкообразные)
2. Движение суставной головки по скату суставного бугорка. Симметричность движений (синхронные, симметричные, со смещением средней линии нижней челюсти от средней линии лица, одновременно на обеих сторонах, с опережением на одной стороне).
3. Пальпация височнонижнечелюстного сустава (болезненна при пальпации слабо, резко; безболезненна)
4. Аускультация (хруст, щелканье)
5. Раскрывание рта (ограниченное, свободное, в полном объеме до 4 см, болезненное, безболезненное, активное, пассивное).
6. Расстояние между режущими краями центральных резцов (в мм при максимальном раскрывании рта).
Трехэтапный тест позволит оценить состояние височнонижнечелюстного сустава:
1. Смотреть - щелканье и хлопанье, а также смещение челюсти при широком открывании рта.
2. Слушать – используйте стетоскоп для выявления скрежещущих или хлопающих звуков.
3. Прощупывать – прикоснитесь к лицу, голове, шее и суставам, чтобы определить, не являются ли они болезненными.
Техника пальпации височнонижнечелюстного сустава:
· со стороны кожных покровов,
· впереди козелка уха,
· со стороны наружных слуховых проходов.
· обязательно пальпируются обе головки височнонижнечелюстного сустава одновременно (бимануальнаяпальпация), как в покое, так и при движении нижней челюсти. Это позволяет получить информацию о форме головок нижней челюсти синхронности и объеме их движения, определить свободу перемещения головок, как при открывании рта, так и при боковых смещениях нижней челюсти, а при наличии болевого синдрома определить локализацию болевых точек и связь боли с фазами движения нижней челюсти.
При пальпации хорошо определяются «шумовые» явления в области височнонижнечелюстного сустава . Они могут иметь характер крепитации, резкого щелчка в начале или в конце открывания рта, что также необходимо отметить.
Шаг (А) 4. Пальпация жевательных мышц.
Техника пальпации:
· Височная и собственно жевательные мышцы пальпируются со стороны кожных покровов.
· Латеральная крыловидной мышцы, которая осуществляется со стороны полости рта с помощью указательного пальца правой или левой руки, введенных по преддверию полости рта до верхнего свода преддверия в задних его отделах. При открывании рта латеральная крыловидная мышца натягивается и хорошо пальпируется в этот момент, позволяя выявить наличие болезненности и ее интенсивность.
Характеристика пальпации жевательных мышц:
При пальпации отмечается наличие уплотнений в мышечных пучках, болезненных участков (миозит) и степень напряжения мышц с обеих сторон.
Функциональные пробы жевательных мышц:
· проверка экскурсии нижней челюсти при открывании и закрывании полости рта. Открытие рта в норме происходит не менее чем на ширину 2-3 поперечно поставленных пальцев ( до 4 см.).
· три типа движений нижней челюсти:
- прямой: траектория резцовой точки на срединно-саггитальной плоскости при открывании и закрывании рта не смещается в сторону.
- волнообразный (зигзагообразный, ступенчатый) резцовая точка при движении нижней челюсти смещается вправо или влево от саггитальной плоскости, образуя волну или зигзаг.
- комбинированный: траектория резцовой точки сочетает в себе элементы прямого и волнообразного движения нижней челюсти.
Например: раскрывание рта пассивное, ограниченное, слегка болезненное. Расстояние между режущими краями центральных резцов 3 см. движения в суставах плавные. Движения суставных головок по скатам суставных бугорков прерывистые, со смещением от средней линии вправо. При пальпации область ВНЧС слева слабо болезненна. При внешнем осмотре ВНЧС слева слегка выступает над поверхностью кожи. При аускультации отмечается хруст.
Этап (В) - обследование околоротовых и внутриротовых мягких
тканей (Приложение 5)
Эта часть обследования включает в себя 7 шагов.
Шаг (В) 1 - Красная кайма губ.
Схема осмотра губ:
· просят пациента открыть и закрыть рот;
· оценивают кожные покровы в углах рта ( выявление изъявлений углов рта, трещин, рубцов, высыпаний, чешуек и т.д.)
· обращают внимание на их цвет, влажность, консистенцию.
Критерии оценки физиологической нормы губ
для описания в медицигской карте стоматологического больного:
1. губы имеют достаточно симметричную форму, умеренную толщину;
2. красная кайма целостная;
3. розовато-красного цвета, чистая;
4. ротовая щель симметричная;
5. носогубные складки одинаково выражены с обеих сторон (могут быть не выражены, умеренно выражены или выражены);
6. кожа околоротового пространства бледно – розовой окраски, чистая.
Шаг (В) 2 - Слизистая губ.
Осматривают слизистую губ:
- цвет, консистенция, влажность.
-на внутренней поверхности губы определяется:
ü незначительная бугристая поверхность, обусловленная локализацией в слизистом слое мелких слюнных желез,
ü точечные отверстия — выводные протоки этих желез. У этих отверстий при фиксации рта в открытом положении можно наблюдать скопление капелек секрета. Оценивается их наличие и состояние.
Шаг (В) 3 - Слизистая полости рта.
Осмотр слизистой оболочки полости рта проводится по анатомо-топографическим зонам при естественном освещении.
ВОЗ,1997 рекомендует следующую последовательность осмотра слизистой оболочки полости рта :
1. Преддверие полости рта.
2. Слизистая щек слева и справа.
3. Слизистая твердого и мягкого неба.
4. Спинка и боковые поверхности языка.
5. Нижняя поверхность языка и дно полости рта.
Техника проведения осмотра слизистой оболочки полости рта:
Для более скоординированного обследования возможно совместить осмотр слизистой преддверия полости рта и собственно полости рта.
Для этого врач просит больного удерживать язык у нёба, а сам, поочередно оттягивая зеркалами углы рта и осторожно отводя верхнюю и нижнюю губы, осматривает слизистую оболочку преддверья рта, нижней поверхности языка, его уздечки и щек.
Затем врач предлагает больному опустить язык, кладет шпатель на среднюю часть его спинки и, плавно oтдавливая язык книзу и кпереди, осматривает таким образом твердое и мягкое нёбо с язычком, передние дужки, нёбные миндалины и заднюю стенку глотки.
Последовательность обследования слизистой оболочки полости рта:
1. Визуально цвет и рельеф слизистой оболочки полости рта: отмечается нарушение целостности и наличие элементов поражения. первичные и вторичные элементы поражения слизистой оболочки полости рта.
Схема описание элементов поражения слизистой оболочки полости рта в медицинской карте стоматологического больного:
· Локализация (ссылка на ближайший орган и ткани полости рта);
· Вид элемента поражения:
ü первичные: пятно, узелок, бугорок, узелок, узел, волдырь, пузырек, гнойничок, пузырь
ü вторичные: чешуйка, эрозия, ссадина, язва, трещина, корка, рубец, лихенизация, вегетация, атрофия, пигментация
· Размер (указывается диаметр элемента поражения);
· Окраска;
· Рельеф (поверхность гладкая, шероховатая, зернистая);
· Границы (четкие, ровные, фестончатые и т.д.);
· Отношение к окружающим тканям;
· Наличие налета (фибринозный, некротический и т.д.), если снимается – вид поверхности (ровная, зернистая, с грануляциями, кровоточащая);
· При язве – описание дна (ровное, зернистое), края (подрытый, ровный, плотный);
· консистенция (рыхлая, плотная);
· Фоновые изменения (гиперемия, синюшность, гиперкератоз, или на неизмененной слизистой оболочки полости рта;
· Болезненность
А в случае нескольких элементов отмечают:
· Количество элементов;
· Полиморфизм;
· Склонность к слиянию;
· Симптомы Кебнера, Никольского и т.д.
2. О влажности слизистой оболочки судят по наличию блеска на ее поверхности и скоплению слюны на дне ротовой полости. Влажность слизистой оболочки полости рта зависит от количества и качества слюны.
· Гипосаливация – уменьшение количества слюны в полости рта.
Если во время обследования на дне полости рта не скапливается слюна, тыльная сторона зеркала не скользит по поверхности слизистой оболочки полости рта, имеется большое количество зубного налета и кариозных поражений, это дает возможность предположить гипосаливацию.
Наблюдается при:
ü лихорадочных состояниях;
ü сахарном диабете;
ü нервно-психических расстройствах;
ü повреждении слюнных желез.
Иногда необходимо задать дополнительные вопросы о сопутствующих заболеваниях и наличии результатов обследования (лабораторных анализов) и приеме лекарств.
· Гиперсаливация – повышенное слюноотделение:
Регистрируется при:
ü использовании лекарственных средств (пилокарпин, иодиды, бромиды, фторсодержащие препараты);
ü табакокурении;
ü заболеваниях слизистой оболочки полости рта (острый язвенный гингивит, стоматит, ангина Венсана).
Одновременно с проведением осмотра слизистой оболочки полости рта врач-стоматолог обращает внимание на запах изо рта, который может быть связан с плохой гигиеной (обратить внимание пациента на очищение языка); заболеваниями ЖКТ; болезнями бронхо-легочной системы (ринит, тонзиллит, синусит, бронхит), вредными привычками (курение).
В преддверие полости рта оцениваются
следующие анатомические элементы:
1. Слизистая оболочка преддверия полости рта от углов рта до небной миндалины (цвет, влажность, консистенция, могут быть пигментации, по линии смыкания зубов на слизистой щек могут выявляться дериваты сальных желез, которые не следует принимать за патологию). Осматривают слизистую переходной складки на наличие свищевых ходов.
2. Выводные протоки околоушных слюнных желез.
Для осмотра устьев выводных протоков околоушных слюнных желез, которые находятся на слизистой оболочке щеки по линии смыкания зубов на уровне первого верхнего моляра, стоматологическим зеркалом оттягивают вперед и несколько кнаружи угол рта. Слегка массируя околоушную слюнную железу со стороны щеки, наблюдают за выделением слюны из устья протока, определяя при этом характер слюны (прозрачная, мутная, гнойная) и хотя бы приблизительно ее количество.
3. Глубину преддверия полости рта (мелкое-до5 мм, среднее от 5-10 мм, глубокое более 10 мм).
4. Уровень прикрепления уздечек верхней и нижней челюстей (на середине ската альвеолярного гребня, у основания альвеолярного гребня, у вершины альвеолярного гребня).
5. Наличие щечно-альвеолярных тяжей (не выражены, слабо выражены, выражены).
Форма и место прикрепления уздечек губ и языка (уздечки в физиологической норме имеют треугольную форму; уздечки губ широким основанием прикрепляются к губе и оканчиваются по средней линии альвеолярного отростка на расстоянии 0,5 см от десневого края). Тест «натяжения» оценивает состояние уздечек губ. Оттягивание губы вниз и вперед вызывает смещение края десны от поверхности зубов и побеление межзубных промежутков – короткая уздечка.
При осмотре слизистой внутренней поверхности щек оцениваются:
1. Цвет;
2. Увлажненность;
3. По линии смыкания зубов в заднем отделе располагаются сальные железы (железы Фордайса), которые не следует принимать за патологию. Это бледно-желтого цвета узелки диаметром 1—2 мм, не возвышающиеся над слизистой оболочкой, а иногда видимые только при натяжении слизистой оболочки.
4. На слизистой оболочке щек по линии смыкания зубов могут быть отпечатки зубов.
Например: Слизистая оболочка полости рта бледно-розового цвета, умерено увлажнена. Глубина преддверия полости рта средняя. Уздечки верхней и нижней губы прикреплены к середине ската альвеолярного гребня. Щечно-альвеолярные тяжи прикреплены к с середине альвеолярного отростка, умеренно выражены. Слизистая щек слегка отечна, видны отпечатки жевательных групп зубов. На уровне зубов 2.6 и 1.6 располагаются протоки околоушных слюнных желез. При массировании желез из протоков выделяются капли прозрачного секрета. Пальпация безболезненна.
Шаг (В) 4 - Слизистая оболочка десны. Маргинальный край. Десневые сосочки.
При осмотре слизистой десны обязательно указывается область поражения и оцениваются :
Визуально-
1. Цвет (бледно-розовый, синюшность, цианоз, гиперемия, пастозность).
2. Форма (сохранена фестончатость маргинального края, десневые сосочки треугольной формы, усеченные, атрофированные, гипертрофированные, шаровидные, изъявленные).
3. Наличие патологических элементов (фибринозный налет, высыпания, язвы, петехии).
При пальпации -
4. Плотность (плотные, рыхлые, отечные, гладкие, бугристые).
5. Болезненность.
При зондировании -
6. Сохранность или отсутствие целостности зубодесневого прикрепления.
7. Уровень маргинального края относительно эмалево-цементной границы (гипертрофия, рецессия).
8. Наличие клинических, пародонтальных, ложных карманов.
9. Наличие экссудата в десневой борозде, его количество и качество
(гнойный, серозный, количество уменьшено, увеличено).
10. Кровоточивость зубодесневой борозды (точечное, профузное). Индекс кровоточивости.
11. Наличие неминерализованных и минерализованных зубных отложений. Индексы гигиенические.
Критерии выявления вовлечения десны в патологический процесс:
· Цвет - в физиологической норме десна имеет бледно-розовый цвет ("coral pink" по Caranza), при острых воспалительных процессах десна приобретает ярко-красный цвет, при хронических – застойно-синюшный.
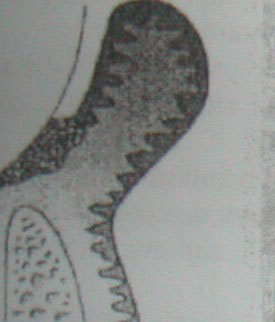
· Контур – в физиологической норме контур десневых сосочков в области резцов и клыков – остроконечной формы, премоляров и моляров – трапециевидной формы. При патологических процессах – контур может сглаживаться, приобретать шаровидную форму, фестончатую или кратерообразную (рис. 4).
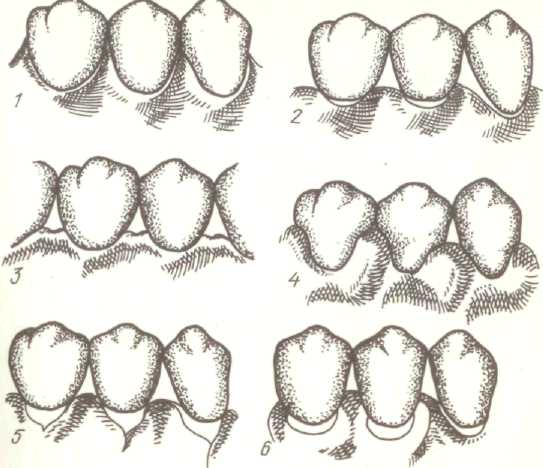
| Рис. 4. Изменения десневого контура при заболеваниях пародонта: 1 – норма; 2 – атрофический; 3 – кратерообразный; 4 – шаровидный; 5 – рассеченный; 6 - фестончатый |
Выделяют расщелины десны (расщелины Штильмана – локализованный узкий участок рецессии десны) и гирлянды (гирлянды Маккола – валикообразное утолщение десны) (рис. 3).
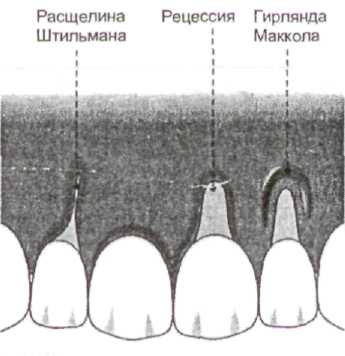
| Рис. 5. Изменения десневого контура при заболеваниях периодонта. |
· Поверхность. В физиологической норме десна имеет капельные вдавления, напоминает корочку апельсина или лимона. При воспалительных процессах становится гладкой, блестящей.
· Плотность. Определяется пальпаторно, в норме – упругая, при патологии – рыхлая, пастозная.
· Кровоточивость. В физиологической норме не наблюдается, при патологических процессах появляется в течение 30-40 сек после пальпации десны.
Виды позиций десны.
· Физиологическая норма - десневой край располагается в области эмалево-цементной границы.
· Гиперплазия – увеличение десны (1 степень- до 1/3 длины коронки, 2-я степень – до 1/2 длины коронки, 3-я степень более 1/2 длины коронки);
· Рецессия десны – смещение десны в апикальном направлении.
Рецессия десны.
По распространенности рецессию различают 2 видов – локализованная и генерализованная; по этиологии выделяют травматическую, симптоматическую, физиологическую;
Рецессию десны тоже оценивают в миллиметрах от определенной точки зуба на эмалево-цементной границе до десневого края.
Классификация рецессий десневого края(Miller 1985г.) (Рис.7.)
• Класс I : рецессия не доходит до слизисто-десневой границы.
• Класс II : рецессия переходит слизисто-десневую границу, не сопровождается потерей межзубной десны.
• Класс III : рецессия доходит или переходит слизисто-десневую границу, межзубная десна и костная ткань межальвеолярной десны частично утрачены в области двух зубов.
• Класс IV : рецессия доходит или переходит слизисто-десневую границу, межзубная десна и костная ткань межальвеолярной десны частично утрачены с образованием множественных зияющих межзубных промежутков. Возможно сочетание с нарушением положения зуба.
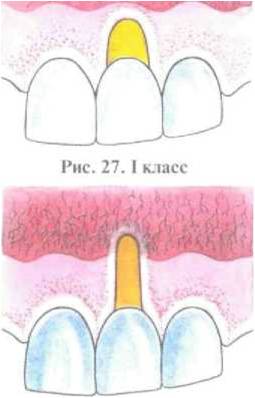
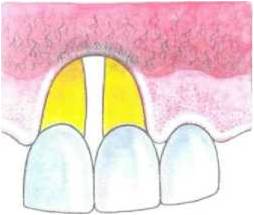
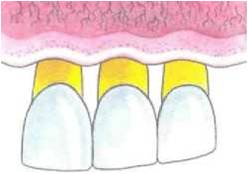
II класс III класс IVкласс
Рис.7. Классификация рецессии десневого края по Miller
Примечание: рецессии классов 1 и 2 устраняются хирургическим путем. При рецессиях 3 и 4 класса возможно только частичное устранение.
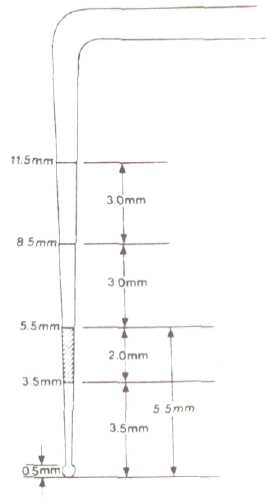
Все измерения на тканях пародонта проводятся с помощью специальных градуированных пародонтальных зондов:
Зонд Williams – маркировка 1-2-3-5-7-8-9-10 мм;
Зонд Marguis – маркировка 3-6-8-11;
Зонд UNC-15 – маркировка 1-2-3-4-5-6-7-8-9-10-11-12-13-14-15;
Зонд Hu-Friedy – маркировка 3-6-9-12;
Зонд ВОЗ – маркировка черная полоса от 3,5 до 5,5 мм(Рис.8, 8а)

| 
|
| Рис. 8а. Пародонтальный зонд со сменными головками | Рис. 8. Пародонтальный зонд ВОЗ |
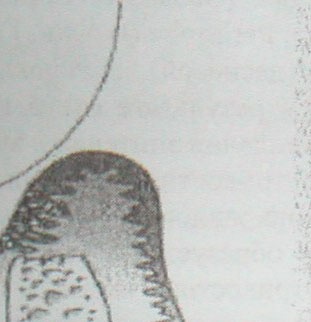
Выделяют следующие виды карманов:
· Десневой или ложный – не выходящий за пределы десневой ткани, не связан с деструкцией тканей периодонта, а с гипертрофией десны (рис. 9а);
· Пародонтальный – выходящий за пределы десны, связанный с разрушением связочного аппарата (рис. 9б,в);
· Надкостный – карман, при котором апикальные края деструктивно измененных окружающих тканей примыкают к альвеолярному гребню в области корней (рис. 9б);
· Внутрикостный – карман, при котором апикальные края деструктивно измененных окружающих тканей находятся внутри альвеолярного отростка (рис. 9в);
| 
| 
|
| а. десневой | б. пародонтальный надкостный | в.пародонтальный внутрикостный |
Рис. 9. Виды пародонтальных карманов по глубине поражения
Виды внутрикостных карманов:
· Простой – определяется с одной поверхности зуба (рис. 10А);
· Комбинированный – с двух и более поверхностей (рис. 10В);
· Сложный – охватывает зуб со всех сторон (рис. 10С).
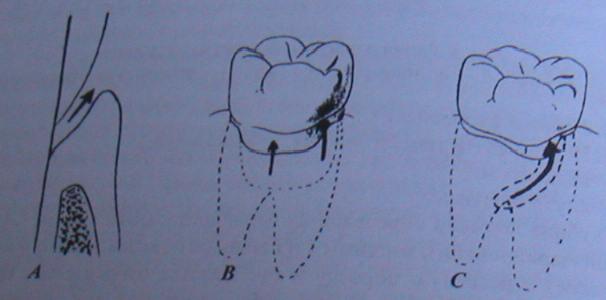
Рис. 10. Виды пародонтальных карманов по количеству поверхностей зуба, вовлеченных в патологический процесс
Поражение фуркации (рис.11)
• Степень 1- горизонтальная потеря прикрепления до 3мм
• Степень 2-горизонтальная потеря прикрепления более 3 мм., не сквозная
• Степень 3- проходимая сквозная в месте фуркации
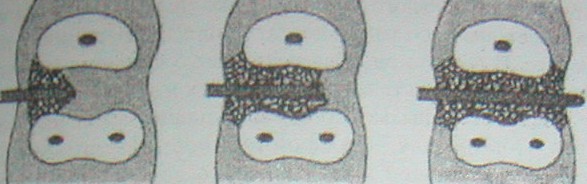
1 степень 2 степень 3 степень
Рис. 11. Степени вовлечения фуркации
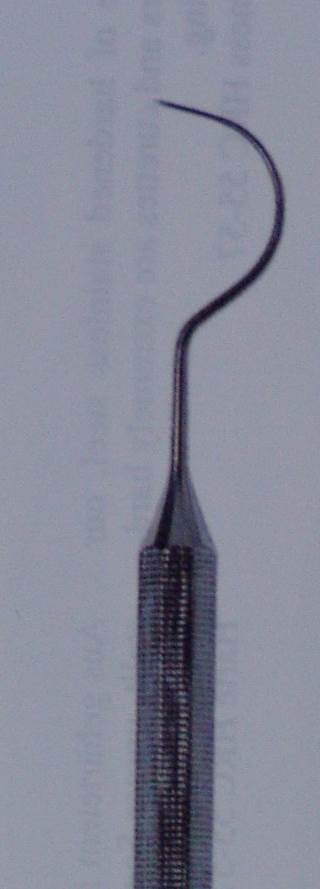 Для оценки вовлечения в патологический процесс фуркации используется изогнутый зонд Nabers для обнаружения фуркации (рис. 12,13).
Для оценки вовлечения в патологический процесс фуркации используется изогнутый зонд Nabers для обнаружения фуркации (рис. 12,13).
Рис. 12. Зонд для обнаружения вовлечения фуркации в патологический процесс
 Рис. 13. Зондирование фуркации с помощью специального изогнутого зонда
Рис. 13. Зондирование фуркации с помощью специального изогнутого зонда
Например: Слизистая оболочка десны бледно - розового цвета, плотно охватывает шейки зубов. Десневые сосочки треугольной формы, заполняют межзубные промежутки. Десна в области жевательных зубов слева – цианотична, отечна, кровоточит при дотрагивании. Десневые сосочки в этой области рыхлые, отходят от шеек зубов. Имеются пародонтальные карманы глубиной до 5 мм. Имеется рецессия IIкласса в области зуба 3.3. и поражение фуркации 3 класса в области зуба 3.7.
Шаг (В) 5 - Осмотр языка.
Врач предлагает больному широко открыть рот, максимально высунуть язык изо рта, дотронуться языком до правой и левой щек и поднять его к нёбу. Это позволяет определить полноту открытия рта, положение и объем движений языка, его размеры, форму, консистенцию, окраску языка, характер дорзальной поверхности (спинки) и состояние расположенных на ней вкусовых сосочков.
Шаг (В) 6 - Дно полости рта.
Дно полости рта в физиологической норме розовое, просвечивают крупные сосуды, расположены выводные протоки слюнных желез, слюноотделение свободное. В переднем отделе по средней линии от дна полости рта к нижней поверхности языка идет уздечка языка.
Техника осмотра:
Для того чтобы осмотреть проток подчелюстной и задний отдел подъязычной слюнных желез стоматологическим зеркалом отводят в сторону язык. В переднем отделе подъязычной области осматривают выводное отверстие протоков подчелюстной и подъязычной слюнных желез. Массируя подчелюстную слюнную железу, устанавливают характер и количество ее секрета. Путем пальпации по ходу протока сзади наперед определяют наличие в протоке слюнного камня или воспалительного инфильтрата. Производя пальпацию со стороны полости рта и подчелюстной области (бимануально), более точно устанавливают величину, консистенцию подчелюстной и подъязычной слюнных желез.
Например: Слизистая оболочка дна полости рта увлажнена, физиологической окраски. Сосудистый рисунок хорошо выражен. На дне полости рта имеется озерцо слюны.
Шаг (В)7 - Небо.
Техника осмотра:
Осматривают при широко открытом рте и откинутой назад голове. Широкимшпателем осторожно прижимают корень языка, с помощью зубоврачебного зеркала осматривают твердое, затем мягкое небо.
Критерии осмотра:
1. Форма (плоское, средней выраженности, готическое, куполообразное);
2. Передние небные складки (плоские, умеренно выражены, ярко выражены; при патологии складки отечны, покрыты фибринозныи налетом, нарушение целостности слизистой оболочки);
3. Наличие патологических элементов и новообразований;
4. Деформации неба (различного типа расщелины).
Например: передние небные складки умеренно выражены, небо куполообразной формы. Слизистая небных душек, миндалин и задней стенки зева - эктерична.
Этап (С) - обследование зубов и ткани периодонта включает 2 шага (Приложение 6)
Обследование зубных рядов. При осмотре следует обращать внимание на надлежащее освещение и правильное расположение врача-стоматолога.
DIAGNOdent (KaVo, Германия)
После предварительного очищения и высушивания поверхностей зубов применяется лазерное флуоресцентное устройство. Прибор содержит лазерный диод (длинна волны 650 нм), как активирующее световое устройство и фотодиод, комбинированный с длиннофокусным фильтром, как обнаружитель.
Активирующий свет пропускается при помощи оптического волокна (пучок из 9 волокон) на зуб и, собираясь концентрически вокруг него, помогает обнаружению кариозного очага. Длиннофокусный фильтр абсорбирует обратно возбуждение и передает длинноволновое флуоресцентное свечение.
Цифровой дисплей прибора показывает максимальную интенсивность флюоресценции (в единицах по отношению к калибровочному стандарту) в момент исследования.
Прибор имеет конический фиброоптический наконечник (насадку) для обнаружения фиссурного кариеса и цилиндрическую насадку для обнаружения кариеса на гладких поверхностях (рис. 15).


рис. 16. лазерный прибор DIAGNOdent с насадками
Неосложненный кариес
Основные: осмотр, зондирование.
Дополнительные: окрашивание, люминисцентные методы, рентген диагностика (прикусные снимки), термопроба, ЭОД, лазерная диагностика.
Болезни пародонта
Основные: осмотр, зондирование, перкуссия, пальпация (оценка подвижности зуба).
Дополнительные: индексная оценка, рентгендиагностика, микробиологическое и биохимическое исследование, методы функциональной диагностики (реопарадонтограмма, полярография).
Заболевания СОПР
Основные: осмотр.
Дополнительные: цитологическое, гистологическое, микробиологическое, иммунологическое исследования, аллергологические пробы, реография, полярография, биохимические данные.
ЮРИДИЧЕСКАЯ ОТВЕТСТВЕННОСТЬ
ВРАЧА-СТОМАТОЛОГА
ПРИЛОЖЕНИЯ
Приложение 1
Стр. 1 ф. № 043/у
Код формы по ОКУД ___________
Код учреждения по ОКПО ______
Медицинская документация
Форма № 043/у
Утверждена Минздравом СССР
____________________________ 04.10.80 г. № 1030
наименование учреждения
МЕДИЦИНСКАЯ КАРТА
Стоматологического больного
№ _____________ 19 ... г. ____________
Фамилия, имя, отчество ________________________________________________________
Пол (М., Ж.) ______________________ Возраст ___________________________________
Адрес _________________________________________________________________________
Профессия _____________________________________________________________________
Диагноз _______________________________________________________________________
Жалобы ______________________________________________________________________
_______________________________________________________________________________
Перенесенные и сопутствующие заболевания ______________________________________
_______________________________________________________________________________
_______________________________________________________________________________
Развитие настоящего заболевания ____________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
Стр. 2 ф. № 043/у
Данные объективного исследования, внешний осмотр _________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
| Осмотр полости рта. Состояние зубов | |||||||||||||||||
| Условные обозначения: отсутствует - |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
| - 0, корень - R, Кариес - С, | |||||||||||||||||
| Пульпит - Р, периодонтит - Pt, | 8 | 7 | 6 | 5 | 4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | |
| пломбированный - П, | |||||||||||||||||
| Пародонтоз - А, подвижность - I, II |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
| III (степень), коронка - К, | |||||||||||||||||
| искусст. зуб - И |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
_____________________________________________________________________________________________________________________________________________________
Прикус ________________________________________________________________________
Состояние слизистой оболочки полости рта, десен, альвеолярных отростков и неба
______________________________________________________________________________________________________________________________________________________
Данные рентгеновских, лабораторных исследований _______________________________________________________________________________________________________________________________________________________________________________________________________________________________________
Стр. 3 ф. № 043/у
| Дата | ДНЕВНИК Анамнез, предварительный диагноз, план обследования, окончательный диагноз и лечение. Результаты лечения, прогноз. Профилактические мероприятия | Фамилия лечащего врача полностью, печать врача |
Приложение 2
Зубная формула
Рис.1 Интактные зубы Рис.2 Кариес, пародонтит
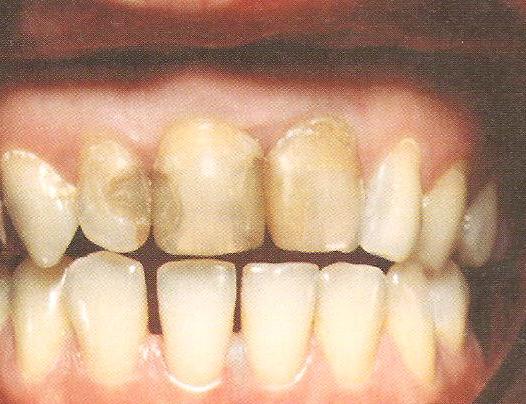 Рис. 3 пломба 3.7, корень 3.6 Рис. 4 пломбы 1,2;1.1; 2,1;
Рис. 3 пломба 3.7, корень 3.6 Рис. 4 пломбы 1,2;1.1; 2,1;
Приложение 3
Вопросы для анкеты сбора данных о перенесенных и сопутствующих заболеваниях стоматологического больного
-эндокринные дискорреляции (заболевания щитовидной, поджелудочной желез), болезни печени, легких, желудочно-кишечного тракта, заболевания крови;
-проблемы с сердечно-сосудистой системой: острые и хронические формы ишемической болезни сердца (инфаркт миокарда, нестабильная и стабильная стенокардия, постинфарктный кардиосклероз), поражения сердца при системных заболеваниях соединительной ткани, инфекционный эндокардит, ревматический и инфекционно-аллергический миокардит и другие;
-наличие артериальной гипертензии, уровень артериального давления (высокое, низкое, в течение какого периода), гипертонические кризы в анамнезе;
-пребывание на стационарном лечении в течение последних 10 лет, частота и причина госпитализаций;
-обследование у врача общей практики, терапевта, кардиолога, эндокринолога и др. в течение последних 5 лет;
-прием лекарственных препаратов: группы лекарственных средств и длительность их приема, дозы.
Необходимо выявить болезни, ограничивающие продолжительное лечение:
Общее тяжелое состояние пациента (6 месяцев после инфаркта миокарда, гипертонический криз).
Эпилепсия
Затрудненное открывание рта
Также следует регистрировать состояния, заболевания, при которых имеется высокий риск развития инфекционных эндокардитов.
после протезирования клапанов сердца;
с приобретенными пороками сердца ревматической этиологии (чаще аортальной локализации);
ранее перенесшие инфекционный эндокардит;
с врожденными пороками сердца (до и после операции);
с пролабированием митрального клапана и выраженной митральной недостаточностью;
с идиопатическим гипертрофическим субаортальным стенозом;
находящиеся на хроническом гемодиализе;
с имплантированным электрокардиостимулятором.
наркоманы
Важно выявление факторов риска или отягощающих факторов:
-курение;
-алкоголь;
-наркомания;
-наследственная предрасположенность.
Данные анамнеза в последующем учитываются при планировании профилактических
лечебных мероприятий: с их помощью можно определить степень влияния некоторых общих
заболеваний на течение стоматологических болезней, выбрать такой метод лечения
стоматологических заболеваний, который не будет отрицательно сказываться на общем
состоянии пациента.
Приложение 4
Этап (А) – обследование внеротовой головы и шеи

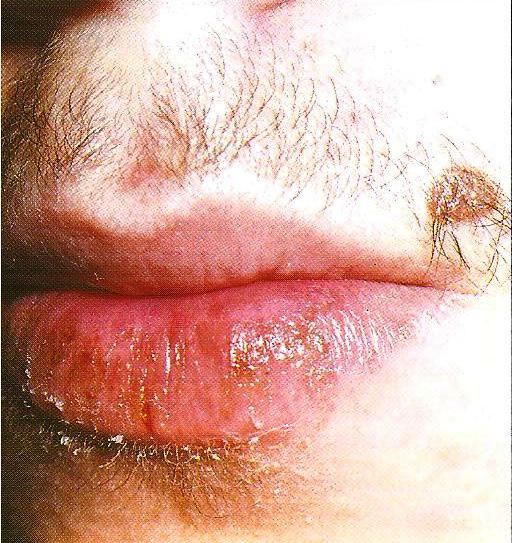
Рис.1 общий вид пациента
- Выражение лица (спокойное, тревожное, безразличное)
- Симметричность сторон лица
- Цвет кожных покровов (бледность, гиперемия, цианоз, желтушность)
- Локализация и размеры новообразований
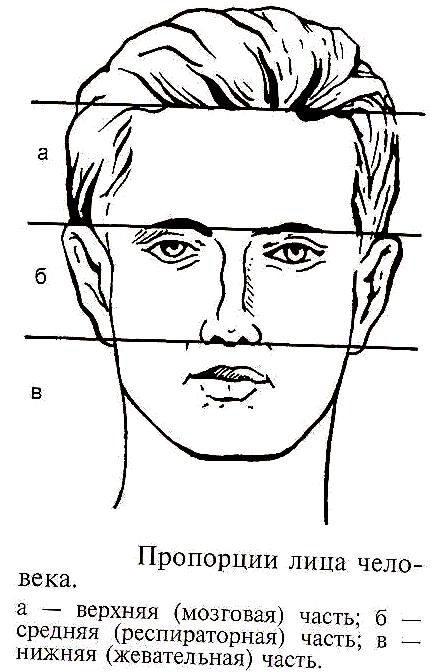
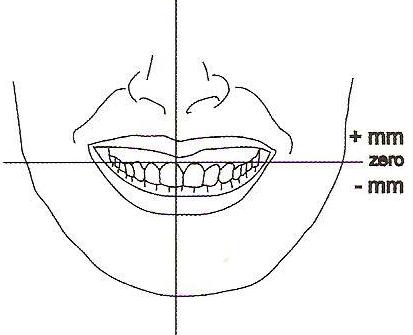
Рис. 2 Вертикальные пропорции лица и улыбки
Приложение 5
Этап (В) – обследование околоротовых и внутиротовых мягких тканей
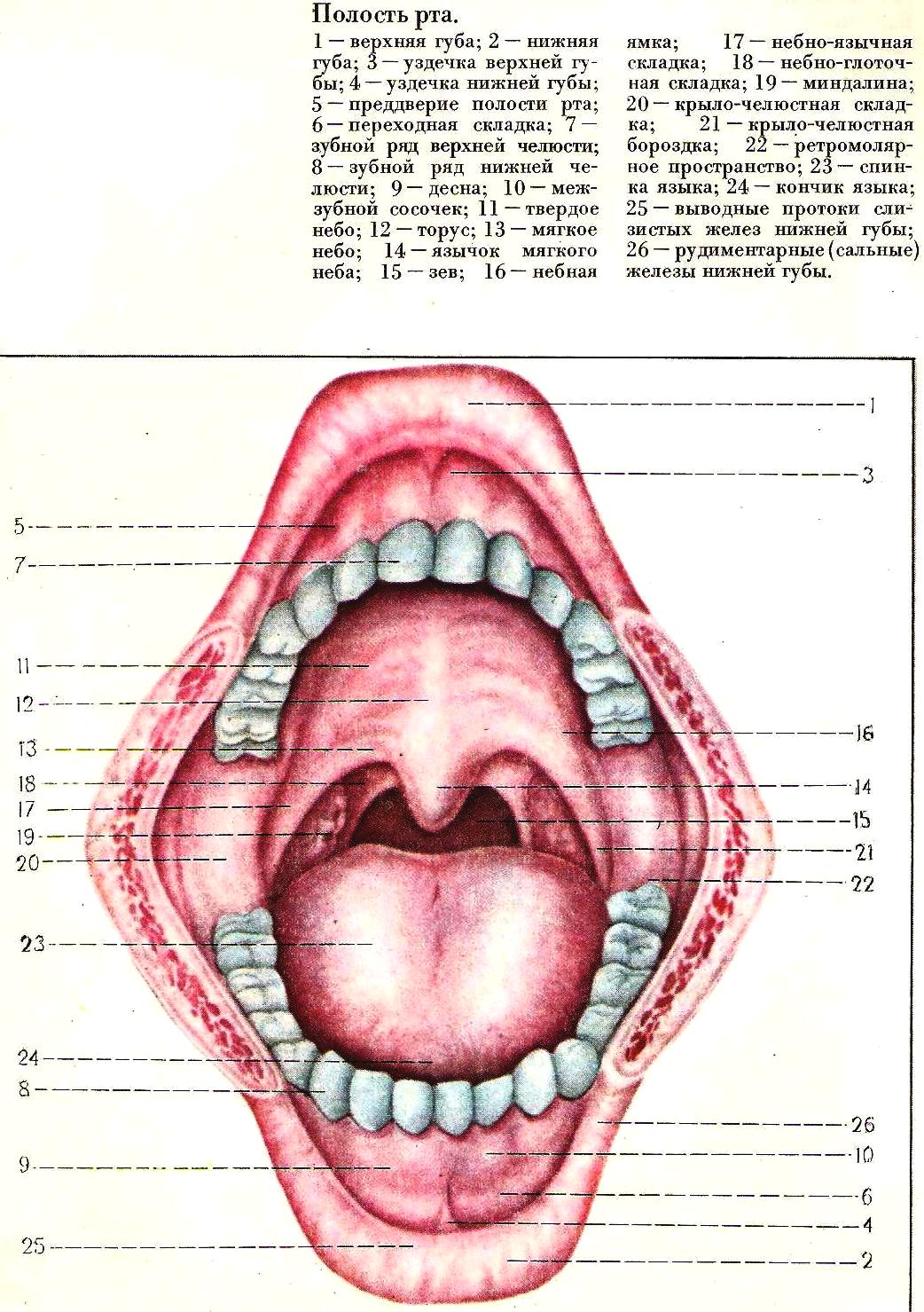
Рис. 1 Анатомия рта
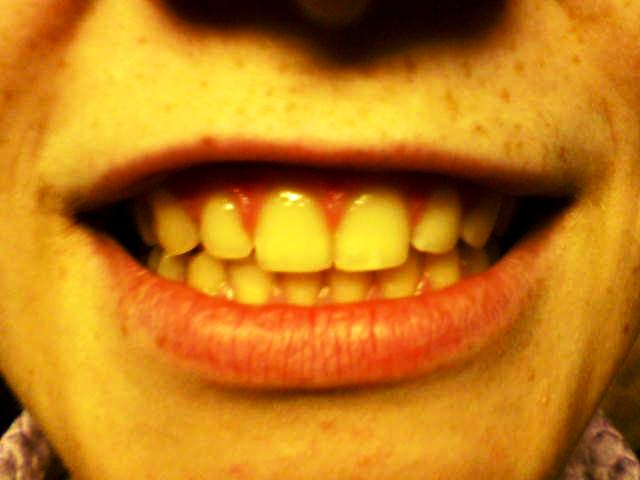
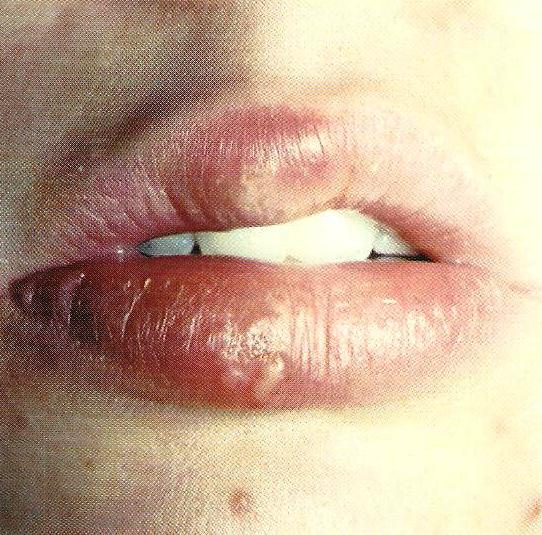
Рис. 2 Красная кайма губ
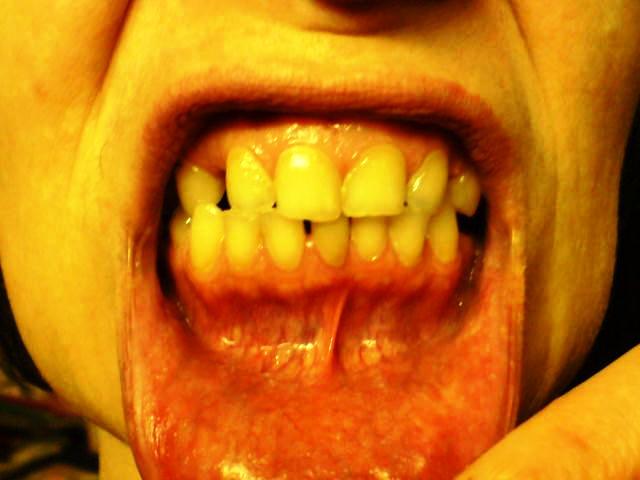
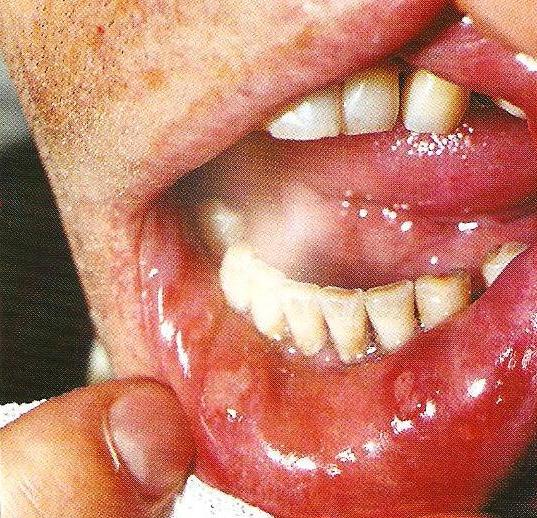
Рис.3 Слизистая губ
Рис.4 Переходная складка, преддверие полости рта
– среднее (8-10 мм)
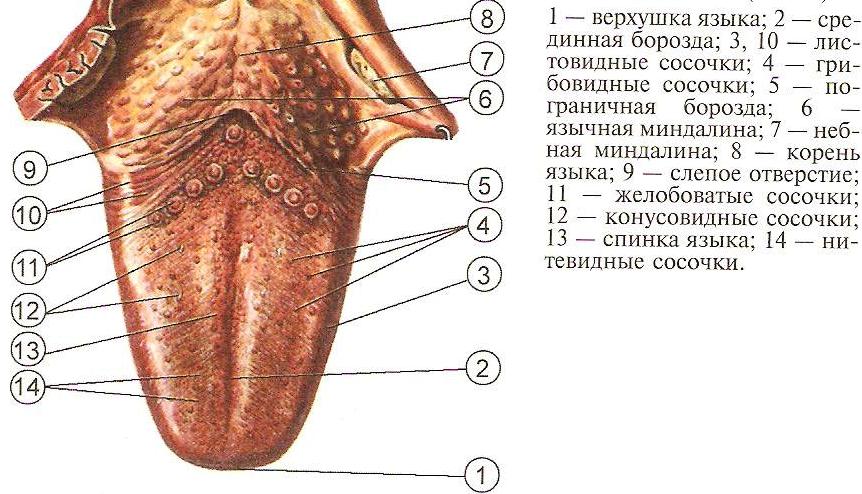
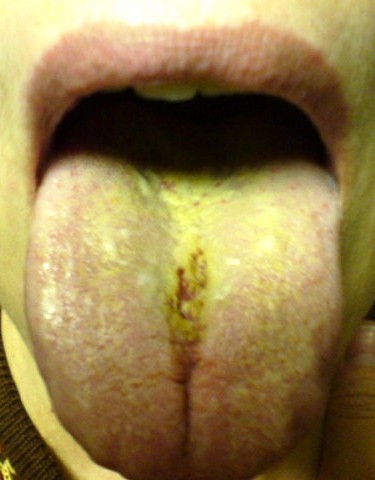
Рис. 1 Язык
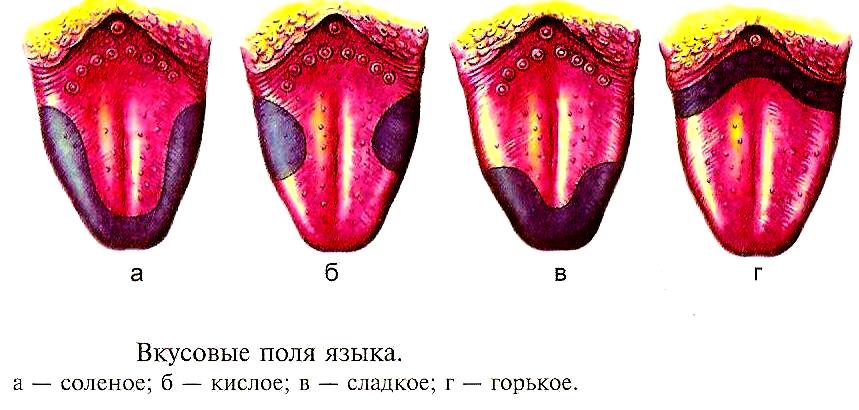
Рис. 2
Рис.3 Нижняя поверхность языка, средняя уздечка
Приложение 6
Приложение 7
Гигиенические индексы
Витальное окрашивание
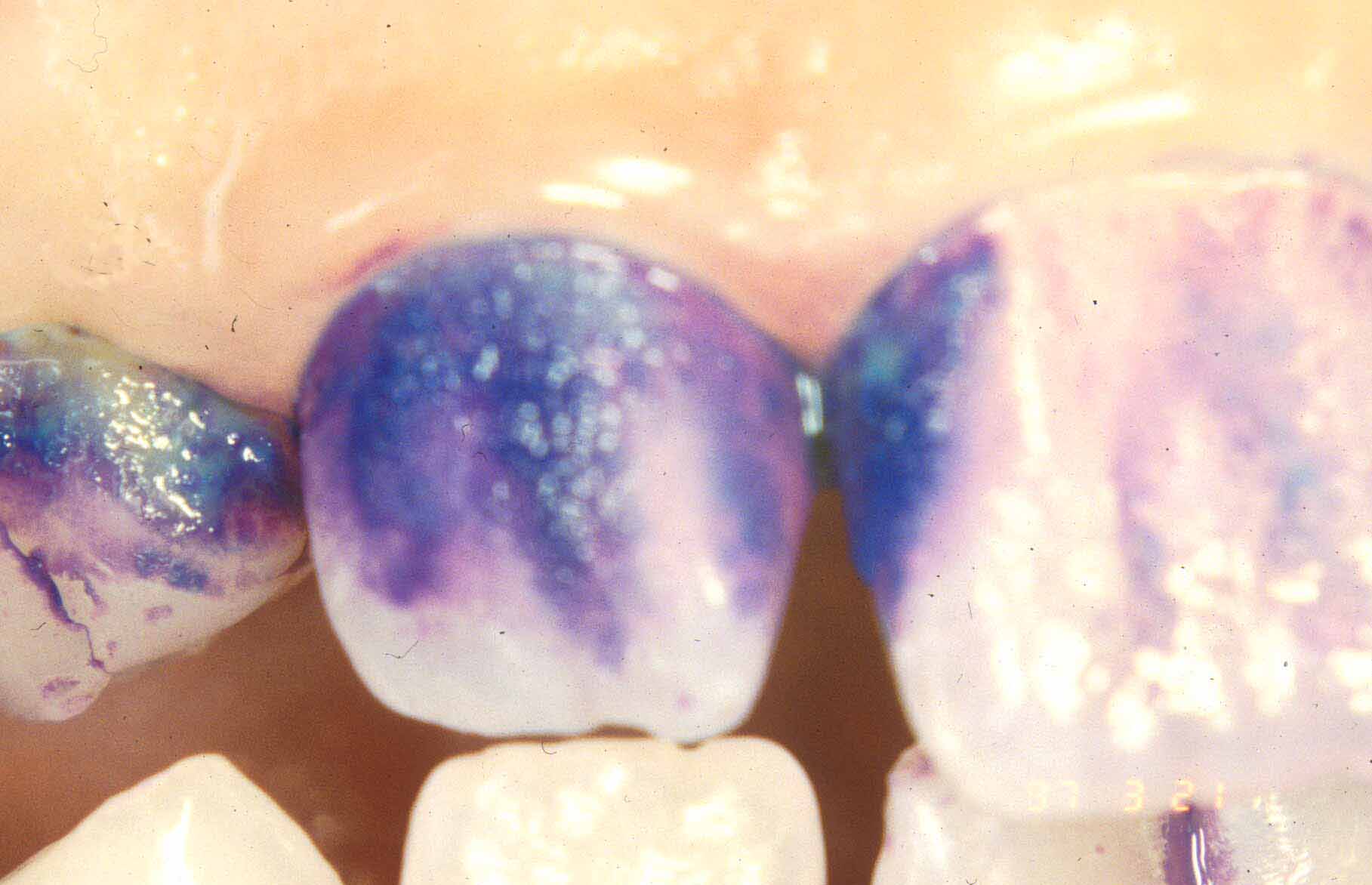 Используется 2% раствор метиленового синего. Время аппликации – 3 минуты. Цвет зуба изменяется при наличии кариеса и зубных отложений (рис.1)
Используется 2% раствор метиленового синего. Время аппликации – 3 минуты. Цвет зуба изменяется при наличии кариеса и зубных отложений (рис.1)
Окрашивание проводится с целью:
ü Мотивации пациента;
ü Определения гигиенических индексов;
ü Определения эффективности профилактических мероприятий.
Рис. 1 Витальное окрашивание
Схемы ориентировочной основы действий (ООД)
| № | Действия | Средства | Критерии самоконтроля | ||||||||||||||||||
| Гигиенический индекс Грина-Вермиллиона(OHI-S) | |||||||||||||||||||||
| 1. | Определяется наличие зубного налета на 1.6, 1.1 и 2.6 зубах с вестибулярной стороны и на 4.6, 3.1 и 3.6 зубах с язычной стороны | Раствор Шиллера-Писарева или стоматологический зонд | При наличии, зубной налет окрашивается или остается на кончике стоматологического зонда | ||||||||||||||||||
| 2. | Проводим количественную оценку зубного налета по 3-х бальной системе: | ∑C1 — сумма оценок зубного налета | 0 — нет налета; 1 — налет покрывает до 1/3 поверхности зуба; 2 — налет покрывает до 2/3 поверхности зуба; 3 — налет покрывает более 2/3поверхности зуба | ||||||||||||||||||
| 3. | Определяем наличие зубного камня на 1.6, 1.1 и 2.6 зубах с вестибулярной стороны и на 4.6, 3.1 и 3.6 зубах с язычной стороны | Стоматологический зонд | При наличии зубного камня имеются твердые зубные отложения | ||||||||||||||||||
| 4. | Проводим количественную оценку наличия зубного камня по 3-х бальной системе: | ∑С2 — сумма оценок зубного камня. | 0 — нет камня; 1 — наддесневой камень покрывает до 1/3 поверхности зуба; 2 — наддесневой камень покрывает до 2/3 поверхности зуба или имеются отдельные частицы поддесневого камня; 3 — наддесневой камень покрывает более 2/3 поверхности зуба или имеются большие участки поддесневого камня. | ||||||||||||||||||
| 5. | Определяем общий индекс по Грину-Вермиллиону | OHI =_∑C1+ ∑С2 6 |
| ||||||||||||||||||
| Гигиенический индекс Ю.А. Федорова и В.В. Володкиной (ИГ). | |||||||||||||||||||||
| 1. | Вестибулярные поверхности шести нижних резцов затушевываются индикаторным раствором. | Раствор Шиллера-Писарева. | При наличии, зубной налет окрашивается. | ||||||||||||
| 2. | Проводим количественную оценку зубного налета по 5 бальной системе: | Индекс Федорова - Володкиной. | 1 — отсутствие окрашивания; 2 — налет покрывает 1/3 поверхности зуба; 3 — налет покрывает более 1/2поверхности зуба; 4 — налет покрывает 3/4 поверхности зуба; 5 — налет покрывает всю поверхность зуба; | ||||||||||||
| 3. | Подсчитываем результаты | Индекс Федорова - Володкиной. | ИГ = сумму оценок зубного налета разделить на количество обследованных зубов. | ||||||||||||
| 5. | Оцениваем уровень гигиены полости рта по результатам индекса. | Индекс Федорова - Володкиной. |
|
Пародонтальные индексы
Схемы ориентировочной основы действий (ООД)
| № | ||
Действия
Средства
Критерии самоконтроля
Индекс нуждаемости в лечении болезней пародонта(CPITN)
Проводят оценку состояния тканей пародонта зубов:
| 17/16 | 11 | 26/27 |
| 47/46 | 31 | 36/37 |
Лоток стоматологический, медицинская карта.
Исследование проводится методом зондирования для выявления кровоточивости, над- и поддесневого «зубного камня», клинического кармана с помощью пародонтологического зонда.
В соответствующих ячейках регистрируют состояние лишь шести зубов.
Система балльных оценок
• 0 — нет признаков заболевания;
• 1 — кровоточивость десны после зондирования;
• 2 — наличие над- и поддесневого «зубного камня»;
• 3 — клинический карман глубиной 4-5 мм;
• 4 — клинический карман глубиной 6 мм и более.
Подсчитываем результаты.
Система балльных оценок
Учитывают коды, соответствующие более тяжелому состоянию. Например, если в области 17 зуба обнаружена кровоточивость, а в области 16 — «зубной камень», то в ячейку заносят код, обозначающий «зубной камень» (т.е. 2).
Согласно кодам устанавливаются методы лечения.
Система балльных оценок
1 - гигиена полости рта,
2 - удаление зубных отложений и гигиена,
3 - удаление зубных отложений и комплексная терапия (кюретаж),
4 - удаление зубных отложений и комплексная терапия (лоскутные операции, ортопедическое лечение).
Фиксируем результаты.
Медицинская карта.
Результаты занесены в медицинскую карту пародонтологического пациента.
Определение пародонтального индекса (ПИ)
Лоток стоматологический, медицинская карта.
1. Оценивается наличие воспалительного процесса
2. Наличие пародонтального кармана
3. Определяется подвижность зуба.
Система балльных оценок
0 — нет явных признаков нарушения строения и функций пародонта;
1 - легкий гингивит, ограниченный в области десневого сосочка;
2 — гингивит, воспаление десны вокруг зуба, пародонтальный карман (ПК) отсутствует;
6 - гингивит с образованием ПК, видимых нарушений функций пародонта нет, зуб неподвижен;
8 — зуб подвижен, может быть смещен, выраженная деструкция всех тканей пародонта, наличие ПК,
функция жевания нарушена
Формула вычисления индекса.
Вычисление индекса:
∑С
ПИ= ──────
n
∑С — сумма всех оценок в баллах;
n — число обследованных зубов;
5.
Подводим результаты.
Система бальных оценок.
0, 1 — 1,0
1,1 — 4,0
4, 1 — 8,0
Медицинская карта.
Результаты занесены в медицинскую карту пародонтологического пациента.
Десневые индексы
Схемы ориентировочной основы действий (ООД)
| № | Действия | ||
Средства
Критерии самоконтроля
Определение папилярно-маргинально-альвеолярного индекса (РМА)
Раствор Шиллера-Писарева.
Окрашиваются участки глубокого поражения соединительной ткани воспалительным процессом. Это объясняется накоплением большого количества гликогена в местах воспаления.
Система балльных оценок
0 баллов — отсутствие воспаления,
1 балл — воспаление межзубного сосочка (Р),
4 балла — воспаление маргинального края десны (М),
3 балла — воспаление альвеолярной слизистой.
Индекс.
РМА = ∑С/n
С — сумма оценок у каждого зуба;
n — число обследуемых зубов (обычно 6).
5.
Подводим результаты.
Индекс.
До 2,3 балла
2,3 — 5,0 баллов
5,1 — 8,0 баллов
Медицинская карта.
Результаты занесены в медицинскую карту пародонтологического пациента.
Определение наличия кровоточивости с использованием индекса кровоточивости десневой борозды (SBI) по Мюлеманну и Сону (1971)
Проводим вертикальное зондирование десневой борозды, в межзубных промежутках для двух рядом стоящих зубов: в квадрантах I и III с вестибулярной стороны, в квадрантах II и IV —с оральной стороны
Пародонтологический зонд
Появляется кровоточивость десны
Подчитываем кровоточивость по бальной системе
Система балльных оценок
0 баллов — кровоточивости в межзубном промежутке нет;
1 балл — кровоточивость межзубном промежутке есть.
Оцениваем кровоточивость
Формула: SBI = (сумма баллов / число зубов у пациента) х 100%
Критерии опенки:
до 10%— допустимый уровень индекса
более 10% — необходимы терапевтические мероприятия
Индекс рецессии десны, Stahl Morris, 1955
Методика. Рецессии десны оценивается в области всех групп зубов и определяется как расстояние от края десны до эмалево-цементной границы. Для определения рецессии десны лучше пользоваться специальными градуированными зондами.
Индекс рецессии рассчитывается по формуле:
количество зубов с рецессией
х100%
общее количество зубов
Интерпретация:
Легкая степень до 25%;
Средняя 26-50%;
Тяжелая 51-100%
ТЕСТЫ
ЭТАЛОНЫ ОТВЕТОВ
001 – 4 005 – 3 009 – 1 013 – 2 017 – 4
002 – 2 006 – 3 010 – 2 014 – 3 018 – 3
003 – 4 007 – 4 011 – 1 015 – 4
004 – 3 008 – 3 012 – 2 016 – 5
001 – 1 005 – 2 009 – 2 013 – 1 017 – 2 021 - 4
002 – 2 006 – 3 010 – 1 014 – 2 018 – 1
003 – 3 007 – 1 011 – 4 015 – 2 019 - 3
004 – 3 008 – 1 012 – 3 016 – 1 020 - 1
ЛИТЕРАТУРА
Интернет-ресурсы
- Консультант врача: http://www.rosmedlib.ru/
- Андреищев А.Р. Сочетанные зубочелюстно-лицевые аномалии и деформации [Электронный ресурс]: руководство для врачей. – М., 2008. - 224 с. - (ЭБС «Консультант студента»).
- Заболевания пародонта. Современный взгляд на клинико-диагностические и лечебные аспекты [Электронный ресурс]: учебное пособие / О.О. Янушевич и др. – М., 2010. - 160 с.: ил. - (Серия "Библиотека врача-специалиста"). - (ЭБ «Консультант врача»)
Министерства здравоохранения Российской Федерации
(ФГБОУ ВО Тюменский ГМУ Минздрава России)
«Клиническое обследование стоматологического больного для студентов стоматологического факультета»
Учебное пособие для самостоятельной работы
студентов стоматологического факультета
Тюмень, 2016г.
Рабочая программа составлена на основании требований Федерального государственного образовательного стандарта высшего образования по специальности 31.05.03 «Стоматология» (уровень специалитета) утвержденного приказом Минобрнауки №96, от 09.02.2016г., Приказа Минобрнауки России от 27.11.2015г. № 1383 «Об утверждении Положения о практике обучающихся, осваивающих основные профессиональные образовательные программы высшего образования», учебного плана (2016г.).
Индекс Б2.П.1
Рабочая программа обсуждена на заседании кафедры стоматологии детского возраста
протокол №___ «____» ___________ 20___г.
Заведующий кафедрой
стоматологии детского возраста к.м.н. О.А. Куман
Согласовано:
Декан стоматологического факультета,
д.м.н., профессор А.В. Брагин
Председатель Методического совета
по специальности Стоматология к.м.н М.О. Нагаева
«____» ______________ 20___ г
Программа заслушана и утверждена на заседании ЦКМС
протокол №___ «____» ______________ 20___ г.
Председатель ЦКМС
д.м.н., профессор О.И. Фролова
Составитель программы:
Заведующий кафедрой
стоматологии детского возраста, к.м.н. О.А. Куман
Рецензенты:
Заведующий кафедрой терапевтической и детской стоматологии
ФГБОУ ВО ЮУГМУ Минздрава России, к.м.н., доцент И.А. Бутюгин
Заведующий кафедрой терапевтической стоматологии
ФГБОУ ВО Тюменского ГМУ Минздрава России, к.м.н. М.О. Нагаева
Заместитель главного врача по медицинской части УМК
ФГБОУ ВО Тюменского ГМУ Минздрава России, к.м.н. М.Ю. Налимов
Содержание
ВВЕДЕНИЕ………………………………………………………….. 4
ПРИНЦИПЫ ДЕОНТОЛОГИИ………………………………………5
ОСНОВНЫЕ ДОКУМЕНТЫ ДЛЯ УЧЕТА РАБОТЫ
ВРАЧА-СТОМАТОЛОГА ………………. ………...........................7
Медицинская карта……………………………………………………7
Зубная формула………………………………………………………..8
Дневник ………………………………………………………………..9
Дополнительные вкладыши…………………………………………10
ОСНОВНЫЕ ПРИНЦИПЫ ПСИХОЛОГИИ ОБЩЕНИЯ
ВРАЧА-СТОМАТОЛОГА С ПАЦИЕНТАМИ………………………………...................................12
ПЕРВИЧНЫЙ ОСМОТР СТОМАТОЛОГИЧЕСКОГО
БОЛЬНОГО…………………………………………………………...15
Анамнез жизни……………………………………………………….15
Анамнез заболевания………………………………………………...17
Этап А – обследование внеротовой области головы и шеи……….20
Этап В – обследование околоротовых и внутриротовых
мягких тканей …..................................................................................26
Этап С – обследование зубных рядов и тканей периодонта………41
ОСНОВНЫЕ МЕТОДЫ КЛИНИЧЕСКОГО ОБСЛЕДОВАНИЯ……………………………………………………43
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ …………….44
МЕТОДЫ ОБСЛЕДОВАНИЯ В ЗАВИСИМОСТИ ОТ
НОЗОЛОГИЧЕСКИХ ФОРМ………………………………………..55
ЮРИДИЧЕСКАЯ ОТВЕТСТВЕННОСТЬ
ВРАЧА-СТОМАТОЛОГА ПО
ВЕДЕНИЮ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ…………….....55
ПРИЛОЖЕНИЯ……………………………………………………......58
Приложение 1 медицинская карта……………………………………58
Приложение 2 зубная формула ………………………………………60
Приложение 3 вопросы для анкеты ………………………………….61
Приложение 4 Этап А…………………………………………………63
Приложение 5 Этап В…………………………………………………66
Приложение 6 Этап С…………………………………………………69
Приложение 7 индексы в стоматологии……………………………..71
ТЕСТЫ ………………………………………………………………...80
ЭТАЛОНЫ ОТВЕТОВ ……………………………………………….84
ЛИТЕРАТУРА ………………………………………………………..84
ВВЕДЕНИЕ
Обследование пациентов является важной составной частью лечебно-профилактического процесса. Методы исследования в любой клинической дисциплине определяют эффективность диагностики заболеваний. От того, насколько совершенно разработаны методы исследования и насколько адекватно они применяются врачом, зависит успех диагностики каждого конкретного случая заболевания и эффективность лечения больного. Существует множество различных диагностических методик, позволяющих комплексно оценить состояние пациентов, в то же время необходим индивидуальный подход, позволяющий из всего многообразия диагностических методов выбрать те, которые позволили бы получить необходимую информацию для установки диагноза и определения лечебной тактики.
Выяснение жалоб и анамнез заболевания позволяет врачу сделать предварительное заключение и сформировать индивидуальный диагностический алгоритм. Так, на основании результатов первичного обследования можно определить направление дальнейших диагностических мероприятий. Остальные дополнительные методы исследования являются уточняющими и используются для дифференциальной диагностики и выявления осложнений основного заболевания. В то же время не следует забывать, что избыток диагностических мероприятий не только удлиняет этап обследования, но и способствует усилению симптомов заболевания. Золотым правилом диагностики должен являться принцип разумной достаточности.
Обязательным условием оказания квалифицированной помощи является тщательное обследование пациентов не только при первичном обращении, но и на каждом этапе лечения, что позволяет как врачу, так и пациенту контролировать процесс восстановления здоровья или пролонгирования стадии ремиссии.
ПРИНЦИПЫ ДЕОНТОЛОГИИ
Деонтологические принципы в стоматологии основаны на положениях Этического кодекса специалистов стоматологического профиля.
1.Главной профессиональной обязанностью врача-стоматолога является оказание компетентной, качественной и своевременной стоматологической помощи пациентам на основе своих профессиональных знаний и умений.
2.Специалист стоматологического профиля обязан соблюдать требования и положения профессиональных стандартов.
3.Врач никогда не должен уклоняться от приема или отказывать в помощи пациентам по расовым, национальным, религиозным и другим признакам.
4.Врач обязан:
сохранять врачебную тайну, одновременно он обязан испрашивать любую необходимую ему информацию для лечения больного от других врачей. Не является разглашением врачебной тайны случаи передачи медицинской информации с целью:
- проведения научных исследований;
- экспертизы качества медицинской помощи;
- проведения учебного процесса;
- предотвращения возможности причинения серьезного вреда самому больному или окружающим лицам;
- определения решений суда;
- в случаях предусмотренных законодательствам.
5. Обратиться к более компетентным коллегам, если необходимое пациенту лечение выходит за уровень его собственных профессиональных возможностей.
6.Обсудить с пациентом альтернативные планы лечения, включая преимущества, степень риска и прогноз, возможные осложнения, рациональность, стоимость лечения с тем, чтобы предоставить пациенту право самому сделать обоснованный выбор.
7. При обнаружении своих ошибочных действий или таковых у своих коллег, без дополнительного гонора попытаться исправить ошибку и добиться положительного результата в лечении.
8. Проинформировать соответствующие инстанции о серьезной травме, любом виде зависимости, опасном инфекционном заболевании, любом другом состоянии, которое препятствует проведению квалифицированного и безопасного лечения пациента.
9.Поведение врача должно способствовать развитию у пациента чувства ответственности за свои действия в процессе диагностики, лечения заболевания и профилактики осложнений.
10. Каждый специалист стоматологического профиля обязан соблюдать принципы коллегиальности;
- защищать честь и достоинство коллег как свои собственные;
- регулярно следить за публикациями в профессиональных средствах информации;
- блюсти моральную чистоту стоматологического общества;
- активно препятствовать практике бесчестных и некомпетентных коллег, наносящих ущерб престижу стоматологии и здоровью населения;
- не допускать попыток укрепления своего авторитета путем дискредитации коллег;
- в работе с коллегами и пациентами придерживаться только официального статуса своего профессионального положения.
11.Критика в адрес коллеги должна быть аргументированной и не унижать его человеческого достоинства.
12.Предложение безвозмездной стоматологической помощи коллегам – этично и гуманно.
13.Ответственность за нарушение норм этического кодекса.
14.При нарушении норм этического кодекса специалист стоматологии может получить порицание со стороны коллег и быть ограничен в правах члена ассоциации.
15.В случаях, когда специалист исключается из членов ассоциации за нарушение норм Этического кодекса по решению Совета СтАР, восстановление его членства в ассоциацию не производится.
ОСНОВНЫЕ ДОКУМЕНТЫ ДЛЯ УЧЕТА РАБОТЫ
ВРАЧА-СТОМАТОЛОГА-ТЕРАПЕВТА
Дата: 2019-07-30, просмотров: 559.