Клинические симптомы
1. Могут протекать бессимптомно;
2. Слабость, утомляемость;
3. Диспептические жалобы:
· тошнота;
· снижение аппетита;
· тяжесть в правом подреберье
4. Желтуха и/или кожный зуд;
5. Асцит (не всегда);
6. Возможны системные проявления.
Синдромы:
· Частые синдромы:
o цитолиз;
o желтуха;
o холестаз;
o печеночно-клеточная недостаточность.
· Возможные синдромы:
o гепатолиенальный;
o гепаторенальный;
o синдром гиперспленизма;
o системный воспалительный синдром
Лабораторная дагностика:
· повышение уровня трансаминаз (АсАТ, АлАТ), ЛДГ;
· повышение уровня билирубина;
· повышение уровня щелочной фосфатазы, ГГТП;
· снижение уровня протромбина;
· снижение уровня общего белка и альбумина;
· возможно наличие маркеров вирусных гепатитов;
· возможно наличие маркеров аутоиммунных гепатитов.
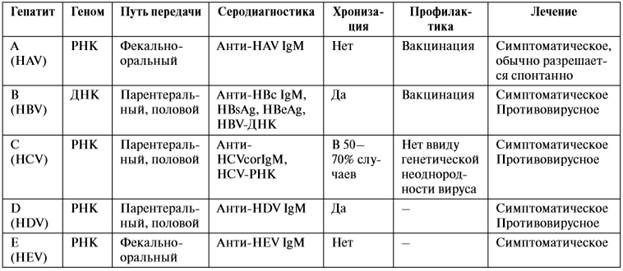
Гепатиты А и Е Характеризуются фекально-оральным механизмом передачи. Возбудитель устойчив во внешней среде, возможно распространение заболеваний в виде эпидемий. Уровень заболеваемости связан с санитарно-гигиеническими условиями региона. Важно уточнить у больного наличие в анамнезе контактов с больными гепатитом А, пребывания в эндемичных очагах.
· В дебюте – гриппоподобный, астеновегетативный или диспепсический синдромы.
· В желтушном периоде – быстро нарастающая интенсивность желтушности склер, слизистых оболочек ротоглотки, а затем кожи, потемнение мочи, обесцвечивание кала, общая слабость и снижение аппетита, иногда – чувство тяжести в правом подреберье. С появлением желтухи при гепатите Е в отличие от гепатита А синдром общей интоксикации не уменьшается. Объективно: увеличение, уплотнение и болезненность печени, положительный симптом Ортнера, иногда пальпируется край селезенки. Лабораторные признаки + лейкопения, нейтропения, относительный лимфо- и моноцитоз, нормальная или повышенная СОЭ. При серологическом исследовании крови определяются анти-HAV IgM (при гепатите А) или антитела к вирусу гепатита E (HEV) класса IgM.
· Хронизация не характерна, обычно разрешаются спонтанно.
Гепатиты В, С, D распространяются парентеральным путем при переливаниях крови или ее компонентов, при инвазивных диагностических и лечебных процедурах, при внутривенном введении наркотиков и т.п.
Характерна длительная вирусемия инфицированных, недостаточная манифестация заболевания и хронизация патологического процесса, что увеличивает численность «вирусоносителей». Гепатит В развивается вследствие инфицирования ДНК-содержащим вирусом (HВV), устойчивым во внешней среде, хронизация – у 3–6% больных.
Лабораторными показателями репликации вируса гепатита В являются ранний антиген гепатита B (HBe Ag), ядерные антитела к гепатиту B (HBcAb IgM) и наличие HBV-ДНК в сыворотке крови. Поверхностный антиген к вирусу гепатита B (HBs Ag) свидетельствует об инфицированности вирусом, но по его присутствию нельзя судить о репликации. Антитела HBsAb указывают на наличие иммунитета к гепатиту В (после вакцинации).
Гепатит С вызывается генетически неоднородным РНК-содержащим вирусом (HCV), представленным несколькими генотипами, заболевание обычно имеет хроническое течение и стертую клиническую картину, является основной причиной цирроза печени и гепатоцеллюлярной карциномы. Наиболее часто выявляются астеновегетативные нарушения, слабость, утомляемость, незначительная гепатомегалия. Желтуха бывает редко. У 40 – 50% больных возможны внепеченочные, системные проявления – синдром Шегрена, лимфаденопатия, лихорадка, артралгии, аутоиммунный тиреоидит, криоглобулинемия. В лабораторной картине преобладает синдром цитолиза, по степени выраженности которого судят об активности процесса. Диагностические критерии: наличие HCV – РНК и антител к вирусу – анти-HCV.
Гепатит D – «дефектный» РНК-содержащий вирус, способен к репликации только в присутствии вируса HВV, встраиваясь в его внешнюю оболочку. Причиной гепатита могут быть герпесвирусы (цитомегаловирус и вирус Эпштейна–Барра). Лечение гепатитов сводится к следующим мероприятиям:
· соблюдение режима (в зависимости от тяжести состояния – постельный, палатный), диета № 5 по Певзнеру;
· этиотропная терапия – при острых и хронических гепатитах В, С, Д (интерферон, ламивудин, рибавирин);
· патогенетическая (поливитамины);
· реже – интенсивная терапия.
Дата: 2019-07-24, просмотров: 335.