Игла попадает в эпидуральное пространство, как только ее конец проходит через желтую связку, отодвигая твердую мозговую оболочку. Возникающее отрицательное давление подтверждает то мнение, что эпидуральное пространство представляет собой лишь потенциально существующий канал. Точная идентификация момента попадания иглы в эпидуральное пространство снижает риск повреждения твердой мозговой оболочки. Методы идентификации эпидурального пространства делятся на две основные категории: методика "утраты сопротивления" и методика "висячей капли". 1. Методика "утраты сопротивления" — наиболее распространенный способ идентификации эпидурального пространства. Проведение иглы через кожу в межостистую связку ощущается как значительное сопротивление. Когда конец иглы входит в толщу межостистой связки, мандрен извлекают и к игле присоединяют шприц, заполненный воздухом или изотоническим раствором натрия хлорида. Если попытка ввести раствор встретит значительное сопротивление или будет невозможна, то конец иглы действительно находится в толще межостистой связки и ее можно продвигать вперед.
2. Методика "висячей капли". Иглу (лучше со щитком) вводят глубоко в межостистую связку, после чего удаляют мандрен. К павильону иглы подвешивают каплю жидкости — чаще всего изотонического раствора натрия хлорида. Пока игла продвигается через плотные связки, капля не смещается. После пункции желтой связки и попадания конца иглы в эпидуральное пространство "висячая капля" исчезает в просвете иглы под воздействием отрицательного давления. Однако, если игла окажется обтурированной, то капля не будет втягиваться из павильона в просвет иглы, и ее будут продвигать вперед вплоть до того момента, когда истечение цереброспинальной жидкости засвидетельствует перфорацию твердой мозговой оболочки. Следует отметить, что методику "висячей капли" применяют только очень опытные анестезиологи. Также данная методика используется для околосрединного доступа.
1. Эпидуральная анестезия на поясничном уровне выполняется с использованием срединного или околосрединного доступа.
а. Срединный доступ (рис. 16-15). Больного укладывают, обрабатывают область пункции раствором антисептика и укрывают стерильным операционным бельем. Межостистый промежуток LIV-LV находится на уровне линии, соединяющей гребни подвздошных костей. Легче всего пальпировать промежутки между LIII-LIV и LIV-LV Кожу инфильтрируют раствором местного анестетика и затем перфорируют иглой размером 18 G. В образовавшееся отверстие вводят иглу для эпидуральной пункции и продвигают ее вперед и параллельно выше расположенному остистому отростку (т. е. в слегка краниальном направлении). При попадании в связочные структуры по срединной линии к павильону иглы присоединяют шприц, и при подаче раствора следует удостовериться в ощущении сопротивления. Очень важно ощутить сопротивление связок именно в этот момент, так как в противном случае может возникнуть ошибочное ощущение утраты сопротивления при случайном попадании иглы в мышечные ткани или жировые отложения, что приведет к инъекции анестетика не в эпидуральное пространство, и блокада не состоится. После ощущения сопротивления связок иглу продвигают вперед до входа в эпидуральное пространство, которое идентифицируют по утрате сопротивления (методику см. выше).
б. Околосрединный доступ (рис. 16-16). К околосрединному (парамедианному) доступу прибегают в тех случаях, когда предшествующее хирургическое вмешательство или дегенеративные изменения позвоночника серьезно затрудняют использование срединного доступа. Эта методика сложнее для начинающих, потому что игла проходит через мышечные ткани, минуя надостистую и межостистую связки, и ощущение сопротивления возникает только во время пункции желтой связки.
Больного укладывают, обрабатывают область пункции раствором антисептика и укрывают стерильным операционным бельем — все как для срединного доступа. Кожу инфильтрируют раствором местного анестетика на 2-4 см латеральнее нижней точки вышерасположенного остистого отростка. Толстой иглой перфорируют кожу, в образовавшееся отверстие вводят эпидуральную иглу и направляют ее к срединной линии в слегка краниальном направлении. Продвигать иглу следует с таким расчетом, чтобы она пересекла воображаемую срединную линию на глубине 4-6 см от поверхности. После того как игла пройдет через кожу, к ней присоединяют шприц; по мере прохождения через мышечные ткани будет ощущаться некоторое сопротивление подаваемому из шприца раствору. Это незначительное сопротивление следует верифицировать неоднократно, пока внезапное возрастание сопротивления не засвидетельствует попадание в желтую связку.
Помимо сопротивления, попадание в желтую связку вызывает характерное ощущение чего-то жесткого, грубого. Неожиданное ощущение потери сопротивления по мере продвижения через желтую связку означает, что игла попала в эпиду-ральное пространство. Трудности, связанные с проведением стандартного эпидурального катетера через иглу Туохи, могут быть обусловлены сочетанием изогнутого конца иглы с углом околосрединного доступа, что придает слишком косое направление продвижению катетера. Учитывая эти факторы, некоторые анестезиологи предпочитают использовать при околосрединном доступе на поясничном уровне прямую иглу Кроуфорда.
Осложнения
1.Головная боль. Связана с случайным проколом твердой мозговой оболочки. 2. Гематомы (следствие потеря чувствительности, парезы, парапарезы).3. Инфекция
Постановка зонда в желудок
Показания: аспирация содержимого желудка (кровотечение, кишечная непроходимость, дуоденальный стеноз и др.); промывание желудка (острые отравления, подготовка к эндоскопическому исследованию и пр.); взятие желудочного сока; кормление больного; острое расширение желудка.
Материальное оснащение : клеенчатый фартук, желудочный зонд, таз.
Методика выполнения:
Усадить больного на стул, плотно к спинке. (При наличии зубных протезов последние снять).
Поставить таз между ног больного.
Надеть на больного фартук так, чтобы конец фартука опустился в таз.
Зонд обильно смазать вазелином, растительным маслом или смочить водой.
Ввести больному зонд до отметки 50-60 см. (для подавления рвотного рефлекса больному предложить глубоко дышать).
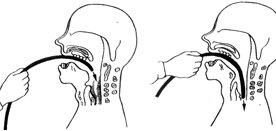
Рис. 1 Постановка зонда в желудок
К дистальному концу зонда присоединить шприц Жане.
Произвести аспирацию содержимого. (При необходимости желудок можно промыть водой использую воронку).
Извлечь зонд.
Примечание: Зонд замачивается в 3% растворе хлорамина на 1 час, затем промывается проточной водой, проводится предстерилизационная очистка и стерилизация.
ИЗМЕРЕНИЕ ЦВД
Измерение центрального венозного давления
Показания. Контроль за состоянием гемодинамики и сердечной деятельности при заболеваниях сердечно-сосудистой системы, шоке, коллапсе, травме; оценка эффективности медикаментозной и инфузионной корригирующей терапии. В норме центральное венозное давление составляет 50-120 мм водн. ст. (0,49-1,18 кПа).
Техника, Для получения достоверных величин измерения конец сосудистого катетера должен находиться в системе полых вен, не имеющих клапанов, и располагаться лучше всего на 2 - 3 см выше правого предсердия. Правильность положения катетера проверяют до начала измерения при рентгеноскопии. Для установки нулевого уровня больному придают горизонтальное положение и сагиттальный диаметр грудной клетки делят на высоте середины грудины на 2/5 и 3/5. Нулевая точка соответствует уровню правого предсердия и находится на 3/5 диаметра грудной клетки выше горизонтальной плоскости, на которой размещён больной. Эту точку обозначают на коже больного и совмещают с точкой нуля измерительной шкалы венотонометра. Набор для определения венозного давления состоит из штатива с линейной шкалой, передвигающейся с помощью винтовой ручки. В центре шкалы укрепляется стеклянная манометрическая трубка, на нижний конец которой надевается полихлорвиниловая трубка, соединяющаяся с трехходовым краном. Ко второму выходу этого крана присоединяется полихлорвиниловая трубка, идущая к стеклянному резервуару вместимостью 100 мл, укрепленному на штативе, или к флакону с физиологическим раствором. На третий выход надевается полихлорвиниловая трубка с канюлей для присоединения к катетеру, находящемуся в подключичной или внутренней яремной вене. В резервуар заливают физиологический раствор или дистиллированную воду, которыми , переключая трехходовый кран, заполняют систему трубок. Резервуар, полихлорвиниловые трубки, трехходовый кран, капельница, манометрическая трубка должны быть стерильными.
Аппарат помещается рядом с больным. Нулевое давление шкалы флеботонометра устанавливается на уровне правого предсердия с помощью нивелира и винта штатива. После этого аппарат присоединяют к катетеру, находящемуся в вене. Краном выключают резервуар с жидкостью, вследствие чего давление в вене вытесняет раствор, который поднимается или опускается по стеклянной трубке до величины, равной венозному давлению.
Осложнения. Помимо осложнений, связанных с пункцией подключичной вены, возможна обтурация катетера сгустком крови в момент измерения ЦВД.
32. Определение суточного диуреза и определение водного баланса
Суточным диурезом называется общее количество мочи, выделенной пациентом в течение суток.
Суточный диурез у взрослых колеблется от 800 мл до 2000 мл и зависит от возраста, температуры и влажности окружающей среды, условий питания, физических нагрузок и других факторов и должен составлять 75—80% от количества выпитой жидкости. 20—25% жидкости выводится с потом, дыханием и стулом.
Суточный водный баланс — это соотношение между количеством введенной в организм жидкости и количеством выделенной жидкости из организма в течение суток. Учитывается жидкость, содержащаяся во фруктах, супах, овощах и т. д., а также объем парентерально вводимых растворов.
Учет водного баланса
Показания: наблюдение за пациентом с отеками. Выявление скрытых отеков, нарастание отеков и контроль за действием диуретических средств.
Обязательное условие: учету количества выделенной жидкости подвергается не только , но и рвотные массы, испражнения пациента.
Этапы
Подготовка к процедуре
1. Установить доверительные от» ношения с папистом, оценить его способность к самостоятельному проведению процедуры
2. Убедиться, что пациент сможет проводить учет жидкости
3. Объяснить цель и ход исследования и получить согласие пациента на процедуру
4. Объяснить пациенту необходимость соблюдения обычного водно-пищевого и двигательного режима
5. Убедиться, что пациент не принимал диуретики в течение 3 дней до исследования
6. Дать подробную информацию о порядке записей в листе учета водного баланса, убедиться в умении заполнять лист
7. Объяснить примерное процентное содержание воды в продуктах питания для облегчения учета водного баланса.
Примечание: твердые продукты питания могут содержать от 60 до 80% воды
Обеспечение эффективного проведения процедуры
8. Подготовить оснащение
Выполнение процедуры
1. Объяснить, что в 6.00 необходимо выпустить мочу в унитаз
Исключение из суточного диуреза образовавшейся заночь мочи
2. Собирать мочу после каждого мочеиспускания в градуированную емкость, измерять диурез
Условие проведения процедуры
3. Фиксировать количество выделенной жидкости в листе учета
4. Фиксировать количество поступившей жидкости в листе учета
5. Объяснить, что необходимо указывать время приема или введения жидкости, а также время выделения Жидкости в листе учета водного баланса в течение суток, до 6.00 следующего дня
6. В 6.00 следующего дня сдать лист учета медицинской сестре
Окончание процедуры
1. Определить медицинской сестре. какое количество жидкости должно выделиться вместе с мочой (в норме)
Расчет учета водного баланса определяется по формуле: количество выделенной мочи х 0,8 (80%) = = количеству мочи, которое должно выделиться в норме
2. Сравнить количество выделенной жидкости с количеством рассчитанной жидкости (в норме)
3. Считать водный баланс отрицательным, если выделяется меньше жидкости, чем рассчитано (в норме). Примечание: отеки нарастают (или есть)
4. Считать водный баланс положительным, если выделено больше жидкости, чем рассчитано.
Примечание: это может быть результатом действия диуретических лекарственных мочегонных продуктов питания, влияния холодного времени года
5. Сделать записи в листе учета водного баланса
Примечание: положительный водный баланс свидетельствует об эффективности лечения и схождении отеков. Отрицательный водный баланс свидетельствует о нарастании отеков или неэффективности дозы диуретических средств.
Дата: 2019-07-24, просмотров: 404.