ОСНОВНЫЕ ПРАКТИЧЕСКИ Е УМЕНИЯ ПО ХИРУРГИИ
Основные практические умения по хирургии, травматологии и реаниматологии включают следующие этапы.
Оценить стерильность материала в биксе.
Способы оценки стерильности материала в биксах делятся на прямые и непрямые (косвенные).


А Б
Прямой (бактериологический) способ основан на выращивании микроорганизмов с посевов, взятых с перевязочного материала, белья, или на применении бактериологических тестов для контроля стерильности.
Методика посева: в операционной вскрывают бикс маленькими кусочками марли, смоченными в физиологическом растворе, несколько раз проводят по белью, после чего кусочки марли опускают в пробирку, которую направляют в бактериологическую лабораторию.
Методика бактериологических тестов: в глубину стерилизуемого материала операционная сестра помещает приготовленные в бактериологической лаборатории пробирки с тестами спороносных (непатогенных) бактерий (сенная палочка, картофельная палочка), по окончании стерилизации сестра возвращает эти пробирки в бактериологическую лабораторию для исследования.
Отсутствие роста микробов свидетельствует о стерильности материала. Недостаток этих способов состоит в том, что ответ получают поздно - через 2-3 дня. Бактериологических способ является самым надежным, он должен применяться систематически - не реже одного раза в 10 дней. Результаты исследования заносят в специальный журнал.
Непрямые способы контроля стерильности материала применяют при каждой стерилизации. Для этого в середину материала, уложенного в бикс, помещают ампулу, флакон или пробирку с порошкообразными веществами с известной точкой плавления (А). Например, бензойная кислота плавится при температуре 120·С, резорцин - 119·С, антипирин - 11 о·с. Флакон и пробирку закрывают марлевой пробкой. Расплавление порошка и превращение его в сплошную массу свидетельствует о том, что в биксе в процессе стерилизации была достигнута или превышена температура, при которой плавится использованное вещество (Б).
Более удобным следует считать применение полосок индикаторов, меняющих свой цвет при достижении определенной температуры.
Термометрический контроль состоит в закладывании внутрь стерилизуемого материала 2-3 термометров. Биксы располагают в разных местах с:терилизатора. Правильность показаний термометров проверяют погружая их на 6-7 мин в кипящую воду, не касаясь стенок сосуда. Если термометры показывают 100°С (с отклонением не более 1°С), то их считают исправными. Однако следует помнить, что термометры отражают максимальную температуру, но не указывают время экспозиции. Поэтому термометрический контроль не заменяет бактериологические тесты.
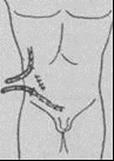
Удалить дренажи и тампоны.
для удаления трубчатых дренажей (А, Б), введенных в полости, производят обработку кожных покровов вокруг дренажей антисептиками. Пинцетом, находящимся в левой руке, захватывают и пересекают нить, фиксирующую дренаж. Дренаж захватывают зажимом или рукой и плавно без рывков, извлекают из полости. Оценивают характер жидкости (кровь, гной, серозная жидкость), выделившейся из полости по дренажному каналу. Если по раневому каналу выделится гнойное или серозно-гнойное содержимое, то в него вводят дренаж из перчаточной резины. Вновь обрабатывают кожные покровы и накладывают асептическую повязку.
Дренажи из перчаточной резины удаляют с помощь пинцета.
 А
А 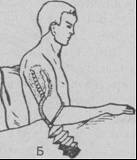
В
 Д
Д
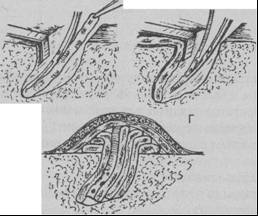
Удаление марлевых тампонов. После обработки кожных покровов антисептиками хирург осторожно берет пинцетом намеченный к извлечению тампон и, слегка подтягивая его, убеждается в том, что тампон или его участок удаляется без особого усилия и боли. Первые 2-5 дней процедура удаления марлевых тампонов болезненна, так как марля прилипает к краю раны. На 7-10-е сутки тампоны как бы «ослизняются» И сравнительно легко удаляются. Исходя из этого, удаление тампонов в ранние сроки послеоперационного периода лучше проводить после премедикации, а иногда и под наркозом, особенно у детей. Удалив тампон, края раны осторожно разводят ранорасширителями и осматривают.
Чтобы ввести новый тампон, хирург захватывает его длинным зажимом без зубчиков и, удерживая противоположный конец другим пинцетом, вводит тампон до дна раны
так, чтобы он шел прямо без складок и перегибов (В). Когда надо ввести второй тампон или дренаж, переставляют ранорасширитель на ранее введенный тампон или дренаж (г) и повторяют описанную выше манипуляцию. Наружные концы тампонов должны выступать из раны на 3-4 см и перегибаться через ее край, для чего концы тампонов окружают марлевой салфеткой. Поверх тампонов накладывается сухая асептическая повязка (Д).
Для облегчения удаления марлевых тампонов предложено окутывать марлю перчаточной резиной («сигарообразный тампон»). При этом марля не прилипает к краям раны, извлечение тампона осуществляется легче и менее болезненно.
Сделать сифонную клизму.
Сифонные клизмы применяют с лечебной целью при различных интоксикациях, кишечной недостаточности, неэффективности очистительных клизм.
Для клизм используют большую воронку емкостью 0,5-2,0 л, а также резиновую трубку длиной 1-1,5 м с диаметром не менее 1 см, соединенную с гибким резиновым или пластмассовым наконечником или кишечной трубкой длиной 20-30 см (А). Вместо кишечной трубки и гибкого наконечника можно воспользоваться толстым желудочным зондом.
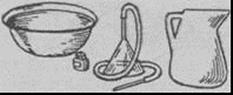
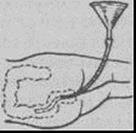
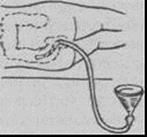
Больного укладывают на левый бок или на спину, ноги должны быть несколько согнуты. Гибкий конец резиновой трубки или толстого желудочного зонда, смазанного вазелином, вводят через прямую кишку на глубину 20-30 см. Присоединив воронку к наружному концу трубки, ее удерживают в несколько наклонном положении немного выше уровня таза пациента и заполняют жидкостью для промывания - чистой кипяченой водой, 2% раствором бикарбоната натрия. Воронку поднимают вверх примерно на 50 см выше уровня тела, после чего жидкость начинает поступать в кишечник (Б). Как только жидкость в воронке дойдет до ее сужения, воронку опускают ниже уровня тела больного, и она начинает заполняться поступающей обратно из кишечника жидкостью вместе с пузырьками газа и каловыми массами (В). Перевернув воронку и вылив содержимое, процедуру повторяют до тех пор, пока из кишечника в воронку не будут поступать чистые промывные воды. Как правило, на одну сифонную клизму расходуется 10-12 л жидкости.
Снять швы с раны.
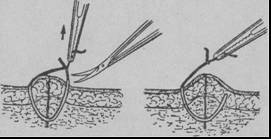
Для выполнения этой процедуры необходимы: пинцеты анатомический, хирургический и лапчатый, небольшие остроконечные ножницы или остроконечный скальпель, обычный набор перевязочного материала и медикаментов.
А Б
Вначале снимают повязку, производят осмотр и туалет окружности раны. Пинцетом захватывают нить шва за «усики» выше узла и, подтягивая узел по направлению к рубцу так, чтобы показалась часть нити, которая находилась в коже (она более светлая, обычно белая), ножницами или остроконечным скальпелем пересекают нить шва (А). Затем потягивают шов в противоположном направлении, т .е. к ране, удаляют нить из канала (Б). Снимая швы, внимательно смотрят, не показалась ли из канала шва капля лимфы, крови или гноя. Если ничего патологического не обнаружено, то после снятия швов рубец повторно смазывают йодонатом и покрывают стерильной повязкой.
Наложить калоприемник.
В настоящее время промышленностью выпускаются два типа калоприемников: калоприемники первого типа фиксируются с помощью пояса вокруг живота к стоме, калоприемники второго типа фиксируются к окружающей стому коже с помощью липкой основы. Предусмотрена возможность смены контейнера без удаления основы или опорожнение контейнера. Калоприемники подбираются индивидуально по размеру свища.
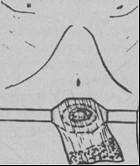
Пациент находится в положении лежа на спине. Производится очистка кожи вокруг стомы раствором антисептика или водой с мылом, если после операции прошло достаточное время для эпитешвации свища. Кожа осушается и при явлениях дерматита обрабатывается цинковой мазью. К стоме фиксируется калоприемник в зависимости от модели - поясом или на липкую основу.
Определения
Кровотечение (haemorragia) - прижизненное истечение крови из кровеносного сосуда при повреждении или нарушении проницаемости его стенки.
Экхимоз (ecchymosis) - обширное кровоизлияние в кожу или слизистую оболочку.
Петехия (petechia) - пятно на коже или слизистой оболочке диаметром 1 -2 мм, обусловленное капиллярным кровотечением.
Вибицес (vibices) -геморрагические пятна в виде полос.
Кровоподтек (suffusio) - кровоизлияние в толщу кожи или слизистой оболочки.
Гематома (haematoma) - ограниченное скопление крови в тканях с образованием в них полости, содержащей жидкую или свернувшуюся кровь.
Классификация кровотечений
По причине возникновения:
Механические кровотечения (haemorragia per rhexin) – возникающие при травме или хирургической операции.
Аррозивные кровотечения (haemorragia per diabrosin) - кровотечения, вызванные вследствие аррозии, то есть разрушения сосудистой стенки. Такие кровотечения бывают при гнойном процессе, прорастании злокачественной опухоли или некрозе. Подобные кровотечения,как правило возникают внезапно и характеризуются особой тяжестью.
Диапедезные кровотечения (haemorragia per diapedesin) - кровотечения, возникающие при нарушении проницаемости сосудистой стенки. Например, это встречается при таких заболеваниях как авитаминоз С (цинга), сепсис, скарлатина, цинга, геморрагический васкулит, отравление фосфором и др.
Определенное клиническое значение в развитии кровотечения имеет состояние свертывающей системы крови. Само по себе, нарушение процессов свертывания крови не вызывает кровотечения, но повреждение даже самых мелких кровеносных сосудов может привести к смертельной кровопотере. Наиболее известным заболеванием, приводящим к нарушению тромбообразования является гемофилия. Также выделяют:
- фибринолитические кровотечения (haemorragia fibrinolytica), возникающие при чрезмерной активации процессов фибринолиза;
- холемические кровотечения (haemorragia cholaemica) - обусловлены снижением свертываемости крови при холемии.
По виду кровоточащего сосуда (анатомическая классификация):
Артериальные кровотечения (haemorragia arterialis). Кровотечение из поврежденной артерии. При артериальном кровотечении кровь истекает быстро, пульсирующей струей, ярко-алого цвета. Скорость кровопотери высокая.
Венозные кровотечения (haemorragia venosa). При этом виде кровотечения кровь вишневого цвета, истекает постоянной струей. Скорость кровопотери средняя, но при повреждении крупных вен может быть значительной. Следует помнить, что в крупных венах шейной области отрицательное давление и при их повреждении может возникнуть воздушная эмболия.
Капиллярные кровотечения (haemorragiacapillaris). Это кровотечение смешанного характера, возникающее при повреждении мелких артерий, вен и капилляров. При этом кровоточит вся раневая поверхность. Кровотечение обычно менее массивное.
Паренхиматозные кровотечения (haemorragia parenchymatosa) наблюдается при повреждении паренхиматозных органов: печени, селезенки, почки, легких. Является, как правило капиллярным.
Смешанные кровотечения (haemorragia mixta).
По отношению к внешней среде и с учетом клинических проявлений:
Наружные кровотечения (haemorragia extema), при которых кровь изливается во внешнюю среду. Такие кровотечения очевидны, диагноз устанавливается быстро. Разновидностью наружного кровотечения является кровотечение по дренажу из послеоперационной раны.
Внутренние кровотечения (haemorragiaintema), при которых кровь изливается в просвет полых органов, в ткани или внутренние полости организма. В свою очередь, внутренние кровотечения делятся на явные и скрытые:
Внутренние явные кровотечения. При этом кровь через какой-то промежуток времени выходит во внешнюю среду. Например, при кровотечении из язвы желудка, кровь контактирует с соляной кислотой и меняет свой цвет на коричневый – возникает рвота «кофейной гущей». При кровотечении из язвы двенадцатиперстной кишки кровь, проходит через кишечник и выходит в виде черного кашицеобразного кала, который называется мелена (melaena). К внутренним явным кровотечениям также относятся выделение крови из желчных протоков – гемобилия (haemobilia), из мочевыводящих путей – гематурия (haematuria)
Внутренние скрытые кровотечения наиболее трудны для диагностики. При этом кровь может изливается либо в полость (haemorragia cavalis), например, в брюшную (haemoperitoneum), плевральную (haemothorax), перикардиальную (haemopericardium), полость сустава (haemartrosis). Второй вариант внутренних скрытых кровотечений – это внутритканевые кровотечения (haemorragia interstitialis) - кровотечения в толщу тканей с их диффузной имбибицией, расслоением и образованием гематомы
По времени возникновения:
Первичные кровотечения (haemorragia primaria) - кровотечения, возникающие сразу после повреждения сосуда.
Вторичные кровотечения (haemorragia secundaria) - травматические кровотечения, возникающие через какой-либо промежуток времени после ранения.
Вторичные ранние кровотечения (haemorragia secundaria praecox) -вторичные кровотечения, возникающие в первые 3-5 суток после травмы в связи с выталкиванием тромба из поврежденного сосуда в результате повышения артериального давления и ускорения кровотока или при ликвидации спазма сосуда. Вторая причина развития ранних вторичных кровотечений – нарушение правил хирургической остановки кровотечения, при котором происходит соскальзывание лигатуры с сосуда.
Вторичные поздние кровотечения (haemorragia secundaria tarda) -вторичные кровотечения, возникающие через больший промежуток времени (от 3 суток и позже) в результате деструкции сосудистой стенки из-за развития гнойно-воспалительных изменений в ране. Эти кровотечения являются аррозивными. Подобные случаи – одни из самых сложных, так как сосудистая стенка изменена и часты рецидивы кровотечения.
По течению
Острая кровопотеря, при которой истечение крови происходит в короткий промежуток времени.
Хроническая кровопотеря, при которой наблюдается медленное, постепенное истечение крови из поврежденных сосудов, как правило, периодически и малыми порциями. Такие кровотечения могут быть при язве желудка и двенадцатиперстной кишки, фибромиоме матки и пр.
По степени тяжести кровопотери
легкая степень – потеря до 10% ОЦК (до 500 мл)
средняя степень – потеря 10-20% ОЦК (500-1000 мл)
тяжелая степень – потеря 21-30% ОЦК (1000-1500 мл)
массивная кровопотеря – потеря более 30% ОЦК (более 1500 мл)
Патогенез кровопотери
Все защитно-приспособительные реакции организма при кровотечении направлены, в первую очередь, на поддержание центральной гемодинамики и сохранение нормального уровня артериального давления. Острая кровопотеря неизбежно приводит к быстрому уменьшению ОЦК. Внезапная гиповолемия включает вегетативно-эндокринные сдвиги, в результате которых усиливается тонус симпатической нервной системы и многократно усиливается секреция катехоламинов надпочечниками. Также происходит стимуляция гипофизарно-надпочечниковой системы. Результатом является усиление секреции альдостерона и антидиуретического гормона, возрастает выброс глюкокортикостероидов. Таким является стандартный гормональный ответ организма на уменьшение ОЦК.
Среди компенсаторно-приспособительных механизмов адаптации организма к кровопотере выделяют следующие.
Уменьшение емкости сосудистого русла
Как известно, венозное русло содержит 70% всей циркулирующей крови. В то же время чувствительность вен к влиянию симпатической иннервации выше чем у артерий. Повышение активности симпатоадреналовой системы вызывает венозный спазм уже в первые минуты после кровотечения. Кровопотеря до 10% ОЦК легко компенируется повышением тонуса вен. Общее состояние пациента не страдает, а при осмотре можно отметить лишь спадение периферических вен. При этом не происходит снижения АД и увеличения ЧСС. При кровопотере, превышающей 10-15% ОЦК происходит снижение венозного возврата крови и сердечный выброс уменьшается. Происходит еще большая активация эндокринных адаптационных систем, в результате чего вазоконстрикция распространяется и на артериальное русло. В первую очередь происходит сужение сосудов кожи и почек. Пациент становится бледным, у него холодеют руки и ноги, снижается мочеотделение. Однако, за счет спазма сосудов и увеличения ЧСС АД остается нормальным. В этой ситуации сосуды мозга и сердца не отвечают выраженным спазмом на кровопотерю, кровоснабжение этих жизненно важных органов не страдает. Происходит централизация кровообращения. Продолжающееся кровотечение приводит к истощению компенсаторных возможностей организма. При снижении АД в капиллярах развивается стаз крови, что приводит к слипанию эритроцитов и других форменных элементов между собой. Образуются своеобразные пробки («сладжи»), которые еще больше ухудшают микроциркуляцию. В тканях, лишенных кровотока повышается содержание гистамина, молочной кислоты, развивается ацидоз. В результате этого капилляры расширяются, сосуды, блокированные скоплением форменных элементов крови, выключаются из кровотока. Происходит «патологическое депонирование» в них крови, которое еще больше снижает ОЦК, уменьшает венозный возврат и, как следствие, сердечный выброс. Так замыкается порочный круг и централизация сменяется децентрализацией кровообращения. Снижение АД ниже 80 мм. рт. ст. приводит к нарушению кровоснабжения головного мозга и сердца. Развивается острая сердечная недостаточность и отек мозга, которые уже через 12 часов приводят к необратимому геморрагическому шоку, резистентному к любой проводимой терапии. Таким образом, снижение АД не является ранним признаком кровотечения!
Повышение интенсивности сердечной деятельности
При активации симпато-адреналовой системы возрастает сила и частота сердечных сокращений, что определенное время поддерживает нормальный минутный объем сердца. Однако, при прогрессирующем снижении ОЦК этот компенсаторный механизм не дает нужного эффекта. Во время короткой диастолы ухудшается заполнение камер сердца, что приводит к синдрому малого сердечного выброса. При ЧСС более 140 в минуту сердце работает крайне непродуктивно и начинает само страдать от гипоксии. Это приводит к активации анаэробного метаболизма и развитию субэндокардиального инфаркта миокарда, особенно у больных с нарушениями коронарного кровообращения на фоне ишемической болезни сердца.
Восстановление утраченного ОЦК
Первым механизмом восстановления ОЦК является выход крови из физиологических депо – печень и селезенка, а также сосуды кожи и мышц. К физиологическим депо организма, в которых содержится аутокровь, относятся нефункционирующие капилляры (90% общего их числа), в которых содержится от 4 до 5 л крови, имеющей гематокрит 60-70. Так, в печени содержится 20% депонированной крови (гематокрит 40), в селезенке - 16% (гематокрит 60) и т.д. Основной резерв депонированной крови находится в капиллярной сети мышечной ткани скелетной мускулатуры. Преимущественное содержание эритроцитной массы в депонированной крови определенное время поддерживает нормальный гемоглобин и гематокрит. Далее в процесс активации защитных реакций включаются системы микроциркуляции и транскапиллярного обмена. Вследствие гиповолемии и синдрома малого сердечного выброса снижается гидростатическое давление в капиллярах, что приводит к перемещению тканевой жидкости в сосудистое русло. Развивается аутогемодилюция. Объем транскапиллярного перемещения жидкости может достигать 4-7 литров. В тканевой жидкости отсутствуют форменные элементы крови, в ней низкое содержание белка. В результате этого происходит разжижение крови, снижается гемоглобин и гематокрит. Следовательно, снижение уровня гемоглобина и гематокрита тоже нельзя назвать ранними симптомами кровопотери!
Снижение мочеотделения.
При гиповолемии повышается секреция антидиуретического гормона и альдостерона. Это приводит к увеличению реабсорбции воды, задержке ионов натрия и хлора. Развивается олигурия. При прогрессировании кровопотери происходит спазм почечных сосудов, а при снижении АД ниже 70 мм рт. ст. клубочковая фильтрация прекращается. Развивается анурия. Критическое уменьшение кровотока через почки приводит к некрозу канальцев и развитию «шоковой почки».
Гипервентиляция
В результате метаболических изменений в тканях и нарушениям кислотно-щелочного равновесия развивается гипервентиляция, которая увеличивает присасывающее действие грудной клетки, увеличивая тем самым приток крови к сердцу. Кроме того, гипервентиляция поддерживает адекватный газообмен. Однако, при продолжающемся кровотечении легочные капилляры «забиваются» агрегатами клеток крови, которые поступают из микроциркуляторного русла. Также из микроциркуляторного русла начинают поступать агрессивные метаболиты. Развивается интерстициальный отек, кровоизлияния в альвеолах и малых бронхах травмируют альвеолярный эпителий, нарушают синтез легочного сурфактанта, предотвращающего спадение альвеол, и затрудняют диффузию газов через альвеолярно-капиллярную мембрану. Создаются предпосылки для возникновения пневмонии и ателектазов.
Неизбежным следствием массивной кровопотери и снижения капиллярного кровотока является синдром гиперкоагуляции, приводящий к диссеминированному внутрисосудистому свертыванию крови(ДВС-синдром). Свертывание крови на большом участке кровоснабжения требует привлечения факторов свертывания и приводит к снижению содержания их в крови, что приводит к гипокоагуляции. Одновременно в кровяных сгустках активируется процессы распада фибрина, происходит растворение образовавшихся ранее тромбов. При этом кровь перестает свертываться. У больных наблюдается кровоточивость слизистых, операционных ран, мест стояния катетеров, обильная геморрагическая сыпь на коже.
Острая кровопотеря быстро вызывает нарушение функции печени. Длительная централизация кровообращения приводит к гибели гепатоцитов и образованию очагов некроза в паренхиме печени.
Ухудшение кровоснабжения желудочно-кишечного тракта приводит к десквамации эпителия в желудке и кишечнике и образование острых эрозий и язв, которые служат источником новых кровотечений. Поэтому, больным с острой кровопотерей необходимо обязательно назначать препараты, которые снижают желудочную секрецию и защищают слизистую оболочку от повреждения.
Таким образом, патогенез кровопотери связан главным образом не со снижением уровня гемоглобина, а с уменьшением ОЦК, расстройствами микроциркуляции и нарушением свертывающих свойств крови. Именно коррекция этих должна быть главной задачей лечения.
Наложение жгута.
Показания к наложению жгута:
Артериальное кровотечение из ран конечностей
Любое массивное кровотечение из ран конечностей
Наложение жгута является наиболее надежным методом временной остановки кровотечения. Кровоостанавливающий жгут Эсмарха представляет собой резиновую ленту длиной 1,5 м, с одной стороны заканчивающуюся металлической цепочкой, с другой - крючком. Принцип остановки кровотечения основан на прижатии магистрального артериального ствола вместе с мягкими тканями к кости. При этом надежно останавливается кровотечение, но вызывается ишемия конечности. Поэтому необходимо строго соблюдать следующие правила обращения со жгутом:
накладывать жгут только на плечо и бедро и только на мягкую подкладку;
обязательно прикреплять к жгуту записку с указанием даты и времени (час и минута) наложения жгута;
жгут должен быть всегда хорошо заметен, в связи с чем к нему целесообразно привязывать кусочек бинта или марли и никогда поверх него не накладывать повязку;
с помощью стандартных или импровизированных шин обеспечить иммобилизацию поврежденной конечности;
эвакуировать пострадавшего со жгутом в первую очередь;
в холодное время года после наложения жгута с целью профилактики отморожения тепло укутывать конечность.
Наиболее грозным осложнением перетягивания конечности жгутом является омертвение тканей и развитие гангрены конечности в связи с длительным прекращением притока крови. Вот почему жгут накладывают не более чем на 2 часа в летнее время и на 1 час - в зимнее. При необходимости длительной транспортировки раненого для частичного восстановления кровообращения в перетянутой конечности следует расслабить жгут на 10-15 минут, предварительно пережав пальцем крупную артерию выше места наложения жгута, до порозовения и потепления конечности, а затем вновь затянуть и зафиксировать жгут.
Пальцевое прижатие артерий
Этот метод особенно важен в экстренных случаях, для подготовки к применению другого метода гемостаз, например, наложению жгута. Его недостатком является невозможность длительного применения.
A.temporalis прижимается в точке на 1 см кверху и кпереди от отверстия наружного слухового прохода к височной кости. A. facialis – на 2 см кпереди от угла нижней челюсти. A. carotis communis – к сонному бугорку поперечного отростка VI шейного позвонка на середине внутреннего края кивательной мышцы. A. subclavia прижимается к I ребру позади ключицы в средней трети. A. axillaris – к головке плечевой кости по передней границе роста волос в подмышечной впадине. A. brachialis – к внутренней поверхности плеча по медиальному краю двуглавой мышцы. A. femoralis – к горизонтальной ветви лонной кости в середине пупартовой складки. A. poplitea – к задней поверхности большеберцовой кости в вершине подколенной ямки. При кровотечение из аорты можно прижать аорту к поясничному отделу позвоночника, надавив кулаком на область пупка.
Максимальное сгибание конечности в суставе является эффективным и широко известным способом временной остановки артериального кровотечения, основанным на сгибании конечности до отказа в суставе, лежащем выше раны - локтевом, коленном и тазобедренном, и фиксации его бинтом или подручным материалом.
Химические методы.
Химические методы делятся на местные и резорбтивные.
Биологические методы.
Биологические средства, применяемые для остановки кровотечения, оказывают резорбтивное и местное действие. К гемостатическим веществам общего резорбтивного действия относят переливание цельной крови, препараты крови (плазма, криопреципитат, фибриноген и др.), биологические (трасилол, контрикал) антифибринолитические препараты.
Широко используются гемостатические препараты местного действия, обладающие способностью останавливать кровотечение при местном применении на рану. К ним относятся тромбин, гемостатическая и желатиновая губка, фибринная пленка, биологический антисептический тампон и др. Своеобразным биологическим тампоном являются мышечная ткань, большой сальник в виде свободного лоскута или лоскута на ножке, фасция, богатые тромбокиназой и используемые для остановки кровотечения из паренхиматозного органа.
Для усиления действия гемостаза нередко комбинируют различные способы остановки кровотечения.
Восполнение кровопотери
Инфузионно-трансфузионная терапия острой кровопотери направлена:
на устранение гиповолемии;
на повышение коагуляционного потенциала крови;
на улучшение микроциркуляции;
на восполнение объема интерстициальной жидкости;
на восполнение кислородной емкости крови.
Для восполнения кровопотери используется комбинация кристаллоидных и коллоидных растворов. Коллоидные растворы представляют собой взвешенные в воде мельчайшие частицы белков, крахмала, декстрана и ряда других веществ. Они поддерживают онкотическое давление в кровеносном русле и удерживают жидкость в кровеносном русле. Примером таких препаратов служит альбумин, желатин, полиглюкин. Современные препараты коллоидных растворов – это гидроксиэтилированные крахмалы (рефортан, инфукол).
Кристаллоидные растворы – это растворенные в воде соли и сахара. Они поддерживают осмотическое давление. При внутривенном введении они быстро покидают сосудистое русло, восполняют объем интерстициальной жидкости и выводятся с мочой.
Таким образом, стартовыми препаратами должны быть коллоиды, а среди них предпочтение отдается растворам на основе гидроксиэтилировнного крахмала.
Показания для трансфузии эритроцитов следующие:
концентрация гемоглобина ниже 60г/л
концентрация гемоглобина 60-100 г/л при высоком риске ишемии органов (сердечная и легочная недостаточность, снижение концентрации кислорода крови и др.)
Показателями адекватности проводимой терапии, помимо улучшения общего состояния больного, уменьшения бледности кожных покровов и слизистых оболочек служат: нормализация АД, снижение тахикардии и восстановление нормального диуреза.
Ориентировочный состав и объем инфузионно-трансфузионных сред при возмещении острой кровопотери представлен в табл. 4
Таблица 4
Ориентировочный состав и объем инфузионно-трансфузионных сред при возмещении острой кровопотери (В.С. Савельев, 2007)
| Тяжесть кровопотери | Объем кровопотери, мл | Способы возмещения |
| Умеренная | до 1000 | Введение кристаллоидов в объеме 200-300% от величины кровопотери |
| Средняя | 1000-1500 | Введение кристаллоидов и коллоидов в соотношении 3:1 общим объемом 300% от величины кровопотери |
| Тяжелая | более 1500 | Введение кристаллоидов и коллоидов в соотношении 3:1, эритромассы, свежезамороженной плазмы, концентрата тромбоцитов общим объемом 300% от величины кровопотери |
Альтернативой введения донорской крови служит применение препаратов с газотранспортной функцией. Отечественный препарат «Перфторан» создан на основе перфторуглерода, циркулирует в крови до 48 часов и транспортирует кислород в ткани, удаляя при этом углекислоту. Эмульсия перфторана голубого цвета, поэтому его еще называют «голубой кровью».
Во время больших полостных операций или в сердечно-сосудистой хирургии, при больших интраоперационных кровотечениях применяется метод реинфузии, то есть кровь, излившаяся в рану во время операции, собирается и возвращается больному. Новейшие технологии в этой области – применение так называемых селл-сейверов (cell-saver, дословно спасатель клеток). Это специальные аппараты, которые собирают истекшую кровь вместе с тканевой жидкостью, промывными растворами и пр. Далее происходит очищение полученной жидкости и выделение из нее отмытых эритроцитов, которые потом возмещаются больному
ВОПРОСЫ ДЛЯ САМОПРОВЕРКИ
Дайте определения кровотечения, экхимоз, петехия, вибицес, кровоподтек, гематома.
Виды кровотечений по причине возникновения.
Анатомическая классификация кровотечений.
Виды кровотечений с учетом клинических проявлений.
Виды кровотечений по времени возникновения.
Компенсаторно-приспособительные механизмы адаптации организма при кровотечении.
Как происходит уменьшение емкости сосудистого русла, централизация и децентрализация кровообращения?
Механизмы восполнения утраченного ОЦК.
Факторы, определяющие объем кровопотери и исход кровотечений.
Прямые методы определения объема кровопотери.
Непрямые методы определения объема кровопотери.
Методы определения ОЦК.
Общие и местные симптомы кровотечений.
Симптомы легочного кровотечения.
Клиника желудочно-кишечного кровотечения, классификация по Форрест.
Клиника кровотечения из мочевыводящих путей.
Причины внутрибрюшного кровотечения
Симптомы внутрибрюшного кровотечения
Причины внутриплеврального кровотечения
Симптомы внутриплеврального кровотечения.
Показания к торакотомии при внутриплевральном кровотечении.
Причины и клиника кровотечения в полость перикарда.
Опасность тампонады сердца, хирургическая тактика.
Причины кровотечений в полость черепа, виды внутричерепных гематом.
Клиника и хирургическая тактика при кровотечениях в полость черепа.
Задачи, стоящие перед хирургом при кровотечении.
Механизмы спонтанного гемостаза.
Методы временной остановки кровотечения.
Показания и правила наложения жгута.
Точки пальцевого прижатия височной, лицевой, общей сонной, подмышечной, плечевой, бедренной, подколенной артерий.
Механические методы окончательной остановки кровотечения.
Показания к перевязке сосуда на протяжении.
Техника передней и задней тампонады носа.
Принципы сосудистого шва.
Физические методы остановки кровотечения. Принципы диатермокоагуляции.
Химические методы остановки кровотечения. Препараты для местного применения и резорбтивного действия.
Биологические методы остановки кровотечения.
Цели инфузионно-трансфузионной терапии.
Показания к переливанию эритроцитарной массы.
Альтернатива донорской крови. Кровесберегающие технологии.
СИТУАЦИОННЫЕ ЗАДАЧИ
Задача 1.
Больной поступает в приемное отделение с жалобами на слабость, головокружение. При сборе анамнеза выяснено, что больной отмечал рвоту содержимым цвета «кофейной гущи», жидкой многократный черный стул. Артериальное давление 100/70 мм рт. ст, пульс 105 в мин, слабого наполнения. В анализе крови гемоглобин 96 г/л.
Ваш предварительный диагноз? Определите алгоритм обследования больного, назначьте лечение с определением объема инфузионно-трансфузионных сред
Задача 2.
Во время боя солдат получил сквозное пулевое ранение нижней трети правого плеча. Из раны отмечается пульсирующее кровотечение алой кровью.
Назовите предположительный источник кровотечения. Ваши действия по остановке кровотечения.
Задача 3.
Больная страдает гипертонической болезнью. Ни фоне резкого повышения артериального кровотечения развилось носовое кровотечение. Ваши действия.
Задача 4.
Больной поступил в приемное отделение с жалобами на боли в левой половине грудной клетки, слабость. Из анамнеза получил удар тупым предметом. Пальпаторно определяется крепитация отломков 7 и 8 ребер по среднеподмышечной линии. На рентгенограмме – полное затемнение левого легочного поля.
Предположите диагноз. Ваши действия.
Задача 5.
В приемное отделение поступил пациент с жалобами на боли в левом коленном суставе. Из анамнеза выяснено, что пациент упал с велосипеда и ударился коленом об асфальт. При объективном осмотре: движения в суставе ограничены, болезненны. Сустав имеет шаровидную форму, определяется баллотирование надколенника.
Ваш диагноз и тактика.
Задача 6.
Во время первичной хирургической обработки колото-резаной раны подмышечной области обнаружено пересечение подмышечной артерии, но Вы не владеете техникой сосудистого шва. Ваши действия.
Задача 7.
Больной длительное время страдает циррозом печени. В экстренном порядке поступает в приемное отделение с жалобами на рвоту свежей кровью. Объективно – живот увеличен за счет асцита, при промывании желудка – свежая кровь.
Назовите предположительный источник кровотечения и Ваши действия по его остановке.
ЛИТЕРАТУРА
Гостищев В.К. Общая хирургия: Учеб. – 4-е изд. – М.: ГЭОТАР-Медиа, 2006. – 832 с.
Петров С.В. Общая хирургия: Учеб. – 3-е изд. - М.: ГЭОТАР-Медиа, 2007. – 768 с.
Клиническая хирургия: национальное руководство: в 3 т. /под ред. В.С. Савельева, А.И. Кириенко . - М.: ГЭОТАР-Медиа, 2008. – Т. I. – 864 с.
Сумковатых Б.С., Сумин С.А., Горшунова Н.К. Хирургические болезни и травмы: учеб. пособие. - М.: ГЭОТАР-Медиа, 2008. – 624 с.
ОСНОВНЫЕ ПРАКТИЧЕСКИ Е УМЕНИЯ ПО ХИРУРГИИ
Основные практические умения по хирургии, травматологии и реаниматологии включают следующие этапы.
Дата: 2019-03-05, просмотров: 359.