Выпадение прямой кишки (ректальный пролапс) – выход ч/з задний проход наружу всех слоев дистального отдела толстой кишки.
Этиопатогенез:
Предрасполагающие факторы:
- нарушения анатомического строения тазовых костей,
- нарушения формы и длины сигмовидной (долихосигма) и прямой кишки,
- патологические изменения в мышцах тазового дна.
Строение крестцово-копчикового отдела позвоночника: в норме изгиб вогнутостью кпереди, прямая кишка располагается в области этой кривизны. При слабой выраженности или отсутствии кривизны прямая кишка соскальзывает по костному каркасу вниз и выпадает.
Производящие факторы:
- физическое напряжение;
- травмы: падение на ягодицы с высоты, жесткое приземление с парашютом;
- мучительный кашель при: коклюше, пневмонии;
- полипы и опухоли прямой кишки;
- заболевания ЖКТ с хронической диареей, запором, метеоризмом;
- у женщин после многочисленных родов (м.б. в сочетании с выпадением матки).
Классификация:
- грыжевой вариант: смещение вниз дугласова кармана и передней стенки прямой кишки;
- инвагинационный вариант: инвагинация прямой и сигмовидной кишок, без выхода наружу.
Степени ректального пролапса:
1 степень – выпадение только при дефекации;
2 степень – выпадение при дефекации и физической нагрузке;
3 степень – выпадение при ходьбе и в вертикальном положении тела.
Клиника и диагностика:
Может развиваться внезапно или постепенно.
- Внезапно: неожиданное начало, связано с резким повышением внутрибрюшного давления (физическая нагрузка, натуживание, кашель). Выпадение кишки сопровождается резкой болью из-за натяжения брыжейки.
- Постепенно: вначале выпадение происходит только при натуживании во время дефекации и ликвидируется самостоятельно. Постепенно после каждого стула возникает необходимость вправлять прямую кишку рукой. В итоге приводит к выпадению во время кашля, чихания, нахождения в вертикальном положении.
- Выпадение прямой кишки сопровождается ощущением инородного тела в заднем проходе, невозможностью удержания газов и каловых масс, тенезмами, сильной болью, выделением слизи или крови.
- Выполняют ирригоскопию и ректороманоскопию.
Лечение:
У детей для излечения выпадения прямой кишки обычно достаточно применения консервативных мероприятий, направленных на предотвращение запора, поноса, кашля.
Операция на выпавшей части прямой кишки – операция Делорма: отсечение слизистой оболочки выпавшей части прямой кишки с наложением сборивающих швов на мышечную стенку в виде валика, который затем помещают над анальным каналом.
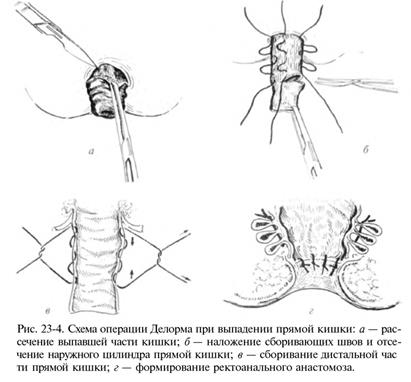
Пластика анального канала и тазового дна: сшивание краёв мышц-леваторов с подшиванием или без подшивания к прямой кишке.
Внутренние резекции дистальных отделов толстой кишки – радикальный метод (при долихосигме).
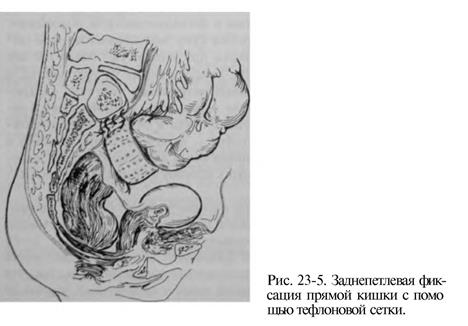
Фиксирующие операции: лапароскопическая заднепетлевая фиксация прямой кишки с помощью тефлоновой сетки.
Комбинированные методы: сочетают способы фиксации, пластики, иногда резекции дистальных отделов толстой кишки.
74, 80, 84. Виды эмболических осложнений. Воздушная эмболия. Особенности клиники, лечение. Жировая эмболия. Клиника, диагностика, лечение .
Виды эмболических осложнений:
- тромбоэмболия;
- воздушная и газовая эмболия;
- жировая эмболия.
Жировая эмболия – осложнение травматической болезни, вызванное закупоркой кровеносных сосудов каплями жира.
Этиология, патогенез:
Травма, кровопотеря, ТБ → ↑ продукции катехоламинов и ГКС → стимуляция липазы → мобилизация нейтральных жиров из депо и их расщепление → появление в сосудистом русле жировых капель → нарушение реологии, ацидоз и гипоксия.
Клиника:
Клинические формы:
- Молниеносная: гибель больного в течение минут.
- Острая: гибель в течение часов.
- Подострая: клиника ч/з 12-72 часа (благоприятная форма).
Фазы развития:
1. Лёгочная фаза:
- тахикардия 120-140 уд/мин;
- акроцианоз, бледная кожа;
- боль за грудиной, сухой кашель;
- дыхание ослаблено, множество мелкопузырчатых хрипов;
- R-грамма ОГК: «снежные хлопья» в средних и нижних долях;
- высокое АД, акцент 2-го тона над легочной артерией;
- на ЭКГ: смещение ST, АВ-блокада;
- глазное дно: мелкие кровоизлияния и белесоватые желтые очаги;
- кожные петехии на груди, шее, конъюнктиве.
2. Церебральная фаза:
- общемозговая симптоматика;
- нарушения сознания;
- м.б. признаки вклинения головного мозга.
Диагностика:
1. Клиника.
2. Лабораторно-инструментальные исследования:
- ↑ уровня нейтральных жиров крови;
- ↓ фосфолипидов;
- ↑ липазы сыворотки крови;
- диспротеинемия: ↓ альбуминов, ↑ глобулинов;
- ↓ времени свертывания крови, ↑ ПТИ, ↓ время рекальфикации плазмы;
- в моче и ликворе м.б. капельки жира;
- альбуминурия, м.б. гиалиновые цилиндры;
- петехии на коже и конъюнктиве (патогномичные симптомы ЖЭ);
- изменения глазного дна: мельчайшие кровоизлияния, серовато-белые очаги на сетчатке.
Лечение:
1. Специфическая терапия – липостабил: вначале 40 мл, затем по 20 мл каждые 6 часов (1,5 мл/кг, минимальная доза 80 мл в сутки).
2. Дополнительные средства:
- гепарин (ускоряет гидролиз жиров) 2000 ЕД 6 р/д;
- ингибиторы протеолиза: контрикал, гордокс (1-2 млн АТрЕ (антитрипсиновых единиц) в сутки);
- глюкозо-новокаиновая смесь (5% р-р глюкозы + 0,25% р-р новокаина в/в поровну, всего 500-700 мл);
- никотиновая кислота (до 10 мг в сутки в/в);
- сердечные препараты;
- оксигенотерапия;
- ГБО (при стабилизации гемодинамики);
- ИВЛ;
- блокады паранефральные, вагосимпатические, периартериальные;
- противосудоржная терапия (при необходимости).
Воздушная эмболия – закупорка сосудов пузырьками воздуха.
Причины:
- Ранения вен: яремной, подключичной, мозговых синусов.
- Ошибки при в/в инъекциях.
- При родах и абортах ч/з разорванные венозные синусы плаценты.
- При декомпрессионном синдроме (кессонная болезнь).
Клиника, диагностика:
- В момент вхождения воздуха появляется «свистящий звук».
- Клиника зависит от места закупорки.
- ССС: бледность, остановка сердца.
- Конечности: слабость, онемение.
- Сосуды мозга: общемозговые (головная боль, рвота) и очаговые (парезы, нарушения речи).
- Лёгочные сосуды: кашель, боли в груди.
Лечение:
- При повреждении вен – закрыть отверстие.
- Начинают ИВЛ со 100% кислородом под повышенным давлением.
- Одновременно переливают плазму и кровозаменители.
- Через отверствие вены по направлению к сердцу проводят катетер, сообщенный со шприцем Жанне и извлекают по 100-150 мл крови, смешанной пузырьками воздуха.
- При остановке сердца – левосторонняя торакотомия в 4-м межреберье и открытый массаж сердца.
- Аспирация воздуха из сердца с помощью 2-х игл – в одну вводится кровь, а из другой – выходит пена.
Дата: 2019-02-25, просмотров: 604.