Эта разновидность повреждений мозга обычно обусловлена действием интенсивного углового ускорения-замедления, что случается в автодорожных катастрофах, падениях с высоты, баротравмах (взрывы). При этом в белом веществе полушарий и ствола возникают натяжения и многочисленные разрывы аксонов. Грубые изменения на поверхности полушарий и основании мозга отсутствуют. Самые существенные изменения обнаруживаются при микроскопии. В зонах повреждения белого вещества заметны "аксональные шары" (утолщенные концы разорванных отростков), затем наступает распад и фрагментация аксонов, дегенерация миелина. Если больные не умирают в ранние сроки, в белом веществе прогрессируют процессы демиелинизации, атрофии и расширения желудочковой системы.
Диффузные аксональные повреждения характеризуются длительным коматозным состоянием, декортикацией. Характерной особенностью является переход из комы в хроническое вегетативное состояние состоянием. Наблюдается явление децеребрации, которое длится от нескольких суток до многих месяцев. При этом больные открывают глаза спонтанно или в ответ на раздражение. Глазные яблоки неподвижны или совершают плавающие движения. Слежение, фиксация взора или выполнение инструкций невозможны. Краткие промежутки бодрствования сменяются длительными периодами сна. Дыхание, системный кровоток и сердечная деятельность не нарушены. Такой контраст между полным отсутствием психических функций и сохранностью вегетативных является определяющим для этой формы ЧМТ. По мере выхода из этого состояния начинают преобладать экстрапирамидный синдром с мышечной ригидностью, брадикинезией, олигофазией, значительны психические нарушения.
Сдавление головного мозга.
Сдавление мозга могут вызывать:
ü внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые, внутрижелудочковые, множественные);
ü вдавленные переломы костей свода черепа;
ü очаги размозжения с перифокальным отеком;
ü субдуральные гигромы;
ü пневмоцефалия.
Клинически сдавление мозга, независимо от причины, характеризуется неуклонным нарастанием общемозговых и очаговых симптомов. Так называемый светлый промежуток может быть развернутым, стертым или отсутствовать. Отсутствует он, как правило, на фоне сопутствующего тяжелого ушиба головного мозга. В классическом случае клиническая картина посттравматической внутричерепной гематомы заключается в нарастающей степени расстройства сознания, нарастающем контралатеральном гемипарезе, нарастающих брадикардии и диспноэ, анизокории с мидриазом на стороне гематомы, смещении М-эха в сторону, противоположную гематоме, приступах джексоновской эпилепсии в противоположных конечностях, На каротидной ангиографии выявляется бессосудистая зона в виде “серпа” или “линзы” и смещение передней мозговой артерии в противоположную сторону. При подострой и хронической гематоме на глазном дне, как правило, выявляются признаки застоя. Подозрение на внутричерепную травматическую гематому является основанием для срочного выполнения магнитно-резонансной или рентгеновской компьютерной томографии, а при их отсутствии – каротидной ангиографии. При выявлении внутричерепной гематомы показана неотложная операция. С учетом ее локализации проводят либо костно-пластическую, либо резекционную трепанацию черепа. При субдуральных гематомах в трепанационном окне видна синюшная напряженная непульсирующая твердая мозговая оболочка. Она вскрывается и из субдурального пространства удаляется кровь и сгустки, затем проводится гемостаз, ушивается твердая мозговая оболочка и укладывается костный лоскут, после чего восстанавливаются покровы черепа. На сутки в ране оставляется дренаж. Лишь при небольших объемах гематомы (до 30 мл) и в отсутствие дислокационных явлений при КТ контроле допустимо консервативное лечение. При внутримозговых гематомах показана трепанация черепа с рассечением вещества мозга и опорожнением гематомы. Иногда ограничиваются пункционной биопсией с аспирацией содержимого при условии, что удалено не менее 75 % объема и достигнута пульсация мозга.
18 . Невринома слухового нерва: клиника, особенности течения.
Невринома слухового нерва составляет 11-13% всех опухолей головного мозга, чаще встречается от 30 до 40 лет. Это опухоль не бывает у детей до периода полового созревания.
Гистологическое строение опухоли доброкачественное. После своевременного удаления больные полностью работоспособны. Однако в далеко зашедших стадиях проявляется злокачественное клиническое течение: опухоль сдавливает окружающие отделы мозга и возникают тяжелые церебральные осложнения.
Клиника:
- характеризуется медленным и постепенным снижением слуха вплоть до глухоты на одно ухо
- часто больной долго не замечает односторонней тугоухости
- не редко с диагнозом «односторонний кохлеарный неврит» больные продолжают сохранять работоспособность в течение 5-6 лет после начала заболевания.
Стадии невриномы (особенности течения):
В первой стадии – отоларингологической - размеры опухоли не превышает размер вишни, выявляется отоларингологическая симптоматика в виде четких фокальных признаков: глухота на одно ухо и с этой же стороны утрата вестибулярной возбудимости и вкуса на передние 2\3 языка, легкий парез VII нерва.
Во второй стадии невринома имеет размер грецкого ореха. Выражены все клинические симптомы. В связи с давлением на ствол мозга выявляется множественный спонтанный нистагм, нарушается статика.
В третьей стадии размеры невриномы уже в пределах мандарина. Симптомы обусловлены резким сдавлением мозга: имеется грубый тоничный множественный спонтанный нистагм, гидроцефалия вызывает нарушение психики, может наступить слепота в связи со сдавлением зрительных нервов. Больные в этой стадии не операбельны
Диагностика
- МРТ головного мозга,
- КТ головного мозга,
- ПЭТ
Лечение
Удаление невриномы,
Лучевая терапия,
Гамма-нож
Опухоли головного мозга: классификация, клинические проявления опухолей различной локализации. Опухоли головного мозга: классификация, клинические проявления опухолей различной локализации.
Классификация:
1.первичные и вторичные (метастатические)
2.доброкачественные и злокачественные
3.одиночные и множественные
4.опухоли внемозговые (экстрацеребральные) и внутримозговые (интрацеребральные)
5.по гистологической структуре – глиомы (из глии), невриномы (черепные нервы), менингиомы (оболочки мозга), аденомы гипофиза, метастатические опухоли (рак, саркома)
6.супратенториальные (расположенные выше мозжечкового намета), субтенториальные (расположенные ниже мозжечкового намета) и туберогипофизарные.
Клиника (группы симптомов):
1.общие (общемозговые)
- повышенное ВЧД (головная боль, рвота, головокружение, изменение пульса, психики, эпилептические припадки, поражения черепных нервов, изменения костей черепа, ликворосодержащих пространств и спинномозговой жидкости, изменения глазного дна)
2.очаговые
3.симптомы на расстоянии (вторично-очаговые)
Опухоли лобных долей
- расстройство психики: инертность, заторможенность психических процессов
- больные безинициативны, отсутствует критика к своему состоянию, становятся неопрятными
- явления расторможенности, агрессивности, склонность к плоским шуткам
- лобная или премоторная апраксия (расстройство выполнения сложных двигательных актов)
- эпилептические припадки (припадки начинаются с сочетанного поворота головы и глаз в сторону, противоположную опухоли)
- при локализации процесса в левом полушарии - моторная афазия и аграфия
- парезы конечностей появляются при расположении опухоли в заднем отделе лобной доли
- патологические рефлексы орального автоматизма, хватательные феномены
- при базальной локализации опухоли нарушается обоняние
Опухоли предцентральной извилины
- начинаются с джексоновских припадков (вначале судороги ограничиваются небольшой группой мышц, соответствующих расположению опухоли, постепенно приобретают тенденцию к распространению на соседние мышцы, а затем припадки, начинаясь с очаговых, становятся генерализованными)
- слабость мышц
- парезы вначале имеют преходящий характер, затем становятся стойкими и постепенно переходят в параличи
Опухоли постцентральной извилины
- сенсорные джексоновские припадки
- присоединяются стойкие расстройства чувствительности на противоположной опухоли стороне
Опухоли теменных долей
- наличие чувствительных расстройств
- нарушаются сложные виды чувствительности (чувство локализации, дискриминации, двумерно-пространственное чувство, стереогноз)
- больные теряют ориентировку в собственных частях тела (нарушение схемы тела)
- больные утрачивают способность выполнять привычные действия
- при поражении теменной доли левого полушария страдает чтение, письмо, счет при сохранении устной речи
Опухоли височных долей
- эпилептические припадки
- обонятельные, вкусовые или слуховые ауры или галлюцинации
- при поражении левой височной доли нарушаются речь (сенсорная, семантическая афазия) и связанные с нею чтение и письмо
Опухоли затылочных долей
- при раздражении коры наступают фотопсии (ощущение мелькания искр, пятен и т. п. перед глазами)
- оформленные зрительные галлюцинации бывают редко
Опухоли таламуса
- расстройства чувствительности, гиперпатию и таламическую боль
- вследствие близости внутренней капсулы с проводящими путями нередко нарушаются функции всех анализаторов и возникают пирамидные расстройства
Опухоли мозгового ствола
- поражаются черепные нервы
Опухоли мостомозжечкового угла
- шум в ухе, который сопровождается снижением слуха
- парез мышц лица, нарушение чувствительности на соответствующей стороне лица
- нистагм, головокружение
- по мере роста опухоли появляются мозжечковые симптомы на одноименной стороне и пирамидные на противоположной
Опухоли мозжечка
- атаксия, дисметрия, адиадохокинез, снижение мышечного тонуса
- опухоли червя сопровождаются особенно резкими нарушениями равновесия и походки
- пирамидная патология обычно выражена слабо
Опухоли гипофиза
- раннее появление битемпоральной гемианопсии, первичной атрофией зрительных нервов и увеличением размеров турецкого седла, которое может полностью разрушаться при крупных опухолях
- нарушение углеводного и водного обмена (полидипсия, полиурия)
- для эозинофильной аденомы характерна акромегалия, для хромофобной — адипозогенитальная дистрофия, для базофильной — синдром Иценко—Кушинга
26)Мононевропатии. Этиология, патогенез, клинические проявления
Этиология:
- прямая внешняя травма
- компрессия на определенных уровнях нервного ствола
- поверхностное расположение нерва
- прохождение нерва в узких костных, мышечно связочных каналах
-поражение сосудов при атеросклерозе, сахарном диабете, узелковом периартериите и других коллагенозах
- переохлаждение
- инфицирование (опоясывающий герпес)
1.Невропатия лицевого нерва
Этиология:
-переохлождение,травма,инфекция.
-осложнения отита,мезотимпанита,паротита,восполительный процесс в мозге,нейротропные вирусы полиомиелит,герпес.
Клиника:
-Паралич или парез мимической мускулатуры
-в начале заболевания боли,парастезии
-слёзоотделение
-гиперакузией
-слюнноотделение
Туннельные мононевропатии - придавливание нерва к костным выступам или ущемление в узких каналах с твердыми стенками ведет к развитию туннельной невропатии.
2.Синдром запястного канала - синдром сдавления срединного нерва в запястном канале.
Этиология
- повторные сгибательные и разгибательные движения в кисти
- длительное сгибание кисти (машинопись, игра на пианино или виолончели, работа с отбойным молотком и др.)
- симптомокомплекс может развиваться при ревматоидном артрите, гипотиреозе, амилоидозе, СД, уремии
- чаще болеют женщины вследствие природной узости канала
Клиника
- онемение и парестезии I, II, III пальцев кисти
- ночные боли, распространяющиеся с кисти на предплечье, иногда до локтевого сустава; при поднятии руки вверх боли и онемение усиливаются
- при перкуссии срединного нерва в зоне запястного канала возникает парестезия в кисти (положительный симптом Тинеля); сгибание кисти в течение 2 мин (признак Фалена) усиливает симптоматику
- умеренное снижение болевой и температурной чувствительности в первых трех пальцах кисти, слабость мышцы, противопоставляющей первый палец, иногда ее атрофия
3.Невропатия бедренного нерва - сдавление в месте выхода в области паховой связки
Клиника
- боли в паху, которые иррадиируют по передневнутренней поверхности бедра и голени
- чувствительные и двигательные нарушения, наступают онемение кожи на иннервируемом участке и гипотрофия, а затем и атрофия четырехглавой мышцы бедра.
4.Невралгия наружного кожного нерва бедра – сдавление нерва в канале, сформированном паховой складкой.
Клиника
- мучительные болезненные ощущения по передненаружной поверхности бедра (болезнь Рота).
5.Синдром грушевидной мышцы - седалищный нерв может сдавливаться спазмированной грушевидной мышцей.
Клиника
- боли жгучие, сильные, сопровождаются парестезиями, распространяются по наружной поверхности голени и стопы
- усиление болей при внутренней ротации бедра, при ноге, согнутой в тазобедренном и коленном суставах
- пальпация грушевидной мышцы усиливает боль
30)Клинические варианты головных болей
Головная боль с острым началом:
Субарахноидальное кровоизлияние
Другие цереброваскулярные заболевания
Менингит и энцефалит
Другие причины головной боли с острым началом
Головная боль с подострым началом
Гигантоклеточный артериит
Внутричерепные объемные образования
Идиопатическая внутричерепная типертензия
Невралгия тройничного нерва
Невралгия языкоглоточного нерва
Постгепетическая невралгия
Артериальная гипертснзия
Атипичная лицевая боль
Хроническая головная боль
Мигрень
Абстинентная головная боль при злоупотреблении анальгетиками
Кластерная головная боль
Головная боль напряжения
Раскалывающая головная боль
Цервикогенная головная боль
Синуситы
Заболевания зубочелюстной системы
33) Транзиторные ишемические атаки (ТИА): этиология, патогенез, клинические проявления
• Транзиторная ишемическая атака кратковременное (обычно менее 24 часов) клинические симптомы локальных или генерализованных нарушений функций мозга сосудистого происхождения, без структурных изменений.
• Важнейшим критерием ТИА является полная обратимость очаговой или диффузной неврологической симптоматики в течение 24 ч.
Этиология и патогенез. Причины, вызвавшие транзиторную ишемию
· Факторы, вызвавшие нарушение кровотока на каком-то участке головного мозга, в основном, это микроэмболы, становятся причинами транзиторной ишемической атаки:
· Прогрессирующий атеросклеротический процесс (сужение сосудов, распадающиеся атероматозные бляшки и кристаллы холестерина могут заноситься с током крови в более мелкие по диаметру сосуды, способствовать ихтромбозу, следствием чего станет ишемия и микроскопические очаги некроза тканей);
· Тромбоэмболии, возникающие в результате многих заболеваний сердца (аритмии,пороки клапанного аппарата, инфаркт миокарда, эндокардиты, застойнаясердечная недостаточность, коарктация аорты, антриовентрикулярная блокада и даже миксома предсердия);
· Возникающая внезапно артериальная гипотония, присущая болезни Такаясу;
· Болезнь Бюргера (облитерирующий эндартериит);
· Остеохондроз шейного отдела позвоночника с компрессией и ангиоспазмом, результатом которого становится вертебро-базилярная недостаточность (ишемия в бассейне основной и позвоночных артерий);
· Коагулопатии, ангиопатиии и кровопотери. Микроэмболы в виде агрегатов эритроцитов и конгломератов тромбоцитов, двигаясь с током крови, могут остановиться в мелком артериальном сосуде, который не смогли преодолеть, так как оказались больше его по размеру. В итоге – закупорка сосуда и ишемия;
· Мигрень.
· Кроме этого, хорошо способствуют наступлению церебральной ишемической атаки вечные предпосылки (или спутники?) любой сосудистой патологии: артериальная гипертензия, сахарный диабет, холестеринемия, вредные привычки в виде пьянства и курения, ожирение и гиподинамия.
Нарушения кровотока при ТИА обычно являются кратковременными, не сопровождаются выраженными деструктивными изменениями мозговой ткани, однако, как показали данные КТ и МРТ, в ряде случаев после перенесенных ТИА в мозге формируются кисты малых размеров. Обратимый характер клинической картины объясняется не только малыми размерами очага ишемии и достаточными компенсаторными возможностями мозга, но и частым развитием его в «немых» зонах мозга. Возникновение повторных ТИА может сопровождаться значительными диффузными атрофическими изменениями мозговой ткани. Необходимо учитывать, что повторные ТИА, особенно развивающиеся в системе сонных артерий, нередко могут оказаться предвестником тяжелого ишемического инсульта.
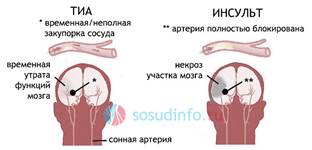
Клинические проявления.
? в системе внутренней сонной артерии - на противоположной очагу ишемии стороне наблюдаются зоны гипестезий (понижение чувствительности), парестезии (онемение, покалывание, ползание мурашек), ограниченные, захватывающие локальные участки кожи лица, конечностей. Возможно развитие центральных парезов, чаще ограниченных, локализованных в одной конечности или захватывающих только отдельную мышечную группу (кисть, стопа, пальцы). Снижение мышечной силы, как правило, носит умеренный характер, при этом выявляются анизорефлексия (неравномерность симметричных рефлексов), патологические рефлексы.
? в бассейне левой средней мозговой артерии - преходящие афатические расстройства в сочетании с чувствительными и двигательными нарушениями в правой половине тела, приступы парциальной или вторично генерализованной эпилепсии.
?проксимальный отдел внутренней сонной артерии - развитие оптико пирамидного синдрома в виде монокулярной слепоты на стороне окклюзии сосуда (вследствие ишемии сетчатки) в сочетании с контралатеральным центральным парезом конечностей.
? в вертебробазилярной системе - развитие системного головокружения, ощущения шума в ушах и вегето сосудистых нарушений в виде тошноты, рвоты, икоты, побледнения кожных покровов, диффузного гипергидроза, нарушения статики, координации, появлением спонтанного горизонтального нистагма, головные боли, обычно – в затылочной области, усиливающиеся при перемене положения головы, зрительные расстройства в виде фотопсий, метаморфопсий, дефектов полей зрения (положительные и отрицательные скотомы), ощущения «пелены» перед глазами, расстройства глазодвигательной иннервации с возникновением диплопии (двоение в глазах), преходящие расстройства функции бульбарного отдела ствола (дисфония, дисфагия, дизартрия).
Диагноз часто устанавливается ретроспективно (на основании анамнеза) : Исследование системы гемостаза (коагулограмма);
• ЭКГ;
• Электроэнцефалограмма (ЭЭГ);
• РЭГ сосудов головы;
• УЗ-допплерография шейных и мозговых артерий;
• Магнитно-резонансная ангиография;
• Компьютерная томография.
• Обследование как и при ишемическом инсульте
• Почти у каждого третьего больного в дальнейшем развивается ишемический инсульт
• Необходима профилактика инсульта и других сердечно-сосудистых заболеваний
Диф.Диагнноз:
1. Мигрень с аурой дает похожую симптоматику в виде речевых или зрительных нарушений и гемипарезов;
2. Эпилепсия, приступ которой может заканчиваться расстройством чувствительности и двигательной активности, да еще и в сон клонит;
3. Транзиторная глобальная амнезия, характеризуемая кратковременными расстройствами памяти;
4. Сахарный диабет может «позволить себе» любую симптоматику, где ТИА не исключение;
5. Хорошо имитируют транзиторную ишемическую атаку начальные проявлениярассеянного склероза, которые сбивают с толку врачей такими похожими на ТИА признаками неврологической патологии;
6. Болезнь Меньера, протекающая с тошнотой, рвотой и головокружением, весьма напоминает ТИА.
Дата: 2019-02-02, просмотров: 367.