Мигрень: Этиология, патогенез, клинические формы
Мигрень – особый вид приступообразной головной боли, которая является самостоятельной формой, для нее характерна пульсирующая односторонняя головная боль (гемикрания), сопровождается тошнотой или рвотой, а также непереносимостью громких звуков (фонофобия) или яркого света (фотофобия). Продолжительность приступа от 4 до 72 часов. Частота от 2 раз в неделю до 1 раза в год.
Этиология: Конституциональная предрасположенность к мигрени, наследственность.
Патогенез: В основе лежат ангионевротические расстройства.
4 стадии развития приступа:
I стадия – спазм артерий, который может сопровождаться очаговым неврологическим дефицитом ( выпадение полей зрения, фотопсии, онемение одной конечности ).
II стадия – выделение большого количества брадикинина, гистамина, простагландинов, спазм артерий сменяется их расширением. Перенаполнение кровью сосудов мозговых оболочек, раскрытие артериовенозных шунтов, сопровождается пульсирующей болью.
III стадия – отек сосудистой стенки и периваскулярных тканей. Повышается проницаемость и наступает отек сосудов.
IV стадия - регресс изменений: из тканей вымываются вазодилятирующие вещества, отек тканей разрешается, уменьшается и затем полностью исчезает головная боль.
Провоцируется приступ эндокринными сдвигами (менструация), перегреванием, нарушением сна, перераздражением отдельных анализаторов ( шум, яркий свет), нервно-психическим перенапряжением, приемом алкоголя.
Клинические формы:
Мигрень с аурой: наличие зрительных нарушений в виде гемианопсий, фотопсий (появлением блестящих точек или блестящей ломаной линии). Реже проявляется локальным снижение чувствительности (в половине лица, языка, мускулатуры руки, ноги (развитие гемиплегической мигрени). Симптоматика нарастает постепенно и исчезает также постепенно. По окончанию ауры ( не более чем через 1 час ) развивается приступ головной боль, реже одновременно с аурой или предшествует ей.
Офтальмоплегическая мигрень: отличается нарушением глазодвигательной иннервации (косоглазие, птоз, мидриаз), возникающим непосредственно перед приступом головной боли или одновременно с ним.
Мигрень без ауры: (простая или обыкновенная мигрень) не сопровождается очаговой неврологической симптоматикой. Возможны предшественники в виде состояния эйфории или депрессии, чувства голода, нарушений сна.
Мигренозный статус: диагностируют при продолжении приступа более 72 часов либо при повторных приступах, промежуток между которыми составляет менее 4 часов. При мигренозном статусе бывает повторная рвота, обезболивающие препараты, которые раньше помогали, оказываются неэффективными.
Мигренозный инсульт: чаще возникает у больных с двигательной аурой, проявляется очаговым неврологическим дефицитом. Развитие ишемического инсульта подтверждается результатами МРТ.
Сотрясение головного мозга.
В настоящий момент сотрясение рассматривается как наиболее легкий вариант диффузного травматического повреждения мозга, при котором отсутствуют структурные изменения мозгового вещества, определяемые макроскопически или даже микроскопически. Патоморфологическую основу сотрясения составляют ультраструктурные и ультрацитохимические нарушения синаптического и аксонального аппарата верхнестволовой и полушарной локализации. В основе патогенеза лежит обратимая дисфункция неспецифических систем мозга, что проявляется непродолжительным нарушением сознания и синдромом вегетативной дистонии.
Главным проявлением сотрясения считается кратковременное нарушение сознания – утрата от нескольких секунд до нескольких минут, которая может сменяться оглушением. Большая часть больных отмечает кратковременную ретро- или антероградную амнезию. Обычно после травмы наблюдается рвота. Преобладают жалобы на головную боль, головокружение, тошноту, слабость, шум в ушах, болезненность при движении глаз. Вегетативная дисфункция считается "ядром" клиники сотрясения мозга. Доминируют субъективные расстройства – гиперсаливация или сухость во рту, чувство жара или озноба, потливость, лабильность артериального давления и пульса, обмороки, непереносимость табака и алкоголя. Характерны нарушения сна. Большинство больных отмечают рассеянность, ухудшение памяти, замедление темпа мышления, затруднение концентрации внимания.
Очаговая неврологическая симптоматика отсутствует. Имеющиеся иногда микросимптомы: нистагмоид, слабость конвергенции, снижение брюшных рефлексов, неуверенность при выполнении координаторных проб, невозможно интерпретировать из-за отсутствия сведений о преморбидном статусе и перенесенных травмах и заболеваниях.
Применение вспомогательных методов обследования направлено не на диагностику сотрясения, а на исключение более тяжелых форм повреждения. Каждому больному с сотрясением должны быть выполнены: рентгенография черепа в двух проекциях, эхоэнцефалоскопия, осмотр окулиста. При подозрении на более тяжелую форму повреждения должны выполняться компьютерная томография (при ее отсутствии и подозрении на гематому – ангиография), исследование ликвора.
Ушиб головного мозга.
Ушиб мозга отличается от сотрясения макроскопически обнаруживаемыми участками повреждения мозгового вещества. Для ушибов легкой степени характерно наличие локального отека, для ушибов средней тяжести – обширных зон геморрагического пропитывания, а для тяжелых – разложение участков мозга и образование мозгового детрита. Ушибы часто сопровождаются субарахноидальными кровоизлияниями, переломами костей свода и основания черепа. Наблюдается локальный и генерализованный отек мозга.
Ушиб мозга средней тяжести
Продолжительность выключения сознания при ушибах средней тяжести составляет от нескольких десятков минут до 4-6 часов. Обнаруживается отчетливая ретро- и антероградная амнезия. Общемозговые симптомы – головная боль, головокружение, тошнота, рвота наблюдаются длительно. Очаговая симптоматика четкая и, в зависимости от локализации ушиба, представлена сочетанием глазодвигательных нарушений, парезов конечностей, расстройств чувствительности, атаксией и афазией. Симптоматика постепенно регрессирует на протяжении 3–5 недель. Как правило, имеются кровь в ликворе и менингеальный синдром, переломы свода и основания черепа.
Тяжелый ушиб мозга.
Тяжелый ушиб характеризуется грубыми общемозговыми расстройствами. Выключение сознания длится от нескольких часов до нескольких недель. В случае благоприятного исхода обнаруживается выпадение из памяти обстоятельств ЧМТ, событий, предшествующих ей и происходивших значительно позднее. На фоне глубокого угнетения сознания часто развиваются угрожающие расстройства дыхания и сердечной деятельности, нарушение глоточного рефлекса и проходимости дыхательных путей, что требует неотложных мероприятий в реанимационном отделении.
В неврологическом статусе преобладают стволовые симптомы: плавающие движения глазных яблок, мидриаз или миоз, горизонтальное или вертикальное косоглазие, двусторонние патологические знаки, горметония. В первое время эти стволовые нарушения могут маскировать признаки локального поражения полушарий мозга. Часто наблюдаются парезы и параличи конечностей, афазии, экстрапирамидные нарушения, лобная психика. Как правило, присутствуют переломы черепа и массивные субарахноидальные кровоизлияния. Томография обычно выявляет обширные очаги неоднородной плотности, обусловленные размозжением тканей, скоплением крови, отеком. К 30–40 суткам после травмы эти изменения преобразуются в участки атрофии и кисты. В целом летальность при всех формах тяжелой ЧМТ составляет 15–30 %. До половины этих больных погибает на месте происшествия или по дороге в больницу.
Сдавление головного мозга.
Сдавление мозга могут вызывать:
ü внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые, внутрижелудочковые, множественные);
ü вдавленные переломы костей свода черепа;
ü очаги размозжения с перифокальным отеком;
ü субдуральные гигромы;
ü пневмоцефалия.
Клинически сдавление мозга, независимо от причины, характеризуется неуклонным нарастанием общемозговых и очаговых симптомов. Так называемый светлый промежуток может быть развернутым, стертым или отсутствовать. Отсутствует он, как правило, на фоне сопутствующего тяжелого ушиба головного мозга. В классическом случае клиническая картина посттравматической внутричерепной гематомы заключается в нарастающей степени расстройства сознания, нарастающем контралатеральном гемипарезе, нарастающих брадикардии и диспноэ, анизокории с мидриазом на стороне гематомы, смещении М-эха в сторону, противоположную гематоме, приступах джексоновской эпилепсии в противоположных конечностях, На каротидной ангиографии выявляется бессосудистая зона в виде “серпа” или “линзы” и смещение передней мозговой артерии в противоположную сторону. При подострой и хронической гематоме на глазном дне, как правило, выявляются признаки застоя. Подозрение на внутричерепную травматическую гематому является основанием для срочного выполнения магнитно-резонансной или рентгеновской компьютерной томографии, а при их отсутствии – каротидной ангиографии. При выявлении внутричерепной гематомы показана неотложная операция. С учетом ее локализации проводят либо костно-пластическую, либо резекционную трепанацию черепа. При субдуральных гематомах в трепанационном окне видна синюшная напряженная непульсирующая твердая мозговая оболочка. Она вскрывается и из субдурального пространства удаляется кровь и сгустки, затем проводится гемостаз, ушивается твердая мозговая оболочка и укладывается костный лоскут, после чего восстанавливаются покровы черепа. На сутки в ране оставляется дренаж. Лишь при небольших объемах гематомы (до 30 мл) и в отсутствие дислокационных явлений при КТ контроле допустимо консервативное лечение. При внутримозговых гематомах показана трепанация черепа с рассечением вещества мозга и опорожнением гематомы. Иногда ограничиваются пункционной биопсией с аспирацией содержимого при условии, что удалено не менее 75 % объема и достигнута пульсация мозга.
18 . Невринома слухового нерва: клиника, особенности течения.
Невринома слухового нерва составляет 11-13% всех опухолей головного мозга, чаще встречается от 30 до 40 лет. Это опухоль не бывает у детей до периода полового созревания.
Гистологическое строение опухоли доброкачественное. После своевременного удаления больные полностью работоспособны. Однако в далеко зашедших стадиях проявляется злокачественное клиническое течение: опухоль сдавливает окружающие отделы мозга и возникают тяжелые церебральные осложнения.
Клиника:
- характеризуется медленным и постепенным снижением слуха вплоть до глухоты на одно ухо
- часто больной долго не замечает односторонней тугоухости
- не редко с диагнозом «односторонний кохлеарный неврит» больные продолжают сохранять работоспособность в течение 5-6 лет после начала заболевания.
Стадии невриномы (особенности течения):
В первой стадии – отоларингологической - размеры опухоли не превышает размер вишни, выявляется отоларингологическая симптоматика в виде четких фокальных признаков: глухота на одно ухо и с этой же стороны утрата вестибулярной возбудимости и вкуса на передние 2\3 языка, легкий парез VII нерва.
Во второй стадии невринома имеет размер грецкого ореха. Выражены все клинические симптомы. В связи с давлением на ствол мозга выявляется множественный спонтанный нистагм, нарушается статика.
В третьей стадии размеры невриномы уже в пределах мандарина. Симптомы обусловлены резким сдавлением мозга: имеется грубый тоничный множественный спонтанный нистагм, гидроцефалия вызывает нарушение психики, может наступить слепота в связи со сдавлением зрительных нервов. Больные в этой стадии не операбельны
Диагностика
- МРТ головного мозга,
- КТ головного мозга,
- ПЭТ
Лечение
Удаление невриномы,
Лучевая терапия,
Гамма-нож
Опухоли головного мозга: классификация, клинические проявления опухолей различной локализации. Опухоли головного мозга: классификация, клинические проявления опухолей различной локализации.
Классификация:
1.первичные и вторичные (метастатические)
2.доброкачественные и злокачественные
3.одиночные и множественные
4.опухоли внемозговые (экстрацеребральные) и внутримозговые (интрацеребральные)
5.по гистологической структуре – глиомы (из глии), невриномы (черепные нервы), менингиомы (оболочки мозга), аденомы гипофиза, метастатические опухоли (рак, саркома)
6.супратенториальные (расположенные выше мозжечкового намета), субтенториальные (расположенные ниже мозжечкового намета) и туберогипофизарные.
Клиника (группы симптомов):
1.общие (общемозговые)
- повышенное ВЧД (головная боль, рвота, головокружение, изменение пульса, психики, эпилептические припадки, поражения черепных нервов, изменения костей черепа, ликворосодержащих пространств и спинномозговой жидкости, изменения глазного дна)
2.очаговые
3.симптомы на расстоянии (вторично-очаговые)
Опухоли лобных долей
- расстройство психики: инертность, заторможенность психических процессов
- больные безинициативны, отсутствует критика к своему состоянию, становятся неопрятными
- явления расторможенности, агрессивности, склонность к плоским шуткам
- лобная или премоторная апраксия (расстройство выполнения сложных двигательных актов)
- эпилептические припадки (припадки начинаются с сочетанного поворота головы и глаз в сторону, противоположную опухоли)
- при локализации процесса в левом полушарии - моторная афазия и аграфия
- парезы конечностей появляются при расположении опухоли в заднем отделе лобной доли
- патологические рефлексы орального автоматизма, хватательные феномены
- при базальной локализации опухоли нарушается обоняние
Опухоли предцентральной извилины
- начинаются с джексоновских припадков (вначале судороги ограничиваются небольшой группой мышц, соответствующих расположению опухоли, постепенно приобретают тенденцию к распространению на соседние мышцы, а затем припадки, начинаясь с очаговых, становятся генерализованными)
- слабость мышц
- парезы вначале имеют преходящий характер, затем становятся стойкими и постепенно переходят в параличи
Опухоли постцентральной извилины
- сенсорные джексоновские припадки
- присоединяются стойкие расстройства чувствительности на противоположной опухоли стороне
Опухоли теменных долей
- наличие чувствительных расстройств
- нарушаются сложные виды чувствительности (чувство локализации, дискриминации, двумерно-пространственное чувство, стереогноз)
- больные теряют ориентировку в собственных частях тела (нарушение схемы тела)
- больные утрачивают способность выполнять привычные действия
- при поражении теменной доли левого полушария страдает чтение, письмо, счет при сохранении устной речи
Опухоли височных долей
- эпилептические припадки
- обонятельные, вкусовые или слуховые ауры или галлюцинации
- при поражении левой височной доли нарушаются речь (сенсорная, семантическая афазия) и связанные с нею чтение и письмо
Опухоли затылочных долей
- при раздражении коры наступают фотопсии (ощущение мелькания искр, пятен и т. п. перед глазами)
- оформленные зрительные галлюцинации бывают редко
Опухоли таламуса
- расстройства чувствительности, гиперпатию и таламическую боль
- вследствие близости внутренней капсулы с проводящими путями нередко нарушаются функции всех анализаторов и возникают пирамидные расстройства
Опухоли мозгового ствола
- поражаются черепные нервы
Опухоли мостомозжечкового угла
- шум в ухе, который сопровождается снижением слуха
- парез мышц лица, нарушение чувствительности на соответствующей стороне лица
- нистагм, головокружение
- по мере роста опухоли появляются мозжечковые симптомы на одноименной стороне и пирамидные на противоположной
Опухоли мозжечка
- атаксия, дисметрия, адиадохокинез, снижение мышечного тонуса
- опухоли червя сопровождаются особенно резкими нарушениями равновесия и походки
- пирамидная патология обычно выражена слабо
Опухоли гипофиза
- раннее появление битемпоральной гемианопсии, первичной атрофией зрительных нервов и увеличением размеров турецкого седла, которое может полностью разрушаться при крупных опухолях
- нарушение углеводного и водного обмена (полидипсия, полиурия)
- для эозинофильной аденомы характерна акромегалия, для хромофобной — адипозогенитальная дистрофия, для базофильной — синдром Иценко—Кушинга
26)Мононевропатии. Этиология, патогенез, клинические проявления
Этиология:
- прямая внешняя травма
- компрессия на определенных уровнях нервного ствола
- поверхностное расположение нерва
- прохождение нерва в узких костных, мышечно связочных каналах
-поражение сосудов при атеросклерозе, сахарном диабете, узелковом периартериите и других коллагенозах
- переохлаждение
- инфицирование (опоясывающий герпес)
1.Невропатия лицевого нерва
Этиология:
-переохлождение,травма,инфекция.
-осложнения отита,мезотимпанита,паротита,восполительный процесс в мозге,нейротропные вирусы полиомиелит,герпес.
Клиника:
-Паралич или парез мимической мускулатуры
-в начале заболевания боли,парастезии
-слёзоотделение
-гиперакузией
-слюнноотделение
Туннельные мононевропатии - придавливание нерва к костным выступам или ущемление в узких каналах с твердыми стенками ведет к развитию туннельной невропатии.
2.Синдром запястного канала - синдром сдавления срединного нерва в запястном канале.
Этиология
- повторные сгибательные и разгибательные движения в кисти
- длительное сгибание кисти (машинопись, игра на пианино или виолончели, работа с отбойным молотком и др.)
- симптомокомплекс может развиваться при ревматоидном артрите, гипотиреозе, амилоидозе, СД, уремии
- чаще болеют женщины вследствие природной узости канала
Клиника
- онемение и парестезии I, II, III пальцев кисти
- ночные боли, распространяющиеся с кисти на предплечье, иногда до локтевого сустава; при поднятии руки вверх боли и онемение усиливаются
- при перкуссии срединного нерва в зоне запястного канала возникает парестезия в кисти (положительный симптом Тинеля); сгибание кисти в течение 2 мин (признак Фалена) усиливает симптоматику
- умеренное снижение болевой и температурной чувствительности в первых трех пальцах кисти, слабость мышцы, противопоставляющей первый палец, иногда ее атрофия
3.Невропатия бедренного нерва - сдавление в месте выхода в области паховой связки
Клиника
- боли в паху, которые иррадиируют по передневнутренней поверхности бедра и голени
- чувствительные и двигательные нарушения, наступают онемение кожи на иннервируемом участке и гипотрофия, а затем и атрофия четырехглавой мышцы бедра.
4.Невралгия наружного кожного нерва бедра – сдавление нерва в канале, сформированном паховой складкой.
Клиника
- мучительные болезненные ощущения по передненаружной поверхности бедра (болезнь Рота).
5.Синдром грушевидной мышцы - седалищный нерв может сдавливаться спазмированной грушевидной мышцей.
Клиника
- боли жгучие, сильные, сопровождаются парестезиями, распространяются по наружной поверхности голени и стопы
- усиление болей при внутренней ротации бедра, при ноге, согнутой в тазобедренном и коленном суставах
- пальпация грушевидной мышцы усиливает боль
30)Клинические варианты головных болей
Головная боль с острым началом:
Субарахноидальное кровоизлияние
Другие цереброваскулярные заболевания
Менингит и энцефалит
Другие причины головной боли с острым началом
Головная боль с подострым началом
Гигантоклеточный артериит
Внутричерепные объемные образования
Идиопатическая внутричерепная типертензия
Невралгия тройничного нерва
Невралгия языкоглоточного нерва
Постгепетическая невралгия
Артериальная гипертснзия
Атипичная лицевая боль
Хроническая головная боль
Мигрень
Абстинентная головная боль при злоупотреблении анальгетиками
Кластерная головная боль
Головная боль напряжения
Раскалывающая головная боль
Цервикогенная головная боль
Синуситы
Заболевания зубочелюстной системы
33) Транзиторные ишемические атаки (ТИА): этиология, патогенез, клинические проявления
• Транзиторная ишемическая атака кратковременное (обычно менее 24 часов) клинические симптомы локальных или генерализованных нарушений функций мозга сосудистого происхождения, без структурных изменений.
• Важнейшим критерием ТИА является полная обратимость очаговой или диффузной неврологической симптоматики в течение 24 ч.
Этиология и патогенез. Причины, вызвавшие транзиторную ишемию
· Факторы, вызвавшие нарушение кровотока на каком-то участке головного мозга, в основном, это микроэмболы, становятся причинами транзиторной ишемической атаки:
· Прогрессирующий атеросклеротический процесс (сужение сосудов, распадающиеся атероматозные бляшки и кристаллы холестерина могут заноситься с током крови в более мелкие по диаметру сосуды, способствовать ихтромбозу, следствием чего станет ишемия и микроскопические очаги некроза тканей);
· Тромбоэмболии, возникающие в результате многих заболеваний сердца (аритмии,пороки клапанного аппарата, инфаркт миокарда, эндокардиты, застойнаясердечная недостаточность, коарктация аорты, антриовентрикулярная блокада и даже миксома предсердия);
· Возникающая внезапно артериальная гипотония, присущая болезни Такаясу;
· Болезнь Бюргера (облитерирующий эндартериит);
· Остеохондроз шейного отдела позвоночника с компрессией и ангиоспазмом, результатом которого становится вертебро-базилярная недостаточность (ишемия в бассейне основной и позвоночных артерий);
· Коагулопатии, ангиопатиии и кровопотери. Микроэмболы в виде агрегатов эритроцитов и конгломератов тромбоцитов, двигаясь с током крови, могут остановиться в мелком артериальном сосуде, который не смогли преодолеть, так как оказались больше его по размеру. В итоге – закупорка сосуда и ишемия;
· Мигрень.
· Кроме этого, хорошо способствуют наступлению церебральной ишемической атаки вечные предпосылки (или спутники?) любой сосудистой патологии: артериальная гипертензия, сахарный диабет, холестеринемия, вредные привычки в виде пьянства и курения, ожирение и гиподинамия.
Нарушения кровотока при ТИА обычно являются кратковременными, не сопровождаются выраженными деструктивными изменениями мозговой ткани, однако, как показали данные КТ и МРТ, в ряде случаев после перенесенных ТИА в мозге формируются кисты малых размеров. Обратимый характер клинической картины объясняется не только малыми размерами очага ишемии и достаточными компенсаторными возможностями мозга, но и частым развитием его в «немых» зонах мозга. Возникновение повторных ТИА может сопровождаться значительными диффузными атрофическими изменениями мозговой ткани. Необходимо учитывать, что повторные ТИА, особенно развивающиеся в системе сонных артерий, нередко могут оказаться предвестником тяжелого ишемического инсульта.
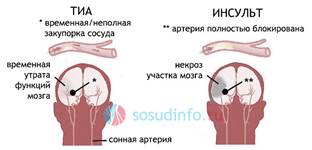
Клинические проявления.
? в системе внутренней сонной артерии - на противоположной очагу ишемии стороне наблюдаются зоны гипестезий (понижение чувствительности), парестезии (онемение, покалывание, ползание мурашек), ограниченные, захватывающие локальные участки кожи лица, конечностей. Возможно развитие центральных парезов, чаще ограниченных, локализованных в одной конечности или захватывающих только отдельную мышечную группу (кисть, стопа, пальцы). Снижение мышечной силы, как правило, носит умеренный характер, при этом выявляются анизорефлексия (неравномерность симметричных рефлексов), патологические рефлексы.
? в бассейне левой средней мозговой артерии - преходящие афатические расстройства в сочетании с чувствительными и двигательными нарушениями в правой половине тела, приступы парциальной или вторично генерализованной эпилепсии.
?проксимальный отдел внутренней сонной артерии - развитие оптико пирамидного синдрома в виде монокулярной слепоты на стороне окклюзии сосуда (вследствие ишемии сетчатки) в сочетании с контралатеральным центральным парезом конечностей.
? в вертебробазилярной системе - развитие системного головокружения, ощущения шума в ушах и вегето сосудистых нарушений в виде тошноты, рвоты, икоты, побледнения кожных покровов, диффузного гипергидроза, нарушения статики, координации, появлением спонтанного горизонтального нистагма, головные боли, обычно – в затылочной области, усиливающиеся при перемене положения головы, зрительные расстройства в виде фотопсий, метаморфопсий, дефектов полей зрения (положительные и отрицательные скотомы), ощущения «пелены» перед глазами, расстройства глазодвигательной иннервации с возникновением диплопии (двоение в глазах), преходящие расстройства функции бульбарного отдела ствола (дисфония, дисфагия, дизартрия).
Диагноз часто устанавливается ретроспективно (на основании анамнеза) : Исследование системы гемостаза (коагулограмма);
• ЭКГ;
• Электроэнцефалограмма (ЭЭГ);
• РЭГ сосудов головы;
• УЗ-допплерография шейных и мозговых артерий;
• Магнитно-резонансная ангиография;
• Компьютерная томография.
• Обследование как и при ишемическом инсульте
• Почти у каждого третьего больного в дальнейшем развивается ишемический инсульт
• Необходима профилактика инсульта и других сердечно-сосудистых заболеваний
Диф.Диагнноз:
1. Мигрень с аурой дает похожую симптоматику в виде речевых или зрительных нарушений и гемипарезов;
2. Эпилепсия, приступ которой может заканчиваться расстройством чувствительности и двигательной активности, да еще и в сон клонит;
3. Транзиторная глобальная амнезия, характеризуемая кратковременными расстройствами памяти;
4. Сахарный диабет может «позволить себе» любую симптоматику, где ТИА не исключение;
5. Хорошо имитируют транзиторную ишемическую атаку начальные проявлениярассеянного склероза, которые сбивают с толку врачей такими похожими на ТИА признаками неврологической патологии;
6. Болезнь Меньера, протекающая с тошнотой, рвотой и головокружением, весьма напоминает ТИА.
По определению ВОЗ (всемирной организации здравоохранения) инсульт – быстро развивающееся очаговое или глобальное нарушение функции мозга, длящееся более 24 часов или приводящее к смерти, при исключении другой причины заболевания.
Кроме перечисленных форм ОНМК, очень часто встречается преходящее нарушение мозгового кровообращения -Транзиторная ишемическая атака (ТИА) – характеризующаяся исчезновением неврологической симптоматики в течение 24 часов от момента возникновения.
Среди всех ОНМК - Ишемический инсульт развивается у 80% Кровоизлияние в мозг – у 12%, субарахноидальное кровоизлияние – у 8% пациентов.
Распространенность инсульта в бывших странах СНГ чрезвычайно высока и находится на первых местах в мире. Смертность в течение первых 30 дней заболевания составляет 22-24%, к концу года от начала заболевания достигает 48-50%. Наиболее тяжело протекает кровоизлияние в мозг. Восстановиться после инсульта в настоящее время удается в 14-16% случаев, остальные пациенты, при отсутствии реабилитации остаются инвалидами. Ключевое значение в снижении инвалидности имеет раннее начало и достаточный объем восстановительного лечения. Очень важно проводить реабилитацию в учреждениях, ориентированных на современную доказательную медицину. Клиника «Времена года» является специализированным учреждением для восстановительного лечения пациентов после инсульта, травмы головного и спинного мозга, где удается восстановить утраченные функции и возвратить пациентов к полноценной жизни в подавляющем большинстве случаев.
ИШЕМИЧЕСКИЙ ИНСУЛЬТ
Понятие ИШЕМИЧЕСКИЙ ИНСУЛЬТ отражает факт развития заболевания, обусловленного уменьшением кровотока в определенной зоне мозга и характеризующегося формированием инфаркта мозга. ИНФАРКТ МОЗГА – это зона некроза, образовавшаяся вследствие стойких нарушений метаболизма, возникших в результате недостаточного кровоснабжения участка мозга.
КЛАССИФИКАЦИЯ ИНСУЛЬТА
Ишемический инсульт клинический синдром острого сосудистого пораже- ния мозга, он может быть исходом различных заболеваний сердечно-сосудистой системы. В зависимости от патогенетического механизма развития острой фокальной ишемии мозга выделяют несколько патогенетических вариантов ишемического инсульта. Наибольшее распространение получила классификация TOAST (Trial of Org 10172 in Acute Stroke Treatment), в ней выделяют следующие варианты ишемического инсульта:
• атеротромботический - вследствие атеросклероза крупных артерий, что приводит к их стенозу или окклюзии; при фрагментации атеросклеротической бляшки или тромба развивается артерио-артериальная эмболия, также включаемая в данный вариант инсульта;
• кардиоэмболический - наиболее частыми причинами эмболического инфаркта бывают аритмия (трепетание и мерцание предсердий) , клапанный порок сердца (митральный), инфаркт миокарда, особенно давностью до 3 мес;
• лакунарный - вследствие окклюзии артерий малого калибра, их поражение обычно связано с наличием артериальной гипертензии или сахарного диабета;
• ишемический, связанный с другими, более редкими причинами: неатеросклеротическими васкулопатиями, гиперкоагуляцией крови, гематологическими заболеваниями, гемодинамическим механизмом развития фокальной ишемии мозга, расслоением стенки артерий;
• ишемический неизвестного происхождения. К нему относят инсульты с неустановленной причиной или с наличием двух и более возможных причин, когда невозможно поставить окончательный диагноз.
По тяжести поражения в качестве особого варианта выделяют малый инсульт, имеющаяся при нём неврологическая симптоматика регрессирует в течение первых 21 дня заболевания.
В остром периоде инсульта по клиническим критериям выделяют лёгкий, средней тяжести и тяжёлый ишемический инсульт.
В зависимости от динамики неврологических расстройств выделяют инсульт в развитии («инсульт в ходу» - при нарастании выраженности неврологической симптоматики) и завершённый инсульт (при стабилизации или обратном развитии неврологических расстройств).
В основе классификации геморрагических инсультов по МКБ 10 лежит локализация кровоизлияния. В зависимости от этого, выделяют четыре типа заболевания:
внутримозговые, когда гематома расположена в паренхиме нервной ткани;
субарахноидальные, происходящие при повреждении сосудов паутинной оболочки;
вентрикулярные, при которых кровь обнаруживается в одном из четырех желудочков мозга или его водопроводе;
о смешанном типе говорят при сочетании первых трех.
Существуют различные подходы к периодизации ишемического инсульта. С учётом эпидемиологических показателей и современных представлений о применимости при ишемическом инсульте тромболитических препаратов можно выделить следующие периоды ишемического инсульта:
• острейший период - первые 3 сут, из них первые 3 ч определяют как терапевтическое окно (возможность использования тромболитических препаратов для системного введения); при регрессе симптоматики в первые 24 ч диагностируют транзиторную ишемическую атаку;
• острый период - до 28 сут. Ранее этот период определяли до 21 сут; соответственно, в качестве критерия диагностики малого инсульта пока сохраняется регресс симптоматики до 21 -го дня заболевания;
• ранний восстановительный период - до 6 мес;
• поздний восстановительный период - до 2 лет;
• период остаточных явлений - после 2 лет.
41 В.: Гиперкинезы: клиические проявления, локализация поражения.
Гиперкинезы или дискинезии — патологические внезапно возникающие непроизвольные движения в различных группах мышц. Патогенез этой патологии до конца не изучен. Установлено, что при ГС нарушается нейромедиаторный обмен преимущественно в структурах экстрапирамидной системы. Дисфункция специфических дофаминергических, ГАМК-эргических нейронов вызывает нарушение кортико-нигро-стрио-паллидарной системы. В результате в мозге наблюдается относительный избыток дофамина и катехоламинов, а также недостаток ацетилхолина, серотонина, глицина.
Клиника:
-характеру сокращения мышц ( клонический, тонический, тонико-клонический)
-плавности или прерывистости движений
-ритмичности- аритмичности
-стереотипности-астереотипности
-последовательности элементов гиперкинеза, мономорфности и полиморфности
-сходство гиперкинезов с произвольными движениями
-постоянству, длительности, частоте, амплитуде, зависимости от исходного положения
-влияние гиперкинеза на положение больного
-невозможности прекращения или ослабления движений при различных воздействиях
В зависимости от уровня поражения головного мозга выделяют три группы гиперкинезов:
I. Гиперкинезы преимущественно стволового уровня: тремор, миоклонии, миоритмии, миокимии, тики, спастическая кривошея, лицевой гемиспазм, параспазм мышц лица. Их характерные особенности — стереотипность, ритмичность и относительная простота насильственных движений.
II. Гиперкинезы преимущественно подкоркового уровня: атетоз, хорея, торсионная дистония, баллизм, интенционная судорога Рюльфа. Их общие черты — полиморфизм, аритмичность, сложность насильственных движений, наличие дистонического компонента.
III. Подкорково-корковые гиперкинезы: миоклонус-эпилепсия, миоклоническая диссинергия Ханта, кожевниковская эпилепсия, общими чертами которых являются частая генерализация процесса и эпилептические припадки.
42 В. Полиневропатии: этиология и патогенез.
Полиневропатия (полиневрит) – клинический синдром, возникающий вследствие воздействия различных этиологических факторов на периферические нервы и отличающийся неоднородными патогенетическими механизмами.
В настоящее время установлены три ведущих патоморфологических механизма, лежащих в основе формирования ПНП: валлеровская дегенерация, первичная демиелинизация и первичная аксонопатия.
Существует несколько патогенетических теорий развития заболевания:
· Сосудистая теория основана на вовлечении в процесс vasa nervorum, обеспечивающих кровоснабжение периферических нервов, а также изменение реологии крови, что приводит к их ишемии.
· Теория оксидативного стресса объясняет развитие ПНП с позиций нарушений обмена оксида азота, который изменяет калий-натриевые механизмы, лежащие в основе формирования возбуждения и проведения импульса по нерву.
· Теория снижения активности факторов роста нерва предполагает дефицит аксонального транспорта с последующей аксонопатией.
· Иммунологическая теория объясняет развитие ПНП как результат перекрестной выработки аутоантител к структурам ПНС с последующим аутоиммунным воспалением и некрозом.
Классификация полиневропатий по этиологии:
Аутоиммунные:
· Острая воспалительная демиелинизирующая ПНП.
· Хроническая воспалительная демиелинизирующая ПНП.
· Мультифокальная моторная ПНП.
· Паранеопластическая ПНП.
· ПНП при системных заболеваниях.
Воспалительные:
· Дифтерийная ПНП.
· Лепрозная ПНП.
· Лайм-боррелиозная ПНП.
· ВИЧ-ассоциированная ПНП.
Дисметаболические:
· Диабетическая ПНП.
· Алиментарная ПНП.
· Алкогольная ПНП.
· ПНП критических состояний.
Наследственные:
· Сенсомоторная ПНП I типа.
· Сенсомоторная ПНП II типа.
· Болезнь Дежерина—Сотта.
· Болезнь Рефсума.
· ПНП с наклонностью к параличам от сдавления.
Токсические (медикаментозные или вследствие интоксикации бытовыми либо промышленными ядами).
ПНП, обусловленные воздействием физических факторов.
46 В.: Сирингомиелия: этиология, патогенез, патоморфология, клиничсекие формы.
Сирингомиелия-образование кистозных полостей в толще спинного мозга. В патогенезе важную роль играет нарушение оттока ликвора из полости IV желудочка в субарахноидальное пространство, вследствие чего центральный канал спинного мозга (в норме запустевает со временем) испытывает давление ликвора и расширяется. Такой дефект может сочетаться с другими аномалиями развития нервной системы (аномалии Арноль- да-Киари, Денди-Уокера и пр.), а также с проявлениями дизрафического статуса: поли- и синдактилией, деформацией черепа и лицевого скелета, асимметрией ушных раковин, незаращением дужек позвонков, участками гиперили депигментации и пр. Кроме того, причиной сирингомиелии может быть токсическое, инфекционное, радиационное воздействие на плод.
Клиническая картина. Развитие заболевания медленное. В результате преимущественного поражения серого вещества спинного мозга отмечаются сегментарные односторонние нарушения температурной и болевой чувствительности в области груди, туловища, конечностей. Зона снижения чувствительности может иметь вид куртки. Из-за этих нарушений возможны ожоги в области сниженной чувствительности, на которые больные часто не обращают внимания. Иногда развиваются извращения восприятия по типу дизестезий в сочетании с выраженными пароксизмальными или перманентными болями в зоне иннервации пораженных сегментов.
Могут развиваться вялые парезы мускулатуры соответствующих сегментов с угнетением сухожильных и периостальных рефлексов, мышечными гипотрофиями. По мере прогрессирования кортико-спинальных путей возникают признаки нижнего спастического парапареза с повышением сухожильных и периостальных рефлексов, появлением патологических стопных рефлексов, повышением мышечного тонуса по спастическому типу.
Сегментарные вегетативно-трофические расстройства часто обусловлены поражением симпатических образований боковых рогов спинного мозга. Можно отметить местный гиперили ангидроз, участки гипер- или депигментации, гиперкератоза, истончения кожи. В тяжелых случаях встречаются деформирующая артропатия (сустав Шарко), патологические переломы, возникающие при минимальной нагрузке, трофические язвы.
Поражение ствола головного мозга позволяет говорить о сирингобульбии с нарушением функций черепных нервов и проводящих путей ствола. Возможны парезы мышц, иннервируемых подъязычным, блуждающим, языкоглоточным нервами, диссоциированные нарушения чувствительности в зоне иннервации тройничного нерва. Одновременно наблюдаются атаксия, спонтанный нистагм, вегетативно-трофические расстройства в области лица.
Формы
· В зависимости от уровня поражения спинного мозга выделяют следующие формы сирингомиелии:
o заднероговую — в основном нарушается функция задних рогов спинного мозга;
o переднероговую — в основном нарушается функция передних рогов спинного мозга;
o вегетативно-трофическую — основные изменения наблюдаются в спинно-мозговых узлах;
o бульбарную — в процесс вовлекается ствол головного мозга, то есть процесс распространяется вверх;
o смешанную — сочетает в себе признаки нескольких форм.
· По распространенности процесса выделяют следующие формы сирингомиелии:
o шейного отдела спинного мозга;
o грудного отдела спинного мозга;
o пояснично-крестцового отдела спинного мозга;
o стволовую (нижняя часть головного мозга);
o стволово-спинальную (сочетание поражения ствола мозга и спинного мозга).
50) Кризы при миастении
Миастения – аутоиммунное заб-е, сопровождающееся слабостью и патологической утомляемостью мышц вследствие блокады аутоантителами постсинаптических ацетилхолиновых рецепторов нервно-мышечных соединений.
Этиология: окончательно не выяснена. Часто болеют женщины, возраста 20-30 лет в анамнезе тимома или гиперплазия тимуса.
Патогенез: в основе заб-я лежит нарушение нервно-мышечной передачи. Патологически измененная вилочковая железа вырабатывает антитела против холинорецепторов, что вызывает конкурентный блок синаптической проводимости. Играют роль нарушение синтеза ацетилхолина в результате дефекта активности ферментов и недостаточная чувствительность холинергических рецепторов концевой пластинки. В сыворотке больных миастенией можно обнаружить антитела к скелетным мышцам и к эпителиальным клеткам вилочковой железы.
Клиника: - проявляется утомляемостью мышц с сопутствующей слабостью, особенно глазных мышц. Слабость глазных мышц приводит к диплопии и косоглазию, одно– или двустороннему птозу, наиболее выраженному к концу дня. Слабость лицевой и жевательной мускулатуры. Трудности речи и глотания. Слабость и утомляемость мышц языка и носовой оттенок голоса. Возможны нарушения дыхания и сердечно-сосудистой деятельности. После отдыха сила мышц частично или полностью восстанавливается. Глубокие рефлексы нормальные или снижены, чувствит-х нарушений нет.
Тяжелым осложнением миастении явл развитие миастенического криза, при котором отмечается резкое ухудшение состояния в виде генерализованной мышечной слабости, появления бульбарных симптомов и нарушений дыхания, смерть от асфиксии. Широкие зрачки, тахикардия, нормальное или сниженное артериальное давление. При передозировке антихолинэстеразами - холинергический криз: узкие зрачки, брадикардия, гипотония, фасцикуляции мышц, гиперсекреция слюны и бронхиальной слизи, боли в животе, понос, рвота из-за бурной перистальтики киш-ка.
Клинические формы: 1. генерализованная
2. локальная (поражение мышц глаз, глотки, гортани, мимической мускулатуры или мускулатуры туловища)
Диагностика – проба с прозерином, хар-я клиника. Лечение при патологии тимуса тимэктомия. Антихолинэстеразные препараты (прозерин, галантамин, нивалин, оксазил). Кортикостероиды.
Так как наблюдается привыкание к антихолинэстеразным препаратам, их необходимо периодически менять и следить за оптимальной дозой. Миастенический криз купируют -внутривенно прозерин 1мл 0,05%, а затем введение повторяют подкожно до получения терапевтического эффекта. Преднизолон 90-120 мг. Плазмаферез. При необходимости ИВЛ. При холинергическом кризе отменяют антихолинэстеразные препараты и вводят внутривенно 0,5 - 1 мл 0,1% раствора атропина с интервалом 1 - 1,5 часа до расширения зрачков и появления сухости во рту. Питание больных осуществляется через зонд.
54) Эпилепсия: этиология, патогенез, классификация эпилептических приступов. Эпилепсия – хронич-е заб-е НС, сопровождается повторными непровоцируемыми приступами нарушений двигательных, вегетативных, сенсорных и психических функций, возникающах вследствие чрезмерных нейронных разрядов.
Этиология: тяжелая гипоксия, генетические дефекты метаболизма, перинатальные поражения, нейроинфекции, ЧМТ, опухоль головного мозга, сосудистые и дегенеративные заб-я головного мозга, генетическая предрасположенность
Патогенез: изменение нейрональной активности головного мозга, которая вследствие патологических факторов становится чрезмерной, периодичной. Характерной является внезапная выраженная деполяризация нейронов в мозге, которая либо является локальной и реализуется в виде парциальных припадков, либо приобретает генерализованный характер. Биохимической основой припадков являются избыточное выделение возбуждающих нейротрансмиттеров – аспартата и глутамата – и недостаток тормозных нейромедиаторов, прежде всего ГАМК.
Классификация эпиприпадков:
1.парциальные (частичные)
- простые (сознание сохранено)
- сложные (сознание изменено)
- вторично-генерализованные
2. генерализованные
- абсансы (потеря сознания и массивные вегетативные проявления)
- судорожные первично-генерализованные
58) Невральные амиотрофии (этиология, патогенез, клиника):
Невральные амиотрофии –электрофизиологически генетически гетерогенная гр заб-й , обьедененная клинической картиной полиневропатии. 2группы: демиелинизирующие (1тип) , аксональные( 2тип)- болезнь Шарко- Мари-Тута (ШМТ).
Невральная амиотрофия (ШМТ)- медленно прогрессирующее заболевание, при кот. Развив-ся атрофия дист.отд. ниж.конечностей.
Патогенез: тип наследования заб-я аутосомно- доминантный.
Клиника: манифест в 15-30 лет. Быстрая утомляемость, слабость мышц дист.отд. ниж.конечностей. быстрая слабость при длительном стоянии на одном месте. Ходьба на месте – сим-м топтания. Атрофии в мышцах голени и стоп. Поражается периниальная гр мышц и перед большеберц мышц_ ноги в форме «перевернутых бутылок» или ног «аиста», стопы деформирующееся, с высоким сводом «полая стопа» _ парез стоп_ «Петушинная походка» (высоко поднимают ноги). Атрофия в дист отд рук_ мышцах тенора, гипотенера, в мелких мышцах кистей)_ «когтистые» кисти. Мышечный тонус диффузно снижен. Ахилловы рефлексы снижены. Реже заболевание начинается с чувствительных расстройств: болей, парастезий, ползание мурашек в дист отд ниж конечностей. Вегетативные нарушения в виде дист гипергидроза, гиперемии кистей и стоп. Заболевание медленно прогрессирует. Прогноз в большинстве случаев благопритяный.
62)Определение эпилептического очага, Эпилептического припадка, эпилептического синдрома, Эпилепсии, Эпилептический статуса, противоэпилептическая система мозга:
ЭПИЛЕПСИЯ- группа разных заболеваний, основным проявлением которых является эпилептические приступы. Патологическое состояние.
ЭПИЛЕПСИЯ КАК БОЛЕЗНЬ- хроническое заболевание, клиническим проявлением которого являются приступы, проявляющееся внезапным непроизвольным кратковременным изменением поведения, нарушением моторной активности , вегетативной функции, сознания или чувствительности, сопровождающееся ненормальной электрической активностью мозга.
ЭПИЛЕПТИЧЕСКИЙ ОЧАГ-группа эпилептических нейронов, гинерирующих интенсивные синхронные и синфазные разряды. Возникновение деполяризационных сдвигов мембранного потенциала.
ЭПИЛЕПТИЧЕСКИЙ ПРИПАДОК- приступ церебрального происхождения на фоне внешне полного здоровья или при внезапном обострении хр потологического состояния, выражающееся внезапным возникновением приходящих потологических церебральных феноменов: двигательных, чувствит, вегет, психических, в результате временной дисфункции всего мозга или какого-либо отдела.
ЭПИЛЕПТИЧЕСКИЙ СИНДРОМ- возникает как симптом органического поражения мозга или заболевания неуточненного генеза( ЧМТ, инфекц заб-е) и симптоматическая эпилепсия.
ЭПИЛЕПТИЧЕСКИЙ СТАТУС- состояние, при котором больной не приходит в сознание между припадками или припадок продолжается более 30 мин.
ПРОТИВОЭПИЛЕПТИЧЕСКАЯ СИСТЕМА МОЗГА- структуры мозга (мозжечок, каудальное ретикулярное ядро моста, хвостатое ядро, фронтоорбитальная кора, тормозной вал из клеток Реншоу вокруг эпиочага), которыеподавляют эпилептический очаг.
70) Герпетические поражения нервной системы.
При герпетической инфекции регистрируются случаи поражения как центральной, так и периферической нервной системы. Поражение переферической нервной системы может протекать в виде ганглионита, ганглионеврита, радикулоневрита, полинейропатии. Клинически проявляется нарушением чувствительности, мышечной гипотрофией всей или части конечности, снижением или повышением сухожильных рефлексов, висцеральными нарушениями ( кардиалгия, боли в животе).
Поражение центральной нервной системы протекает ввиду энцефалита или менингоэнцефалита. Характерно острое начало заболевания. Повышается температура до 38 и выше, появляется поятоянная головная боль, сонливость, рвота. На 2-4 сутки сознание становится спутанным, отсутствует ориентация больных во времени и пространстве. Могут быть слуховые и зрительные галлюцинации. Появляются очаговые симптомы: моно и гемипарез, парастезии. Характерно наличие менингиальных симптомов при вовлечении в процесс мозговых оболочек и при развитии внутричерепной гипертензии.
74)аденома гипофиза
Гипофиз состоит из двух долей передней аденогипофиз, где происходит продукция шести собственных гормонов гипофиза (соматотропин, тиротропин, фоллитропин, лютропин, пролактин и адренокортикотропный гормон), и задней, где накапливаются два гормона, синтезируемые гипоталамусом окситоцин и вазопрессин.
Аденомы гипофиза это доброкачественные опухоли из железистой ткани, которая находится в передней доле гипофиза.
Причины возникновения аденом гипофиза до настоящего времени полностью не выяснены.
Предрасполагающими факторами считаются:
•инфекционные процессы в нервной системе
•травмы черепа и головного мозга
•различные неблагоприятные воздействия на плод во время беременности
•длительное применение оральных контрацептивов
Аденомы гипофиза могут быть гормонально неактивными (инсиденталома), если клетки из которых они состоят не продуцируют гормоны, и гормонально активными.
К гормонально активным аденомам гипофиза относятся:
?соматотропинпродуцирующая аденома:
?соматотропная
?соматотропинома
продуцирующая гормон роста – соматотропин;
?пролактинсекретирующая аденома:
?пролактиновая
?пролактинома
в этой аденоме синтезируется гормон пролактин;
?адренокортикотропинпродуцирующая
?кортикотропная
?кортикотропинома
это аденома гипофиза секретирующая адренокортикотропный гормон, стимулирующий работу коры надпочечников;
?тиротропинпродуцирующая
?тиротропная
?тиротропинома
продуцирующая тиротропный гормон, стимулирующий работу щитовидной железы;
?фоллтропинпродуцирующая или лютропинпродуцирующая (гонадотропная). Это аденома гипофиза, продуцирующая гонадотропные гормоны, стимулирующие работу половых желез.
82 Острая воспалительная демиелинизирующая полиневропатия (синдром Гийена – Барре)
Причина болезни остается недостаточно выясненной. Часто развивается после предшествующей острой инфекции. Заболевание рассматривают как аутоиммунное с деструкцией ткани, вторичной по отношению к клеточным иммунным реакциям. Обнаруживаются воспалительные инфильтраты в периферических нервах, корешках, сочетающиеся с сегментарной демиелинизацией.
КЛИНИКА. Заболевание начинается с появления общей слабости, повышения температуры тела до субфебрильных цифр, болей в конечностях. Главным отличительным признаком болезни служит мышечная слабость в конечностях. Появляются парестезии в дистальных отделах рук и ног, а иногда вокруг рта и в языке. Могут возникать слабость лицевых мышц, поражения других черепных нервов и вегетативные нарушения. Поражение нервов бульбарной группы может приводить к летальному исходу. Двигательные нарушения раньше возникают в ногах, а затем распространяются на руки. Нервные стволы болезненны при пальпации. Могут быть симптомы натяжения (Ласега, Нери). Особенно выражены вегетативные нарушения - похолодание и зябкость дистальных отделов конечностей, акроцианоз, иногда ломкость ногтей, гиперкератоз подошв. Типична белково-клеточная диссоциация в ликворе. Уровень белка достигает 3 - 5 г/л. Цитоз не более 10 мононуклеарных клеток в 1 мкл. Заболевание обычно развивается в течение 2 - 4 нед., затем наступает стадия стабилизации, а после этого - улучшение. Кроме острых форм, могут встречаться подострые и хронические. В подавляющем большинстве случаев исход заболевания благоприятный, но наблюдаются также формы, протекающие по типу восходящего паралича Ландри с распространением параличей на мышцы туловища, рук и бульбарную мускулатуру, что может приводить к смерти.
ЛЕЧЕНИЕ. Специфической лекарственной терапии пока не существует. Применение глюкокортикоидов (преднизолона 1 - 2 мг/кг в сутки) в настоящее время является дискуссионным вопросом. Используют антигистаминные средства, витаминотерапию (группа В), прозерин по 1 мл 0,05% раствора подкожно. Активным методом терапии является плазмаферез и применение иммуноглобулинов. Важное значение имеет уход за больным с тщательным контролем за состоянием дыхательной и сердечно-сосудистой систем. Дыхательная недостаточность в тяжелых случаях может развиваться очень быстро и приводит к смерти. Если у больного ЖЕЛ оказывается менее 50% предполагаемого дыхательного объема, рекомендуется интубация или трахеостомия для проведения ИВЛ. Выраженную артериальную гипертонию и тахикардию купируют применением антагонистов кальция (коринфар) и бета-адреноблокаторов (пропранолол) в соответствующих состоянию больного дозах. Артериальную гипотонию лечат путем внутривенного введения жидкости с целью увеличения внутрисосудистого объема. Необходимо каждые 1 - 2 часа осторожно менять положение больного в постели. Острая задержка мочевыделения и расширение мочевого пузыря могут вызвать рефлекторные нарушения, приводящие к колебаниям артериального давления и пульса. В таких случаях рекомендуется применение постоянного катетера. В восстановительном периоде назначают ЛФК для предупреждения контрактур, массаж, озокерит, парафин, четырехкамерные ванны.
86 Эпилептический статус. Причины развития. Классификация. Клинические проявления
Это серия припадков, между которыми больной не приходит в сознание. Больной находится в коматозном состоянии, сухожильные рефлексы угнетены, зрачки сужены, плавающие движения глазных яблок, выраженное расходящееся косоглазие. Это явления прогрессирующего отека мозга. При резком отеке мозга может наступить сдавление важных центров продолговатого мозга с последующей остановкой сердца и дыхания.
Терапия на месте (на дому, на улице) должна предупредить или устранить механическую асфиксию вследствие западения языка или аспирации рвотных масс, поддерживать сердечную деятельность и по возможности блокировать судороги. С этой целью необходимо освобождение полости рта от инородных тел, рвотных масс, введение воздуховода, инъекции препаратов первой очереди выбора – диазепама в дозе 10 – 20 мг (1 – 2 ампулы на изотоническом растворе натрия хлорида или 20 – 40% глюкозе) (реланиума, седуксена). В машине скорой помощи вводят воздуховод и через него с помощью электроотсоса удаляют содержимое верхних дыхательных путей. При необходимости проводится интубация, позволяющая проводить полноценный дренаж трахеи. При возобновлении судорог повторно вводят внутривенно 10 - 20 мг диазепама. В случае отсутствия эффекта применяют препараты барбитуровой кислоты (1 г тиопентала натрия или гексенала разводят в 10 мл изотонического раствора натрия хлорида и вводят внутримышечно из расчета 1 мл на 10 кг массы тела). В стационаре помощь осуществляется в реанимационном отделении больниц. При неэффективности медикаментозной терапии проводят наркоз с закисью азота с кислородом в соотношении 2:1.
Генерализованные эпилептические припадки: классификация, клиника, диагностика, лечение, оказание первой медицинской помощи.
Генерализованные припадки - результат диффузного охвата головного мозга эпилептическим возбуждением, инициированным, вероятно, патологической активацией срединных структур мозга.
Судорожные и бессудоррожные
а) Тонико-клонические
б) Абсансы
в) Миоклонические
г) Атонические (астатические)
д) Клонические
е) Тонические
1. Тонико-клонические припадки (большие припадки) начинаются с поворота головы и падения больного, после чего следует тоническая фаза, которая продолжается 10 - 20 сек. и включает следующие друг за другом открывание глаз, сгибание, ротацию и отведение рук, разгибание головы, тонический крик, разгибание рук, разгибание, ротацию и приведение ног. Затем напряжение начинает «мерцать», вызывая дрожание тела, переходящее в клоническую фазу. Последняя продолжается около 30 с и проявляется кратковременными сгибательными спазмами всего тела. В этот момент часто происходит прикус языка. Припадок обычно сопровождается тахикардией и артериальной гипертензией. В результате повышения давления в мочевом пузыре возникает непроизвольное мочеиспускание. Обычно отмечаются расширение зрачков, гипергидроз, гиперсаливация. Апноэ вазывает цианоз кожи. Общая продолжительность припадка от 20 сек. до 2 мин (в среднем около 1 мин). Послеприпадочный период длится от нескольких минут до нескольких часов.
2. Абсансы (малые припадки) проявляются внезапным кратковременным выключением сознания, продолжающимся несколько секунд и обычно сопровождающимся застыванием. Легким клоническим, тоническим или атоническим компонентами, автоматизмами, вегетативными проявлениями. Типичный абсанс продолжается 5 - 20 сек. и может сопровождаться легкими клоническими подергиваниями, особенно в мимической мускулатуре, изменением мышечного тонуса, иногда короткими автоматизмами, вегетативными проявлениями, но не падением больного. При электроэнцефалографии выявляются характерные разряды пик - медленная волна частотой 3/сек. Заканчивается припадок столь же внезапно, как и начинается. После него не возникает послеприпадочной спутанности. Абсанс может остаться незамеченным как для окружающих, так и самим больным. Типичные абсансы обычно служат проявлением идиопатической генерализованной эпилепсии и возникают, главным образом, в детском и подростковом возрасте (4 – 12 лет).
Атипичные (сложные) абсансы, как правило, более продолжительны и сопровождаются более выраженными колебаниями тонуса. В зависимости от характера последних выделяют атонические, акинетические и миоклонические абсансы. Во время приступа возможны падение или непроизвольное мочеиспускание. Для атипичных абсансов свойственны неполное выключение сознания, более постепенное начало и окончание припадка, гетерогенные изменения на электроэнцефалографии (медленная пик-волновая активность частотой менее 2,5/с или более быстрая, но не столь регулярная, как типичных абсансов активность). Атипичные абсансы могут возникать в любом возрасте, но чаще наблюдаются у детей. Обычно они бывают проявлением симптоматической эпилепсии, возникающей на фоне тяжелого органического поражения головного мозга, и сочетаются с припадками иного типа, зажержкой развития и другими неврологическими нарушениями.
3. Миоклонические припадки. Миоклонии – отрывистые кратковременные неритмичные или ритмичные мышечные подергивания, которые могут возникать на корковом, подкорковом или спинальном уровнях. Миоклонические припадки обычно характеризуются единичными подергиваниями или их короткой серией. Эпилептические миоклонии обычно двусторониие, нередко мультифокальные и асимметричные. Одиночный припадок продолжается около 1 сек. и напоминает удар тока. Сознание во время приступа обычно сохранено. Миоклонические подергивания могут наблюдаться в структуре абсансов и парциальных припадков.
4. Атонические (актинетические или астатические) припадки характеризуются внезапной утратой тонуса и падением больного на пол, часто приводящим к травме головы. Продолжительность припадка несколько секунд (до 1 мин). В легких случаях припадок проявляется внезапным свисанием головы (если больной сидит за столом) или нижней челюсти. Падение тонуса наблюдается не только при атонических припадках, но и при абсансах, простых или сложных парциальных припадках, но во всех этих случаях падение тонуса происходит не столь внезапно, и больные не падают на пол стремительно, а оседают более постепенно.
Признаки эпилептического генерализованного припадка
- продромальный период (предвестники) – часы, сутки вегетовисцеральные/психоэмоциональные нарушения
- фаза ауры – кратковр. (сек), строго специфична и посторяема
- нарушение сознания – внезапно, глубокое, не контролируемо больным
- судорожная фаза (определяет длительность припадка). Может – непроизвольное мочеиспускание, дефекация, пена изо рта
- восстановление сознания (медленно)
- постприпадочный сон (мин. или больше)
Отягощ. Наследственный анамнез, перенесенные заболевания ГМ, ЭЭГ, течение.
Антиэпилептические средства не предотвращают развития эпилепсии, а только уменьшают вероятность повторного припадка. Выбор препарата зависит от типа припадка и его побочных действий. Так , препаратами выбора при парциальных припадках являются карбамазепин, дифенин, вальпроевая кислота, при абсансах – этосуксимид, вальпроевая кислота и т.д. Следует стремиться к монотерапии, так как она уменьшает вероятность побочного действия и болеее удобна для больного, но в рефракттерных случаях приходится прибегать к комбинации препаратов.
При неэффективности медикаментозной терапии, особенно при сложных парциальных припадках, иногда прибегают к хирургическому лечению (височной лобэктомии или резекции других отделов мозга, пересечению мозолистого тела).
Специальной диеты нет, но следует ограничить прием острых блюд, соленого, следить за питьевым режимом, не допуская задержки воды в организме, не употреблять алкоголь, показана молочно-растительная диета.
Важное значение имеют организация рационального режима труда и отдыха, полноценный сон. Больной должен по возможности вести активный образ жизни. Правильная профессиональная ориентация оказывает решающее влияние на качество жизни больных. Больные не должны заниматься деятельностью, связанной с работой на высоте или с огнем, обслуживанием движущихся механизмов, вождением автомобиля.
Базовые АЭП
Основные: Вальпроаты (депакин, конвульсофин), карбамазепин, топирамат
Добавочные: Сукциленты, бензодеазепины
98) Нейропатия лицевого нерва. Патогенез, клиника, диагностика. Уровни поражения
Этиология и патогенез1. Наиболее частой причиной развития поражений лицевого нерва является инфекция. Провоцирующим фактором может быть охлаждение (езда в автомобиле с открытым окном, сон вблизи открытой форточки и т.п.).2. Имеют значение травмы, нарушения артериального кровообращения при гипертонической болезни, атеросклерозе сосудов мозга и др. Отмечено избирательное поражение лицевого нерва при расстройстве кровообращения в позвоночной артерии.3. Иногда поражение лицевого нерва возникает как осложнение отита, паротита, воспалительных, неопластических и других процессов на основании мозга. Клиническая картина поражения лицевого нерва в основном характеризуется остро развившимся параличом (парезом) мимической мускулатуры. Редко (около 2% случаев) встречаются двусторонние поражения нерва. В начале заболевания могут появляться легкие или умеренные боли и парестезии в области уха и сосцевидного отростка. Обычно боли возникают одновременно с па резом или за 1-2 дня до его развития. Боли характерны для поражения лицевого нерва до отхождения барабанной струны. Особенно сильные боли отмечаются при поражении лицевого нерва на уровне расположения узла коленца.
Клиническая картина зависит от уровня поражениялицевого нерва:
- При патологии в зоне ядра (понтинная форма полиомиелита) у больных развиваются лишь явления паралича мимических мышц.
- При поражении корешка лицевого нерва в мосту мозга вблизи ядра отводящего нерва к парезу мимических мышц присоединяется слабость прямой наружной мышцы глаза.
-Если лицевой нерв нарушается в области выхода его из ствола мозга, клиническая картина состоит из сочетания симптомов нарушения функции VI и VIII пар черепных нервов. Особенно часто эти два нерва выключаются при невриноме (шванноме) VIII пары в зоне внутреннего слухового входа, клиническая картина сочетается с гомолатеральной глухотой.
- Поражение лицевого нерва в костном канале пирамиды височной кости до отхождения большого поверхностного каменистого нерва, кроме паралича мимических мышц, сопровождается уменьшением слезоотделения вплоть до сухости глаза (ксерофтальмия) и расстройствами вкуса, слюноотделения и гиперакузией.
- Патология этого нерва до отхождения стремянного нерва дает те же симптомы, однако вместо сухости глаза имеется слезотечение.
- При поражении ниже отхождения стремянного нерва гиперакузии не наблюдается.
- В случаях выключения проводимости нерва в зоне выхода его из шилососцевидного отверстия преобладают двигательные расстройства. Лечение. При острых невритах назначают противовоспалительные, противоотечные, спазмолитические и сосудорасширяющие средства. При болевом синдроме используют анальгетики. Изпротивовоспалительных средств применяют глюкокортикоиды (преднизолон). С 5-7-го дня заболевания назначают тепловые процедуры: парафиновые, озокеритовые и грязевые аппликации на здоровую и пораженную стороны лица. Применяют также витамины группы В
102)Миотония. Варианты заболевания. Этиология, патогенез, клинические проявления
Миотонии – замедление расслабления мышц после их сокращения( в следствии патологии ионных каналов мышечных мембран из-за аутоантител к ним)
Клинические проявления. Впервые симптомы заболевания проявляются преимущественно в возрасте 8—15 лет. Ведущими признаками служат миотонические спазмы – затруднения расслабления мышц после активного напряжения. Миотонические спазмы локализуются в раз-личных группах мышц, чаще в мышцах кисти, ног, жевательных мышцах и круговых мышцах глаза. Сильное сжатие пальцев кисти, длительное статическое напряжение ног, смыкание челюстей, зажмуривание глаз вызывают тонические спазмы. Фаза расслабления мышц задерживается на продолжительное время, и больные не в состоянии быстро разжать кисти, изменить положение ног, открыть рот, глаза. Повторные движения уменьшают миотонические спазмы. Повышение механической возбудимости мышц определяется с помощью специальных приемов: при ударе неврологическим молоточком по возвышению I пальца происходит приведение его к кисти (от нескольких секунд до минуты) – «симптом большого пальца», при ударе перкуссионным молоточком по языку на нем появляется ямка, перетяжка – «симптом языка». Внешний вид больных своеобразен. Вследствие диффузных гипертрофии различных мышц они напоминают профессиональных атлетов. При пальпации мышцы плотные, твердые, однако объективно мышечная сила снижена. Сухожильные рефлексы нормальны, в тяжелых случаях снижены.
Течение. Болезнь медленно прогрессирует. Трудоспособность сохраняется в течение длительного времени.
Диагностика и дифференциальный диагноз. Диагноз строится на основании генеалогического анализа (аутосомно-доминантный тип наследования), особенностей клинической картины (атлетический тип телосложения, диффузные гипертрофии мышц, миотонический синдром), данных глобальной электромиографии (миотоническая реакция).
Лечение. Назначают дифенин (по 0,1—0,2 г 3 раза в день в течение 2—3 нед), диакарб (по 0,125 г 2 раза в день в течение 2—3 нед), препараты кальция (внутривенно 10 % раствор хлорида кальция по 10 мл или глюконат кальция внутримышечно)
106) Гепато-церебральная дистрофия (болезнь Вильсона-Коновалова). Этиология, патогенез, клинические проявления.
Ещё гепатолентикулярная дегенерация, б-нь Вестфаля-Вильсона-Коновалова.
Это хроническое прогрессирующее наследственно-дегенеративное заболевание с сочетанным поражение подкорковых узлов ЦНС и печени. наследуется аутосомно-рецессивно( ген на 13 хромосоме длин плечо).
Белковым продуктом гена является АТФ-аза, участвующая в синтезе церулоплазмина и элиминации меди из тканей. Нарушение синтеза церулоплазмина сопровождается нарушением транспорта меди, вследствии чего она откладывается в органах и тканях, преимущественно в печени, мозге,роговице. Избыточноее отложение меди блокирует сульфгидрильных групп в окислительных ферментах и к нарушению окислительно-восстановительных процессов в клетке.
Патоморфология: в мозге, печени,почках, селезенке, роговице, радужной оболочке, хрусталике-дегенеративные изменения, наиюолее выраженные в подкорковых ядрах.так же дистрофич изменения нервных клеток, очаговые размягчения мозговой ткани с образованием кист, разрастанием глии.Изменения мелких сосудом мозговой ткани, вокруг них кровоизлияния и периваскулярный отек. Цирроз печени.
Клиника.Сим-мы поражения ЦНС: нарастающая мыш слабость, разнообразные гиперкинезы: тремор, атетоз, торсионная дистония, интенционное дрожание, усиливающиеся при попытке выполнения произвольных движений; псевдобульбарные сим-мы (дизартрия, дисфония, дисфагия), прогрессирующее снижение интеллекта. Ведущий синдром экстрапирамидных расстройств: ригидность мышц туловища, конечностей, глотки и, как следствие этого, нарушение походки, глотания, речи.
Поражение внутренних органов: прогрессирующее нарушение функции печени, изменение радужной оболочки( кольцо Кайзера-Флейшера- желтовато-зелёная или зеленовато-коричневая пигментация по периферии роговой оболочки глаза)
В зависимости от выраженности и сочетания клинических проявлений, возраста, в котором возникло заболевание, и степени поражения печени выделяют 5 форм гепатоцеребральной дистрофии.
1.абдоминальная: преимущественное нарушение функций печени.
2. ранняя ригидно-аритмогиперкинетическая - наиболее злокачественное течение. неврологич проявления возникают в 7-15 лет. предшествуют признаки поражения печени. В клинике преобладают мыш ригидность и гиперкинезы.
3. дрожательно-ригидна и 4. дрожательная формы появляются в 17-20 лет, сопровождаются одновременно ригидностью и дрожанием.Дрожание постепенно усиливается , может стать генерализованным и вовлекать мышцы туловища, конечностей, лица, голосовых связок, дых мускулатуру, диафрагму.Нарушается глотание, речь скандированная. Часто выраж изменения психики.
5.Экстрапирамидно-корковая форма отличается расстройством высших мозговых функций, параличами, часто эпилептическими припадками, грубым снижением интеллекта.
Течение болезни неуклонно прогрессирующее.
Продолжительность жизни зависит от клинич формы и своевременности лечения.
Лечение-выведение избытка меди: тиоловые препараты.
110) Спинальные амиотрофии: этиология, патогенез, клинические проявления
Лекция!
Возникают при дегенерации двигательных нейронов передних рогов спинного мозга, проявляющиеся парезами и атрофией.
Заболевание: полиомиелит
Амиотрофия Кеннеди( бульбоспинальная амиотрофия)- поражается продолговатый мозг. Бульбарный синдром: дизартрия,дисфагия, дисфазия. Болеют только мужчины, часто бывает геникомастия. При рентгенографии -дистрофия костей( тоненькие косточки).
Учебник стр.537 Гусев
Спинальные амиотрофии-один из наиболее настых и тяжело протекающих заболеваний детского и подросткового возраста
Формы: Верднига-Гофмана(тип 1), промежуточная(тип") , Кугельберга-Веландера( тип 3), спинальные амиотрофии взрослых ( 4 тип).
Аутосомно-рецессивный тип наследования ( дефект длин плечо 5 хромосомы).Делеция гена, кодирующего синтез белка, поддерживающего жизнеспособность мотонейрона.
Тип 1. Клиника появляется внутриутробно, первое полугодие жизни. У детей: мышечная гипотония, гипотрофия мышц в проксимальных отделах конечностей, снижение или отсутствие сухожильных рефлексов. Бульбарные растройства,: вялое сосание, слабый крик, фибрилляции языка, снижение глоточного рефлекса. Косно-суставные деформации: сколеоз, воронкообразная грудная клетка, контрактура суставов. Врожденные пороки развития. Быстро прогрессирует. Смерть до двух лет жизни(дыхательная недостаточность из-за слабости мускулатуры грудной клетки и диафрагмы).
Тип 2. Первые симптомы 6-24 мес. Развивается подостро, после инфекции. Вялые парезы в ногах, бедрах, распространяются на мышцы туловища и руки. Диффузные мыщечные атрофии с фасцикуляциями, фибрилляциями мышц языка, тремор пальцев. Мышечный тонус, сухожильные и надкостничные рефлексы снижаются. Позднее генерализованная мышечная гипотония, сиптомы вовлечения двигательных ядер ствола головного мозга. Злокачественное течение. Смерть к 15 годам.
Тип 3. Первые признаки 4-7 лет. Наростающая слабость, вялые парезы, в праксимальных отделах нижних конечностей, далее на верхние конечности и туловище, фасцикуляции, тремор пальцев. Бульбарные симптомы: фибриляции и атрофия мышц языка, снижение глоточного и небного рефлекса, костносуставные деформации(особенно грудной клетки). Самостоятельная ходьба нарушается через 10 лет после дебюта.
Тип 4. Кеннеди. Наследуется сцепленно с Х-хромосомой(ген отвечает за функционирование рецепторов к андрогенам. Увеличивается аминокислотная последователность в молекуле мутантного белка, патологическое взаимодействие его с рядом тканеспецифичных белков, формирование елковых агрегатов и включений в нейронах, которые запускают процессы програмированной клеточной гибели, нейродегенирация.
Клиника: первые признаки после 25 лет. Начальные симптомы - атрофии в проксимальных отделах ног, далее присоединяются симптомы вовлечения шейного утолщения и каудальных отделов ствола мозга. Выраженные деформации стоп, ранняя утрата ахилловых рефлексов, нет чувствительных расстройств. Эндокринные нарушения: атрофия яичек, снижение потенции, гинекомастия, СД. Медленно прогрессирует, больные долго сохраняют трудоспособность.
Наследственная дистальная спинальная амиотрофия. Дебют в раннем детском возрасте с преимущественным поражением нижних конечностей(аутосомно-рецессивный тип) или в 20-25 лет с преимущественным поражением верхних конечностей(аутосомно-доминантный тип).
Начальные симптомы: слабость, атрофия дистальной мускулатуры нижних конечностей, слабость, гипотрофии мышц рук. Грубые деформации стоп, чувствительных растройств нет. прогрессирует медленно
По этиологии
· Вирусные
· Микробные и риккетсиозные
· Грибковые
· протозойные
По патогенезу
первичное – самостоятельные нозологические формы, при которых инфекционный агент непосредственно и целенаправленно поражает нервную систему,
вторичное – поражение нервной системы является составной частью клинической картины соматических инфекционных процессов (при наличии первичного внемозгового источника или сепсиса путем контактного или гематогенного инфицирования).
3. По локализации патологического процесса
Менингиты,
Энцефалиты,
Миелиты,
Классификация БАС
По дебюту (Норрис 1993г)
§ Шейный
§ Грудной
§ Поясниясничный
§ Диффузный (первично генерализованная форма)
По наследованию
§ Спорадическая (90%)
§ Семейная 10%
Клиническая картина.
Поражение перефирического нейрона
· Атрофии
· Фасцикуляции
· Низкий мышечный тонус
Поражение центрального нейрона
· Гиперрефлексия
· Патологические рефлексыъ
· Спастический тонус мышц.
НЕ характерно для БАС: когнитивные нарушения, глазодвигательные нарушения, тазовые расстройства, чувствительные нарушения, пролежни.
Этиология и патогез БАС.
Генетика БАС
Гомозиготная и гетерозиготная мутация D90А в гене CU-Zn зависимой СОД (утилизация свободных радикалов) в российской популяции впервые выявлена в результате исследования нашей кафедры и Института Молекулярной Генетики РАН.
БАС считают нейродегенеративным заболеванием, которое является «конечным путем» каскада общепатологических реакция, запускаемых различными неизвестными или известными триггерами.
Предполагают, что основной патогенетический фактор связан с мутацией в гене сепероксиддисмутазы -1.
Этиология и патогенез.
В основе заболевания лежат уменьшение количества нейронов черной субстанции и формирование в них включений - телец Леви. Его развитию способствуют наследственная предрасположенность, пожилой и старческий возраст, воздействие экзогенных факторов. В возникновении акинетико-ригидного синдрома могут иметь значение наследственно обусловленное нарушение обмена катехоламинов в мозге или неполноценность ферментных систем, контролирующих этот обмен. Часто выявляется семейная отягощенность по этому заболеванию при аутосомно-доминантном типе наследования.
Ведущим патогенетическим звеном как болезни Паркинсона, так и синдрома паркинсонизма является нарушение обмена дофамина в экстрапирамидной системе. Дофамин выполняет медиаторную функцию в реализации двигательных актов, основное место его синтеза - черная субстанция. Аксоны дофаминергических нейронов, расположенные в черной субстанции (нигростриарные нейроны), направляются к стриатуму. Воздействуя через дофаминергические рецепторы различных типов, они уменьшают выраженность ингибирующего влияния базальных ганглиев, облегчают таламокортикальную передачу, приводя тем самым к «растормаживанию» моторной коры. В норме эффективное функционирование экстрапирамидной системы достигается балансом между дофаминергической и холинергической системами черной субстанции и хвостатого ядра, а также дофаминергической и ГАМКергической системами черной субстанции и стриатума, функционирующими по принципу обратной связи. При нарушении функции черной субстанции наступает блокада импульсов, поступающих из экстрапирамидных зон коры большого мозга и полосатого тела к передним рогам спинного мозга. В то же время к клеткам передних рогов поступают ингибирующие импульсы из бледного шара и черной субстанции. В результате усиливается циркуляция импульсов в системе альфа- и гаммамотонейронов спинного мозга с преобладанием альфа-активности, что приводит к возникновению экстрапирамидной ригидности. В патогенезе также имеет значение нарушение деятельности мозговых структур, использующих в качестве нейротрансмиттеров норадреналин, субстанцию Р, глутамат
Клинические проявления. Основой клинических проявлений является акинетико-ригидный или гипертонически-гипокинетический синдром, включающий в себя триаду: олиго-, брадикинезию, мышечную ригидность и тремор. Развивается своеобразная сгибательная поза: голова и туловище наклонены вперед, руки полусогнуты в локтевых, лучезапястных и фаланговых суставах, нередко плотно приведены к боковым поверхностям грудной клетки, ноги полусогнуты в коленных суставах. Резко обеднена гамма двигательных синкинезий. Мимика также бедная (гипо или амимия). Речь тихая, монотонная, без модуляций, с наклонностью к затуханию в конце фразы. Темп произвольных движений с развитием заболевания постепенно замедляется вплоть до полной обездвиженности. Больной ходит мелкими шаркающими шагами. При ходьбе отсутствуют содружественные движения рук (ахейрокинез).
Развивается постуральная неустойчивость - ограничение способности поддерживать положение центра тяжести, особенно при движении. Нередко наблюдается склонность к непроизвольному бегу вперед (пропульсии). Если слегка толкнуть больного вперед, он бежит, чтобы не упасть, как бы «догоняя свой центр тяжести». Аналогично легкий толчок в грудь ведет к тому, что больной делает несколько шагов назад (ретропульсии), в сторону (латеропульсии). Эти движения наблюдаются также при попытке сесть, встать, откинуть голову назад.
При исследовании мышечного тонуса в конечностях отмечаются своеобразное мышечное сопротивление вследствие повышения тонуса мышц-антагонистов, феномен «зубчатого колеса» (создается впечатление, что суставная поверхность состоит из сцепления двух зубчатых колес). Равномерное повышение тонуса в мышцах-антагонистах (сгибатели-разгибатели, пронаторы-супинаторы) носит название пластического мышечного тонуса. Повышение тонуса при пассивных движениях можно определить следующим приемом: если поднять голову лежащего пациента, а потом резко отпустить руку, то голова не упадет на подушку, а опустится относительно плавно. Иногда голова лежащего больного несколько приподнята (феномен «воображаемой подушки»).
Тремор - характерный, хотя и не обязательный для синдрома паркинсонизма, симптом. Это ритмичное, регулярное, непроизвольное дрожание конечностей, лицевой мускулатуры, головы, нижней челюсти, языка, более выраженное в покое и уменьшающееся при активных движениях. Частота колебаний 4-6 в секунду. Иногда отмечаются движения пальцами в виде «скатывания пилюль», «счета монет». Тремор усиливается при волнениях и практически исчезает во сне.
Психические нарушения проявляются утратой инициативы, снижением активности, сужением круга интересов, резким угнетением различных эмоциональных реакций и аффектов, а также некоторой поверхностностью и медлительностью мышления (брадифрения). Наблюдаются брадипсихия - затруднение активного переключения с одной мысли на другую, акайрия - прилипчивость, вязкость, эгоцентризм. По мере прогрессирования заболевания у значительного числа больных развиваются когнитивные нарушения, нередко достигающие степени деменции. Эмоциональные нарушения представлены депрессией.
Вегетативные нарушения проявляются в виде сальности кожи лица и волосистой части головы, себореи, гиперсаливации, гипергидроза, трофических нарушений в дистальных отделах конечностей. Иногда специальными методами исследования определяется нерегулярное по частоте и глубине дыхание.
В зависимости от преобладания тех или иных симптомов выделяют ригидно-брадикинетическую, дрожательно-ригидную и дрожательную формы заболевания. Ригидно-брадикинетическая форма проявляется повышением тонуса мышц по пластическому типу, прогрессирующим замедлением активных движений вплоть до полной обездвиженности, флексорной (сгибательной) позой больных. Эта форма паркинсонизма, наиболее неблагоприятная по течению, чаще наблюдается при сосудистом и реже - при постэнцефалитическом паркинсонизме. Дрожательно-ригидная форма включает в себя тремор конечностей, преимущественно их дистальных отделов, к которому с развитием заболевания присоединяется скованность произвольных движений. При дрожательной форме паркинсонизма отмечается постоянный или почти постоянный средне- и крупноамплитудный тремор конечностей, языка, головы, нижней челюсти. Тонус мышц нормальный или несколько повышен по пластическому типу. Темп произвольных движений сохранен. Эта форма чаще встречается при постэнцефалитическом и посттравматическом паркинсонизме.
Течение болезни Паркинсона прогрессирующее. В начале заболевания могут преобладать симптомы на одной стороне, с течением времени симптоматика становится двусторонней.
Факторы риска
§ Артериальная гипертензия.
§ Возраст более 50 лет.
§ Курение. Повышает вероятность геморрагических ОНМК в 2,5 раза. У мужчин выкуривание 20 и более сигарет в день увеличивает относительный риск кровоизлияния в мозг приблизительно в 2 раза, у женщин 15 и более сигарет приблизительно в 2,5 раза.
§ Употребление алкоголя.
§ Низкий уровень холестерина в крови повышает вероятность развития кровоизлияния в мозг, а гиперхолестеринемия ассоциируется с низкой вероятностью кровоизлияния. Тем не менее, терапия статинами не увеличивает риск внутримозгового кровоизлияния.
§ Избыточная масса тела, как показано в некоторых исследованиях, коррелирует с увеличением объема кровоизлияния в желудочки мозга.
Клиника и осложнения
§ Основные симптомы
§ В классическом случае клиника кровоизлияния в мозг проявляется внезапно развившимся очаговым неврологическим дефицитом (парезом в руке /или ноге, затруднениями речи, нарушением походки, внезапным падением), чаще в период бодрствования и/или при нагрузках на фоне повышенного АД, который нарастает в течение минут или часов (что не часто встречается при ишемическом инсульте и редко при субарахноидальном кровоизлиянии). Часто наблюдается угнетение сознания, головная боль (почти в половине случаев), рвота (у трети больных) — признаки, значительно реже встречающиеся при ишемическом инсульте. Для внутримозгового кровоизлияния характерен высокий риск нарастания неврологического дефицита, отека и дислокации головного мозга, сердечно легочной недостаточности.
§ Можно выделить два типа развития кровоизлияния в мозг.
§ При наиболее частой локализации кровоизлияния в стриатум (путамен или хвостатом ядре) нередко наблюдается постепенное нарастание неврологической симптоматики (обычно в виде гемипареза) в течение минут, а иногда часов. Постепенное развитие симптоматики обусловлено кровотечением под артериолярным или капиллярным кровяным давлением из мелких пенетрирующих сосудов и нарастанием симптоматики по мере роста гематомы.
§ Другой тип начала, более редкий, характеризуется внезапным развитием симптоматики с угнетением сознания в течение нескольких мгновений и встречается при обширных кровоизлияниях или кровоизлияниях в ствол и мост.
§ В 90-95% случаев развиваются кровоизлияния в полушария большого мозга, 3 – 5% в полушария мозжечка, 1 – 2% в ствол мозга. Первичные кровоизлияния в базальные ганглии составляют около 40%, в таламус 30%, лобарные 20%, и около 10% в мозжечок и мост.
§ При обширных кровоизлияниях нередко выявляются:
§ Угнетение сознания вплоть до комы.
§ Общемозговая симптоматика (головная боль, тошнота, неоднократная рвота).
§ Судорожный синдром (в 10 -15% случаев).
§ Горметонические судороги с параллельным усугублением очаговой неврологической симптоматики (гемипарез (с высоким или низким тонусом), гемигипестезия, афазия, гемианопсия).
§ Менингеальный синдром.
§ Гипертермия.
§ Анизокория с расширением зрачка на стороне поражения (при развитии дислокации и вклинения головного мозга).
§ Системные нарушения гемодинамики и дыхания.
§ При локальных кровоизлияниях наблюдается развитие очаговой симптоматики соответственно зоне поражения головного мозга без угнетения сознания. Нередко такого рода кровоизлияния трудно или невозможно отличить от ишемического инсульта только на основании клинической картины.
§ При лобарной (долевой) гематоме, лобарном кровоизлиянии (ограниченном кровоизлиянии в белое вещество долей головного мозга) наблюдается сохранность сознания у 50% больных, кома редка.
Нормальная походка
При неизмененной походке:
· туловище должно удерживаться в вертикальном положении
· голова — прямо
· руки — свободно свисать по бокам, двигаясь в такт с движениями противоположной ноги
· Плечи и бедра должны быть выровнены, взмах руками— равномерным.
· Шаги должны быть правильными и оди наковыми по длине.
· Голова не должна качаться.
· Не должно быть заметного сколиоза или лордоза.
· При каждом шаге бедро и колено должны плавно сги баться, в голеностопном суставе происходить сгибание назад, стопа — легко отрываться от земли.
Необходимо ставить ногу сначала на пятку, а затем после довательно переносить вес тела на подошву и пальцы. При каждом шаге голова и туловище слегка поворачиваются, однако это не приводит к пошатыванию или падению. Каждый человек ходит в определенной манере, которая часто бывает наследственной. Некоторые люди при ходьбе ставят ноги носками внутрь, некоторые — носками наружу. Одни люди шагают большими шагами, а другие шаркают, делая маленькие шажки. Походка человека часто отражает особен ности его характера и может свидетельствовать о робости и застенчивости или агрессивности и самоуверенности.
Исследование поз и походки лучше всего проводить таким образом, чтобы врач смог увидеть больного с разных сторон. Больной должен быстро встать со стула, пройтись медленным, затем быстрым шагом, несколько раз повернуться вокруг своей оси. Необходимо посмотреть:
· как больной ходит на носках
· на пятках
· всей ступней
· ставя пятку одной ноги к носку другой ноги и пытаясь идти вперед по прямой линии.
Больной должен встать прямо, поставить ноги вместе и держать голову прямо, сначала это задание больной выполняет с открытыми глазами, затем с закрытыми, чтобы выяснить, сможет ли он удержать равновесие (проба Ромберга). Часто бывает целесообразным обратить внимание на манеру больного ходить с самого начала, когда он входит в кабинет и не подозревает, что за его походкой наблюдают.
Атаксия при гемипарезе
У больного с односторонним гемипарезом при поражении кортико-спинального тракта обычно развиваются характерные изменения походки. Тяжесть заболевания у таких больных зависит от степени слабости и ригидности в пораженных конечностях. У больного с выраженным гемипарезом при стоянии и ходьбе будут возникать приведение в плече, сгибание в локтевом, лучезапястном суставах и пальцах, а в ноге — разгибание в тазобедренном, коленном и голеностопном суставах. Возникают затрудненное сгибание тазобедренного сустава и сгибание назад голеностопного сустава. Паретичная конечность выдвигается вперед таким образом, что стопа едва задевает пол. Нога удерживается с трудом и описывает полукруг, сначала в сторону от туловища, а затем к нему, проделывая вращательное движение. Часто движение ноги вызывает легкий наклон верхней половины туловища в противоположную сторону. Движения паретичной рукой во время ходьбы обычно бывают ограниченными. Утрата взмаха руки при ходьбе может служить ранним признаком прогрессирования гемипареза. У больного с умеренным гемипарезом возникают те же расстройства, однако они менее выраженные. В этом случае уменьшение амплитуды размаха руки во время ходьбы может сочетаться с еле заметным дугообразным движением ноги, без выраженной ригидности или слабости в пораженных конечностях.
Атаксия при парапарезе
При заболеваниях спинного мозга, поражающих двигательные пути, идущие к мышцам нижних конечностей, возникают характерные изменения походки, обусловленные сочетанием спастичности и слабости в ногах. Ходьба требует определенного напряжения и осуществляется с помощью медленных тугоподвижных движений, в тазобедренном и коленном суставах. Ноги обычно напряжены, слегка согнуты в тазобедренном и коленном суставах и отведены в тазобедренном суставе. У некоторых больных ноги могут заплетаться на каждом шагу и напоминать движения ножниц. Шаг обычно размеренный и короткий, больной может раскачиваться из стороны в сторону, пытаясь этим компенсировать тугоподвижность в ногах. Ноги совершают дугообразные движения, стопы шаркают об пол, подошвы обуви у таких больных стираются в носках.
Атаксия при паркинсонизме (болезни Паркинсона)
При болезни Паркинсона развиваются характерные позы и походка. В тяжелом состоянии у больных отмечают сгибательную позу, с изгибом вперед в грудном отделе позвоночника, наклоном головы вниз, согнутыми в локтях руками и слегка согнутыми в тазобедренном и коленном суставах ногами. Больной сидит или стоит неподвижно, отмечают бедность мимики, редкое мигание, постоянные автоматические движения в конечностях. Больной редко скрещивает ноги или как-то иначе приспосабливает положение тела, когда сидит на стуле. Хотя руки остаются неподвижными, часто отмечают тремор пальцев и запястья с частотой 4—5 сокращений в 1 с. У некоторых больных тремор распространяется на локти и плечи. На поздних стадиях могут отмечать слюнотечение и тремор нижней челюсти. Больной медленно приступает к ходьбе. Во время ходьбы туловище наклоняется вперед, руки остаются неподвижными или еще более сгибаются и держатся чуть впереди туловища. Отсутствуют взмахи руками при ходьбе. При движении вперед ноги остаются согнутыми в тазобедренном, коленном и голеностопном суставах. Характерно то, что шаги становятся настолько короткими, что ноги едва волочатся по полу, подошвы шаркают и задевают о пол. Если движение вперед продолжается, шаги становятся все более быстрыми и больной при отсутствии поддержки может упасть (семенящая походка). Если больного толкнуть вперед или назад, компенсаторные сгибательные и разгибательные движения туловища не возникнут и больной будет вынужден сделать ряд пропульсивных или ретропульсивных шагов.
Больные паркинсонизмом испытывают значительные трудности при вставании со стула или начале движения после неподвижного состояния. Больной начинает ходьбу с нескольких маленьких шажков, затем длина шага увеличивается. При попытке пройти через дверной проем или войти в лифт больной может непроизвольно остановиться. Временами они могут ходить довольно быстро в течение небольшого промежутка времени. Иногда в чрезвычайных ситуациях, например при пожаре, больные, прежде обездвиженные, могут быстро идти или даже какое-то время бежать.
Сенситивная атаксия
Характерное изменение походки развивается при потере чувствительности в ногах, возникающей вследствие поражения периферических нервов, задних корешков, задних столбов спинного мозга или медиальной петли. Наибольшие трудности возникают при выпадении чувства пассивных движений в суставах, определенный вклад вносят также прерывание афферентных сигналов от рецепторов мышечных веретен, вибрационных и кожных рецепторов. Больные с сенситивной атаксией не ощущают положение ног, поэтому испытывают затруднения как при стоянии, так и при ходьбе; стоят они обычно с широко расставленными ногами; могут удерживать равновесие, если попросить их поставить ноги вместе и не закрывать глаза, однако с закрытыми глазами они пошатываются и часто падают (положительный симптом Ромберга). Пробу Ромберга невозможно бывает провести, если больной даже с открытыми глазами не в состоянии поставить ноги вместе, как это часто бывает при поражениях мозжечка.
Больные с сенситивной атаксией широко расставляют ноги при ходьбе, поднимают их выше, чем это необходимо, и порывисто раскачиваются вперед и назад. Шаги различны по длине, стопы издают характерные хлопающие звуки при соприкосновении с полом. Больной обычно несколько сгибает туловище в тазобедренных суставах, при ходьбе часто использует палку для опоры. Дефекты зрения усугубляют нарушения походки. Нередко больные теряют устойчивость и падают при умывании, поскольку, закрывая глаза, они временно теряют зрительный контроль.
Атаксия при хорее
У больных с хореиформными гиперкинезами часто возникают нарушения походки. Хорея чаще всего развивается у детей с болезнью Сиденгама, у взрослых людей с болезнью Гентингтона и в редких случаях у больных паркинсонизмом, получающих чрезмерные дозы антагонистов дофамина. Хореиформный гиперкинез проявляется быстрыми движениями мышц лица, туловища, шеи и конечностей. Возникают сгибательные, разгибательные и вращательные движения шеи, появляются гримасы на лице, вращающиеся движения туловища и конечностей, движения пальцев рук становятся быстрыми, как во время игры на пианино. Часто при ранней хорее появляются сгибательные и разгибательные движения в тазобедренных суставах, так что создается впечатление, что больной постоянно скрещивает и выпрямляет ноги. Больной может непроизвольно хмурить брови, смотреть сердито или улыбаться. При ходьбе хореический гиперкинез обычно усиливается. Внезапные толчкообразные движения таза вперед и в стороны и быстрые движения туловища и конечностей приводят к возникновению пританцовывающей походки. Шаги обычно неравномерные, больному трудно пройти по прямой линии. Скорость передвижения бывает различной в зависимости от скорости и амплитуды каждого шага.
Дистония
Дистонией называют непроизвольные изменения поз и движений, развивающиеся у детей (деформирующая мышечная дистония,.или торсионная дистония) и у взрослых людей (поздняя дистония). Она может возникать спорадически, иметь наследственный характер или проявляться как часть другого патологического процесса, например-, болезни Вильсона. При деформирующей мышечной дистонии, обычно проявляющейся в детском возрасте, первым симптомом часто бывает нарушение походки. Характерной является походка с несколько вывернутой стопой, когда больной опускает вес на наружный край стопы. При прогрессировании заболевания эти затруднения усугубляются и часто развиваются нарушения поз: приподнятое положение одного плеча и бедра, искривление туловища и избыточное сгибание в лучезапястном суставе и пальцах руки. Перемежающиеся напряжения мышц туловища и конечностей затрудняют ходьбу, в некоторых случаях могут развиться кривошея, искривление таза, лордоз и сколиоз. В наиболее тяжелых случаях больной теряет способность передвигаться. Поздняя дистония, как правило, приводит к сходному нарастанию двигательных расстройств.
Мышечная дистрофия
Выраженная слабость мышц туловища и проксимальных отделов ног приводит к характерным-изменениям поз и походки. При попытке встать из положения сидя больной наклоняется вперед, сгибает туловище в тазобедренных суставах, кладет руки на колени и толкает туловище вверх, опираясь руками о бедра. В положении стоя отмечают сильную степень лордоза поясничного отдела позвоночника и выпячивание живота вследствие слабости абдоминальных и паравертебральных мышц. Больной ходит с широко расставленными ногами, слабость ягодичных мышц приводит к развитию «утиной походки». Плечи обычно наклонены вперед, так что при ходьбе можно видеть движения крыльев лопатки.
Поражение лобной доли
При двустороннем поражении лобных долей возникает характерное изменение походки, часто сочетающееся с деменцией и симптомами облегчения лобной доли, такими как хватательный, сосательный и хоботковый рефлексы. Больной стоит с широко расставленными ногами и совершает первый шаг после предварительной довольно продолжительной задержки. После этих сомнений больной идет очень маленькими шаркающими шажками, затем несколько шагов умеренной амплитуды, после которых больной застывает, не в силах продолжить движение, затем цикл повторяется. У таких больных обычно не выявляют мышечной слабости, изменений сухожильных рефлексов, чувствительности или симптомов Бабинского. Обычно больной может выполнить отдельные движения, необходимые для ходьбы, если его попросить воспроизвести движения ходьбы в положении лежа на спине. Нарушение походки при поражении лобных долей является разновидностью апраксии, т. е. нарушения выполнения двигательных функций при отсутствии слабости мышц, участвующих в движении.
Старение организма
С возрастом развиваются определенные изменения походки и возникают затруднения с удержанием равновесия. У пожилых людей верхняя часть туловища слегка наклоняется вперед, плечи опускаются, колени сгибаются, уменьшается размах рук при ходьбе, шаг становится короче. У пожилых женщин развивается походка вразвалку. Нарушения походки и устойчивости предрасполагают пожилых людей к падению. Примерно половина падений в пожилом возрасте происходит в результате факторов окружающей среды, включая плохое освещение, ступеньки и неровные или скользкие поверхности. Другими причинами падения являются обмороки, ортостатическая гипотензия, повороты головы и головокружения.
162.Патогенетические варианты ишемического инсульта, клинические проявления
Ишемический инсульт (ИИ) - самая частая форма (около 80%) острых нарушений мозгового кровообращения. Инфаркт мозга - это зона некроза, образовавшаяся вследствие грубых, стойких нарушений метаболизма нейрональных и глиальных структур, возникающих в результате недостаточности кровоснабжения головного мозга вследствие:
1.Стеноза (окклюзии) магистральных артерий головы или артерий мозга.
2.Тромбоза мозговых артерий.
3.Эмболии артерий мозга.
Классификация TOAST:
1.Атеротромботический И.
2.Кардиогенный И.
3.Лакунарный И.
4.Гемодинамический И.
Патогенетические варианты:
1.Атеротромботический И. – постепенное развитие, увеличение симптоматики, развивается ночью или утром, сочетается со стенозом магистральных артерий головы, ТИА в анамнезе, на МРТ очаги более 15 мм
2.Кардиоэмболический И. – внезапное начало, быстрое появление и увеличение симптоматики, на фоне мерцательной аритмии, наличие кардиогенного источника эмболии, на МРТ очаги более 15 мм
3.Лакунарный И. – развивается на фоне высокого АД, наличие «лакунарного» синдрома: чистый двигательный или чувствительный инсульт, быстро регрессируют симптомы, иногда по типу малого инсульта, на МРТ очаги менее 15 мм или отсутствуют
4.Гемодинамический И. – поражение зон смежного кровоснабжения, развитие при резких колебаниях системной гемодинамики (ОИМ и др.)
Клиника.
?тромботические и нетромботические инфарктов мозга
- постепенное развитие
- предвестники: парестезии (онемение, покалывание, ползанье мурашек), кратковременные парезы зрительных, речевых и других расстройств – длительность часы или сутки
- замедление мозгового кровотока - начало во время отдыха или сна - значительная слабость одной или двух конечностей, перекошенность лица, онемение отдельных участков тела, нарушение глотания или другие неврологические симптомы
- начало в бодрствующем состоянии - нарушения мозговых функций наступают не сразу: затруднение в произношении слов, постепенно речь становится все менее разборчивой и, наконец, может развиться дизартрия. Нередко возникают парестезии в руке, постепенно распространяемые на лицо, туловище, ногу. К парестезиям присоединяется мышечная слабость (вначале только руки, затем всех мышц) половины тела.
- неврологическая симптоматика нарастает в течение от нескольких минут до суток (иногда я течение нескольких дней)
- сознание сохраняется или бывает нерезко нарушено (оглушение).
? эмболический инсульт
- развивается внезапно
- потеря сознания
- очаговые симптомы связаны с повреждением внутренней капсулы и подкорковых узлов левого полушария, так как эмбол чаще всего заносится в левую среднюю мозговую артерию - у больных внезапно наступает правосторонняя гемиплегия с нарушением речи
Большинство ишемических инсультов наступает вследствие нарушения общей гемодинамики - признаки недостаточности сердца: тоны сердца приглушены, нарушен ритм сердечных сокращений, отмечается мерцательная аритмия. Пульс слабого наполнения, аритмичный. При патологии сонных артерий - асимметрия в пульсации сонных артерий на шее и пульсации поверхностных височных артерий. Артериальное давление колеблется в широких пределах, в большинстве случаев бывает пониженным или нормальным.
Очаговые симптомы при ишемических инсультах зависят от поврежденного сосудистого бассейна, т. е. от локализации и размеров ишемического очага.
165.Боль, типы боли, клинические варианты болевых синдромов
БОЛЬ - это психофизиологическая реакция организма, возникающая при сильном раздражении чувствительных нервных окончаний, заложенных в органах и тканях. Это самая старая в эволюционном отношении защитная реакция организма. Она сигнализирует о неблагополучии и вызывает ответную реакцию организма, направленную на устранение причины боли. Боль является одним из наиболее ранних симптомов некоторых заболеваний
Классификация боли
По локализации:
• соматическую поверхностную (в случае повреждения кожных покровов),
• соматическую глубокую (при повреждении костно-мышечной системы),
• висцеральную (при повреждении внутренних органов).
По месту повреждения структур нервной системы:
• Боли, возникающие при повреждении периферических нервов, называют нейропатическими болями, а при повреждении структур ЦНС - центральными болями
При не совпадении боли с местом повреждения выделяют:
• проецируемую боль (например, при сдавлении спинномозговых корешков, боль проецируется в иннервируемые ими области тела).
• отраженную боль (возникает вследствие повреждения внутренних органов и локализуется в отдаленных поверхностных участках тела. Иными словами, по отношению к кожной поверхности боль отражается на соответствующем дерматоме, например в виде зон Захарьина-Геда.)
По временным характеристикам:
• Острая боль - это новая, недавняя боль, неразрывно связанная с вызвавшим ее повреждением и, как правило, является симптомом какого-либо заболевания. Такая боль исчезает при устранении повреждения.
• Хроническая боль часто приобретает статус самостоятельной болезни, продолжается длительный период времени даже после устранения причины, вызвавшей острую боль. Наиболее приемлемым сроком для оценки боли как хронической, считается ее продолжительность более 3 мес
Клинически значимыми вариантами боли являются таламическая боль, фантомные боли и каузалгия.
+ Таламическая боль (таламический синдром).
- Проявления: преходящие эпизоды сильных, трудно переносимых, изнуряющих политопных болей; ощущение боли сочетается с вегетативными, двигательными и психоэмоциональными расстройствами.
- Причина. Повреждение ядер таламуса и образование в них очагов усиленного — патологического возбуждения — генератора патологически усиленного возбуждения.
+ Фантомная боль.
- Проявления: боль в отсутствующей части тела, чаще всего — в конечностях. Диапазон болевых ощущений колеблется от сильного зуда и жжения до мучительных, непереносимых ощущений. Наблюдается более чем у двух третей пациентов после ампутации конечностей.
- Причина. Раздражение центральных концов перерезанных при ампутации нервов. На них образуются утолщенные участки (ампутационные невромы), содержащие переплетение (клубок) регенерирующих аксонов. Раздражение нервного ствола или невромы (например, при надавливании в области культи, сокращении мышц конечности, воспалении, образовании рубцовой ткани) вызывает приступ фантомной боли.
+ Каузалгия.
+ Проявления. - Приступообразно усиливающаяся жгучая боль в области повреждённых нервных стволов (чаще всего — тройничного, лицевого, языкоглоточного, седалищного). - Различные воздействия (прикосновение, тепло, холод), психоэмоциональный стресс провоцируют и/или усиливают приступ каузалгии.
+ Причины. - Патологическое повышение чувствительности ноцицепторов в зоне повреждённых толстых миелинизированных нервных волокон. - Формирование очага усиленного возбуждения в различных участках проведения болевого импульса. - Способствует развитию каузалгии выброс норадреналина, вещества Р, возможно, других «медиаторов боли» окончаниями симпатической нервной системы, которая активируется при любом повреждающем воздействии на организм. • Боли нейропатические и соматические.
Рассмотренные выше клинические синдромы (каузалгия, фантомные и таламические боли) обусловлены повреждением структур нервной системы (нейропатические боли). Нейропатические боли следует отличать от соматических болей, возникающих при повреждении кожи, мышц, внутренних органов, суставов.
Ареактивные состояния :
1- locked-in syndrome - Синдром «запертого человека»
2- Акинетический мутизм – безмолвие, неподвижность при видимом бодрствовании (циклы сна не нарушены). Глаза открыты и находятся в активном движении, следит за объектами.
Обусловлен нарушением ретикулокортикальной или лимбикокортикальной интеграции при сохранности кортикоспинального пути.
Развивается при – 2хсторон-х обширные поражения базально-медиальных отделов лобных долей. \небольшие повреждения в облости промеж-го и ср-го мозга\ прогрессирующей гидроцефалии.
3- Абулия – безволие, угнетение спонтаных движений и речи при относительной сохранности когнетивных функций.
Развивается при: 2хстрон-м поражении пояной извилины, Хвостатого ядра, передней ножки внутренней капсулы, таламуса и верхней части среднего мозга.
4- Вегетативное состояние – тяжелый процесс, после грубого повреждения мозга с длите-й комой и характ-я восстано-м бодрствования, автономных и вегетативных функций при полной утрате познавательной деятельности, отсутствии сознания окру-й действительности собственной личности. «неокортикальная смерть»\ Апаллическое состояние»
Этиологические факторы:
1-острые поражения мозга (травма\нетравма-ишемическая энцефалопатия, кардиопульмональный шок, цвз, гипотензи, асфиксия, инфекция, опухоли, токсикогипоксические энцефалопатии)
2- Дегенеративные и метаболические нарушения
3- Мальформация развития.
Морфология : поражение коры\мЖ\деструкция лимб.стр. и базальных ядер\вакуолизация белого вещетва. Относительное сохранение ствола и промежуточного мозга.
Смерть мозга : полное и необратимое прекращение всех функций ГМ, включая ствол, регистрируемое при работающем сердце и ИВЛ. Отсутствие мозгового кровообращения на 10 сек –потеря сознания., 30 минут – необратимое поражение нейронов.(повышение ВЧД, остановка сердца). Наблюдаем клинику Смерти мозга : полное отсутствие сознания,\атония всех мышц\отсутствие реакций на сильные раздражители, рф\отсутствие реакции зрачков неподвижность глазных яблок\отсутствие корнеальных, окулоцефалических, трахеальных, фарингеальных рф. 


65. Атаксии. Клинические варианты, уровни поражения.
Атаксия- это нарушение согласованности движений в разных группах мышц, не сопровождаемое развитием мышечной слабости. При этом движения сохраняются, но происходит их раскоординация.
По характеру нарушений:
- Статическая- нарушения равновесия в положении стоя.
- Динамическая- дискоординация движений.
-Статодинамическая.
По уровню поражения:
1) Сенситивная- развивается при нарушении мышечно- суставной чувствительности. Нарушение возможно при поражении таламуса, переферических нервов, задних столбов спинного мозга, коры теменной доли. Характеризуется общей неустойчивостью и штампирующей походкой ( чрезмерное сгибание в тазобедренных и коленных суставах, излишние топанье ногой). При закрытии глаз или в темноте симптомы усиливаются.
2) Мозжечковая
- Динамическая при поражении полушарий мозжечка, проявляется в нарушении контроля над произвольными движениями конечностей.
- Статодинамическая возникает при патологии червя и проявляется неустойчивостью и нарушением походки.
Возникает при опухолях, рассеянном склерозе, дегенеративных и сосудистых заболеваниях мозжечковых структур.
3) Вестибулярная. Развивается при поражениях вестибулярного аппарата и проявляется частыми головокружениями, шаткостью, тошнотой. Отклонение при шатании происходит в сторону поражения. При резких поворотах усиливается.
4) Корковая. Возникает при опухолевом поражении лобных долей, абсцессах, энцефалите, ОНМК. Проявляется дискоординацией движений и нарушениями походки вплоть до полной невозможности стоять или ходить.
66) Невралгия тройничного нерва.
Невралгия- клинический синдром, проявляющийся признаками раздражения переферического нерва или корешка при его сохранной функции. Различают невралгию черепных( тройничного, язакоглоточного) и спинальных ( межреберных) нервов.
Невралгия тройничного нерва наиболее частый и наиболее мучительный болевой синдром. Заболевание преимущественно людей пожилого возраста, чаще страдают женщины.
Этиология: Сдавление корешка тройничного нерва проходящим рядом сосудом- артерией, веной; обьемным образованием( опухолью); компрессия ветвей при выходе из костных каналов на поверхности черепа; после перенесенного ганглионита ( постгерпетическая невралгия); переохлаждение лица; синуситы, кариес зубо, эссенциальная невралгия.
Заболевание возникает внезапно,приступами, кратковременные, обычно не более минуты. Храктеризуется резчайшими болями в зоне иннервации тройничного нерва. Во время приступа наблюдаются вегетативные симптомы: покраснение лица, потливость, слезотечение, усиленное потоотделение, рефлекторное сохращение мышц. Больные принимают своеобразные позы, задерживают дыхание, сдавливают болезненную часть или растирают ее пальцами. Боль чаще с 1-ой стороны лица. Провоцирующие факторы: прием пищи, разговор, чистка зубов, прикосновение.
Триггерные зоны: носогубный треугольник и альвеолярный отросток при раздражении этих зон возникает болевой синдром.
Лечение: Карбамазепин начинают с 200 мг в день, затем дозу увеличивают по 200 мг 2-3 раза в день. Возможно применение габалентина ( 100 мг 2-3 раза в сутки), баклофена ( 5-10 мг 3 раза в день). Положительный эффект дают физиотерапия, рефлексотерапия.
При неэффективности лекарственной терапии применяют хирургическое лечение с целью блокировать импульсы.
69) Гнозис: определение, его виды, синдромы поражения.
Гнозис- это способность узнавать предметы по чувственным восприятиям. Узнавание является сложной функцией отдельных анализаторов, оно вырабатывается в процессе индивидуального опыта по типу условных рефлексов.
Агнозия- отсутствие узнавания и понимания раздражения, поступающего как из окружающего мира, так и из собственного организма, при условии сохранения чувствительности и сознания. При нарушении гнозиса определенной модальности включение других сенсорных каналов позволяет распознать обьект.
1. Предметная зрительная агнозия возникает при двусторонних височно- затылочных очагах поражения. Больной испытывает трудности узнавания реалистических изображений.
2. Цветовая агнозия в сочетании с буквенной при поражении височно затылочных областей доминантного полушария: трудности узнавания и сортировки по цвету разноцветных обьектов, а также сходных по начертанию букв.
3. Зрительно- пространственная агнозия при поражении нижнетеменных и теменнозатылочных областей доминантного полушария проявляется трудностями в определении положении стрелок на часах, правой и левой сторон обьекта, в сравнении двух фигур с определенным пространственным расположением элементов.
4. Агнозия на лица при поражении нижнезатылочных областей субдоминантного полушария. Проявляется нарушением узнавания знакомых лиц.
5. При поражении нижнетеменных и теменнозатылочных областей субдоминантного полушария нарушается топогафическая память. Больной не узнает знакомые улицы, комнаты, « игнорирует» левую часть зрительного пространства.
6. Слуховая агнозия- поражение верхней височной извилины- затруднение узнавания предметных звуков ( гудок паровоза, шорох бумаги)
7. Астереогнозия ( тактильно- кинестетическая)- поражение теменной доли доминантного полушария. Проявляется невозможностью узнавать мелких предметов путем ощупывания. Имеет двусторонний характер.
8. Расстройство схемы тела ( аутотопагнозия)- возникает при поражении теменной области коры субдоминантного полушария. Проявляется неадекватным восприятием своего тела и его частей.
Полимелия – много рук или ног. Макро и микропсия – изменение по величине конечностей. Агнозия пальцев – неспособность отличить один палец от другого. Анозогнозия- отрицание своего двигательного, зрительного и других дефектов.
73)Периферический паралич: клинические проявления, на различных уровнях поражения –являются результатом поражения периферических двигательных нейронов ,т.е.клеток передних рогов СП.м (или двигательных ядер ЧМН ).,передних корешков и двигательных волокон спинномозговых и черепных переферических нервов.Этот тип параличей характеризуется утратой рефлексов,гипотонией и дегенеративной атрофией мышц,сопровождающейся реакцией перерождения.При поражении переднего рога страдают мышцы,иннервируемые из этого сегмента, но т.к. иннервация мышц полисегментарная,полный паралич набл-я при поражении нескольких сегментов .При поражении передних корешков (радикулопатия,радикулит) клиника сходна с поражением переднего рога. т.к. поражение перед.корешков обуславливается патологическими процессами ,одновременно вовлекающими и задние корешки ,двигательные расстройства сочетаются с нарушениями чувствительности и болями в зоне иннервации соотв-их корешков( остеохондроз, деформирующий спондилез, новообразования, воспалит. Заболеания).Поражение нервного сплетения (плексопатия, плексит) проявл-я периферич-м параличем конечности в сочетании с болями и анестезией, а т.ж вегетативными расстройствами( травматическое повреждение, инфекционное и токсическое воздействие).При поражении смешанного периферического нерва возникает периферич.паралич иннервируемых этим нервов мышц (нейропатия,неврит), возможны чувствительные и вегетативные нарушения. Однвременно поражение многих периферич.нервов приводит к двусторонним периферич.парезам,приемущ-но в дистальных сегментах конечностей( полинейропатия, полиневрит ),больные отмечают парестезии,боли снижение чувствительности по типу ”носков” или “перчаок”,трофические поражения кожи(интоксикация алкоголем,органическими растворителями,сахарный диабет).
77) Центральный паралич: клинические проявления на разных уровнях поражения(поражается двигательная область коры)
Основными симптомами является снижение силы в сочетании с ограничением обьема активных движений(геми-,пара-,тетрапарезы,спастическое повышение тонуса),повышение проприоцептивных рефлексов с повышением сухожильных и периостальных рефлексов,расширением рефлексогенных зон,появлением клонусов, снижение или утрата кожных рефлексов.(брюшные,подошвенные),появление патологических рефлексов,появление защитных рефлексов.
Поражение предцентральной извилины-проявляется сочетанием парциальных двигательных эпилептических припадков(джексоновская эпилепсия) и центральным парезом(или параличом) противоположной конечности.(парез нога-поражение верхней третьи извилины.)
Субкортикальное поражение(лучистый венец)-контрлатеральный гемипарез.
Поражение внутренней капсулы-контрлатерльная гемиплегия.вовлекаются восходящие чувствительные пути-гемигипестезия,нарушается проведение по зрительному тракту с выпадением контрлатеральных полей зрения-гемианопсия на пртивоположной очагу стороне.
Поражение мозгового ствола (ножки,мост,продолговатый мозг)всегда гемиплегия на противоположной стороне
Ножки-на стороне очага поражение глазодвигательного нерва ,на противоположной спастическая гемиплегия или гемипарез(синдр.Вебера)
Мост-альтернирующий синдром с вовлечением 5,6 и 7 чмн.
Если больной в коме определяем симптом Боголепова-максимально поворачиваем стопы кнаружи,здоровая сторона возвращается в исходное положение.
78) Невропатия лицевого нерва: причины развития, клинические проявления поражения на различных уровнях
При поражении двигательного ядра возникает изолированный периферический паралич мимических мышц и центральный паралич конечностей противополож.стороны(синдр.Мийяра-Гублера)-вся половина лица маскообразна,носогубная т складка лба сглажены,глазная щель расширена,угол рта опущен.При попытке закрыть глаз глазное яблоко поворачивается кверху(феномен Белла).
Поражение большого каменистого нерва сопровождается нарушением слезоотделения=схость оболочек глазного яблока.
Поражение стременного нерва сопровождаетс усиленным восприятием всех звуков(гиперакузия)
При поражении барабанной струны утрачивается вкусовая чувствительность.
При поражении в области мостомозжечкового угла-периферич.паралич лицевой мускулатурыс симптомами поражения слухового и тройничного нервоы(при невриеоме слухового нерва,воспалит. Процессы в этой обл.)
При поражении нерва в лицевом канале до его коленца выше отхождения большого каменистого нерва приводит и к мимическому параличу с сухостью оболочек глаза,снижению вкуса и гиперакузии.
При поражении после отхождения большого каменистого и стременного нервов,но выше отхождения барабанной струны-периферич.параличу мимической мускулатурыЮслезотечение,расстройство вкуса.
При поражении корково-ядерного пути(волокна от коры к двигательному ядру)-паралич лицевой мускулатуры только в нижней половине лица на противоположной очагу стороне.
97)Праксис: определение, его виды, синдромы поражения
ПРАКСИС - способность выполнять последовательные комплексы движений и совершать целенаправленные действия по выработанному плану. Корковый центр праксиса располагается в нижней теменной дольке доминантного полушария.
АПРАКСИЯ - утрата навыков, выработанных в процессе индивидуального опыта сложных целенаправленных действий (бытовых, производственных и др.) без выраженных признаков центрального пареза или нарушения координации движений. Возникает при поражении теменно-височно-затылочной области доминантного полушария. При этом страдают обе половины тела.
В клинической неврологии выделяют несколько основных видов апраксии:
* идеаторная апраксия - обусловлена утратой плана или замысла сложных действий (например, по просьбе показать, как закуривают папиросу, больной чиркает этой папиросой по коробку, потом достает спичку и протягивает ее ко рту). Больные не могут выполнять словесных заданий, особенно символических жестов (грозить пальцем, отдавать воинское приветствие и др.), но способны повторять, подражать действиям исследующего. Возникает при поражении надкраевой извилины теменной доли доминантного полушария (у правшей - левого) и всегда двусторонняя;
* конструктивная апраксия – страдает, прежде всего, правильное направление действий; больным трудно конструировать целое из частей, например, сложить из спичек заданную геометрическую фигуру (ромб, треугольник, квадрат). Очаг поражения расположен в угловой извилине теменной доли доминантного полушария. Апраксические расстройства также двусторонние;
* моторная апраксия, или апраксия выполнения Дежерина, отличается нарушением не только спонтанных действий и действий по заданию, но и по подражанию. Она часто односторонняя(например, при поражении мозолистого тела она может возникнуть только в верхней конечности). Больного просят разрезать бумагу ножницами, зашнуровать ботинок и т.д., но больной хотя и понимает задание, но не может его выполнить, проявляя полную беспомощность. Даже если показать, как это делается, все равно не может повторить движение;
* оральная апраксия - при поражении нижних участков постцентральной извилины доминантного полушария (у правши - левого), обычно сочетаясь с моторной афферентной афазией. Больной не может найти позиций речевого аппарата, нужных для произнесения соответствующих звуков, смешиваются близкие по артикуляции звуки, нарушается письмо;
* лобная апраксия - при поражении лобной доли - происходит распад навыков сложных движений и программы действий с нарушением спонтанности и целенаправленности. Больной склонен к эхопраксии (повторяет движения исследующего) или инертным и стереотипным движениям, которые он не исправляет и не замечает.
Мигрень: Этиология, патогенез, клинические формы
Мигрень – особый вид приступообразной головной боли, которая является самостоятельной формой, для нее характерна пульсирующая односторонняя головная боль (гемикрания), сопровождается тошнотой или рвотой, а также непереносимостью громких звуков (фонофобия) или яркого света (фотофобия). Продолжительность приступа от 4 до 72 часов. Частота от 2 раз в неделю до 1 раза в год.
Этиология: Конституциональная предрасположенность к мигрени, наследственность.
Патогенез: В основе лежат ангионевротические расстройства.
4 стадии развития приступа:
I стадия – спазм артерий, который может сопровождаться очаговым неврологическим дефицитом ( выпадение полей зрения, фотопсии, онемение одной конечности ).
II стадия – выделение большого количества брадикинина, гистамина, простагландинов, спазм артерий сменяется их расширением. Перенаполнение кровью сосудов мозговых оболочек, раскрытие артериовенозных шунтов, сопровождается пульсирующей болью.
III стадия – отек сосудистой стенки и периваскулярных тканей. Повышается проницаемость и наступает отек сосудов.
IV стадия - регресс изменений: из тканей вымываются вазодилятирующие вещества, отек тканей разрешается, уменьшается и затем полностью исчезает головная боль.
Провоцируется приступ эндокринными сдвигами (менструация), перегреванием, нарушением сна, перераздражением отдельных анализаторов ( шум, яркий свет), нервно-психическим перенапряжением, приемом алкоголя.
Клинические формы:
Мигрень с аурой: наличие зрительных нарушений в виде гемианопсий, фотопсий (появлением блестящих точек или блестящей ломаной линии). Реже проявляется локальным снижение чувствительности (в половине лица, языка, мускулатуры руки, ноги (развитие гемиплегической мигрени). Симптоматика нарастает постепенно и исчезает также постепенно. По окончанию ауры ( не более чем через 1 час ) развивается приступ головной боль, реже одновременно с аурой или предшествует ей.
Офтальмоплегическая мигрень: отличается нарушением глазодвигательной иннервации (косоглазие, птоз, мидриаз), возникающим непосредственно перед приступом головной боли или одновременно с ним.
Мигрень без ауры: (простая или обыкновенная мигрень) не сопровождается очаговой неврологической симптоматикой. Возможны предшественники в виде состояния эйфории или депрессии, чувства голода, нарушений сна.
Мигренозный статус: диагностируют при продолжении приступа более 72 часов либо при повторных приступах, промежуток между которыми составляет менее 4 часов. При мигренозном статусе бывает повторная рвота, обезболивающие препараты, которые раньше помогали, оказываются неэффективными.
Мигренозный инсульт: чаще возникает у больных с двигательной аурой, проявляется очаговым неврологическим дефицитом. Развитие ишемического инсульта подтверждается результатами МРТ.
Дата: 2019-02-02, просмотров: 414.