Контрольные вопросы:
1. Анатомо - физиологические особенности строения мужских половых органов.
2. Процесс спермиогенеза.
3. Дать клиническую оценку мужской фертильности.
4. Причины мужского бесплодия.
5. Анатомо – физиологические особенности предстательной железы.
Раздел 4. Исследование заболеваний, передающихся половым путем.
Необходимость изучения этой темы обусловлена тем, что в настоящее время получили большое распространение заболевания мочеполовой системы. В последнее время отмечен постоянный рост числа заболеваний, передаваемых половым путем. Их несвоевременная диагностика и неадекватное лечение приводит к хронизации процесса и является причиной грозных осложнений. Кроме того, следует обратить внимание на появление так называемых «микст» инфекций, когда у одного больного выявляются несколько параллельно текущих заболеваний, передаваемых половым путем. В этиологии этих заболеваний существенная роль принадлежит комбинированной инфекционной природе с участием 2 – 6 возбудителей. Нередко встречаются ассоциации условно патогенных микроорганизмов с хламидиями, уреплазмами, трихомонадами, гарднереллами, дрожжеподобными грибками рода Candida. Такие ассоциации существенно облегчают передачу ВИЧ – инфекции и становятся кофактором прогрессирования ВИЧ/СПИДа. Трихомонады способны поглощать, но не переваривать практически всех известных возбудителей ЗППП, вызывая интратрихомонадную персистенцию и транспорт, затрудняя терапию.
Эти инфекции характеризуются частотой неблагоприятного течения, обострений и рецидивов, продолжительной и устойчивой клиникой последствий, тяжелой иммунопатологией. Заражение от полового партнера при генитально – оральных контактах приводит к развитию хламидийного фарингита, гонорейного тонзиллита, а иногда к поражению слизистых оболочек полости рта. Генитально – анальные контакты способствуют развитию проктита.
Инфекционные заболевания, передающиеся от человека к человеку преимущественно половым путём, встречаются часто. В настоящее время насчитывается более 20 возбудителей болезней, передающиеся половым путём, в том числе бактерии, вирусы, простейшие, дрожжевые грибы, членистоногие. Вызываемые ими заболевания характеризуются высокой контагиозностью, сравнительно быстрым распространением среди определенных контингентов населения (группы риска) и требуют применения особых мер общественной профилактики.
В практической венерологии принято выделять группу традиционных (классических) венерических болезней, которые составляют сифилис, гонорея, шанкроид (мягкий шанкр), лимфогранулема паховая (четвертая венерическая болезнь).
В другую группу включены болезни, также передающиеся главным образом половым путём: урогенитальный хламидиоз, микоплазмоз, вирусные поражения мочеполовой системы, урогенитальные инфекции, обусловленные простейшими, кандидоз и другие. Первую и вторую группу заболеваний объединяют общие эпидемиологические закономерности, определяющие единство организационных мероприятий по санации очагов инфекции.
Инфекции, передающиеся половым путём (ИППП) представляют одну из актуальных проблем венерологии, инфектологии, акушерства, гинекологии, урологии, педиатрии. По данным ВОЗ в последние годы во всем мире отмечается рост ИППП, так называемых второй и третьей волн, которые превосходят венерические инфекции первой волны.
Полагают, что это обуславливается не только изменениями взаимоотношений макро и микроорганизмов, но и экологией возбудителей.
В нашей стране выявляемость больных на ранних стадиях заболевания остается еще очень низкой, несвоевременно привлекаются к лечению лица, бывшие с ними в половом контакте, велико количество не выявленных половых контактов. Все это приводит к дальнейшему распространению инфекции.
&1 Понятие о вагинитах
В число наиболее распространенных причин, по которым больные обращаются за медицинской помощью, входят патологические выделения и вагинальный дискомфорт. Ежегодно к врачам обращаются с этими жалобами 10.000.000 женщин. Жалобы на боли и зуд в области вульвы, внешние половые расстройства (т.е. необычные для полового акта ощущения, или необычный запах) чаще свидетельствуют о вагинальной инфекции, но могут быть и при кольпите, уретрите, цистите.
Установлено, что существует три формы вагинальной инфекции. Однако почти всегда по частоте бактериальный вагиноз, кандидозный вульвовагинит и трихомонадный вагинит следуют в убывающем порядке. Примерное соотношение этих форм 7:2:2.
Главной характеристикой нормальной флоры гениталий здоровых женщин детородного возраста является её многообразие.
Эти бактерии осуществляют защитную функцию либо, конкурируя с более патогенными микроорганизмами, либо создавая кислую среду во влагалище. Влияние гормонального фона, определяющие физико-химические среды обитания, а, следовательно, и характер микрофлоры, прослеживается во время менструального цикла и беременности. Установлено, что в первой половине менструального цикла обычно обнаруживается большее количество микробов, чем во второй. Установлено снижение численности некоторых групп микроорганизмов по мере увеличения сроков беременности. Характер взаимодействия микрофлоры и макроорганизма в значительной степени определяется также состоянием иммунитета. Нарушение состава нормальной микрофлоры может быть вызвано и различными экзогенными факторами. Например, при спринцевании или при половых сношениях во влагалище может попадать большое количество транзиторных микроорганизмов, как пример “неспецифические вагиниты”.
Частые рецидивы наблюдаются у незначительного числа женщин. Защитная роль обычной флоры влагалища может быть объяснена конкуренцией за пространство и питательные вещества. Предполагают, что вырабатываемые лактобациллами бактериоцины также имеют существенное значение.
Лечение мужчины – сексуального партнера больной с рецидивирующим вульвовагинитом – оказывает небольшое влияние или вообще не влияет на частоту клинических рецидивов.
Трихомонадный вагинит – поражение мочеполовых органов обусловлено урогенитальной трихомонадой т.е. возбудитель влагалищная трихомонада.
Трихомонада вагинальная - обитает в нижних отделах половой сферы, простейший одноклеточный микроорганизм, относится к классу жгутиковых. Другие виды трихомонад, паразитирующие в кишечнике и ротовой полости воспаления
мочеполовых органов не вызывают.
Инкубационный период: от 3 дней до 4 недель относится к ИППП. Частота излечения женщин возрастает, когда проводят терапию их половых партнеров. Большая часть хронической инфекции, нередко протекающей бессимптомно, объясняет тот факт, что трихомонадный вагинит довольно часто диагностируют у женщин, не подверженных во время установления диагноза воздействию факторов риска.
Проявления трихомонадного вагинита варьируют от бессимптомного носительства до клинической картины тяжелого воспалительного заболевания. Клинически проявляется обильными пенистыми выделениями с запахом, гиперемией, высыпаниями на шейке матки виде манной крупы. Напротив, у большинства инфицированных мужчин заболевание бессимптомно или проявляется только легким уретритом. Факторы, определяющиеся тяжесть течения заболевания, пока неизвестны.
Трихомониаз у мужчин характеризуется выделениями гнойного, беловатые, желтоватые или зеленоватые, могут быть слизисто-гнойного характера. Отмечаются зуд, жжение, режущая боль. Исследуют соскобы и смывы из уретры, т.к. трихомонады локализуются в лакунах и железах.
У мужчин трихомонады меняют свою морфологию, неподвижные, без жгутиков 3 вариантов.
Для лабораторной диагностики трихомонад используют мазок спонтанных выделений из уретры, влагалища женщин, уретры мужчин. Сложность диагностики трихомонад у мужчин заключается в том, что последние меняют свою морфологию, становя неподвижными, теряют жгутики, Трихомонады у мужчин бывают 3 вариантов:
1) крупные, с крупным ядром неправильной формы, занимающим большую часть клетки, ядро красное или лиловое, цитоплазма голубая - материнская клетка выявляется реакцией ПЦР.
2) Сферические клетки 8-12 мкм с круглым ядром. Окраска типичная по Романовскому (ядро красное или лиловое, цитоплазма голубая), около ядра находят 1-3 вакуоли!!!
3) Безъядерные 3-5 мкм, в них могут встречаться осколки ядер.
Трихомонады у женщин
Тело имеет овальную форму с заостренным выростом на заднем конце. Размеры тела до 30 мкм. От переднего конца тела отходят 5 свободных жгутиков. Один жгутик идет вдоль ундулирующей мембраны. Посредине проходит опорный стержень (аксостиль), заканчивающийся длинным шипом. В цитоплазме эксцентрично расположено одно ядро по форме напоминающее сливовую косточку и множество вакуолей.
Диагностика:
Материалом для исследования служат: выделения из шейки матки, уретры, содержимое задней части свода влагалища.
Можно использовать нативный препарат, но приказ 283 от декабря 1993 г запрещает ставить диагноз только по нативному препарату
Окраска метиленовым синим:
Клетки 15-20 (15-30) мкм, цитоплазма голубая, по интенсивности отличается от эпителиальных клеток, цитоплазма вакуолизирована, в ней может быть флора, ядро характерной формы: напоминает косточку сливы, иногда можно видеть разделяющую полосу отходящую от ядра - аксостиль. Клетки грушевидной формы, вокруг тела трихомонады небольшое просветление.
При окраске по Романовскому - цитоплазма - голубая, пенистая, ядро вишнево красное, красный двойной аксостиль, жгутики.
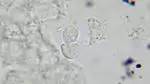
трихомонады в нативном препарате

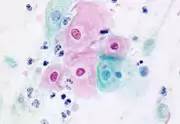

трихомонады в окрашенном препарате
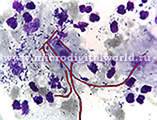
Бактериальный вагиноз – гарднереллёзный вагинит. Характеризуется интенсивным ростом различных аэробных и анаэробных форм влагалищной флоры. Первые симптомы болезни – обильные бели с неприятным запахом, не сопровождающиеся другими признаками вульвовагинита. Бели характеризуются наличием большого числа “ключевых” клеток эпителия влагалища, содержащих бактерии. Сведения о передаче бактериального вагиноза половым путём весьма противоречивы. Мужчины, сексуальные партнеры женщин, страдающие бактериальным вагинозом – весьма часто бывают носителями У. vaginalis. Более того, бактериальный вагиноз значительно чаще развивается у женщин, ведущих активную половую жизнь, чем у тех, кто ее не ведет. Заболевание нередко возникает после установления половых отношений с новым партнером. Однако у мужчин не удалось выявить каких-либо клинических проявлений, а лечение мужчин – партнеров больных женщин – не влияет на частоту обострений и рецидивов бактериального вагиноза.
Клинически большинство женщин жалуются на скудные, серые, водянистые выделения, отмечается неприятный запах выделений, который возникает в результате распада аминов, вырабатываемых анаэробными бактериями. Зуд и ощущение жжения могут наблюдаться у 1/3 больных бактериальным вагинозом. Распространение и многоочаговость урогенетальной патологии, вызываемой гарднереллами, может длительно протекать приемущественно торпидно и чаще дает клинические проявления при сочетании с уреоплазмами или трихомонадами.
Лабораторная диагностика.
Бактериоскопия
- обнаружение «ключевых» клеток - эпителиальных клеток влагалища, покрытых массой грамвариабельных возбудителей кокковидной формы (убедительный аргумент при диагностике);
- обнаружение полинуклеарных лейкоцитов не наблюдается или их очень скудное количество;
- присутствие полинуклеаров свидетельствует о воспалительном процессе, причиной которого часто является ассоциация гарднерел с сопутствующей анаэробной флорой, которая выявляется с помощью КОН-теста.
КОН-тест: одну каплю влагалищного секрета смешивают с 10% р-ром КОН; в случае положительного результата появляется рыбный запах.
Таким образом:
- скудные с неприятным запахом выделения их влагалища.
- РН влагалища более 4.5, полное отсутствие палочки Дедерлейна
- Рыбный запах при тесте с КОН
- Наличие аномальных аминов во влагалищном секрете «ключевые клетки» - клетки влагалищного эпителия сплощь покрытые небольшими граммвариабельными коккобактериями, позволяют диагностировать гарднереллез.
Мобилункус.
Во-первых мобилункус считается одним из маркеров (специфическим признаком) бактериального вагиноза и его обнаружение свидетельствует о наличии у женщины этого заболевания, что особенно важно для диагностики бессимптомной формы бактериального вагиноза. Поэтому определение морфотипов мобилункуса входит в балльную систему диагностики бактериального вагиноза Нугента,
Во-вторых доказана роль мобилункуса в развитии рецидивирующих форм бактериального вагиноза и воспалительных заболеваний малого таза. Целенаправленное лечение позволит предотвратить рецидивы бактериального вагиноза и развитие осложнений
В-третьих, особенностью Mobiluncus spp. является высокая устойчивость к метронидазолу - традиционному средству для лечения бактериального вагиноза. Обнаружение мобилункуса позволяет избегать не эффективного лечения и во время назначить специфическое лечение
Как диагностируется наличие мобилункуса
В основном применяются 2 метода диагностики: бактериоскопическое исследование отделяемого из влагалища с окраской по Граму и ПЦР(полимеразная цепная реакция).
Серологические методы (ИФА) и культуральные методы для определения наличия мобилункуса не применяются.
Определение морфотипов мобилункуса входит в балльную систему диагностики бактериального вагиноза Нугента.
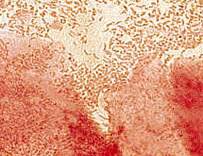
Мобилункус, окраска по грамму
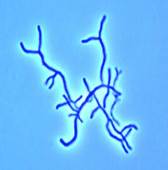
Лептотрикс.
Лептотрикс (Leptothrix от Leptos тонкие + thrix -волосы) или в современной терминологии лептотрихия (Leptotrichia) - анаэробная грамотрицательная бактерия, относящаяся к семейству Fusobacteriaceae, образующая тонкие нити или "цепочки" (трихии) с сегментированными концами и утолщением в центре диаметром 0,2 - 0,4 мкм, которые не ветвятся и не почкуются. Для лепторикса характерен микроскопический признак - "точка-тире".Оптимальный рост микроорганизма происходит в присутствии повышенной концентрации СО2.
Употребляющийся ранее термин Leptothrix ( Leptotrichia) vaginalis в настоящее время не употребляется, так как было установлено что представителей рода Leptotrichia, которых находят во влагалище несколько и они выделены в самостоятельные виды, например - Leptotrichia goodfellowii, Leptotrichia hofstadii, Leptotrichia shahii, Leptotrichia wadeii и др. Поэтому их обозначают родовым термином Leptothrix ( Leptotrichia) species (spp.)
Лептотрихоз не относиться к заболеваниям, передающихся половым путем и мужчинам вагинальный лептотрихоз не передается. Но почему тогда, спросите вы, вопросы связанные с лептотриксом рассматриваются на сайте о половых инфекциях?
Во-первых лептотрикс часто находят при смешанных (микст) половых инфекциях - трихомониазе, хламидиозе, кандидозе и при бактериальном вагинозе - т.е. обнаружение его (а он легко диагностируется при микроскопии) должно настораживать врача и предусматривать дальнейшее более углубленное обследование (ПЦР, бактериологический посев).
Во-вторых лептотрихоз ротоглотки относят к ВИЧ-ассоциированным заболеваниям (также он часто встречается у больных со значительным снижением иммунитета, онкологических больных, у лиц с заболеваниями крови).
В третьих последними исследования установлена роль лептотрикса (по современной терминологии - лептотрихии) в развитии хориамнионитов, послеродового сепсиса, бактериемии у новрожденных и септических артритов.
Вагинальный лептотрихоз вызывается несколькими разновидностями Leptotrichia spp. Выявляется приблизительно у 4% женщин. Проявляется в виде серых пятен на стенках влагалища и незначительных выделений серого цвета. В последнее время была установлена связь между колонизацией лептотриксом и бактериальным вагинозом, что позволило некоторым исследователям считать его специфическим маркером бессимптомного бактериального вагиноза. Есть исследования, показывающие ассоциацию лептотрихий и урогенитального трихомониаза. Считается, что предрасполагающим фактором развития вагинального лептотрихоза является использование внутриматочных спиралей.
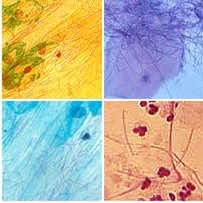
Возбудители лептотрикса.
Уреаплазменную инфекцию лишь символически можно отнести к инфекциям, передаваемым половым путем. Дело в том, что возбудителем при этом является Ureaplasma urealyticum из рода микоплазм, которые действительно могут обитать в половых путях и передаваться при половых контактах. Но все-таки роль уреаплазм, как и иных микоплазм, за исключением М. genitalium, в возникновении воспалительной реакции достаточно неоднозначна, вследствие чего этот возбудитель большинство авторов, особенно за рубежом, относят к условно-патогенным. И в международном признанном списке заболеваний, такого заболевания, как уреаплазмоз или уреаплазменная инфекция, не приведено. Между тем ряд ученых приводят довольно убедительные доказательства, которые свидетельствуют в пользу патогенности этой инфекции. Не так давно в Москве даже была защищена докторская диссертация, автор которой отстаивал как раз эту точку зрения. В 1954 г. Шепард первый раз выявил U. urealyticum в выделениях, полученных от больного уретритом, и назвал их T-микоплазмами (от английского слова tiny - крошечный).
По своим размерам уреаплазмы являются одними из мельчайших представителей бактериальной флоры, выявляемой у человека, а по виду своей жизнедеятельности их относят к внутриклеточным паразитам.
Уреаплазмы – это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека. В самом начале уреаплазмы относились к микоплазмам, но были определены в отдельный класс бактерий из-за своей способности расщеплять мочевину.
Ранее выделяли два подвида Ureaplasma urealyticum: (1) parvum и (2) Т-960. На сегодняшний день эти подвиды расцениваются, как два самостоятельных вида: Ureaplasma parvum и Ureaplasma urealyticum соответственно.
Уреаплазмоз – вызывается микроорганизмами, которые по размерам приближаются к крупным вирусам и не имеют ни ДНК, ни клеточной оболочки. Их изредка рассматривают как своего рода переходную ступень от вирусов к одноклеточным. Передача инфекции происходит, как правило, половым путем, но может быть и внутриутробное инфицирование от больной матери, а кроме того, микробы могут проникать в половые пути ребенка во время родов и сохраняться там всю жизнь, до поры находясь в спящем состоянии.
Уреаплазмы могут провоцировать воспаление любых отделов мочеполового тракта - мочевого пузыря, уретры, простаты, яичек и их придатков, а у женщин - влагалища, матки и придатков. Кроме того, при кое-каких исследованиях удалось выяснить, что уреаплазмы могут фиксироваться на сперматозоидах и нарушать их двигательную активность, а в ряде случаев просто уничтожать спермии. В конце концов, микробы способны вызывать воспаление суставов, особенно при ревматоидном артрите. Авторы, которые относят уреаплазмы к облигатным патогенам, считают, что они вызывают уретриты, простатиты, послеродовые эндометриты, цервициты, пиелонефриты, бесплодие, разнообразную патологию беременности (хориоамниониты) и плода (легочную патологию). Другие ученые считают, что уреаплазмы являются частью условно-патогенной флоры урогенитального тракта и могут быть причиной инфекционно-воспалительных болезней мочеполовых органов только при конкретных условиях (в частности, при недостаточности иммунитета) или при соответствующих микробных ассоциациях.
Уреаплазмоз может развиваться как в острой, так и в хронической форме. Как и при многих других инфекциях, болезнь не имеет симптомов, типичных для данного возбудителя. Клинические проявления уреаплазмоза зависят от инфицированного органа. В то же время современными способами возбудитель часто определяется и у совершенно здоровых женщин, не предъявляющих никаких жалоб, и нередко в сочетании с другими инфекциями.
Уреаплазма.
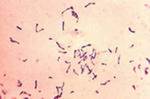
Коринебактерии
Дифтерия кожи может присоединиться к ранее существовавшим дерматозам, возникать вторично путем внедрения коринебактерии дифтерии в кожу при поражении зева, носа, глаза. Дифтерийные язвы ограничены, округлой или неправильной формы, покрыты большей частью серо-зеленоватым налетом, болезненны, развиваются на половых органах у женщин и детей. Род Corynebacterium объединяет около десятка видов, из которых только один С. diphtheriae является патогенным для человека. Бактерии рода Corynebacterium имеют характерную форму небольших палочек с булавовидными утолщениями на концах. Все коринебактерии являются грамположительными, неподвижными, не образующими спор и выраженных капсул.
Бифидобактерии
грамположительные палочки, строгие анаэробы, представители облигатной микрофлоры.
гарднереллы - это микроорганизмы, которые наряду с другими микроорганизмами (облигатными анаэробами), вызывают бактерильный вагиноз. Для постановки диагноза "бактериальный вагиноз" необходимо провести комплексное исследование вагинального отделяемого, включающего микроскопию мазка по Грамму
Урогенитальный кандидоз является актуальной междисциплинарной проблемой. Кандидозный вульвовагинит в 85 - 90% случаев вызывают грибки Candida albicans.
Примерно 20 - 40% женщин являются бессимптомными носителями этих грибков, обитающих во влагалище или прямой кишке. Большинство женщин хотя бы раз в жизни перенесли острый кандидозный вульвовагинит. Обычно к развитию заболевания предрасполагает беременность, применение пероральных контрацептивов или антимикробная терапия.
Кандидоз – заболевание слизистых оболочек, кожи и внутренних органов, вызываемое дрожжеподобными грибами рода Candida. Общая или местная химиотерапия и особенно использование антибиотиков широкого спектра действий может быть причиной резких изменений микрофлоры и вести к развитию кандидозного вагинита или других заболеваний. Хирургические вмешательства на половых путях также ведут к снижению количества лактобактерий и выраженной пролиферации тех видов микробов, которые потенциально способны вызвать послеоперационные инфекционные осложнения.
Поражение мочеполового тракта является одним из наиболее часто встречающихся проявлений кандидоза. Вопрос о значении полового пути передачи урогенитального кандидоза на сегодняшний день окончательно не решен.
Медико-социальная значимость этого заболевания подчеркивается включением его в число инфекционных заболеваний, подлежащих обязательному статистическому учету в соответствии с приказом Министерства здравоохранения Российской Федерации № 286 от 07.11.1993 г.
Урогенитальный кандидоз вызывается дрожжеподобными грибами рода Candida, в 90% случаев – Candida albicans.
Возникновению урогенитального кандидоза способствуют эндогенные (эндокринопатии, иммунная недостаточность и др.) и экзогенные (антибиотикотерапия, применение гормональных лечебных и контрацептивных препаратов, иммунодепрессантов и т.д.) факторы.
Роль нерациональной антибактериальной терапии в развитии кандидоза обоснована большим числом исследований, в которых решающее значение придается подавлению нормальной микрофлоры организма. Ряд антибиотиков оказывает прямой стимулирующий эффект на клетки Candida, усиливая их деление. Кортикостероиды снижают устойчивость макроорганизма и способствуют развитию поверхностного кандидоза, который затем может приобретать диссеминированный характер. Один из путей попадания возбудителя в организм и, связанный с этим системный кандидоз, реализуется за счет парентеральных вмешательств. Перфузия лекарственных веществ, а также парентеральное питание приводят к местному раздражению тканей и попаданию в них возбудителей кандидоза с наружных покровов больного и из окружающей среды.
Зондирование полостей сердца, протезирование клапанов, оперативные вмешательства на ЖКТ – таковы основные факторы парентерального внедрения грибов рода кандида в организм. По данным зарубежных исследователей генерализованные формы кандидоза, обусловленные распространением грибов, часто отмечаются у наркоманов, которые, как правило, игнорируют правила асептики и антисептики. В последние годы установлено, что кандидоз развивается с высокой частотой у лиц с синдромом приобретенного иммунодефицита.
В настоящее время нет единой клинической классификации урогенитального кандидоза. Предлагается различать кандидоносительство, острый и хронический рецидивирующий урогенитальный кандидоз; характерным проявлением урогенитального кандидоза на слизистых является образование резко ограниченных налётов серо-белого цвета, как бы вкраплённых в слизистую оболочку вульвы и влагалища. Выделения носят характер серозного экссудата, хлопьевидные, “творожистые” или густые сливкообразные. Отмечаются субъективные ощущения в виде зуда в области гениталий, жжение, болезненности в области расчёсов и при мочеиспускании. У мужчин урогенитальный кандидоз проявляется в виде баланита или баланопостита, характеризующегося эритематозными очагами с беловато-серым налётом и зудом. Кандидозный вульвовагинит, баланит, баланопостит развиваются изолированно или в сочетании с другими формами кандидоза.
Частота кандидозного вульвовагинита у беременных в 10 -12 раз выше, чем в контрольных группах. Предполагают, что беременность является предрасполагающим фактором для развития кандидоза из-за иммунодепрессивного действия высокого уровня прогестерона. Первичное инфицирование грибами рода Кандида происходит в родовых путях, чему способствует увеличение частоты носительства на слизистых оболочках влагалища матери в конце беременности. У новорожденных детей кандидоз является первичной инфекцией, что связано с не совершенствованием защитных систем организма. Долгое время считали, что трансплацентарный путь заражения при кандидозе не имеет места, однако в последние годы обобщены сведения о десятках случаев врожденного кандидоза. Установлено, что значительная часть женщин, у которых развился кандидоз плода, использовали длительное время внутриматочные контрацептивы.
Развитие кольпитов обуславливается в большей степени трихомонадным, грибковым и гарднереллезным поражением, нежели хламидиями и гонококками, которые не способны размножаться в многослойном плоском эпителии и чувствительны к кислой среде влагалища. Возбудителями кандидоза являются грибы рода кандида один из наиболее часто встречающихся видов.
Грибы этого рода, в виде сапрофита широко распространены в природе, является сапрофитом для человека, но при определенных условиях становится патогенным и причиняет острые и хронические инфекции.
Полиморфизм клинических проявлений заболевания кандидозом обуславливает разнообразие патологического материала, подлежащего лабораторному исследованию.
Вначале производят исследование нативного материала. Обнаружение нитчатой фазы возбудителя (мицелия или псевдомицелия) является важным свидетельством о наличии кандидоза. Принимая во внимание возможность кандидоносительства, диагноз урогенитального кандидоза устанавливается при наличии клинических проявлений заболевания и микроскопического выявления грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий). Обнаружение грибов при отсутствии симптомов не является показанием к лечению, поскольку они выявляются у 10-20% здоровых женщин.
Наиболее достоверным методом исследования является культуральный с количественным учетом колоний грибов, который не нашёл широкого практического применения.

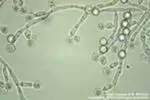
&2 Хламидиоз урогенитальный
Хламидиоз урогенитальный – одно из распространенных заболеваний, передаваемых половым путем. Причинами такого распространения являются субъективно бессимптомное или малосимптомное клиническое течение, сложность и нетрадиционность диагностики, проблемность лечения, отсутствие мер профилактики. Несмотря бессимптомную или малосимптомную клинику, последствия инфекции могут быть очень серьезными: развиваются постинфекционные (реактивные) артриты, увеличивается частота внематочной беременности, наблюдаются хронические абдоминальные боли, отмечается невынашивание беременности, патология новорожденных. Особое место занимает хламидийный сальпингит и воспаление тазовой брюшины, приводящее к трубному и перетониальному бесплодию.
Хламидии – являются патогенными облигатными внутриклеточными бактериями, для которых характерен энергозависимый паразитизм. Основные формы хламидий представляют элементарные тельца (ЭТ) – инфекционная форма возбудителя (обеспечивающая передачу инфекцию) и ретикулярные тельца (РТ) – форма внутриклеточного существования паразита, обеспечивающая репродукцию микроорганизмов.
ЭТ попадают в клетку хозяина при фагоцитозе, из поверхностных мембран клетки хозяина вокруг ЭТ образуется вакуоль – эндосома. Затем ЭТ превращается в РТ – форму более крупную. Внутри эндосомы, эта форма увеличивается в размерах и многократно делится, в итоге вся вакуоль заполняется ЭТ, образовавшимся из РТ и превращается во включения в цитоплазме клетки хозяина. Одновременно в клетку хозяина может проникнуть несколько ЭТ и каждое из них образует эндосому, но все они стремятся слиться между собой на ранней стадии инфекционного процесса, давая начало новому «включению» на каждую
инфицированную клетку.
В итоге последовательных преобразований и изменений происходит разрыв клетки- хозяина, сопровождаемый процессом повреждения мембраны, и на этом через 48 - 72 ч (в зависимости от штамма микроорганизма и состоянии клетки – хозяина) цикл заканчивается. Новообразованные ЭТ выходят из клетки-хозяина и инфицируют новые клетки. При отсутствии этиотропной терапии начинается новый цикл.
Чувствительность хламидий к различным воздействиям.
Хламидии чувствительны к действию коротковолновых и длинноволновых УФО и высокой температуре.
• Внеклеточные хламидии теряют инфекционность в течение 24 - 36 ч при температуре – 35˚ – 37˚, соответствующей их наибольшей метаболической активности в период размножения в клетке-хозяине. При нагревании до 38˚ в течении 2 ч хламидии сохраняют жизнеспособность, но теряют свойство блокировать слияние лизосом с эндосомами.
• Установлена возможность сохранения заражения хламидиями материала (х/б ткань) до 2 суток при температуре 18 -19 градусов.
• Урогенетальные штаммы хламидии высокочувствительны к 70% этанолу, 0,5 % фенола, 2% лизола, 0,05% серебра натрия, 0,1% калия йода, 0,5% перманганата, 25% перекиси водорода
Таким образом, хламидии, близки по структуре и химическому составу к классическим бактериям, но не обладают многими метаболическими механизмами, необходимыми для самостоятельного размножения.
Хламидии не являются нормальными представителями микрофлоры человека. Обнаружение хламидии указывает на наличие инфекционного процесса. Отсутствие клинических симптомов заболевания обусловлено, как правило, лишь временным равновесием между паразитами и хозяином в условиях, ограничивающих размножение патогенного внутриклеточного организма, но не препятствующих ему.
Исследованиями подчеркивается уникальность биологии хламидии, которая выражается в обязательном внутриклеточном энергозависимом паразитизме и чередовании циклов развития с наличием двух независимых и абсолютно непохожих ни морфологически, ни функционально форм жизни. Естественно, что такие свойства отражаются на эпидемиологических особенностях клинических проявлениях инфекции.
Пути передачи хламидийной инфекции:
1. Половой (при урогенетальных заболеваниях)
2. Интранатальный (врожденный)
3. При прохождении через родовые пути
4. Аутоинфицирование (глаза, суставная полость)
5. Контактный (трахома)
5. Аэрогенно-аэрозольный (респираторные формы, орнитоз)
6. Бытовой (девочки?)
Диагноз хламидиоза основывается на данных анамнеза, клинического обследования и результатов лабораторного исследования.
1. Культурапьный метод традиционно считают надежным способом выделения хламидии. Являясь облигатным внутриклеточными паразитоми, они не растут на искусственных питательных средах. Для культивирования используют клетки Мак-Коя.
2. Цитологический метод связан с прямым окрашиванием мазков- отпечатков способом Романовского - Гимзы. На сегодняшний день чувствительность и специфичностьэтого метода не превышает 30%. Цитологический метод давний, распространенный и простой в техническом плане. Он основан на индикации хламидии непосредственно в пораженных клетках и предусматривает обнаружение цитоплазматических включений, образуемых хламидиями, при окрашивании морфологических структур микроорганизма. ЭТ имеют розовато-фиолетовый оттенок, РТ- голубоватый цвет. Обращать внимание при исследовании на метаплазированный эпителий.
3. Иммунофлюоресцентный метод - наиболее распространенный метод, диагностически значимый, уменьшает вероятность получения ложных результатов.
4. Серологическая диагностика хламидиоза- основан на выявлении специфичеких антител и их титра в сыворотке крови. Используют РСК, РИГА, ИФА.
5. Молекулярно-биологические методы, основанные на генетической специфике
инфекционных агентов. ПЦР- полимеразная цепная реакция определение специфической нуклеотидной последовательности, принадлежащей ДНК.
6. Экспресс-диагностика методом иммунохромографии и ферментоспецифической реакции. Сущность метода заключается в том, что при внесении образца клинического материала, предположительно содержащего Аг хламидий. В специфический планшет, происходит взаимодействие со специфическими Ат, ковалентно связанными с цветным латексом. Образовавшийся комплекс Аг-Ат движется- формируя окрашенную зону в случае положительного результата. Выполнение занимает примерно 30 минут.
!!! Для адекватной постановки диагноза желательно использовать 2 метода скринингового и подтверждающего, чтобы исключит ложноположительные и ложноотрицательные результаты.
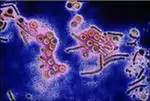
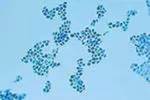
хламидии Хламидии проникают в клетки хламидии в темном поле
с помощью "троянского коня"
&3 Сифилис.
Сифилис – инфекционное заболевание вызываемое бледной трепонемой, склонное к хроническому и рецидивирующему течению, способное поражать все органы и системы передается, преимущественно половым путем.
Дети инфицируются при контакте с родителями или другими лицами, болеющими заразными формами сифилиса. Возможна внутриутробная передача сифилиса плоду.
При отсутствии лечения течение сифилитической инфекции длительно-рецидивирующее с формированием специфических воспалительных очагов во всех органах и тканях.
Патогенез. Характерно волнообразное течение с чередованием активных проявлений болезни и периодов скрыто протекающей инфекции. Такое течение связано с формирующимся инфекционным иммунитетом.
Для заражения человека сифилисом необходимо проникновение бледной трепонемы через кожу или слизистую оболочку, целостность которой нарушена. В неполовое заражение отмечается редко, но не исключается и возможность бытового сифилиса у детей. Молоко кормящей матери, больной сифилисом, даже при отсутствии специфических высыпаний на груди, может быть заразным. Возможно заражение здоровой женщины, кормящей грудью больного ребенка, возможно заражение сифилисом через кровь, при переливании, но это редко!
Бледная трепонема относится к группе спирохет и представляет собой тончайшую нить, заостренную с обоих концов и свернутую в виде спирали с многочисленными (в среднем 8- 14) крутыми равномерными завитками.
Сифилис в большинстве случаев проходит в своем развитии определенные периоды. Различают инкубационный, первичный, вторичный и третичный периоды сифилиса.
Схема течения приобретенного сифилиса.

Клиническая картина:
Инкубационный период – длится от момента заражения до появления на месте внедрения трепонемы небольшой эрозии или язвы – твердого шанкра. Длительность этого периода составляет в среднем 3 – 6 недель и отличается отсутствием клинических проявлений, хотя трепонемы уже циркулируют по всему организму. Лабораторная диагностика заболевания, в этом периоде, также невозможна.
Первичный период – продолжается от появления твердого шанкра до возникновения первых генерализованных высыпаний. Длительность этого периода составляет в среднем 6 – 7 недель. В этом периоде увеличиваются лимфатические узлы, расположенные близ шанкров (регионарный лимфаденит)
и лимфатические ходы, идущие от шанкров к увеличенным лимфатическим узлам (сифилитический лимфагонит). Иногда в конце первичного периода развиваются гриппоподобные симптомы. В течение первичного сифилиса выделяют первичный серонегативный (первые 3 – 4 недели), когда серологические реакции отрицательные и первичный серопозитивный (последующие 3 – 4 недели), когда серологические реакции положительные.
Вторичный период – появление на коже и слизистых оболочках различных сыпей (сифилидов), которые могут самопроизвольно (без лечения) исчезать и рецидивировать через различные промежутки времени. Характер сыпи розеолезный или папулезный, и ее часто путают с сыпью при кори, скарлатине, краснухе. Помимо того наблюдается - генерализация инфекции: головная боль, повышение температуры тела 37-37,5С, недомогание, боли в суставах. Помимо кожи поражаются надкостница, кости, внутренние органы, органы чувств, нервная система. Средняя длительность этого периода составляет 2 - 3 года. В течение вторичного периода выделяют: вторичный свежий (первая вспышка сыпи), вторичный рецидивирующий (последующие повторные вспышки сыпи) и латентный (промежутки между отдельными рецидивами), серологические реакции, в этом периоде положительны
Третичный период возникает через 3-5 лет и может длиться долго. Характерно поражение любых органов и тканей, но чаще сосудистой и нервной систем, кожи, костей и проявляется наличием бугорков (гумм), склонных к изъязвлению и разрушению самих органов локализации.
Встречаются также поздние проявления сифилиса – нейросифилис и спинная сухотка.
Диагностика: В основе диагностики лежит комплекс серологических реакций трепонемным и кардиолипиновым антигенами и микрореакции преципитации с кардиолипиновым антигеном.
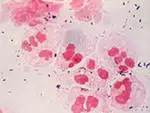
Исследуют также, тканевую жидкость из сифилитических элементов, пунктат из лимфоузлов. Готовят препараты- 2-3 и исследуют методом темнопольной микроскопии. Используют окрашенные препараты методом Романовского и Бурри, серодиагностика.
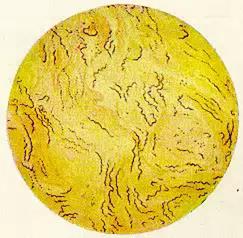
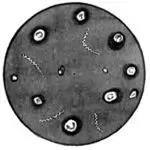
Treponema pallidum (бледная трепонема) Treponema pallidum (бледная трепонема)
в мазках из твердого шанкра. В темном поле
Импрегнация серебром.
&4 ГОНОРЕЯ
По данным Всемирной организации здравоохранения - гонорея одно из наиболее распространенных инфекционных заболеваний в мире! Восприимчивость людей к гонококковой инфекции высокая.
Гонорея — венерическая болезнь, вызванная гонококками, характеризующаяся преимущественным поражением слизистых оболочек мочеполового тракта, выстланных цилиндрическим эпителием. Воспалительные явления могут наблюдать также в прямой кишке, на конъюнктиве, на слизистой оболочке полости рта и глотки.
Возбудитель - гонококк, относящийся к диплококкам, был открыт в 1879 г. А. Нейссером. По форме обе половины данного микроорганизма напоминают кофейные зерна, сложенные вогнутыми сторонами друг к другу и разделенные узкой щелью. Окружены гонококки капсуловидным образованием, не дающим им соприкасаться. В мазке из гноя, полученном в острой стадии болезни, гонококки обнаруживались почти исключительно внутри лейкоцитов. Внутриклеточное расположение гонококков — очень важный признак, который используется при диагностике заболевания. Внутри лейкоцитов гонококки размножаются и, разрушают эти клетки, при хроническом течении заболевания могут располагаться как внутри, так и внеклеточно.
Для развития гонококка оптимальной является температур, тела, а в пробирке он погибает при температуре 50 °С через несколько минут и теряет жизнеспособность при высыхание материала, в котором находится. Под воздействием многих химических веществ гонококк быстро разрушается. Так, раствор нитрата серебра в разведении 1:4000 действует бактерицидно через 10 мин; протаргол (содержит около 8 % серебра) быстро убивает гонококки в разведении 1:100.
В организме человека под влиянием ряда факторов (в первую очередь антибиотиков) гонококки могут менять форму и биологические свойства. Иногда появляются атипичные - гиганто- и микрогонококки; возбудитель может трансформироваться в L-форму. В процессе распада гонококков высвобождается эндотоксин, который способен вызывать значительные рубцовые изменения тканей.
Основной путь передачи гонорейной инфекции от больного к здоровому - половой. Внеполовым путем заражаются в основном дети, преимущественно девочки (от больных матерей, персонала по уходу). Заражение происходит через общую постель, белье, мочалки, тазы и т. д. Возможно гонорейное поражение глаз и влагалища при рождении, когда ребенок проходит по родовым путям больной матери. В глотке, слизистой оболочке полости рта, миндалинах, прямой кишке процесс может возникнуть при извращенных половых сношениях.
Восприимчивость людей к гонококковой инфекции высокая. Врожденного или приобретенного иммунитета к гонококку не существует, возможны повторные заражения (реинфекции). Течение гонореи зависит как от реактивности человеческого организма, так и от вирулентности возбудителя.
Попав на слизистую оболочку, гонококки через различные промежутки времени вызывают в ней воспалительный процесс. Продолжительность инкубационного периода обычно 3 - 5 дней, однако может колебаться от 1 дня до 3 недели. Гонококки не имеют собственного аппарата передвижения, поэтому, размножаясь на слизистой оболочке, например мочеиспускательного канала, они постепенно вовлекают в процесс близлежащие ткани и могут проникнуть в придатки яичка, предстательную железу, семенные пузырьки, придатки матки, прямую кишку. В лимфатических путях и кровяном русле гонококки быстро погибают, но иногда могут переноситься в суставы, сердце, брюшину, мозговые оболочки и т. д. Гонококковая инфекция с локализацией в отдаленных местах от первичного очага поражения относится к осложненным формам заболевания.
Гонорея, несомненно, влияет на иммунобиологическое состояние организма. В сыворотке крови, в отделяемом из мочеиспускательного канала, в соке предстательной железы, шеечном секрете появляются примерно через 2 недели после заражения комплемент - связывающие антитела (агглютинины, опсонины, преципитины и др.). Однако защитная роль этих антител ничтожна, и они неспособны предохранить человека от повторного заражения.
КЛАССИФИКАЦИЯ
Особенности мужского, женского и детского организма, определяющие клиническую картину, течение заболевания, пути распространения инфекции и развитие осложнений, служат основанием для выделения мужской, женской и детской гонореи.
В зависимости от длительности заболевания различают свежую гонорею (при давности заболевания до 2 месяцев) и хроническую с давностью заболевания свыше 2 месяцев.
Исходя из локализации процесса, выделяют гонорейное воспаление мочеиспускательного канала, шейки матки и других областей мочеполового аппарата, а в последние годы - ректальную и орофарингеальную гонорею.
У отдельных больных заболевание протекает с осложнениями, поэтому выделяют неосложненные и осложненные формы гонореи. В последние годы гонорея довольно часто сочетается с другими заболеваниями (хламидиоз, трихомониаз, кандидозы), и такая смешанная инфекция отражается на клинической картине, течении гонореи, частоте и характере осложнений при ней.
Диагноз гонореи должен быть обязательно подтвержден обнаружением гонококков, так как имеются заболевания, клинически совершенно неотличимые от гонореи, так называемые негонококковые уретриты.
ГОНОРЕЯ У МУЖЧИН
Острая гонорея. Вначале появляется чувство зуда, жара и жжения в мочеиспускательном канале, усиливающееся при мочеиспускании. Наружное отверстие мочеиспускательного канала несколько краснеет, опухает и слипается по утрам. В моче появляются отдельные гнойные нити. Вскоре мочеиспускание становится болезненным (резь), выделения из уретры усиливаются и принимают гнойный характер (течь). При выраженном воспалении гнойные выделения могут содержать примесь крови. Вследствие воспалительного прилива крови половой член находится в состоянии полунапряжения; отмечаются крайне болезненные ночные эрекции.
Для острой стадии характерно, что первая порция свежевыпущенной мочи совершенно мутна, содержит много гнойных хлопьев; последующие порции мочи пока чисты. Приблизительно к концу 3-й недели заболевания воспалительные явления обычно стихают, болевые ощущения уменьшаются, выделения становятся незначительными.
Весьма нередко воспалительный процесс распространяется и на заднюю уретру, что обычно происходит в конце 3 - 4-й недели заболевания. Ощущения больного при поражении задней уретры обычно усиливаются и видоизменяются. В одних случаях при слабовыраженном заднем уретрите особых субъективных ощущений не отмечается, и процесс распознается с помощью двухстаканной пробы (больной мочится в два стакана: при поражении задней уретры моча будет мутна в обоих стаканах). В других случаях воспаление задней уретры проявляется частыми позывами к мочеиспусканию; больной вынужден мочиться каждые полчаса или еще чаще, причем каждое мочеиспускание сопровождается резкими болями, особенно в конце его. Иногда при этом в конце мочеиспускания из уретры выделяется несколько капель крови. Задний острый уретрит обычно сопровождается поражением предстательной железы и придатков яичек, что значительно затягивает излечение.
При остром уретрите могут наблюдаться общие явления - лихорадка, бессонница, потеря аппетита, чувство общей разбитости, что объясняется всасыванием в организм токсинов, выделяемых гонококками.
Хроническая гонорея. Острый гонорейный уретрит при недостаточном и неаккуратном лечении, при несоблюдении соответствующего режима, а иногда вследствие пониженной сопротивляемости организма может перейти в хроническую стадию. В основе хронической гонореи лежат воспалительные изменения слизистой оболочки мочеиспускательного канала, вызывающие то разлитые, то очаговые утолщения последней. Эти утолщения вначале мягкие, затем уплотняются, как рубцовая ткань, и служат впоследствии причиной сужений канала.
Хронический уретрит в ряде случаев развивается без особых субъективных и объективных признаков, и только заражение больным другого лица заставляет предположить заболевание. В других случаях хронический уретрит, особенно в передней части уретры, проявляется болезненностью при мочеиспускании и очень скудными выделениями по утрам.
При хроническом уретрите всего мочеиспускательного канала больные нередко жалуются на жжение в конце мочеиспускания, учащение позывов, тупые боли в промежности, ослабление половой возбудимости. При значительном сужении могут быть жалобы на узкую струю мочи, продолжительное мочеиспускание и на то, что после окончания мочеиспускания моча еще продолжает выделяться каплями.
При употреблении спиртных напитков, после половых сношений, посещения горячей бани хронический уретрит, чаще протекающий вяло, может обостряться.
Наиболее частые осложнения гонореи у мужчин следующие. Простатит - воспаление предстательной железы. Наблюдается в острой и хронической форме. Различают катаральную, фолликулярную и паренхиматозную формы острого простатита. Катаральный простатит или бессимптомен, или имеется безболезненное учащение мочеиспускания, особенно ночью. При обследовании пальцем через прямую кишку вся железа или отдельные ее дольки болезненны и отечны.
При фолликулярной форме ночное мочеиспускание всегда учащено, моча или мутна в обеих порциях, или же во второй порции содержатся одиночные нити. При исследовании железы обнаруживаются неравномерное ее утолщение и отдельные очаги уплотнения (фолликулы).
Паренхиматозный простатит сопровождается резким повышением температуры тела, ознобом, болями в промежности, усиливающимися при дефекации и мочеиспускании. Пальпаторно железа представляется сильно увеличенной и очень болезненной. Моча отделяется малыми порциями, тонкой струей, иногда наступает полная задержка мочи; в железе образуются множественные абсцессы, которые обычно вскрываются в уретру или прямую кишку.
При хроническом простатите гонококки многие годы остаются в железе, поддерживая скрыто протекающий воспалительный процесс, который может совершенно не беспокоить больного. В других случаях больные жалуются на скудные выделения из уретры, незначительное ощущение неловкости и жара в промежности, зуда и щекотания в уретре, боли, отдающие в поясницу и мошонку. Моча мутна в обеих порциях или во второй порции содержит нити, которые иногда могут и отсутствовать. Иногда мочеиспускание учащается ночью. В дальнейшем присоединяются жалобы на половые расстройства в виде преждевременного и болезненного выбрасывания семени, утомляемость, головные боли, расстройства пищеварения и т. д.
Эпидидимит — воспаление придатка яичка — осложнение гонорейного уретрита, особенно острого, появляется на 3 - 4-й неделе острой гонореи, при хронической - в любой стадии заболевания. Обычно поражается один придаток, который увеличивается в объеме, становится весьма болезненным как в покое, так и особенно при ощупывании; появляется озноб, температура тела повышается до 39 –
40 °С, больные жалуются на резкие боли в мошонке, невозможность ходить. При эпидидимите течь из канала обычно резко уменьшается и появляется вновь после его окончания. Острая стадия продолжается 6 - 7 дней, после чего наступает постепенное улучшение. Рубцы, образующиеся в результате эпидидимита, ведут к непроходимости семявыносящего протока для сперматозоидов. При двустороннем поражении придатка в 75 % случаев у мужчин наступает бесплодие.
ГОНОРЕЯ У ЖЕНЩИН
В силу особенностей анатомического строения при гонорее у женщин поражается, как правило, не только мочевой, но одновременно и половой аппарат.
При попадании гонококка на слизистую оболочку мочеиспускательного канала возникает гнойное воспаление последнего - уретрит. Клинически он характеризуется умеренным жжением и болями (резями) при мочеиспускании, учащением его, покраснением и отечностью наружного отверстия уретры. При надавливании пальцем вдоль мочеиспускательного канала со стороны влагалища из отверстия канала выделяется капля густого гноя. Так как женский мочевой канал значительно короче и шире мужского, то субъективно ощущения выражены обычно слабее, чем у мужчин, а сам уретрит протекает более коротко, хорошо поддается лечению и даже возможно самоизлечение. Однако эти же анатомические особенности создают предпосылки для распространения воспалительного процесса из уретры на мочевой пузырь, мочеточники и почечные лоханки.
В хронической стадии гонорейного уретрита из мочеиспускательного канала обычно выделяется небольшое количество слизи: мочеиспускание порой учащено, в конце его возможны боли. В 80 % всех случаев гонореи гонококки, помимо уретры, поражают шейку матки, слизистая оболочка которой очень восприимчива к этой инфекции. При поражении шейки матки - цервиците из канала шейки истекают обильные желтовато-зеленоватые гнойные выделения (бели). Вытекая из влагалища на наружные половые органы, они действуют разъедающе и часто вызывают вульвит. Вход во влагалище при этом отекает, большие и малые губы резко гиперемированы, на коже внутренних поверхностей бедер также появляется краснота. Больные жалуются на чувство жара, зуда и болезненность. Предоставленный собственному течению, острый гонорейный цервицит через 4 - 5 недель переходит в хроническую стадию, выделения приобретают слизисто-гнойный характер, усиливаются перед менструациями и после них. Эти выделения порой бывают столь незначительными, что больные их не замечают.
Хроническая гонорея канала шейки матки может длиться годами, пока не наступают более серьезные осложнения: гонококки могут проникнуть в полость матки и вызвать ее воспаление — эндометрит. В дальнейшем гонококки из полости матки могут распространиться на трубы, яичники, брюшину, вызвать их воспаление.
Поражение матки и ее придатков плохо поддается лечению, обычно ведет к глубоким изменениям структуры органов, к образованию обширных рубцов и сращений, в результате чего возможны внематочная беременность или бесплодие. Хронические поражения придатков (труб, яичников) часто принимают столь тяжелое течение, что требуется оперативное вмешательство.
У 20 % женщин, заболевших гонореей, развивается гонорей ный бартолинит - воспаление бартолиниевых желез, заложенных в толще больших половых губ. В бартолиниевых железах в результате воспаления могут образоваться болезненные абсцессы, достигающие иногда размеров грецкого ореха.
Влагалище редко поражается гонорейным процессом. Исключением являются беременные и женщины, находящиеся в климактерическом периоде, у которых гонорейное поражение влагалища (вагинит) встречается чаще. При острых вагинитах больные жалуются на гнойные раздражающие боли, нередко с запахом: осмотр влагалища зеркалом крайне болезнен. Эта острая стадия постепенно сменяется подострой, количество белей уменьшается, они становятся серозно-гнойными. Если к этому времени основные очаги гонококковой инфекции в уретре и шейке матки излечиваются, то проходит и вагинит, в противном случае он принимает хроническое малосимптомное течение.
Как осложнение гонореи у женщин возможно воспаление прямой кишки (проктит), в большинстве случаев вследствие затекания гноя из влагалища. При проктитах больные жалуются на зуд в заднем проходе и боли при испражнениях.
Далее описаны осложнения гонореи, которые встречаются у обоих полов.
Гонорейное заболевание глаз. Наблюдается в результате переноса инфекции на конъюнктиву или роговицу руками нечистоплотного больного, страдающего гонореей половых органов. Начавшись с конъюнктивита, процесс может перейти на роговицу, на которой возникают изъязвления. После заживления язвы остается ее помутнение
(бельмо), что, естественно, снижает зрение. В тяжелых случаях может наступить прободение роговицы и в результате этого полная слепота. Особое значение имеет гонорейное заболевание глаз у новорожденного, который заболевает во время родов при прохождении головки через родовые пути больной матери.
Гонорейный артрит. Поражается сразу несколько суставов, реже один. У мужчин обычно воспаляются коленные суставы, у женщин - локтевые и кистевые. Появляются припухлость и болезненность сустава только при движениях, повышается температура тела. При отсутствии лечения постепенно развивается тугоподвижность сустава, вплоть до анкилоза.
Поражение других органов. В результате поступления гонококков в кровь они могут быть занесены током крови в другие органы, например сердце, и вызвать там воспаление, что может привести к пороку сердца.
ГОНОРЕЯ У ДЕТЕЙ
Заражение, особенно у девочек, происходит, как правило, внеполовым путем от больных родителей. При гонорее у девочек поражаются главным образом наружные половые органы (вульва) и влагалище; одновременно в процесс вовлекаются уретра и прямая кишка. Вследствие недоразвития труб и яичников эти отделы поражаются редко, и наоборот, шейка матки и слизистая оболочка полости матки — довольно часто.
При острой гонорее вульва резко гиперемирована, отечна, иногда эрозирована, покрыта гнойным налетом, из влагалища стекают обильные гнойные выделения. Наружное отверстие мочеиспускательного канала отечно, в нем нередко видна капля гноя; кожа промежности красная. Больные жалуются на зуд и боли при мочеиспускании и дефекации. В подострой стадии все эти явления выражены слабее, в хронической они могут совершенно отсутствовать, лишь иногда у входа во влагалище видны мелкие красные пятна и небольшие слизисто-гнойные выделения.
Гонорея у девочек имеет тенденцию к затяжному течению с частыми рецидивами болезни. Течение гонореи у мальчиков значительно благоприятнее, чем у мужчин; болезнь ограничивается обычно передней уретрой и не переходит на половые железы.
Диагностика: микроскопичекое исследование мазков из половых органов спонтанных, после массажа, после провокаций; серодиагностика, бактериальная диагностика. Мазки готовят как мазки крови по всей поверхности стекла
Окраска:
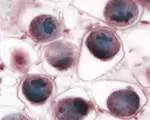
Метиленовым синим, эозином и метиленовым синим, бриллиантовым зеленым, по Граму.
Критерий окраски по Граму: гонококки Г «отрицательные» (оранжево-красные), ядра
лейкоцитов в фиолетовый цвет, цитоплазма - оранжево-красная.
Окраска метиленовым синим: в мазке характерно:
• Обилие лейкоцитов - гранулоциты
• Наличие лизированных клеток
• Могут быть трихомонады, отсутствие флоры, характерной для уретры ( на 4 см
заселена флорой, а затем стерильна - у мужчин)
• Кокки диплококки, кофейные зерна расположены попарно внутренней частью к друг
другу в шахматном порядке интенсивно окрашены в синий цвет
• Располагаются внутри и внеклеточно
• Эпителий цилиндрический сохраняет свою форму
Заключение: обнаружен Грамм отрицательный. диплококк, расположенный внутри или внеклеточно.
!!! в случае, если диплококки морфологически не похожи на гонококки, подозревается
вялотекущая или хроническая форма.
Культуральная диагностика (пр. № 936 от 1985г) использовалась для подтверждения диагноза гонорея, однако в настоящее время не является основной, т.к. затратна по времени и достаточно дорога.
Метод провокации - искусственное создание условий обострения заболевания:
Используют гонорейную вакцину, или назначают пирогенные средства - пирогенал или продигеозан, они повышают температуру и тяжело переносятся, поэтому провокацию
проводят в условиях стационара. Делают 4 инъекции, если появились выделения, исследуют их, если нет выделений делают соскоб на глубине более 4 см. мазок берут трехкратно через 1, 2, 3 дня, красят и исследуют.
Серодиагностика - обнаружение Ат, выделяющихся в ответ на антигены гонококков.
& 5 МИКОПЛАЗМЕННАЯ ИНФЕКЦИЯ ЧЕЛОВЕКА.
Микробиологическое обследование женской половой сферы представляет определенные трудности, т.к. нижние отделы половых путей в норме содержат разнообразную микрофлору, меняющуюся в различные возрастные периоды жизни женщины.
Влагалище новорожденных заселяют молочнокислые бактерии, но постепенно они вытесняются кокковой группой (стафилококки), которая остается характерной до наступления полового созревания.
В менопаузе вновь доминируют микроорганизмы кокковой группы.
В репродуктивном возрасте в составе микрофлоры преобладают аэробные, молочнокислые бактерии (доминирует группа палочки Дедерлейна) в ассоциации с другими сапрофитами. Встречаются следующие виды и роды: лактобактерии, пептококки, пептострептококки, каринобактерии, стафилококки и др.
Количество аэробов составляет около 108- 109 микробных клеток на 1 г вагинального секрета. Кроме того, у многих здоровых женщин во влагалище можно обнаружить следующие условно-патогенные микроорганизмы, в норме обитающие в кишечнике или в других областях тела: кишечную палочку, стрептококки, золотистые стафилококки, гарднереллы, клебсиелы, клостридии, кандиды, микоплазмы.
В процессе родов количество микроорганизмов во влагалище резко уменьшается, происходит самоочищение родовых путей. В первые 2-3 дня послеродового периода значительно нарастает число бактерий условно-патогенной группы (условия для жизнедеятельности молочнокислых бактерий отсутствуют). В лохиях обнаруживают в большом количестве эпидермальный стафилококк, эшерихии и другие энтеробактерии, микоплазмы, бактероиды, аэробные и анаэробные стрептококки. Постоянно, но не в большом количестве эти микроорганизмы обнаруживают и в полости матки. Содержание цервикального канала, в норме стерильно, лишь у наружного зева в слизисто-гнойной пробке в небольшом количестве могут быть обнаружены микроорганизмы (преимущественно молочнокислые бактерии), как результат обсеменения микрофлорой верхней трети влагалища. Полость матки и придатки в норме стерильны.
По данным ВОЗ микоплазменная инфекция мочеполовых органов является одной из причин постгонорейных инфекций, т.к. будучи часто ассоциирована с гонококками, она выявляется более чем в половине случаев, обуславливая патологию не только нижнего отдела мочеполового тракта, но и становясь восходящей инфекцией тазовых органов.
Род микроорганизмов под общим названием "Микоплазмы" включает более 40 видов, 4 из которых являются патогенными для человека. Средой обитания различных штаммов микоплазм являются слизистые оболочки мочеполовых органов, где они адсорбируются на поверхности клеток. На основании свойства ферментировать уреазу Т-штаммы микоплазм, выделенные от людей, и низших животных, отнесены в отдельный род уреплазма уреалитикум.
Уреплазма уреалитикум очень мелкие грамотрицательные коккобацилярные микроорганизмы (0,3 мкм в диаметре). Размёры колоний от 20 до 2000 мкм (смотрят под световым микроскопом на плотных питательных средах). Малоустойчивы к высокой температуре - инактивируются нагреванием в течение 10 - ЗО минут при 60 градусах. Очень устойчивы к действию низких температур. Часто сочетаются с гонококковой, трихомонадной, хламидийной , аэробно-анаэробной инфекцией.
Симптомы заболевания характеризуются проявлениями ведущей инфекции, а микоплазмы, присутствуя в гениталиях, как кемменсалы присоединяются к воспалениям обусловленными другими микроорганизмами. Описаны случаи и патологии микплазмоза, как моноинфекции. Этиоглогическая роль микоплазм установлена при патологии различных мочеполовых органов в виде уретритов, простатитов, эпидемитов, кольпитов, вульвовагинитов, эндоцервицитов, овофоритов.
Возбудитель выявлен также при сепсисе, абсцессе мозга, гломерулонефритах, развитии привычного невынашивания беременности, мертворождений плода и бесплодии. Проявление патогенного действия микоплазм на организм человека связано с уникальными биологическими свойствами этих микроорганизмов:
1) малые размеры клетки;
2) малый геном (примерно 1/6 часть генома Е.coli);
3) отсутствие клеточной стенки
4) сходство строения клеточной мембраны с мембраной клеток организма хозяина
|
|
5) неспособность к синтезу определенных веществ делает микоплазмы
малоинвазивными и определяет их способность вегетировать на поверхности эпителиальных клеток без явных признаков заболевания.
В виду перечисленных свойств микоплазм объясняется своеобразие
микоплазменных инфекций, протекающих преимущественно латентно,
бессимптомно или со скудной симптоматикой.
По классификации Ировец картину микробиоценоза влагалища оценивают при микроскопическом исследовании мазков и выделяют 6 степеней чистоты влагалища (по наличию и количеству в препарате клеток слущенного эпителия, лейкоцитов, лактобацилл, присутствию смешанной флоры, а также по наличию морфологически типичных возбудителей). Согласно этому подходу картина I и II типа характерна для нормальной физиологической, наблюдаемой у здоровой женщины репродуктивного возраста. Для II и II - III типа характерны негнойные выделения из влагалища. Гноевидные выделения с большим количеством лейкоцитов и разнообразных морфологических форм бактерий (смешанная флора) - свойственны картине III типа. Для IV типа характерно присутствие грам-отрицательных типично расположенных диплококков (гонококков), для картины V типа - трихомонад, VI - почкующихся форм и псевдомицелия дрожжеподобных грибов.
Микоплазмы не определяются при бактериоскопии влагалищных мазков в световом микроскопе из-за мелких размеров. Они обнаруживаются другими методами: культуральным, полимеразной цепной реакции;
иммунологическими, ДНК-зондирования;
Микоплазмы, в той или иной степени, являются участниками всех типов
влагалищных микробиоценозов. Они могут встречаться и среди представителей нормальной микрофлоры, не оказывая существенного влияния на общую физиологическую картину биоценоза влагалища (I и I – II степеней).
Значительно чаще колонизация влагалища микоплазмами наблюдается при II, III, и II - III типах биоценоза, т.е. при нарастании представителей потенциально патогенной микрофлоры. Самый высокий процент выделения микоплазм (49, 3%) отмечен при переходной картине II-III влагалищного биоценоза, что, как правило, соответствует картине так называемого бактериального вагиноза. При гонорее, трихомониазе и влагалищном микозе, генитальные микоплазмы обнаруживаются реже.
Нарушение гомеостаза системы создает условия для изменения поведения условно-патогенных микроорганизмов, проявления патогенных свойств, приводящее к соответствующим клиническим проявлениям. Поэтому рекомендуется проводить сопоставление результатов микробиологических исследований (картин биоценоза и выделения возбудителей), обращая особое внимание на наличие генитальных микоплазм при картинах II - III и последующих, которые требуют медикаментозной коррекции. Присутствие микоплазм во влагалище при картине I и I – II такой коррекции не требует.
Среди врачей существует выраженная тенденция оценивать микоплазмы в качестве возбудителей заболевания. У женщин к их числу относят вагинит, цервицит, эндометрит, сальпингит, бесплодие, хориоамнионит, спонтанные аборты, воспалительные заболевания тазовых органов (ВЗОМТ). Однако при этих состояниях обнаруживаются и другие возбудители. Остается неясным, имеется ли здесь смешанная инфекция или же только бактериальная, при которой микоплазмы являются комменсалами. Существует модель, при которой результаты микробиологических исследований трактуют однозначно (выделены гонококки - у больной - гонорея, выделены микоплазмы - значит микоплазмоз и т.д.), не учитывая сложные переходы от колонизации к инфекции.
Поиски объективных критериев, которые могли бы свидетельствовать о патогенном действии микоплазм, привели к необходимости использовать количественные критерии, т.е. определение пороговых концентраций микоплазм в клинической пробе. Лишь массивный рост колоний микоплазм в клинической пробе больше 104 КОЕ/г следует принимать во внимание, учитывая невысокие патогенные потенции как микоплазм так и уреплазм .
Вторым важным показателем является оценка ответной реакции организма путем образования антител. Четырехкратное возрастание титра антител в динамике заболевания свидетельствует об инфекционном процессе, обусловленном микоплазмами. Такая тенденция, как правило, наблюдается при генерализованных процессах - послеродовой бактериемии, сепсисе, послеабортных осложнениях, связанных с микоплазмами. При хронических, особенно локальных процессах, отчетливой сероконверсии не наблюдается.
Этиологический диагноз восходящей урогенитальной инфекции (т.е. от полости матки и выше) не должен основываться на исследовании материала из шейки матки и влагалища. Микробиологически рекомендуется исследовать содержимое труб, дугласова пространства, полости матки. При этом целесообразно одновременно проводить гистологическое и микробиологическое исследование биоптата. Таким образом, было показано существование очагового эндометрита и сальпингита микоплазменной этиологии. Это внесло ясность в патогенез спонтанных абортов и неразвивающейся беременности вследствие микоплазменного поражения эндометрия. Аспирационный синдром, интерстициальная пневмония, фуникулит, кардиопатия описаны как микоплазменные поражения плода. Кроме этого менингит, энцефалит, абсцесс мозга и кожи, некроз кожи, конъюнктивит, пневмония, септицемия, снижение массы тела при рождении. Все эти заболевания имеют место у недоношенных детей с очень малой массой тела - до 1000 г, что обусловлено не столько патогенными свойствами возбудителя, а минимальными защитными силами организма ребенка.
Среди доношенных детей и недоношенных с массой тела больше 2000 г микоплазменные заболевания встречаются относительно редко. При этом из носоглотки и наружных гениталий могут быть выделены культуры микоплазм. полученные в родах от матери, но отождествлять это с микробиологическим подтверждением заболевания не следует.
У мужчин микоплазмы вызывают негонококковый уретрит, пиелонефрит, раневые нагноения, прокто-сигмоидит, простатит, бесплодие. Данные по формированию мужского бесплодия весьма разноречивы. С одной стороны, показана абсорбция микоплазм и деформация сперматозоидов в эякуляте, содержащем микоплазмы. С другой стороны - при внесении в эякулят этих микроорганизмов форма и функция сперматозоидов не изменяются.
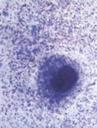
Микоплазма.
Контрольные вопросы:
1. Классификация и пути передачи венерических и невенерических ЗППП.
2. Характер локализации патологического процесса.
3. Методы и приемы лабораторной диагностики.
4. Изучение морфологии возбудителей различных ЗППП.
5. Микроскопическое исследование выделений из мочеполовых органов при урогенитальных инфекциях.
6. Особенности микроскопии нативных и окрашенных препаратов.
ИНФОРМАЦИОННАЯ ЧАСТЬ:
Литература
Основная:
1. Камышников, В.С. Справочник по клинико-биохимическим исследованиям и лабораторной диагностике / В. С. Камышников. – М.: МЕДпресс-информ., 2009. – 896 с.
2. Клиническая лабораторная аналитика: в 5 томах / под ред. В.В.Меньшикова. – М: Агат-Мед. – 2002.
3. Маршал, В.Дж. Клиническая биохимия / – М.- С.Пб.: «Издательство БИНОМ» – «Невский диалект», 1999. –368 с.
4. Назаренко, Г.И. Клиническая оценка результатов лабораторных исследований / – М.: Медицина, 2000. – 544 с.
5. Окороков, А.Н. Диагностика болезней внутренних органов / А.Н.Окороков – М.: Медицинская литература, 2000-2001 г.г. в 4 т.
Дополнительная:
6. Долгов, В.В. Лабораторная диагностика нарушений обмена минералов и заболеваний костей / –М.: РМАПО, 1998.– 60 с.
7. Долгов, В.В. Обеспечение качества в лабораторной медицине / – М.:РМАПО, 1997. – 90 с.
8. Камышников, В.С. Методы клинических лабораторных исследований / Мн.: Белорусская наука, 2002. – 776 с.
9. Кишкун, А.А. Руководство по лабораторным методам диагностики – М.: ГЭОТАР-МЕД., 2007. – 780 с.
10. Комаров, Ф.И. Биохимические исследования в клинике / – Элиста: АПП Джангар, 1999. – 250 с.
11. Кэттайл, В.М. Патофизиология эндокринной системы / – М.–СПб.: Невский Диалект, 2001. - 335 с.
12. Меньшиков, В.В. Обеспечение качества лабораторных исследований / – М.: Лабинформ, 1999. - 320 с.
13. Морозова, В.Т. Мочевые синдромы: лабораторная диагностика / – М.: РМАПО, 2000. - 96 с.
14. Никулин, Б.А. Пособие по клинической биохимии / Б.А. Никулин.
М.: ГЭОТАР-МЕД., 2007. – 254 с.
15. Ткачук, В. А. Клиническая биохимия / – М.: ГЭОТАР-МЕД., 2004. – 512 с.
16. Цыганенко, А.Я. Клиническая биохимия: учебное пособие / – М.:
Триада, 2002. – 502 с.
17. Цылко, Т.Ф. Диагностика заболеваний по анализам крови и мочи / – Ростов на Дону: «Феникс», 2006.
18. Шейман, Дж. А. Патофизиология почки / – М.–СПб.: Невский Диалект, 2002. - 158 с.
19. Шиффман Ф. Дж. Патофизиология крови – М.–СПб.: Невский Диалект,
2000. - 448 с.
ГБОУ СПО «Медицинский колледж № 2, Волгоград».
Дата: 2019-12-10, просмотров: 443.