Дифференциальная диагностика проводится со следующими заболеваниями:
1.Заболевания, вызывающие перитонит (острый аппендицит, острый холецистит, панкреатит, кишечная непроходимость и т.д.).
2.Заболевания, симулирующие картину перфоративной язвы, но не осложняющиеся перитонитом (диафрагмальный плеврит, пневмония, печеночная и почечная колика, инфаркт миокарда и др.).
Для дифференциальной диагностики обязательны рентгенологическое, УЗИ и гастроскопическое исследования.
Лечение перфоративной язвы
1.Ушивание (у молодых людей, при "немых" и острых язвах, при повышенном операционном риске, обусловленном возрастом, тяжелыми сопутствующими заболеваниями, при гнойном разлитом перитоните).
2.Резекция желудка (при перфорации больших каллезных язв желудка и подозрении на их малигнизацию) – типа Джонсон I, III.
3.Стволовая ваготомия с иссечением язвы и пилоропластикой (при дуоденальной язве), иногда Джонсон II, III.
4.Селективная проксимальная ваготомия с иссечением язвы и пилоропластикой – у молодых лиц с язвенным анамнезом при отсутствии разлитого перитонита – при дуоденальных язвах, иногда желудочных – Джонсон II, III.
5.СПВ + ушивание язвы. При отсутствии разлитого перитонита, стеноза у сохранных больных.
Кровоточащая язва желудка и 12-перстной кишки
Классификация желудочно-кишечных кровотечений
По происхождению:
1.Язвенные кровотечения (53%)
2.Неязвенные кровотечения (46%) - опухоли желудка (17%), эрозивный гастрит ([13%), варикозно расширенные вены пищевода (7%), геморрой (3%), эрозии кишечника (1,7%), гипертония (1,3%), синдром Меллори-Вейса (0,1%), полипы (0,1%), болезнь Ослера (0,05%), рак толстой кишки, НЯК, и другие.
По интенсивности.
1. Явные
2. Скрытые
По степени тяжести кровапотери. (легкая, средняя, тяжелая).
| Показатели | Степень тяжести кровопотери | ||
| Легкая | Средняя | Тяжелая | |
| 1. Количество эритроцитов | 3,5 млн. | 2,5 - 3,5 млн. | 2,5 млн. |
| 2. Уровень гемоглобина | 100 г/л | 80 - 100 г/л | 80 г/л |
| З. Гематокрит | 30% | 25 - 30 % | 25% |
| 4. Частота пульса | до 80 в мин. | 80 - 100 в мин. | выше 100 |
| 5. Артериальное давление | выше 110 | 100-110 | ниже 100 |
| 6. Дефицит ГО | до 20% | 20-30% | 30% и > |
Клиника желудочно-кишечных кровотечений
1. Слабость.
2. Головокружение.
3. Тошнота.
4. Рвота типа "кофейной гущи".
5. Мелена.
6. Бледность.
7. Холодный липкий пот.
8. Тахикардия.
9. Гиповолемия.
10. Падение гемоглобина.
11 .Снижение уд. веса крови.
12. Уменьшение гематокрита.
13. Падение глобулярного объема крови (ГО).
Определяют дефицит объема крови с помощью шокового индекса. При кровотечении и дегитратации для определения дефицита объема жидкости (крови), циркулирующей в сосудистом русле, можно ориентироваться на шоковый индекс Алговера (Л):
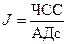 ,
,
где АДс - систолическое артериальное давление.
В норме этот показатель составляет 0,5. Потери объема циркулирующей жидкости до 30% повышают шоковый индекс до 1, при этом показатели ЧСС и систолического АД около 100. При выраженной картине шока (ЧСС - 120 в 1 мин и систолическое АД - около 80 мм.рт.ст.) показатель шокового индекса повышается до 1,5, что свидетельствует об опасности для жизни больного. Шоковый индекс, равный 2 (ЧСС - 140 в 1 мин, систолическое АД - 70 мм. рт. ст.), соответствует уменьшению объема циркулирующей жидкости на 70%.
Консервативное лечение
1.Строгий постельный режим, холод на живот
2.Диета Мейленграхта
3.Прием антацидов
4.Гемостатическая терапия (аминокапроновая кислота, переливание крови и кровезаменителей, викасол, хлористый кальций и др.)
5.Противоязвенная терапия. Денол, блокаторы Н2 рецепторов гистамина, эрадикация Helicobacter Pylori.
6.Лечебная эндоскопия.
Оперативное лечение проводится при продолжающемся средней степени тяжести или профузном кровотечении. При этом выполняется или резекция желудка, или ваготомия с прошиванием кровоточащего сосуда в язве и пилоропластикой в зависимости от локализации язвы.
Причины безуспешности консервативного лечения язвенной болезни
· Неправильное лечение (кратковременное пребывание в стационаре, неполноценное лечение, отсутствие поддерживающей терапии).
· Несоблюдение больным рекомендаций врача (нарушение диеты, курение, нарушение режима труда и т.д.)
· Наличие осложнений, затрудняющих заживление язвы, например, стеноза.
· Язва является симптомом другого заболевания (гормонопродуци-рующие опухоли и др.).
Показания к операции
1. Абсолютные (перфорация язвы, профузное кровотечение, малигнизация язвы, стеноз привратника).
2. Относительные: безуспешность консервативного лечения (для язвы желудка - 3 месяца, дуоденальной - до двух лет), каллезные и пенетри-рующие язвы, язвы больших размеров, множественные язвы в сочетании с высокой кислотностью, повторные кровотечения.
Принципы хирургического лечения
1. Устранение кислотно-пептического фактора.
2. Удаление язвы - источника осложнений (при язве желудка).
3. Улучшение эвакуации из желудка.
4. В дальнейшем санация желудка от Helicobacter Pylori.
Виды операций
1. Резекция желудка.
2. Стволовая ваготомия + дренирующая операция.
3. Ваготомия + антрумрезекция.
4. Селективная проксимальная ваготомия с дренирующей операцией или без нее.
5. Лапароскопические операции.
Язва желудка
1.Экономная резекция желудка по Бильрот-I.
2.Резекция 1/2 - 2/3 желудка по Бильрот-I или Бильрот-II.
3.Селективная проксимальная ваготомия с иссечением язвы и пилоропластикой (при II и III типах по Джонсону).
Язва 12-нерстной кишки
1.Селективная проксимальная ваготомия без дренирующей желудок операции (при заживающей язве и отсутствии стеноза).
2.Ваготомия (селективная, проксимальная, стволовая) с пилоропластикой (по Финнею или Микуличу) или гастродуоденоанастомозом по Джабулею.
3.Ваготомия в сочетании с резекцией антрального отдела желудка (при* рецидивах язвы) применяется редко.
4.Резекция 2/3 - 3/4 по Бильрот I или II (нежелательный вариант).
Дата: 2019-11-01, просмотров: 342.