Основная цель лабораторного диагноза - возможно быстрее подтвердить или исключить опасность заражения бешенством человека, укушенного (или ослюненного) животным. Поэтому лабораторному исследованию подвергается аутопсийный материал (мозг, слюнные железы), полученный от животного, нанесшего укус. Домашних животных без признаков бешенства помещают на 10 дней в карантин. Иногда у них исследуют слюну.
Лабораторный диагноз бешенства у человека, как правило, устанавливается посмертно. Исследуемые материалы: аммонов рог, мозжечок, продолговатый мозг, слюнные железы и др.
Для прижизненного диагноза исследуют слюну, спинномозговую жидкость, слезную жидкость, сыворотку крови, биоптаты кожи, отпечатки роговицы. Применяют вирусоскопический, иммунофлюоресцентный, вирусологический и серологический методы лабораторной диагностики. Вся работа с возбудителем бешенства и инфицированными животными проводится с соблюдением режима, установленного для возбудителей особо опасных инфекций.
Вирусоскопический (микроскопический) метод диагностики. Применяется для постмортального исследования. Этот метод заключается в выявлении в нейронах аммонова рога (где наблюдается наиболее высокая концентрация вируса), зрительных бугров, мозжечка и коры головного мозга, а также в нейронах спинного мозга и подчелюстных слюнных железах телец Бабеша-Негри: эти цитоплазматические включения, содержащие РНП вируса, имеют овальную или округлую форму и размеры 1,0-15 мкм. Их можно обнаружить уже во время последних 3-4 дней инкубационного периода. Используют окраску по Муромцеву, по Туревичу или по Манну.
Иммунофлюоресцентный метод. Применяется для прижизненной и посмертной диагностики бешенства: с помощью прямой иммунофлюоресценции возможно обнаружить антигены возбудителя и включения Бабеша-Негри в отпечатках роговицы, биоптатах кожи больного, постмортально - в тканях мозга и подчелюстных желез. Этот метод занимает лишь несколько часов и является экспресс-методом. Для типирования вируса бешенства применяют моноклональные антитела.
7. Особенности вирусологического метода диагностики (культивирование, индикация, идентификация вируса)
Вирусологический метод. Вирус выделяют прижизненно из слюны, слезной и цереброспинальной жидкости путем интрацеребрального заражения новорожденных мышей. При бешенстве мыши-сосунки гибнут через 6-7 дней. Для идентификации ставят реакцию нейтрализации с антирабическим и нормальным иммуноглобулином на мышах. Серологический метод подтверждает бешенство в случае увеличения титра антирабических антител в четыре и более раза в парных сыворотках или в серии проб сыворотки в ИФА или РИА.
Противовирусный иммунитет
Человек относительно устойчив к бешенству: при укусах бешеным волком заболевают около 50% не привитых людей, а бешеной собакой – около 30%. Постинфекционный иммунитет не изучен, так как больной обычно погибает. Введение людям, укушенным бешеным животным, инактивированной антирабической вакцины вызывает выработку антител, интерферонов и активацию клеточного иммунитета.
Сспецифическая профилактика
Основана на экстренной вакцинации людей, укушенных, ослюненных, оцарапанных любыми животными, а также тех лиц, которые участвовали в снятии шкур, разделке туш или вскрытии павших от бешенства или больных животных. График иммунизации составляется в зависимости от категории повреждения и локализации укусов.
Обязательно должна проводиться ежегодная профилактическая иммунизация домашних животных, в первую очередь собак.
Для лечебно-профилактической иммунизации человека в настоящее время применяются концентрированные культуральные инактивированные вакцины как отечественные, так и зарубежные, например: «РАБИ-ВАК-Внуково-32» (Россия); «КОКАВ» (Россия); «Рабипур» (Германия).
Часто пострадавшим одновременно вводят антирабическую вакцину и антирабический иммуноглобулин из сыворотки крови лошадей или человека отечественного или зарубежного производства. Антирабический иммуноглобулин применяют с целью создания антитоксического пассивного иммунитета.
Этапы экстренной профилактики:
1. Местная хирургическая обработка раны
2. Введение антирабической вакцины
3. Введение в область раны антирабического иммуноглобулина
Этиотропное лечение
После появления клинических симптомов заболевания специфическое лечение малоэффективно, поэтому проводят симптоматическое лечение для облегчения страданий больного.
Везикулярный стоматит
Вирус везикулярного стоматита - РНК-содержащий вирус, относится к семейству Rhabdoviride, роду Vesiculovirus. Вызывает инфекционную болезнь животных (домашний скот и др.). Иногда поражает человека в виде гриппоподобной инфекции. Характеризуется везикулярными высыпаниями на слизистой оболочке рта, гортани, языка, кожи. Вирус индуцирует интенсивное образование интерферона и высокочувствителен к нему. Растет на культуре клеток, вызывая ЦПД и образование бляшек. Относится к арбовирусам, поскольку переносится комарами.
Морфология. Вирусы имеют бациллярную с закругленными с обеих сторон концами форму (130-300 нм), оболочку, однонитевую линейную минус РНК. Симметрия капсида спиральная. Содержат транскриптазу. Репликация в цитоплазме; выход из клетки почкованием через внутрицитоплазматическую и плазматическую мембраны.
Возбудитель выделяют из везикул на культуре клеток и курином эмбрионе. Идентификация вируса везикулярного стоматита проводится с помощью РИФ, РСК, ИФА.
Специфическая профилактика не разработана.
Лечение симптоматическое.
III. План практической работы
1. Нарисовать схемы микробиологической диагностики энтеровирусных инфекций (полиомиелита, Коксаки-инфекции) – см. базовый текст.
2. Учесть РСК в серодиагностике Коксаки-инфекции
Метод диагностики: серологический
Компоненты: исследуемая сыворотка больного человека (в которой ищут антитела к вирусу Коксаки), Коксаки диагностикум (взвесь убитых вирусов), система комплемента в рабочей дозе и гемолитическая система (состоящая из гемолитической сыворотки, антител кролика, и эритроцитов барана).
Постановка: в рабочую пробирку вносят исследуемую сыворотку больного человека, Коксаки диагностикум и систему комплемента в рабочей дозе. Инкубация в течение 30 минут при температуре 37 °C. Далее в рабочую пробирку добавляют гемолитическую систему. Инкубация в течение 30 минут при температуре 37 °C.
Учет: Положительная реакция «+» – пробирка с ровным осадком в виде «красной пуговки» (Коксаки вирус и антитело образуют иммунный комплекс, к которому через Fс-фрагмент антител присоединяется комплемент (С), т.е. происходит связывание комплемента комплексом антиген — антитело. При добавлении гемолитической системы гемолиз сенсибилизированных антителами эритроцитов не произойдет, т.к. комплемент весь израсходован на формирование первоначального иммунного комплекса). Отрицательная реакция «-» – пробирка равномерно красного цвета - гемолиз эритроцитов (если антиген и антитело не соответствуют друг другу, т.е. в исследуемом образце нет антител, комплемент остается свободным и присоединится к комплексу эритроцит — антиэритроцитарное антитело, вызывая гемолиз).
Заключение: Исследуемая сыворотка содержит антитела к Коксаки вирусу.
3. Учесть и зарисовать ЦПД вирусов полиомиелита в клетках культуры ткани.
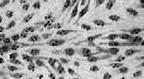
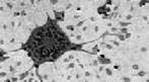
Рис. 20 Культура клеток Рис. 21 ЦПД вируса
ЦПД - видимые в световом микроскопе морфологические изменения клеток (вплоть до их отторжения от стекла), возникающие в результате внутриклеточной репродукции вирусов
4. Учесть и обосновать заключение по РН с учетом по цветной пробе в диагностике полиомиелита
Метод диагностики: вирусологический
Компоненты: вирусологический исследуемый материал, типоспецифические полиомиелитные сыворотки (содержащие антитела к вирусу полиомиелита типа 1, 2, 3), культура клеток в питательной среде №199 с индикатором pH среды.
Постановка: Вирусологический материал смешивается с соответствующими типоспецифическими полиомиелитными сыворотками в 3-х пробирках. Оставляют на 1 час при комнатной температуре. Смесь вирус + сыворотка и новая питательная среда для клеток культуры ткани (199) в соотношении 1:10 вносятся в пробирку с клетками культуры ткани, из которой была удалена старая питательная среда желтого цвета. Инкубация в течение 4-9 дней при температуре 37 °C.
Учет: Положительная реакция «+»– пробирка с желтой средой (вирус нейтрализовался типоспецифической сывороткой, а клетки остались жизнеспособными, вырабатывающими кислые продукты метаболизма, изменяющие pH среды в кислую сторону, при этом цвет жидкости меняется с красного на желтый). Отрицательная реакция «-»- пробирка с красной средой (реакции нейтрализации не произошло).
Заключение: Вирусологический материал содержит вирус полиомиелита типа I (пример).
5. Зарисовать тельца Бабеша-Негри (по таблице)
 Вирус культивируют путем внутримозгового заражения лабораторных животных (кроликов, белых мышей, крыс, хомячков, морских свинок, овец и др.) и в культуре клеток: почек хомячка; нейробластомы мыши; фибробластов человека, куриного эмбриона; Vero-клетки почки обезьяны и др. В нейронах головного мозга, зараженных животных образуются цитоплазматические включения, содержащие антигены вируса. Эти включения впервые были описаны В.Бабешом (1892г.) и А.Негри (1903г.) и названы тельцами Бабеша-Негри (эозинофильные включения вируса овальной формы размером 1-15 мкм, состоящие из вирусного рибонуклеопротеина).
Вирус культивируют путем внутримозгового заражения лабораторных животных (кроликов, белых мышей, крыс, хомячков, морских свинок, овец и др.) и в культуре клеток: почек хомячка; нейробластомы мыши; фибробластов человека, куриного эмбриона; Vero-клетки почки обезьяны и др. В нейронах головного мозга, зараженных животных образуются цитоплазматические включения, содержащие антигены вируса. Эти включения впервые были описаны В.Бабешом (1892г.) и А.Негри (1903г.) и названы тельцами Бабеша-Негри (эозинофильные включения вируса овальной формы размером 1-15 мкм, состоящие из вирусного рибонуклеопротеина).
Рис. 22 Тельца Бабеша-Негри
IV. Примеры ситуационных задач
Ситуационная задача № 1:
На человека в лесу напала собака и укусила его в лицо. Через несколько дней появились гидрофобия. В стационаре поставили предварительный диагноз: "Бешенство»
1. Для создания активного противовирусного иммунитета необходимо предпринять:
1. Перорально назначить арбидол
2. Перорально назначить ремантадин
3. Введение антирабической вакцины
4. Введение в область раны антирабического иммуноглобулина
5. Перорально назначить тетрациклин
3. Назовите механизмы передачи бешенства:
1. Контактный - при укусе больными животными
2. Контактный - при ослюнении раны
3. Алиментарный
4. Водный
5. Парентеральный
4. В чем заключается этиотропное лечение бешенства:
1. Введение антирабического иммуноглобулина
2. Введение антирабической вакцины
3. Специфическое лечение малоэффективно
4. Проводят симптоматическое лечение
5. Парентеральное введение антибиотиков
Дата: 2019-07-24, просмотров: 373.