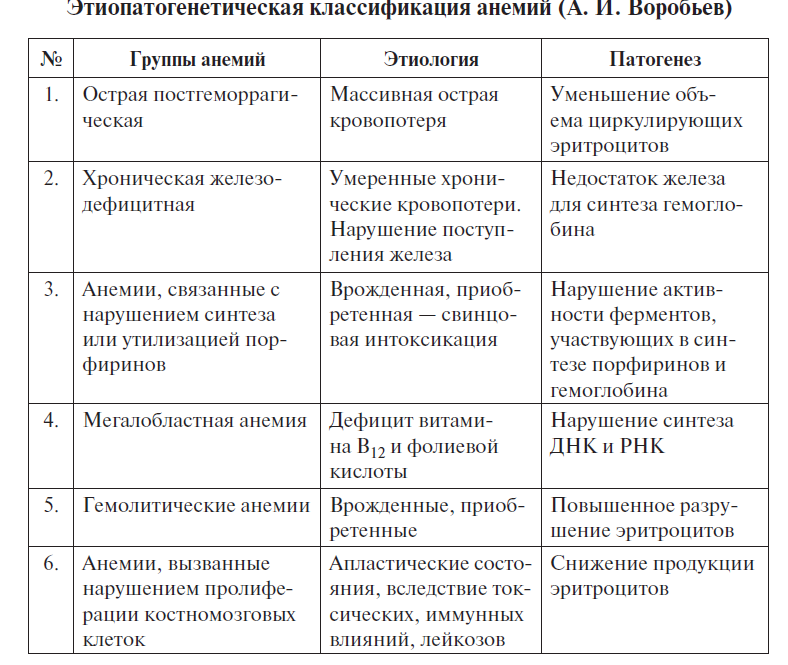
Диф диагноз по лабораторным показателям:
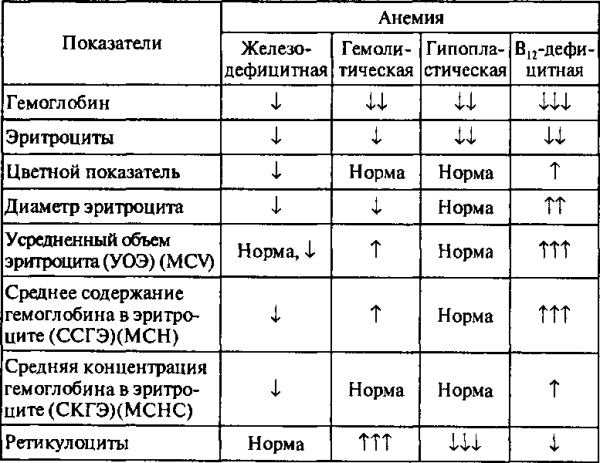
Ниже смотрите схему диф.диагноза
Анемия — состояние, характеризующееся уменьшением количества эритроцитов и (или) снижением содержания гемоглобина в единице объема крови. В соответствии с критериями, принятыми
ВОЗ, диагноз анемии устанавливается при снижении гемоглобина до 110 г/л и ниже.
По цветовому показателю:
1. Гипохромные (железодефицитные).
2. Гиперхромные (В12 и фолиеводефицитные).
3. Нормохромные (при хронических воспалительных заболеваниях и др.).
По уровню регенерации (уровень ретикулоцитов):
1. Гипорегенераторные.
2. Норморегенераторные.
3. Гиперрегенераторные.
По степени тяжести, в зависимости от уровня гемоглобина (Hb):
– легкая — Hb > 90 г/л;
– средняя — Hb 70–90 г/л;
– тяжелая — Hb < 70 г/л.
Диагностика
Для диагностики анемии необходимо:
– клинический развернутый анализ крови
– размеры эритроцитов (макроцитоз, микроцитоз, анизоцитоз), форма эритроцитов (возможен пойкилоцитоз, акантоцитоз, сфероцитоз и др.);
– определение в сыворотке крови железа, ферритина, железосвязывающей способности сыворотки крови, витамина В12, фолиевой кислоты;
– стернальная пункция с оценкой миелограммы;
– трепанбиопсия с гистологическим анализом костного мозга.
ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ
Железодефицитная анемия — клинико-гематологический синдром, характеризующийся нарушением синтеза гемоглобина из-за развивающегося вследствие различных патологических (физиологических) процессов дефицита железа и проявляющийся симптомами анемии и сидеропении.
Основные этапы метаболизма железа:
• всасывание железа в гемовой и негемовой формах, поступающего с пищей;
• реутилизация железа из разрушенных эритроцитов;
• транспорт железа в составе трансферрина;
• поступление железа в клетки тканей и органов;
• сохранение запасов железа в виде ферритина и гемосидерина.
Основные регуляторы метаболизма железа:
• гепсидин — блокирует выход железа из клеток (энтероцитов, макрофагов и др.); избыток железа стимулирует синтез гепсидина, недостаток железа его подавляет;
• ферритин — определяет объем запасов железа;
• степень насыщения трансферрина железом.
Этиология ЖДА
Основным механизмом ЖДА является несоответствие между поступлением и расходами железа. Выделяют следующие причины ЖДА:
1. Острые и хронические кровопотери.
2. Повышенная потребность в железе: беременность, расходы в период лактации, донорство и др.
3. Нарушенное всасывание: гастрэктомия, обширные резекции тонкой кишки, различные энтеропатии.
4. Железодефицитные анемии вторичные, развивающиеся при инфекционных, воспалительных или опухолевых болезнях. Анемии в этих случаях развиваются в результате больших потерь железа при гибели клеток опухолей, распаде тканей, микро- и макрогеморрагий, повышения потребности в железе в очагах воспаления, гиперпродукции гепсидина.
5. Ювенильная железодефицитная анемия — анемия, развивающаяся у молодых девушек (и чрезвычайно редко у юношей). Данная форма железодефицитного малокровия связана с генетическими или фенотипическими дисгормональными явлениями.
6. Алиментарные причины.
Клиническая картина ЖДА
Выделяют два этапа в развитии ЖДА: латентный (снижение запасов железа при сохранении тканевого фонда и железа гемоглобина) и период клинических проявлений (обусловлен дефицитом тканевого и гемоглобинового фондов).
Латентный дефицит железа определяется по снижению уровня сывороточного железа и ферритина, уменьшению насыщения трансферрина железом, нормальному уровню гемоглобина и эритроцитов. Клинические проявления анемии в этот период отсутствуют.
Клинические проявления железодефицитной анемии обусловлены, с одной стороны, наличием анемического синдрома, а с другой — дефицитом железа, к которому чувствительны различные органы и ткани (сидеропения).
Сидеропенический синдром. Отмечаются сухость кожи, нарушение целостности эпидермиса. В углах рта появляются изъязвления, трещины с воспалительным валом, ломкость и слоистость ногтей, появление поперечной исчерченности, ложкообразных ногтей (койлонихий). Волосы выпадают и секутся. Некоторые больные отмечают чувство жжения языка. Возможны извращения вкуса в виде неуемного желания есть мел, зубную пасту, пепел и т. д., а также пристрастие к некоторым запахам (ацетон, бензин, лаки, краски).
Одним из признаков сидеропении является затруднение глотания сухой и твердой пищи — синдром Пламмера–Винсона. У девочек, реже у взрослых женщин, возможны дизурические расстройства, иногда недержание мочи при кашле, смехе, возникающие из-за слабости мышечных сфинктеров, мышечная слабость, связанная не только с анемией, но и с дефицитом железосодержащих ферментов.
Анемический синдром проявляется хорошо известными и неспецифическими симптомами. Основные жалобы больных сводятся к слабости, повышенной утомляемости, головокружению, шуму в ушах, мельканию мушек перед глазами, сердцебиению, одышке при физической нагрузке
Объективно: бледные с зеленоватым оттенком (старое название хлороз). Синева склер,субфебрилитет. Cor тоны приглушены, тахикардия,систолический шум на верхушке
Диагностика ЖДА
1. Гипохромная микроцитарная, анизоцитоз и пойкилоцитоз, норморегенераторная.
2.Содержание железа в сыворотке крови снижено, часто значительно. Нормальные показатели содержания сывороточного железа составляют 13–30 мкмоль/л у мужчин и 12–
25 мкмоль/л у женщин.
3. исследование общей железосвязывающей способности сыворотки (ОЖСС),
В норме ОЖСС составляет 30– 85 мкмоль/л. У больных железодефицитной анемией отмечаются повышение
ОЖСС, снижение степени насыщения трансферрина.
4. снижение ферретина. Содержание ферритина в норме составляет в среднем 15–150 мкг/л.
Диагностика причины ЖДА основывается на тщательном сборе анамнеза
(признаки кровотечений из различных отделов ЖКТ, гинекологический анамнез и др.), проведение эндоскопических обследований (ФГДС, ректосигмоидоскопия, фиброколоноскопия), гинекологическое обследование, анализ мочи (гематурия).
Существует группа гипохромных анемий, при которых содержание железа в организме и его запасы в депо находятся в пределах нормы или даже повышены, однако в связи с нарушением включения его в молекулу гемоглобина железо не используется для синтеза гема. Такие анемии обозначаются как сидероахрестические (ахрезия — неиспользование). Выделяют следующие формы:
– наследственные (аутосомные и рецессивные, чувствительные и рефрактерные к применению пиридоксина);
– связанные с дефицитом фермента гемсинтетазы, обеспечивающего включение железа в молекулу гема;
– приобретенные формы (алкогольная интоксикация, хроническая свинцовая интоксикация, воздействие некоторых медикаментов, миелопролиферативные заболевания, кожная порфирия, идиопатические формы).
Важное диагностическое значение при сидероахрестических анемиях имеет исследование порфиринового обмена. Эти исследования должны проводиться в специализированных лабораториях у больных с неясными гипохромными анемиями при отсутствии эффекта от препаратов железа.
Лечение
Существуют три этапа в лечении ЖДА.
Первый этап — купирующая терапия, восполняющая уровень гемоглобина.
Второй этап — терапия, восстанавливающая тканевые запасы (обычно в течение нескольких месяцев) до нормализации ферритина.
Третий этап — противорецидивное лечение.
При проведении купирующей терапии используется пероральное или парентеральное введение железа.
В подавляющем большинстве случаев препараты железа следует назначать внутрь. В качестве пероральной терапии используются препараты солей железа и железосодержащие комплексы.
Препаратами солей железа являются: сорбифер дурулес, тардиферон, фенюльс, ферроградумет и др.
К железосодержащим комплексам относятся мальтофер, феррум-лек.
Для парентерального введения применяются: венофер, феринжект.
Оценка эффективности назначенного препарата основывается на величине и темпах прироста гемоглобина каждую неделю.
В течение двух-трех месяцев после нормализации показателей клинического анализа крови проводится терапия для восстановления запасов железа с последующим контролем уровня ферритина.
Дата: 2019-07-24, просмотров: 1509.