Установление диагноза «пневмония» основывается на клинической картине заболевания, однако затруднено это тем обстоятельством, что данные физикального обследования, рентгенологического исследования и лабораторных анализов, отличаются от данных у более молодых лиц.
Лабораторные исследования у лиц пожилого возраста, не имеют отличительных признаков при пневмонии. Возможно отметить лейкоцитоз, но не у всех, также сдвиг в лейкоцитарной формуле. Диагностика у пожилых лиц еще затруднена тем, что зачастую имеется сочетанная патология, которая схожа с пневмонией по симптоматике. Из-за этого может происходить ошибочное медицинское заключение о наличии у обследуемого болезни и ее осложнений, которые на самом деле отсутствуют, либо выражены слабее, чем указаны в заключении.
Другой причиной гипердиагностики пневмоний является неправильная трактовка лихорадочного синдрома. Пациенты также могут жаловаться на немотивированную слабость, сильное потоотделение по ночам. У лиц пожилого и старческого возраста симптомы со стороны дыхательной системы менее демонстративны или могут отсутствовать вовсе, а на первый план в картине заболевания выходят симптомы общего характера: сонливость, спутанность сознания, беспокойство, нарушения цикла сна и бодрствования, ухудшение аппетита, тошнота, рвота, признаки обострения/декомпенсации хронических заболеваний внутренних органов, что также усложняет постановку правильного диагноза.
Дифференцировать пневмонию у лиц пожилого возраста зачастую приходится с раком легкого, туберкулезом легких, сердечной недостаточностью, реже с поражением легких при системных заболеваниях.
К лабораторным и инструментальным методам исследования относится следующие данные:
Общий анализ крови: данные клинического анализа крови не позволяют высказаться о потенциальном возбудителе пневмонии. Однако лейкоцитоз более 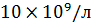 указывает на высокую вероятность бактериальной инфекции, а лейкопения ниже
указывает на высокую вероятность бактериальной инфекции, а лейкопения ниже 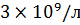 или лейкоцитоз выше
или лейкоцитоз выше 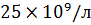 является неблагоприятным прогностическим признаком.
является неблагоприятным прогностическим признаком.
Биохимические анализы крови (функциональные тексты печени, почек, гликемия и др.) не дают какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на поражения ряда органов/систем, что имеет прогностическое значение.
Результативность микробиологической диагностики во многом зависит от своевременности и правильности забора клинического материала. Наиболее часто исследуемые материалом является мокрота, получаемая при кашле. Следует помнить, что достоверность получаемых результатов во многом зависит от соблюдения правил ее забора и последующей транспортировки в лабораторию.
Первым этапом микробиологической диагностики служит окраска мазка мокроты по Граму. При менее 25 полиморфно-ядерных лейкоцитов и более 10 эпителиальных клеток (при осмотре не менее 10 полей зрения при увеличении 100) культуральное исследование образца не целесообразно, так как в этом случае, скорее всего, изучаемый материал значительно контаминирован содержимым ротовой полости. Выявление в мазке значительного количества грамположительных или грамотрицательных микроорганизмов с типичной морфологией (ланцетовидные грамположительные диплококки Streptococcus pneumonia; слабоокрашенные грамотрицательные коккобациллы – Haemophilus Influenzae) может служить ориентиром для выбора антибактериальной терапии.
Интерпретация результатов бактериоскопии и культурального исследования мокроты должна проводиться с учетом клинических данных.
Тяжелобольным пациентам следует до начала антибактериальной терапии произвести посевы венозной крови (производится взятие 2 образцов крови из двух разных вен). Необходимо отбирать не менее 10 мл крови на каждый образец, так как это приводит к существенному увеличению частоты положительных результатов гемокультуры.
В настоящее время получили распространение иммуноферментный тест с определением в моче специфичного растворимого антигена Legionella pneumonphila (1-й серотип), а также иммунохроматографический тест с определением пневмококкового антигена в моче. Однако в нашей стране эти методы экспресс-диагностики не зарегистрированы и их применение не вышло за рамки отдельных клинических центров.
Метод полимеразной цепной реакции является перспективным для диагностики таких возбудителей, как Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophilа. Однако место этого метода в этиологической диагностике пневмонии еще не определено и в настоящее время он не рекомендуется для широкого использования.
При наличии плеврального выпота и условий для безопасного проведения плевральной пункции (визуализация на латерограмме свободно смещаемой жидкости, которое должно включать подсчет лейкоцитов с лейкоцитарной формулой, определение pH, активности лактатдегидрогеназы, содержания белка, окрашивание мазков по Граму и на кислотоустойчивость, посев на аэробы, анаэробы и микобактерии.
Фиброоптическая бронхоскопия (ФБС) с количественной оценкой микробной обсемененности полученного материала («защищенная» браш-биопсия, бронхоальвеолярный лаваж) или другие методы инвазивной диагностики (транстранхеальная аспирация, трансторакальная биопсия и др.) рекомендуются только при подозрении на туберкулез легких при отсутствии продуктивного кашля, при «обструктивной пневмонии» на почве бронхогенной карциномы, при аспирированном инородном телом бронхе и т.д.
В последние годы у госпитализированных пациентов для определения тяжести пневмонии все больше внимание привлекает исследование сывороточного уровня С-реактивного белка и прокальцитонина. Наиболее высокая концентрация С-реактивного белка отмечается у пациентов с тяжелой пневмококковой или легионеллезной пневмонией. Уровень прокальцитонина по разным данным, также коррелирует с тяжестью состояния больных пневмонией и может быть предиктором развития осложнений и неблагоприятного исхода. Однако окончательного мнения о целесообразности использования этих тестов для дифференциации этиологии и определения тяжести течения пневмонии пока нет.
Диагноз «Пневмония» является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и по крайней мере двух клинических признаков из числа следующих:
· остро возникшей лихорадки в начале заболевания (>38,0 °C);
· кашля с мокротой;
· физикальных признаков (фокус крепитации и/или мелкопузырчатые хрипы, бронхиальное дыхание, укорочение перкуторного звука);
· лейкоцитоз более 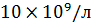 и/или палочкоядерного сдвига (>10%).
и/или палочкоядерного сдвига (>10%).
В связи с этим следует по возможности стремиться к клинико-рентгенологическому подтверждению диагноза. При этом необходимо учитывать и вероятность синдромосходных заболеваний и патологических состояний, среди которых:
· ТЕЛА/инфаркт легкого;
· застойная сердечная недостаточность;
· злокачественные новообразования (центральный рак легкого с обструкцией бронха, бронхиолоальвеолярный рак);
· ОРДС (внелегочного происхождения);
· лекарственные пневмопатии;
· лучевой пневмонит;
· васкулиты (системная красная волчанка, гранулематоз Вегенера);
· гиперчувствительный пневмонит;
· острая эозинофильная пневмония;
· облитерирующий бронхиолит с организующейся пневмонией;
· мукоидная закупорка бронха.
Определенную помощь для прогнозирования этиологии пневмонии может оказаться тщательное изучение эпидемиологического анамнеза.
Необходимо также учитывать и особенности клинического течения пневмонии в зависимости от ее этиологии. Так, для пневмококковой пневмонии характерно острое начало, сильная лихорадка, боли в грудной клетке; для легионеллезной – диарея, неврологическая симптоматика, тяжелое течение заболевания, нарушения функции печени; для микоплазменной – мышечные и головные боли, симптомы инфекции верхних дыхательных путей.
Хотя в отдельных случаях прослеживается связь между возбудителем пневмонии и ее клиническими и рентгенологическими проявлениями, особенности клинико-рентгенологического течения пневмонии не могут считаться адекватными предикторами этиологии заболевания. При этом конкретные клинические проявления чаще связываются не с биологией возбудителя, а с факторами микроорганизма (возраст, наличие или отсутствие сопутствующих заболеваний). В связи с этим разделение пневмонии на типичную (вызываемую прежде всего Streptococcus pneumoniae) и «атипичную» (обусловленную Mycoplasma pneumoniae, Legionella pneumophila) лишено особого клинического смысла.
Для установления этиологии пневмонии проводится бактериоскопия окрашенного по Граму мазка мокроты и культуральное исследование мокроты. Такое исследование является обязательным в стационаре и не обязательным в амбулаторных условиях. Однако ввиду ограниченной чувствительности методов бактериологического исследования этиологию пневмонии не удается установить в 25-60% случаев.
Дата: 2019-05-29, просмотров: 312.