Проводимость — способность клеток сердца проводить импульсы возбуждения. Эта функция свойственна проводящей системе и сократи-тельному миокарду.
Виды нарушений проводимости в сердце представлены на рис. 14.

Виды нарушений проводимости в сердце
| По изменению скорости | По локализации нарушения проводимости | ||||||||||||
| проведения импульса | |||||||||||||
|
|
| ||||||||||||
|
|
| ||||||||||||
| Замедление | Ускорение | Синоатри- | Внутрипред- | Атриовен- | Внутрижелу- | ||||||||
| альное |
| сердное |
| трикулярное |
| дочковое | |||||||






Рис. 14. Виды нарушений проводимости в сердце
19
Нарушения проводимости по изменению скорости проведения им-пульса возбуждения подразделяют на две группы (рис. 14):
1) замедление или блокада проведения импульсов возбуждения;
2) ускорение проведения импульсов возбуждения.
Замедление или блокада проведения импульсов возбуждения явля-ются следствием функциональных или органических изменений в прово-дящей системе сердца.
Причины:
– повышение эффективности парасимпатических влияний на сердце
и (или) его холинореактивных свойств;
– непосредственное повреждение клеток проводящей системы серд-ца различными факторами физического, химического и биологического происхождения. Наиболее часто такими факторами являются инфаркт миокарда, миокардит, операционные (кардиохирургические) травмы, руб-цы, опухоли, интоксикация алкоголем, никотином, действие бактериаль-ных токсинов (при дифтерии, скарлатине, брюшном тифе), вирусной ин-фекции и др.
Нарушение синоатриального проведения заключается в замедлении или блокаде проведения импульсов возбуждения от СА-узла к предсерди-ям, что обусловливает выпадение отдельных сердечных сокращений. В результате наблюдается замедление частоты и нарушение регулярности сердечных сокращений (рис. 15).
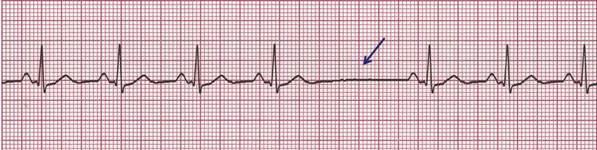
Рис. 15. Синоатриальная блокада. Выпадения отдельных сердечных циклов РQRST
Нарушение внутрипредсердного проведения . При этом нарушается проведение импульсов возбуждения по проводящим путям предсердий. Наиболее важную роль играет расстройство проведения импульсов по межпредсердному пучку Бахмана, так как при этом нарушается синхронная деятельность правого и левого предсердий. На ЭКГ отмечается расшире-ние зубца Р, изменение его формы (расщепленность, двугорбость и др.).
Нарушение атриовентрикулярного проведения характеризуется замедлением или блокадой проведения импульсов возбуждения из пред-сердий в желудочки в области АВ-узла. Атриовентрикулярная блокада (АВ-блокада) бывает трех степеней, из них первые две степени называют неполной, а третью — полной АВ-блокадой сердца.
20
Атриовентрикулярная блокада I степени проявляется задержкой проведения импульса в АВ-узле. Электрокардиографически она характе-ризуется стойким удлинением интервала PQ более 0,20 с (рис. 16).
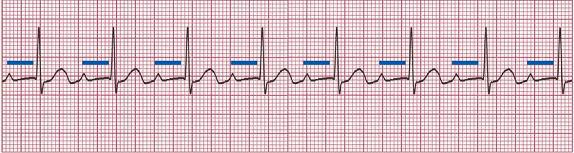
Рис. 16. АВ-блокада I степени. Стойкое удлинение интервала PQ
Атриовентрикулярная блокада II степени подразделяется по класси-фикации Мобитца на два типа.
Тип I Мобитца характеризуется постепенным прогрессирующим удлинением интервала PQ с последующим выпадением одного желудоч-кового комплекса (период Самойлова–Венкебаха), после чего продолжи-тельность интервала PQ возвращается к норме, но тут же вновь начинает удлиняться (рис. 17). Таким образом, процесс носит циклический характер.
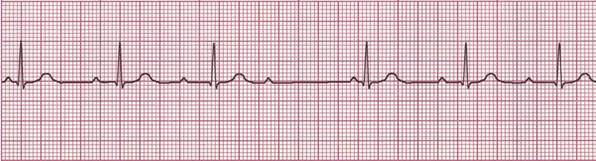
Рис. 17. АВ-блокада II степени (тип I Мобитца). Интервал PQ постепенно удлиняется вплоть до выпадения единичного комплекса QRS (после 4-го зубца Р)
Возникновение периодов Самойлова–Венкебаха связано с формиро-ванием сначала относительной, а затем абсолютной рефрактерности АВ-узла. В последнем случае АВ-узел оказывается неспособным к проведе-нию импульса возбуждения от предсердий к желудочкам. Очередное со-кращение желудочков выпадает. В течение этой паузы возбудимость АВ-узла восстанавливается до нормы, и весь цикл повторяется вновь.
Тип II Мобитца характеризуется выпадением желудочковых ком-плексов без предшествующего постепенного удлинения интервала PQ. В этом случае через АВ-узел проходит от предсердий к желудочкам только каждый 2-й или 3-й импульс (рис. 18). ЧСС значительно урежается, могут возникать выраженные нарушения гемодинамики.
21
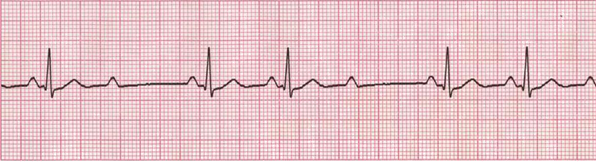
Рис. 18. АВ-блокада II степени (тип II Мобитца). Выпадение отдельных комплексов QRS (после 2-го, 5-го зубца Р) не сопровождается постепенным удлинением интервала
PQ
Полная атриовентрикулярная блокада характеризуется тем, что ни один импульс возбуждения не проходит от предсердий к желудочкам, предсердия и желудочки сокращаются независимо друг от друга (рис. 19). Источник ритма предсердий находится в СА-узле, а источник ритма же-лудочков — в АВ-узле или в системе пучка Гиса.
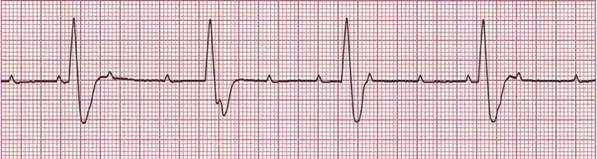
Рис. 19. АВ-блокада III степени (полная АВ-блокада). Зубцы Р и комплексы QRS по-являются независимо друг от друга
Внутрижелудочковые нарушения проведения заключаются в тор-можении или блокаде распространения электрического импульса по нож-кам пучка Гиса, его разветвлениям и волокнам Пуркинье.
Изменение показателей гемодинамики. Нарушения гемодинамики зависят от длительности эпизода аритмии, характера основного заболева-ния и уровня повреждения проводящей системы сердца.
Нарушение внутрипредсердного и внутрижелудочкового проведения импульса возбуждения существенно не изменяет частоты и ритма сердеч-ных сокращений. В связи с этим системные гемодинамические расстрой-ства определяются основным заболеванием сердца (например, миокарди-ты, инфаркт миокарда и др.).
АВ-блокада I степени обычно не сопровождается значительными нарушениями системной гемодинамики. АВ-блокады II и особенно III степени (полная АВ-блокада), как правило, обусловливают существенные
22
расстройства кровообращения (снижение сердечного выброса, уменьше-ние АД, нарушение циркуляции крови в органах и тканях).
Блокада проведения импульсов на любом уровне проводящей систе-мы сердца (чаще полная АВ-блокада) может осложниться синдромом Морганьи–Адамса–Стокса. Патогенетической основой синдрома являет-ся значительное снижение, вплоть до прекращения, эффективной работы сердца, что ведет к нарушению кровоснабжения органов, особенно голов-ного мозга. Клинически синдром проявляется внезапной потерей созна-ния, отсутствием пульса и сердечных сокращений, часто — эпилепти-формными судорогами. Приступ длится обычно 5–20 с, редко 1–2 мин.
Коронарный кровоток уменьшается при существенном снижении си-стемного АД. Последнее обусловливает уменьшение перфузионного дав-ления в венечных артериях сердца и может привести к коронарной недо-статочности в результате снижения доставки кислорода и субстратов метаболизма к миокарду.
Ускорение проведения возбуждения . Причиной ускоренного прове-дения импульса возбуждения является наличие дополнительных (ано-мальных) путей проведения между предсердиями и желудочками, вне АВ-узла (например, пучки Джеймса, Кента и др.). По дополнительному пути возбуждение распространяется быстрее и достигает желудочков раньше того же импульса, который проходит по нормальному пути, задерживаясь в АВ-узле.
Синдром Вольфа–Паркинсона–Уайта (син.: синдром WPW). Отличи-тельной чертой этого синдрома является то, что возбуждение к желудоч-кам приходит двумя путями: через АВ-узел и по так называемому пучку Кента (аномальный дополнительный путь проведения импульса между предсердиями и желудочками). При этом происходит взаимное наложе-ние проводимых импульсов, и в 50 % случаев возникает желудочковая тахиаритмия. Как известно, в норме импульс возбуждения из СА-узла распространяется по предсердиям и достигает АВ-узла, где происходит задержка проведения импульса (атриовентрикулярная задержка), поэтому желудочки сокращаются после предсердий с небольшим опозданием. Од-нако у пациентов с синдромом WPW между предсердиями и желудочками имеется дополнительный путь проведения (пучок Кента), по которому импульс проходит без всякой задержки. По этой причине желудочки
и предсердия могут сокращаться одновременно, что ведет к нарушению внутрисердечной гемодинамики и снижает эффективность насосной функции сердца.
Изменение показателей гемодинамики. Отмечается уменьшение ударного и сердечного выброса (обусловлено уменьшением наполнения камер сердца кровью), снижение АД, развитие коронарной недостаточности.
23
Дата: 2019-05-28, просмотров: 421.