Эталоны ответа по патологии
1. Сравните клинические признаки острой и хронической форм пакреатита
| Острая форма | Хроническая форма |
| · Острая боль в животе · Тошнота · Рвота дуоденальным содержимым · Вздутие живота · Нарушение водно-электролитного баланса · Обезвоживание · Симптом Грея Тернера · Симптом Куллена · Эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью | · Боль в животе · Псевдокисты · Тошнота · Рвота · Метеоризм · Отсутствие аппетита · Падение массы тела · |
2. Сравните виды тромбозов и их роль в патологии. Перечислите основные причины тромбообразования .
Виды тромбов:
· белый – состоит из фибрина, тромбоцитов, лейкоцитов, образуется медленно
· Красный – содержит и эритроциты, образуется быстро
· Смешанный
Причины:
· Замедление кровотока
· Повреждение стенки сосуда
· Повышение свертываемости крови
3. Сравните виды ишемии по этиологическим и патогенетическим критериям
Переходящий . Может проявляться даже у здорового человека. Связано с тем, что физиологическое регулирование кровотока иногда может иметь некоторые сбои. Холоди, боль разного рода, гормональные нарушения, стрессы могут привести к рефлекторному спазму артерии, что вызывает приступ ишемиии.
Продолжительный. Более опасен для здоровья, т.к. имеет длительный переход плохого кровоснабжения органов. Эта ишемия вызывается разными биологическими раздражителями, либо тромбом. Причиной также может стать сдавливание артерии, которое вызвано инородным телом, опухолью, либо рубцом.
Также ишемическая болезнь классифицируется по органам поражения:
· Ишемия верхних конечностей
· Ишемия нижних конечностей
· Церебральная ишемия
· Сердечная ишемия и др.
4. Сравните виды желтух по этиологии и патогенезу
5. Сравните апоптоз и некроз по этиологическому, морфологическом и патогенетическому критерию. Перечислите виды некроза.
| Признак | Апоптоз | Некроз |
| Индукция | Активируется физиологическими или патологическими стимулами | Различная в зависимости от повреждающего фактора |
| Распространенность | Одиночная клетка | Группа клеток |
| Биохимические изменения | Энергозависимая фрагментация ДНК эндогенными энонуклеазами. Лизосомы интактные. | Нарушение или прекращение ионного обмена. Из лизосом высвобождаются ферменты. |
| Распад ДНК | Внутриядерная конденсация с расщеплением на фрагменты | Диффузная локализация в некротизированной клетке. |
| Целостность клеточной мембраны | Сохранена | Нарушена |
| Морфология | Сморщивание клеток и фрагментация с формированием апототических телец с уплотненным хроматином | Набухание и лизис клеток. |
| Воспалительный ответ | Нет | Обычно есть |
| Удаление погибших клеток | Поглощение (фагоцитоз) соседними клетками | Поглощение (фагоцитоз) нейтрофилами и макрофагами. |
Виды некроза:
* Сухой (коагуляционный) – в основе лежит коагуляция белков и обезвоживание (творожистый некроз при туберкулезе)
* Влажный (колликвационный) - в результате пропитывания жидкостью мертвых тканей (в головном мозге, где много воды)
* Гангрена – омертвение тканей, соприкасающихся с внешней средой (в коже, конечностях, влагалище, кишечнике, легких, трахее):
- сухая (у пожилых при закрытии крупной артерии атеросклеротической бляшкой) – приводит к мумификации; ткань становится сухой и твердой
- влажная – развивается в тканях, богатых жидкостью, при гниении в результате размножения гнилостных бактерий (в матке, кишечнике). Образуется зловонная масса грязно-серого, зеленого или черного цвета
- анаэробная (газовая) гангрена – при тяжелых травмах и ранениях, когда в рану попадают анаэробы. Развивается коагуляционный некроз. Ткани приобретают грязно-серый цвет, а при надавливании выделяются пузырьки газа.
- пролежни – образуются в коже, подкожной клетчатке или слизистых в местах длительного давления у тяжелых больных.
* Секвестр – участок мертвой ткани, свободно расположенный среди живой (фрагмент кости при остеомиелите)
* Инфаркт – некроз в результате нарушения кровообращения (инфаркт миокарда).
6. Соотнесите этиологические факторы и клинические формы атеросклероза
Главной причиной атеросклероза является нарушение белкового и жирового обменов, главным образом холестеринового, которое отражается преимущественно на сосудах. В крови увеличивается содержание липопротеидов низкой и очень низкой плотности, а содержание липопротеидов высокой плотности, которые транспортируют холестерин из клеток (в том числе сосудов) в печень, уменьшается. В результате интиму усиленно поступают холестерин и необычные белки. Также большое значение имеют хронические повреждения сосудов.
Клинические формы:
· Аорты, что может осложниться истончением и выбуханием стенки – аневризмой, разрыв которой приводит к массивной кровопотере и смерти
· Коронарных артерий, что приводит к ишемии сердца
· Сосудов почек – атеросклеротически сморщенная почка (атрофия паренхимы и разрастание соед. Ткани)
· Мозговых артерий, что приводит к инфаркту мозга в результате кровоизлияния или ишемии; если погибшая ткань рассасывается, то на её месте образуется киста – полость, заполненная жидкостью.
· Нижних конечностей – ишемия, усиливающаяся при ходьбе, или атеросклеротическая гангрена
7. Соотнесите возникновение язвенной болезни кишечника и желудка как форма осложнения гастрита
Воспаление слизистой желудка, которое развивается вследствие раздражения слизистой оболочки холодной, горячей, трудно перевариваемой пищей, алкоголем, хим. веществами, инфекционными и аллергическими агентами . Бывает острая и хроническая форма. Исходами хронической формы могут быть: выздоровление, язвенная болезнь желудка и кишечника и рак желудка. Язва формируется поэтапно: 1) образование эрозии; 2) образование острой язвы; 3) образование хронической язвы.
8. Систематизируйте виды печеночной недостаточности, укажите причины основных дисфункций печени
Острая печеночная недостаточность – вид печеночной недостаточности, который развивается в результате быстрого поражения печени. Клиническая картина этого синдрома развивается очень быстро (от нескольких часов до 8 недель) и также скоро приводит к печеночной энцефалопатии и коме.
Также возможно молниеносное развитие печеночной недостаточности – фульминантная печеночная недостаточность, которая чаще возникает при отравлении ядами, химикатами, лекарственными препаратами и так далее.
Причины, которые могут привести к острой печеночной недостаточности:
· вирусные гепатиты с тяжелым течением,
· прием лекарственных препаратов, особенно вместе с алкоголем,
· обширные потери крови и ДВС-синдром (диссеминированное сосудистое свертывание крови, связано с нарушением системы свертывания крови в результате массивного кровотечения или выраженного интоксикационного синдрома, может привести к смерти пациента, требует реанимационных мероприятий),
· переливание несовместимой группы крови,
· отравление ядовитыми грибами,
· отравление ядохимикатами,
· отравление алкоголем,
· острые нарушения кровообращения в печеночных сосудах, а также в системах воротной и нижней полой вен,
· разрыв эхинококковой кисты и другие распространенные паразитарные заболевания печени,
· оперативные вмешательства на брюшной полости,
· обезвоживание, нарушение водно-солевого баланса, откачивание большого объема жидкости из брюшной полости при асците.
· острая или хроническая почечная недостаточность (ОПН и ХПН),
· проявление печеночной недостаточности как один из синдромов полиорганной недостаточности, которая возникает в результате распространенных инфекционных процессов или тяжелые поражения головного мозга и характеризуется отказом жизненно-важных органов (легочная, сердечная, почечная недостаточность, отек мозга, парез кишечника и так далее),
· любые хронические заболевания печени (цирроз, гепатиты, гепатозы, заболевания желчевыводящих путей и другие) при несоблюдении лечебных мероприятий и режима, наличии дополнительных факторов негативного воздействия на печень (например, прием алкоголя, несоблюдение диеты, прием гепато-токсических лекарственных препаратов и так далее).
Хроническая печеночная недостаточность – вид печеночной недостаточности, который развивается постепенно при длительном (хроническом) воздействии гепато-токсических факторов (от 2-х месяцев до нескольких лет).
Характеризуется постепенным развитием симптомов на фоне обострения хронических заболеваний печени и желчевыводящей системы.
Причины хронической печеночной недостаточности:
· алкоголизм,
· вирусные гепатиты, особенно В и С,
· цирроз печени,
· длительный прием некоторых лекарственных препаратов,
· опухоли печени,
· паразитарные заболевания печени,
· дискинезии желчевыводящих путей и желчекаменная болезнь,
· гепатозы (печеночные дистрофии),
· сахарный диабет и другие эндокринные заболевания,
· хронические инфекционные заболевания (сифилис, туберкулез),
· аутоиммунные заболевания,
· анемии и другие заболевания крови,
· другие заболевания и состояния.
9. Расскажите патфизиологические признаки воспаления. Перечислите стадии воспаления
Покраснение(rubor) связано с артериальной гиперемией, припухание (tumor) – с отёком и повышенной пролиферацией клеточных элементов, повышение температуры (calor) – с повышенным притоком крови и усилием метаболизма, боль (dolor) – в результате раздражения нервных окончаний отечной жидкостью и нарушением функции (function laesa) в связи с болью, нарушением структуры и эндокринной регуляции.
Стадии: нормэргическая, аллергическая, гипоэргическая, гиперэргическая
10. Расскажите определение коронарной недостаточности. Раскройте этиологию и патогенез ишемической болезни сердца
Коронарная недостаточность - снижение или полное прекращение коронарного кровотока с неадекватным снабжением миокарда кислородом и питательными веществами. Коронарная недостаточность может быть обусловлена спазмом, атеросклеротическим или тромботическим стенозом, расслоением, фиброзом при пролиферативном воспалении, компрессией сосуда спайкой, опухолью, инородным телом. В редких случаях коронарная недостаточность связана с наличием врождённого шунта между коронарными и лёгочными артериями со сбросом крови в малый круг кровообращения.
1.- Ишемическая (донекротическая) стадия
2.- Некротическая
3.- исход
11. Раскройте понятия: «гипертрофия», «гиперплазия», «организация», «инкапсуляция».
Гипертрофия – увеличение какого-нибудь органа тела
Гиперплазия – это увеличение числа структурных элементов тканей путём их избыточного новообразования.
Организация – организм(?)
Инкапсуляция – процесс отграничения некроза, инородного тела, животного паразита, очага воспаления от остальной части органа путем образования вокруг очага фибринозной (соединительнотканной) капсулы
12. Раскройте понятие гипо- и гипергидротации. Расскажите механизмы образования отёков.
Гипогидратация – уменьшение содержания в организме воды.
Гипергидратации – избыточное содержание воды в организме или отдельных его частях.
Механизм образования отёков:
Положительный баланс воды в организме - это следствие избыточной задержки почками натрия, который является главным осмотическим катионом для плазмы крови и межклеточной жидкости. Примерно 40% натрия содержится в костях и хрящах. Примерно 7-8% натрия содержится во внутриклеточной жидкости. Остальная масса натрия содержится во внеклеточной жидкости.
Около 70% натрия находится в подвижном равновесии и замет обменивается с натрием внеклеточной жидкости. В случае повышения концентрации натрия во внеклеточной жидкости общий ток жидкости в нее увеличивается. Человек чувствует жажду. Таким образом, увеличивается потребность в дополнительном питье воды. При этом усиливается выделение антидиуретического гормона, который вызывает задержку воды почками.
Положительный баланс натрия в человеческом организме может быть связан с его пропорциональным распределением внутри сосудов и в межуточном пространстве, а так же с преимущественной концентрацией натрия в межуточном пространстве из-за хронической недостаточности кровообращения, цирроза печени, гормональных нарушений, развития нефротического синдрома и состояния, которое сопровождается дефицитом белка. При этом возникает гиперосмия внеклеточного сектора, которая вызывает повышение выработки вазопрессина, который усиливает обратное всасывание воды в почечных канальцах и обычно ведет к тому, что в организме вода накапливается в избыточном количестве. Но все, же основной причиной накопления натрия при отеке является гиперсекреция альдостерона, которая вызывается уменьшением объёма циркулирующей крови или снижением сердечного выброса.
Уменьшение кровотока в почках повышает образование ренина почками и ангиотензина II, который действует возбуждающе на секрецию альдостерона. В итоге обратное всасывание натрия в дальнем отделе нефрона возрастает, а так же увеличивается избыточное гидростатическое давление внеклеточной жидкости. В тоже время повышается выработка вазопрессина, и с избытком происходит обратное всасывание воды. Надо отметить, что избыток альдостерона сам по себе не может вызвать подобную задержку натрия. В случае сниженного почечного кровотока понижается фильтрация натрия. При этом повышается повторное всасывание в проксимальных отделах нефрона.
Интенсивность обмена жидкости в тканях зависит обычно от величины кровотока, площади фильтрующей поверхности, а так же от площади поверхности через которую проходит повторное всасывание воды и от проницаемости стенок капилляров. Изменение данных параметров, как правило, регулируются механизмами нервно-эндокринной системы с использованием локальных биоактивных веществ.
Основными факторами, которые ведут к нарушению местного баланса жидкости, является повышение давления жидкости в капиллярах. Так же причиной нарушения может быть снижение доли осмотического давления плазмы крови, уменьшение механического давления в тканях, а так же нарушение оттока лимфы.
13. Раскройте понятия стресса. Перечислите стадии, поясните механизмы развития.
Стресс – состояние повышенного напряжения организма ак защитная реакция на различные неблагоприятные факторы.
При стрессе в организме вырабатывается гормон адреналин, основная функция которого заставить организм выживать. Стресс является нормальной частью человеческой жизни и необходим в определенных количествах.
Симптомы могут постепенно нарастать или появляться внезапно, в течение нескольких минут. Приступы паники обычно длятся недолго, протекают в виде эмоциональных взрывов, сопровождающихся чувством ужаса и такими реакциями организма, как усиленное сердцебиение и потение. Генерализованное тревожное состояние обычно развивается постепенно и обычно не является прямым следствием какого-либо определенного беспричинного страха (фобии). Два главных признака стресса и тревожного состояния это неконтролируемая тревога и беспокойство. К симптомам также можно отнести мышечное напряжение, усталость, раздражительность, нетерпеливость, бессонницу или расстройства сна, трудности с концентрацией внимания. Стрессы и тревожности могут приводить к приступам паники, для которых характерны боль или чувство дискомфорта в грудной клетке, учащенное сердцебиение, затрудненное, поверхностное дыхание, чувство нехватки воздуха , удушья, озноб или резкое повышение температуры, дрожь, тошнота, боль в животе, онемение или чувство покалывания в конечностях.
14. Раскройте понятие дистрофии и её механизмы. Приведите классификацию дистрофий.
Дистрофия – изменение структуры и функции клеток и тканей в результате нарушения обмена веществ.
Механизмы:
· Инфильтрация
· Извращенный синтез
· Трансформация
· Декомпозиция (фанероз)
Классификация:
· По виду нарушения обмена в-в: - белковые
- жировые
- углеводные
- минеральные
- сложных белков
· По распространенности: - общие ,- местные
· По локализации в паренхиме или строме: - паренхиматозные; мезенхимальные; смешанные
· По выраженности изменений: обратимые, необратимые
15. Раскройте понятие «Реактивность организма» и её значение в патологии. Дайте понятия: приспособление, компенсация. Каковы механизмы компенсаторно-приспособительных р-ий. Расскажите «Золотое правило» саморегуляции.
Реактивность организма — свойство организма как целого отвечать изменениями жизнедеятельности на воздействия окружающей среды, представляющее собой такое же важное свойство всего живого, как обмен веществ, рост, размножение и др.
От реактивности организма зависит, возникнет или не возникнет болезнь при воздействии болезнетворного фактора, как она будет протекать.
Приспособле́ние в (адапта́ция) к меняющимся условиям существования является наиболее общим свойством живых организмов. Компенсация (компенсаторные процессы) — адаптация в условиях болезни, приспособление к патологическим условиям существования организма.
К механизмам, обеспечивающим приспособление, относятся специальные защитные системы, регуляция функций организма и избегающее поведение.
I. Специальные защитные системы, препятствующие наиболее разрушительным внешним воздействиям
1. Иммунная система и система мононуклеарных фагоцитов как защита от генетически чужеродной экспансии
2. Механизм воспаления и тесно связанный с ним феномен репаративной регенерации как универсальные способы восстановления повреждённых тканей
3. Система антибластомной резистентности, препятствующая возникновению незрелых злокачественных опухолей
4. Свёртывание крови (гемокоагуляция, тромбоз) как защита от потери внутрисосудистой жидкой ткани
5. Стресс-система, обеспечивающая развитие стресс-синдрома.
II. Механизмы регуляции всех функций организма.
III. Избегающее поведение (его формирует ноцицептивная система).
"Золотое правило" саморегуляции состоит в том, что любое отклонение от нормы есть стимул возвращения к норме.
16. Раскройте понятие «кома», её этиологию и патогенез. Охарактеризуйте виды комы: гипергликемическая, гипогликемическая, уремическая, печёночная кома.
Ко́ма (от др.-греч. κῶμα — глубокий сон) — угрожающее жизни состояние между жизнью и смертью, характеризующееся потерей сознания, резким ослаблением или отсутствием реакции на внешние раздражения, угасанием рефлексов до полного их исчезновения, нарушением глубины и частоты дыхания, изменением сосудистого тонуса, учащением или замедлением пульса, нарушением температурной регуляции.
Кома развивается в результате глубокого торможения в коре головного мозга с распространением его на подкорку и нижележащие отделы центральной нервной системы вследствие острого нарушения кровообращения в головном мозге, травм головы, воспаления (при энцефалитах, менингитах, малярии), а также в результате отравлений (барбитуратами, окисью углерода и др.), при сахарном диабете, уремии, гепатите (уремическая, печёночная кома). При этом возникают нарушения кислотно-щелочного равновесия в нервной ткани, кислородное голодание, нарушения ионного обмена и энергетическое голодание нервных клеток. Коме предшествует прекоматозное состояние, на протяжении которого происходит развитие указанных симптомов.
| Дифференциальная диагностика наиболее часто встречающихся коматозных состояний[1] | ||||||
| Клиническая характеристика | Диабетическая кома | Гипогликемическая кома | Уремическая кома | Хлоргидропеническая кома | Печёночная кома | Ацетонемическая кома |
| Основное заболевание | Сахарный диабет | Сахарный диабет, опухоли надпочечников | Хроническое заболевание почек | Любые заболевания, сопровождающиеся упорной рвотой | Болезнь Боткина, цирроз печени, гепатохолангиты | Встречается главным образом у детей-невропатов |
| Начало | Медленное (у детей более быстрое, чем у взрослых) | Внезапное | Постепенное | Медленное | Постепенное | Постепенное |
| Сознание | Теряется постепенно (может предшествовать психическая депрессия) | Быстрая потеря (могут предшествовать возбуждение, бред) | Теряется постепенно (забытье, сонливость, сопор, кома) | Теряется постепенно | Постепенное развитие коматозного состояния, галлюцинации и делирий | Теряется постепенно (забытье, сонливость, сопор, кома) |
| Тонус мышц, рефлексы | Мышечная гипотония, вялость сухожильных рефлексов, иногда — их отсутствие | Гипертония, ригидность мышц, патологические рефлексы | Миоклонические подёргивания в различных частях тела. Сухожильные рефлексы повышены | Адинамия, тетания, фибриллярные подёргивания, гиперрефлексия,каталепсия | Двигательное беспокойство, судороги, менингиальные явления | Гипотония, рефлексы снижены |
| Судороги | Отсутствуют | Есть. Частое дрожание конечностей | В конечной стадии | Редко | Редко | Редко |
| Кожа | Бледная, сухая (обезвоживание). Щёки красные | Бледная, влажная | Сухая, кожный зуд, следы расчёсов, редко отёки | Суховатая, тургор и эластичность снижены | Сухая, желтушная, расчёсы, точечные кровоизлияния | Сухая, бледная |
| Дыхание | Куссмауля. Запах ацетона в выдыхаемом воздухе | Поверхностное | Глубокое, иногда Чейн-Стокса или Куссмауля, запах аммиака (мочи) | Поверхностное, учащённое, неприятный запах изо рта | Куссмауля | Глубокое, токсическое, запах ацетона изо рта |
| Сердечно-сосудистая система | Тоны сердца глухие, артериальная гипотония, пульс частый, плохого наполнения, коллапс | Тоны сердца ясные, артериальное давление лабильное, пульс нормальный, но может быть брадикардия, реже тахикардия | Акцент на аорте, артериальная гипертония, может выслушиваться шум трения перикарда, пульс твёрдый, напряжённый | Тоны сердца глухие, артериальная гипотония, пульс учащённый, мягкий, иногда аритмичный | Тоны сердца приглушены, артериальная гипотония, тахи- или брадикардия,пульс слабого наполнения | Тоны сердца глухие, артериальная гипотония, тахикардия, пульс слабого наполнения |
| Расстройства пищеварения | Аппетит отсутствует, тошнота, рвота, язык сухой | Аппетит повышен, рвоты нет, язык влажный | Тошнота, рвота, иногда понос | Аппетит отсутствует, рвота и понос | Аппетит отсутствует, рвота, понос | Полное отсутствие аппетита, неукротимая обильная рвота |
| Печень | Увеличена | Увеличена у больных диабетом и нормальных размеров при спонтанных гипогликемиях | Может быть увеличена | В зависимости от основного заболевания может быть увеличена | Уменьшена | Увеличена, болезненна |
| Глаза | Тонус глазных яблок понижен | Тонус глазных яблок нормальный | Зрачки сужены, ухудшение зрения | Зрачки расширены | Зрачки расширены | Без особенностей |
| Кровь | Гипергликемия, гиперкетонемия, лейкоцитоз | Гипогликемия, небольшой лейкоцитоз | Ацидоз, азотемия, анемия | Гипохлоремия,лейкоцитоз, алкалоз | Гипербилирубинемия, нередко азотемия | Гипохлоремия, отсутствие гипергликемии |
| Моча | Гликозурия, ацетонурия, высокая относительная плотность | Сахар и ацетон отсутствуют | Полиурия, гипоизостенурия, наличие белка, скудный мочевой осадок | Олигоурия, анурия | Желчные пигменты,уробилин, кристаллы лейцина и тирозина | Ацетон, ацетоуксусная кислота, отсутствие глюкозурии |
17. Проведите полный сравнительный анализ видов гастрита в зависимости от происхождения, локализации, течения, клинической картины
В зависимости от того, что стало причиной гастрита, выделяют:
o первичный гастрит — это повреждение слизистой желудка экзогенными факторами;
o вторичный гастрит может проявляться на фоне различных болезней.
Характер воздействия этих причин на желудок пациента определяет две основные формы гастрита: острый и хронический.
18. Проанализируйте причины и механизмы развития венозной гиперемии. Перечислите признаки и изменения гемодинамики.
Венозная гиперемия - увеличение кровенаполнения участка ткани и уменьшение количества протекающей через него крови вследствие затрудненного оттока ее. В результате этого венозная сосудистая сеть данного участка становится видимой, продвижение крови замедляется.
Причинами развития венозной гиперемии являются:
1) сдавление вен без повреждения артерии, которое бывает вследствие наложения лигатуры, давления опухоли, беременной матки, отечной жидкости или сужения просвета сосуда рубцующейся тканью;
2) тромбоз вен, т. е. закупорка сосудов, затрудняющая отток крови из соответствующего участка;
3) ослабление работы сердца при заболеваниях его, в особенности при недостаточности правого желудочка; в этих случаях замедляется ток крови по направлению к сердцу и наблюдается застой крови преимущественно в крупных и средних венах нижележащих частей тела;
4) нарушение функции легочного аппарата, сопровождающееся ослаблением эластичности легочной ткани, в результате чего изменяется внутригрудное давление, уменьшается присасывающее действие грудной клетки и как следствие - появляется венозная гиперемия в нижней части тела;
5) длительное пребывание больных в постели, что может вызвать развитие застойной гиперемии в нижележащих частях тела. Такая гиперемия наблюдается также в результате длительного свисания конечностей, продолжительного сидячего образа жизни (например, застой крови в геморроидальных венах) или долгого стояния; во всех указанных случаях создается препятствие для оттока крови по венозным сосудам.
Гемодинамические нарушения делятся на три степени тяжести: Первая степень включает в себя два подвида: 1А — нарушение маточно-плацентарного кровотока, которое является самым легким. Плодно-плацентарное кровообращение при нем сохраняется. К этой проблеме в большинстве случаев приводит внутриутробная инфекция; 1Б — сохраняется маточно-плацентарный кровоток, в то время как возникают патологии в плодно-плацентарном. Вторая степень характеризируется нарушениями обеих систем кровотока, при этом не несет в себе кардинальных изменений. Третья степень заключается в том, что нарушение маточно-плацентарного кровообращения приводит к возникновению дефектов в циркуляции крови на маточно-плодном уровне.
19. Артериальная гиперемия. Перечислите признаки и изменения гемодинамики.
Артериальная гиперемия — увеличение кровенаполнения органов и тканей организма вследствие увеличения притока артериальной крови при сохранении уровня оттока. Приводит к возрастанию функциональных возможностей тканей — ускоренному метаболизму и регенерации.
Гемодинамические нарушения делятся на три степени тяжести: Первая степень включает в себя два подвида: 1А — нарушение маточно-плацентарного кровотока, которое является самым легким. Плодно-плацентарное кровообращение при нем сохраняется. К этой проблеме в большинстве случаев приводит внутриутробная инфекция; 1Б — сохраняется маточно-плацентарный кровоток, в то время как возникают патологии в плодно-плацентарном. Вторая степень характеризируется нарушениями обеих систем кровотока, при этом не несет в себе кардинальных изменений. Третья степень заключается в том, что нарушение маточно-плацентарного кровообращения приводит к возникновению дефектов в циркуляции крови на маточно-плодном уровне.
20. Признаки злокачественной и доброкачественной опухоли.
Злокачественная опухоль:
Симптомы варьируют в зависимости от местоположения опухоли. Боль обычно возникает только на поздних стадиях. На ранних стадиях опухоль часто не вызывает никаких неприятных ощущений. Некоторые часто встречающиеся симптомы включают в себя:
· местные симптомы:
· необычная припухлость или уплотнение (часто наиболее ранний симптом);
· кровотечение;
· воспаление;
· желтуха;
· симптомы метастазов:
· увеличение лимфатических узлов;
· кашель, возможно с кровью;
· увеличение печени;
· боль в костях, переломы костей;
· неврологические симптомы;
· общие симптомы:
· кахексия (потеря веса, потеря аппетита, истощение);
· иммунопатологические состояния;
· гипергидроз;
· анемия;
· психологическая симптоматика.
Изменение психологического статуса может быть вызвано несколькими факторами:
· реакцией организма на обезболивающие препараты;
· поведенческой реакцией на «страх смерти» (если пациент знает о своём состоянии);
· метастазированием в мозговую область;
· резким изменением гормонального статуса.
Доброкачественная опухоль:
Доброкачественные опухоли могут развиваться из любой ткани. Наиболее распространённые доброкачественные образования представлены в таблице:
| Тип ткани | Тип опухоли |
| Плоский и цилиндрический эпителий | Доброкачественная эпителиома |
| Железистый эпителий | Аденома |
| Соединительная ткань | Фиброма |
| Жировая ткань | Липома |
| Гладкомышечная ткань | Лейомиома |
| Костная ткань | Остеома |
| Хрящевая ткань | Хондрома |
| Лимфоидная ткань | Лимфома |
| Поперечно-полосатая мышечная ткань | Рабдомиома |
| Нервная ткань | Невринома |
21. Сосудистая недостаточность, коллапс и их классификация. Поясните этиологию и патогенез.
Сосудистая недостаточность – это нарушение местного или общего кровообращения, в основе которого лежит недостаточность функции кровеносных сосудов, вызванная в свою очередь нарушением их проходимости, уменьшением тонуса, объема проходящей по ним крови.
Виды
По локализации такая нехватка может разделяться на: региональную (затрагивающую какую-то конкретно взятую часть тела) и системную (поражающую сосуды всего организма).
По скорости образования и протекания различают острую и хроническую.
В зависимости от того, как распространяются нарушения, различают системную и региональную (местную) недостаточность. Также различают хроническую и острую сосудистую недостаточность. Различие между этими двумя формами заключается в скорости течения заболевания. Чистая сосудистая недостаточность – явление достаточно редкое. Как правило, сосудистая недостаточность возникает на фоне симптомов недостаточности сердечной мышцы. Таким образом, сердечнососудистая недостаточность возникает в результате воздействия одних и тех же факторов, как на мускулатуру сосудов, так и на сердечную мышцу. В некоторых случаях сердечнососудистая недостаточность принимает вторичный характер, и патология сердца возникает вследствие неправильного питания мышц (низкое давление в артериях или недостаток крови). Острая сосудистая недостаточность представляет собой клинический синдром, возникающий в результате резкого уменьшения объема циркулирующей крови, а также ухудшения кровоснабжения жизненно важных органов, что является следствием кровопотери, падения сосудистого тонуса (отравления, инфекции и т.д.), нарушения сократительной функции миокарда. Острая сосудистая недостаточность проявляется в виде обморока, шока или коллапса.
Коллапс – внезапная сердечно-сосудистая недостаточность, с потерей сознания и угрозой смерти.
Большей частью внезапно развиваются ощущения общей слабости, головокружение, больной жалуется на зябкость, озноб, жажду; температура тела снижена. Черты лица заострены, конечности холодные, кожные покровы и слизистые оболочки бледны с цианотичным оттенком, лоб, виски, иногда все тело покрыто холодным потом, малый и слабый пульс, обычно учащенный, вены спавшиеся, АД понижено. Сердце не расширено, тоны его глухие, иногда аритмичные, дыхание поверхностное, учащенное, но, несмотря на одышку, больной не испытывает удушья, лежит с низко расположенной головой. Диурезснижен. Сознание сохранено или затемнено, к окружающему больной безучастен, реакция зрачков на свет вялая, наблюдаются тремор пальцев рук, иногда судороги. Объем циркулирующей крови всегда снижен, часто определяются декомпенсированный метаболический ацидоз, гематокрит повышен. Дифференциальный диагноз проводится с обмороком, при котором функциональные нарушения выражены значительно слабее, АД нормальное, а также с сердечной недостаточностью, отличающейся от коллапса ортопноэ, увеличением объема циркулирующей крови, нормальным АД.
· сердечно-сосудистый коллапс (кардиогенный) — уменьшение сердечного выброса;
· гиповолемический коллапс — уменьшение объема крови
· вазодилятационный коллапс — расширение сосудов
22. Гипоксия, классификация гипоксических состояний, Основные типы гипоксий
— пониженное содержание кислорода в организме или отдельных органах и тканях.
1. Гипоксическая (экзогенная) — при снижении парциального давления кислорода во вдыхаемом воздухе (низкое атмосферное давление, закрытые помещения, высокогорье);
2. Дыхательная (респираторная) — при нарушении транспорта кислорода из атмосферы в кровь (дыхательная недостаточность);
3. Гемическая (кровяная) — при снижении кислородной ёмкости крови (анемия; инактивация гемоглобина угарным газом или окислителями);
4. Циркуляторная — при недостаточности кровообращения (сердца либо сосудов), сопровождается повышением артериовенозной разницы по кислороду;
5. Тканевая (гистотоксическая) — при нарушении использования кислорода тканями (пример: цианиды блокируют цитохромоксидазу — фермент дыхательной цепи митохондрий);
6. Перегрузочная — вследствие чрезмерной функциональной нагрузки на орган или ткань (в мышцах при тяжёлой работе, в нервной ткани во время эпилептического приступа);
7. Смешанная — любая тяжелая/длительная гипоксия приобретает тканевой компонент (гипоксия → ацидоз → блокада гликолиза → отсутствие субстрата для окисления → блокада окисления → тканевая гипоксия).
8. Техногенная — возникает при постоянном пребывании в среде с повышенным содержанием вредных выбросов
Наиболее общими признаками являются следующие:
· При острой гипоксии:
· Увеличение частоты и глубины дыхания, возникновение одышки;
· Увеличение частоты сердечных сокращений;
· Нарушение функции органов и систем.
· При хронической гипоксии:
· Стимуляция эритропоэза с развитием эритроцитоза;
· Нарушение функции органов и систем
23. Эндогенные и экзогенные причины возникновения и развития пиелонефрита. Основные звенья патогенеза.
Гнойное заболевание лоханок, чашечек и стромы почек.
Чаще вызывается кишечной палочкой. Пути проникновения: а)гематогенный (нисходящий), б)урогенный (восходящий), в)лимфогенный.
-острый – х-ся фибринозным воспалением чашечек и лоханки с учестием некроза слизистой оболочки; строма почки инфильтрирована лейкоцитами, встречаются микроабсцессы.
-хронический – постепенно развивается соед. Ткань, заканчивается пиелонефротически сморщенной почкой.
24. Эмфизема легких
Увеличение объема легких (и содержания в них воздуха) при одновременной уменьшении их дыхательной поверхности.
При вдохе воздух входит в альвеолы, выдох затруднен, альвеолы растягиваются, что вызывает -><- сосудов и повреждение эластического каркаса легкого, альвеолярные перегородки подвергаются атрофии и склерозу, резко уменьшается дыхательная поверхность легких. Выдох затрудняется. При разрыве пузырей под плеврой возникает пневмоторакс. Такая эмфизема называется буллезной.
25. Цирроз печени
Хрон.заболевание, х-ся нарастанием печеночной недостаточности в связи с рубцовым сморщиванием и структурной перестройкой печени. В наст.время чаще встречается цирроз вирусный, алкогольный и билиарный (связанный с нарушением оттока желчи; что придает печени зеленоватый цвет; соединительная ткань разрастается вокруг измененных протоков).
26. ХОБЛ
— самостоятельное заболевание, для которого характерно частично необратимое ограничение воздушного потока в дыхательных путях, имеющее, как правило, неуклонно прогрессирующий характер и спровоцированное аномальной воспалительной реакцией ткани лёгких на раздражение различными патогенными частицами и газами.
Патологический процесс начинается в слизистой бронхов: в ответ на воздействие внешних патогенных факторов происходит изменение функции секреторного аппарата (гиперсекреция слизи, изменения бронхиального секрета), присоединяется инфекция, развивается каскад реакций, приводящих к повреждениюбронхов, бронхиол и прилегающих альвеол. Нарушение соотношения протеолитических ферментов и антипротеаз, дефекты антиоксидантной защиты лёгких усугубляют повреждение.
27. Анемии
По цветовому показателю
Цветовой показатель (ЦП) показывает степень насыщения эритроцита гемоглобином. В норме он равен 0,86—1,1. В зависимости от него различают такие анемии:
Гипохромная анемия
· Гипохромные — ЦП < 0,86 (по некоторым источникам ниже 0,8):
· железодефицитная анемия
· талассемия
Нормохромная анемия
· Нормохромные — ЦП 0,86—1,1:
· гемолитические анемии (когда скорость разрушения эритроцитов превышает скорость их продукции)
· постгеморрагическая (как результат потери крови вследствие кровотечения или кровоизлияния)
· неопластические заболевания костного мозга
· апластические анемии
· внекостномозговые опухоли
· анемии вследствие снижения выработки эритропоэтина
Гиперхромная анемия
· Гиперхромные — ЦП > 1,1:
· витамин B12-дефицитная анемия
· фолиеводефицитная анемия
· миелодиспластический синдром
По степени тяжести
В зависимости от выраженности снижения уровня гемоглобина выделяют три степени тяжести анемии:
· Лёгкая — уровень гемоглобина ниже нормы, но выше 90 г/л;
· Средняя — гемоглобин в пределах 90—70 г/л;
· Тяжёлая — уровень гемоглобина менее 70 г/л.
По этиологии
· Анемии при хронических воспалениях:
При инфекциях:
· туберкулёз
· бактериальный эндокардит
· бронхоэктатическая болезнь
· абсцесс лёгкого
· бруцеллёз
· пиелонефрит
· остеомиелит
· микозы
При коллагенозах:
· системная красная волчанка
· ревматоидный артрит
· узелковый полиартериит
· болезнь Хортона
Мегалобластные анемии:
· Пернициозная анемия
· Гемолитический миокардит
В зависимости от типа анемии этиологические факторы могут достаточно сильно различаться.
· одностороннее питание (преобладание молочных продуктов)
· недостаток витаминов
· нерегулярный приём пищи
· перенесённые острые респираторные заболевания, детские инфекции
· глистные инвазии
· вегетарианство (особенно у детей младшего школьного возраста и беременных женщин)
Различают три основных механизма развития анемии:
· Анемия как следствие нарушения образования нормальных эритроцитов и синтеза гемоглобина. Такой механизм развития наблюдается в случае недостатка железа, витамина B12, фолиевой кислоты, во время заболеваний красного костного мозга. Иногда анемия возникает при приёме больших доз витамина С (витамин С в больших дозах блокирует действие витамина B12, необходимого для кроветворения).
· Анемия как следствие потери эритроцитов — является, главным образом, следствием острых кровотечений (травмы, операции). Следует отметить, что при хронических кровотечениях малого объёма причиной анемии является не столько потеря эритроцитов, сколько недостаток железа, который развивается на фоне хронической потери крови.
· Анемия как следствие ускоренного разрушения эритроцитов крови. В норме длительность жизни эритроцитов составляет около 120 дней. В некоторых случаях (гемолитическая анемия, гемоглобинопатии и пр.) эритроциты разрушаются быстрее, что и становится причиной анемии. Иногда разрушению эритроцитов способствует употребление значительных количеств уксуса, вызывающего ускоренный распад эритроцитов.
28. Приобретенные пороки сердца
Чаще возникают в результате ревматизма, иногда сепсиса и других заболеваний и х-ся изменениями клапанов и вторичными изменениями камер сердца. Чаще поражаются митральный и аортальный клапаны.
По х-ру изменений: недостаточность клапана, стеноз клапанного отверстия, комбинированный порок, сочетанный порок.
29. Острый и хронический бронхит
Острый бронхит. Причиной может быть инфекция, раздражение эфиром, формалином, вдыхание больших количеств пыли и т.д. Воспаление часто носит катаральных х-р. В бронхах скапливается мокрота, вызывающая рефлекторных кашель – резких выдох через рот, при котором под большим напором выталкивается воздух вместе с мокротой и слизью.
Хронический бронхит.Чаще является осложнением острого бронхита и в начале носит очаговый х-р, а затем вызывает диффузное поражение всего бронхиального древа. Развивается пролиферативное воспаление, стенки бронхов утолщаются, склерозируются, деформируются, возникают бронхоэктазы.
30. Гломерулонефрит . Нефротическая почка.
Острый(1,5-12 месяцев). Почки увеличены, дряблые корковый слой расширен, цвет желто-серый с крапинками из-за повреждения клубочков («пестрая почка»).
Подострый (6 месяцев – 1,5 года) – приводит к развитию хрон.почечной недостаточности со смертельным исходом.
Хронический (многие годы с обострениями и ремиссиями) - приводит к гибели нефронов и склеротическим изменениям. Почка уменьшается в размерах, ткань плотная, поверхность мелкозернистая (вторично-сморщенная почка).
Нефротический синдром – х-ся высокой протеинурией, диспротеинемией, гипопротеинемией, гиперхолестеринемией и отёками. В основе развития синдрома лежит потеря белков через стенки капилляров почечных клубочков из-за повышенной их проницаемости.
31. Врожденные пороки сердца
Возникают при воздействии повреждающих факторов на плод (вирусы, интоксикации, излучение), могут быть неследственными. Кроме клапанных пороков, возникают дефекты в перегородках между предсердиями и желудочками, пороки магистральных сосудов (сужение лёгочной артерии, не заращение боталлова протока – между дугой аорты и бифуркацией лёгочной артерии), аномальное расположение сердца.
32. Бронхоэктатическая болезнь
Расширение стенок множества бронхов в результате атрофии их мускулатуры, развивающееся при хрон.бронхитах. Возникающее склерозирование такни вокруг бронхов фиксирует их стенки в растянутов состоянии. В бронхоэктазах скапливается мокрота и гной. Склероз легочной ткани нарушает кровообращение в малом круге, что ведет к гипертрофии правого желудочка и легочно-сердечной недостаточности.
33. БА
— хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов. Ключевым звеном является бронхиальная обструкция (сужение просвета бронхов), обусловленная специфическимииммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, проявляющаяся повторяющимися эпизодами свистящих хрипов,одышки, чувства заложенности в груди и кашля.
34. Виды экссудативного воспаления
Серозное, фибринозное, катаральное, гнойное, гнилостное, геморрагическое, смешанное
35. Воспалительные заболевания сердца
Эндокардит, миокардит, перикардит, панкардит
36. Виды, стадии патогенез отдельных видов шока
Виды шока в зависимости от причин:
1) Травматический шок. Например, разрыв мышц, перелом костей, повреждение нервных окончаний. Признаки: пациент кричит, жестикулирует, мечется, зрачки расширены, сердцебиение учащено, АД высокое, реакция на любое воздействие усиливается. В дальнейшем нарастает угнетение речи, двигательной активности, нет реакции на раздражители, развиваются шоковые лёгкие и почки.
2) Ожоговый шок. Выраженность зависит от повреждённой площади кожи: до 50% - благоприятный прогноз, более 50% - неблагоприятный прогноз. Нарушается барьерная и инфекционная функции, шоковая почка, развивается ожоговая болезнь.
3) Анафилактический шок - самая грозная из аллергических реакций немедленного типа. Возникает при введении лечебных сывороток крови, вакцин и лёгких препаратов. Развивается быстро: проявляется двигательное возбуждение, чувство страха и беспокойства, зуд кожи, повышенная потливость, быстро развивается угнетение функций ЦНС, возможны судороги, чувство удушья в результате спазма. Вызывают яды насекомых, лекарственные препараты.
4) Гемотрансфузный шок - развивается после переливания крови. Реакция немедленная.
37. Расстройства сердечного ритма.
Синусовая аритмия
Синусовая тахикардия
Синусовая брадикардия
Экстрасистола
Пароксизмальная тахикардия
Мерцательная аритмия(фибрилляция): мерцание предсердий, мерцание желудочков
Полные и частичные блокады
38. Портальная гипертензия
— синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. Портальная гипертензия сопровождается спленомегалией, варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией.
Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст., между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (анастомозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет её. Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами).
Диагноз портальной гипертензии устанавливается на основании данных клинической оценки, визуализирующих методов обследования и эндоскопии.
39. Пневмония. Стадии и осложнения крупозной пневмонии
Стадия прилива (гиперемия, геморрагии) ->стадия красного опеченения ->стадия серого опеченения (фибринозно-гнойный экссудат) ->стадия разрешения.
Осложнения: карнификация легких. Абсцесс или гангрена легкого.
40. ГБ
Факторы риска: наследственность, пол, возраст, нервный фактор (ЦНС), эмоциональная перегрузка (стрессы), ожмрение, курение, гиподинамия, гиперхолистеринемия, эндокринные заболевания (тириотоксикоз, Сахарный диабет), заболевания почек, злоупотребление солью.
Клиника особенна для всех трех стадий ГБ.
41. Этиология. Патогенез. Эндогенные и экзогенные причины болезни.
Этиология – причина болезни
Патогенез – условия возникновения.
Экзогенный (внешние): механические, физические, химические, биологические, психогенные
Эндогенные (внутренние): наследственные и конституционные факторы
42. Пневмоторакс. Виды, причины, механизмы возникновения
Пневмоторакс (греч. pnéuma —воздух, thorax — грудная клетка) – скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения. При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).
В основе механизма развития пневмоторакса лежат две группы причин:
1. Механические повреждения грудной клетки или легких:
· закрытые травмы грудной клетки, сопровождающиеся повреждением легкого отломками ребер;
· открытые травмы грудной клетки (проникающие ранения);
· ятрогенные повреждения (как осложнение лечебных или диагностических манипуляций - повреждение легкого при постановке подключичного катетера, межреберной блокаде нерва, пункции плевральной полости);
· искусственно вызванный пневмоторакс - искусственный пневмоторакс накладывается с целью лечениятуберкулеза легких, с целью диагностики — при проведении торакоскопии.
2. Заболевания легких и органов грудной полости:
· неспецифического характера – вследствие разрыва воздушных кист при буллезной болезни (эмфиземе) легких, прорыва абсцесса легкого в полость плевры (пиопневмоторакс), спонтанного разрыва пищевода;
· специфического характера - пневмоторакс вследствие разрыва каверн, прорыва казеозных очагов при туберкулезе.
Предложены несколько видов классификаций пневмоторакса по ведущему фактору.
По происхождению:
· 1. Травматический.
Травматический пневмоторакс возникает в результате закрытых (без повреждения целостности кожных покровов) или открытых (огнестрельных, ножевых) травм грудной клетки, ведущих к разрыву легкого.
· 2. Спонтанный.
1. первичный (или идиопатический)
2. вторичный (симптоматический)
3. рецидивирующий
Спонтанный пневмоторакс возникает внезапно в результате самопроизвольного нарушения целостности ткани легкого. Чаще спонтанный пневмоторакс встречается у мужчин в возрасте от 20 до 40 лет. Спонтанный пневмотракс может быть первичным, вторичным и рецидивирующим. Первичный пневмоторакс развивается, как правило, в результате буллезной болезни легких, врожденной слабости плевры, которая может легко разрываться при смехе, сильном кашле, физическом усилии, глубоком дыхании. Также к развитию идиопатического пневмоторакса может приводить ныряние, глубокое погружение в воду, полет в самолете на большой высоте.
Вторичный пневмоторакс возникает вследствие деструкции ткани легкого при тяжелых патологических процессах (абсцессе, гангрене легкого, прорыве туберкулезных каверн и др.).
В случае повторного возникновения говорят о рецидивирующем спонтанном пневмотораксе
· 3. Искусственный.
При искусственном пневмотораксе воздух специально вводится в плевральную полость для лечебно-диагностических целей.
По объему содержащегося в плевральной полости воздуха и степени спадения легкого:
1. Ограниченный (парциальный, частичный).
2. Полный (тотальный).
Ограниченный пневмоторакс характеризуется неполным спадением легкого, тотальный – полным поджатием.
По распространению:
1. Односторонний. 2.Двусторонний.
При одностороннем пневмотораксе происходит частичное либо полное спадение правого или левого легкого, при двустороннем – поджатие обоих легких. Развитие тотального двустороннего пневмоторакса вызывает критическое нарушение дыхательной функции и может привести к гибели пациента в короткие сроки.
По наличию осложнений:
1. Осложненный (плевритом, кровотечением, медиастинальной и подкожной эмфиземой).
2. Неосложненный.
По сообщению с внешней средой:
1. Закрытый. 3.Открытый.
2. Напряженный (клапанный).
При закрытом пневмотораксе сообщения полости плевры с окружающей средой не происходит, и объем попавшего в плевральную полость воздуха не увеличивается. Клинически имеет самое легкое течение, незначительное количество воздуха может рассасываться самостоятельно.
Открытый пневмоторакс характеризуется наличием дефекта в стенке грудной клетки, через который происходит свободное сообщение полости плевры с внешней средой. При вдохе воздух поступает в плевральную полость, а при выдохе выходит через дефект висцеральной плевры. Давление в плевральной полости становится равным атмосферному, что приводит к коллапсу легкого и выключению его из дыхания.
При напряженном пневмотораксе формируется клапанная структура, пропускающая воздух в плевральную полость в момент вдоха и препятствующая его выходу в окружающую среду на выдохе, при этом объем воздуха в полости плевры постепенно нарастает. Клапанный пневмоторакс характеризуется следующими признаками: положительным внутриплевральным давлением (больше атмосферного), приводящим к выключению легкого из дыхания; раздражением нервных окончаний плевры, вызывающим развитие плевропульмонального шока; стойким смещением органов средостения, ведущим к нарушению их функции и сдавлению крупных сосудов;острой дыхательной недостаточностью.
43. Нарушения кислотно-основного обмена, ацидоз, алкалоз.
Буферные и физиологические механизмы в норме обеспечивают поддержание постоянного значения рН крови. Дисбаланс между образованием и (или) удалением ионов водорода, когда вышеуказанные механизмы стабилизации его концентрации не в полной мере справляются с ситуационной нагрузкой, приводит к снижению или повышению рН. В первом случае (при снижении рН) состояние называется ацидозом. Во втором - (при повышении рН) состояние называется алкалозом. И ацидоз, и алкалоз могут иметь метаболическую или респираторную природу
Ацидоз — смещение кислотно-щелочного баланса организма в сторону увеличения кислотности (уменьшению рН).
Алкалоз — нарушение кислотно-щелочного равновесия организма, характеризующееся абсолютным или относительным избытком оснований.
44. Инфаркт миокарда как вид сосудистого некроза
Инфаркт - разновидность сосудистого (ишемического) некроза внутренних органов (кроме мозга - инсульт). Это самый частый вид некроза.
45. ДН как пат. Процесс. Причины и механизмы нарушения вентиляции, диффузии и перфузии
Дыхательная недостаточность (ДН) — патологическое состояние, при котором не обеспечивается поддержание нормального газового состава крови, либо оно достигается за счёт более интенсивной работы аппарата внешнего дыхания и сердца, что приводит к снижению функциональных возможностей организма.
Площадь диффузионной мембраны (аэрогематического барьера) достигает 180-200 м2, а толщина 0,2-2 мкм. Перенос кислорода и углекислого газа зависит от градиента концентрации O2 и CO2 в альвеолярном воздухе и крови; перфузии лёгких; площади, структурного и физико-химического состояния альвеолярно-капиллярной мембраны. Диффузионную способность лёгких (DL) для кислорода и углекислого газа рассчитывают как отношение объёма диффузионного потока газа (V в мл/мин) и разности парциальных давлений газа (ΔΡ в мм рт.ст.) с разных сторон мембраны:
 Эта величина отражает объём газа в мл, диффундирующего через альвеолярно-капиллярную мембрану при градиенте его давления в 1 мм рт.ст. за 1 мин. В норме DL для кислорода составляет примерно 15, а для CO2 - около 300 (последнее свидетельствует о том, что возможность расстройства диффузии кислорода весьма велика, а углекислого газа - мала).
Эта величина отражает объём газа в мл, диффундирующего через альвеолярно-капиллярную мембрану при градиенте его давления в 1 мм рт.ст. за 1 мин. В норме DL для кислорода составляет примерно 15, а для CO2 - около 300 (последнее свидетельствует о том, что возможность расстройства диффузии кислорода весьма велика, а углекислого газа - мала).
В норме соотношение между величинами вентиляции и перфузии сопряжены как в отдельных областях, так и в лёгких в целом: кровоток реализуется в тех участках лёгкого, в которых осуществляется вентиляция. При этом соотношение перфузии и вентиляции оптимально. Нарушение соответствия объёмов вентиляции и перфузии лёгких приводит к развитию дыхательной недостаточности. Количественная зависимость между вентиляцией (V) и перфузией (Q) лёгких выражается показателем V/Q, который в норме колеблется в диапазоне 0,8-1,0. Основные причины дисбаланса вентиляции и перфузии приводят либо к локальной гипоперфузии, либо к локальной гиповентиляции лёгких.
46. Понятие «болезнь». Стадии (периоды) болезни.
Болезнь – особая форма жизни в изменившихся условия, сопровождающаяся нарушением и приспособляемости в поврежденном организме и снижением работоспособности.
Латентный период -> продромальный период -> разгар болезни
47. Причины и механизмы нарушения дыхания, нарушения ритма дыхания
48. Особенности этиологии рака желудка. Формы рака желудка
Развивается на фоне предраковых заболеваний: хрон.атрофического гастрита, хрон.язвы желудка, полипов.
Формы:1)в зависимости от роста:экзофитный, эндофитный и смешанный; 2) по форме: бляшковидный, полипозный, грибовидный, блюдцеобразный (иъязвленный)
49. Особенности этиологии и патогенеза острой и хронической почечной недостаточности
Острая почечная недостаточность (ОПН). Причины: интоксикация, инфекции, гипотонический шок, закупорка мочевыводящих путей. В почках нарушается кровообращение, в эпителии почечных канальцев – дистрофия, распространенный некроз.
Хроническая почечная недостаточность (ХПН) – является следствием сморщенной почки (первично-сморщенная почка – при первичном поражении сосудов, и вторично-сморщенная - в результате воспаления в почках). ХПН развивается постепенно, обычно после периода компенсаторной полиурии с низкой относительной плотностью мочи.
50. Ревматизм как системное заболевание соединительной ткани
Возбудителем является бета-гемолитический стрептококк группы А. Хрон.очаги этой инфекции вызывают выработку антител прочтив стрептококка. А т.к.соед.ткань имеет антигенное сходство с возбудителем, формируются аутоиммунные и аутоаллергические реакции против собственных тканей организма.
51. Виды эмболий. Значение эмболии в патологии
Эмболия по характеру вызывающего её объекта подразделяется следующим образом:
· эмболия твёрдыми частицами (ткани, микробы, паразиты, инородные тела);
· тканевая и жировая эмболия встречаются преимущественно при обширных и тяжёлых травмах, переломах длинных трубчатых костей и т. д.;
· эмболия жидкостями (околоплодные воды, жир, кофе с молоком[1]);
· эмболия газами (в более частном случае воздушная эмболия) происходит при операциях на открытом сердце, ранениях крупных вен шеи и грудной клетки, а также декомпрессионных заболеваниях;
· бактериальная эмболия связана с закупоркой сосудов скоплениями микробов;
· эмболия инородными телами, в основном мелкими осколками при огнестрельных ранениях; нередко носит ретроградный характер;
· эмболия, вызванная оторвавшимся тромбом или его частью, — тромбоэмболическая болезнь — имеет наибольшее практическое значение. Тромбы или их части (тромбоэмболы) из периферических вен оседают, как правило, в бассейне лёгочной артерии (см. Тромбоэмболия лёгочной артерии). В артериях большого круга эмболия обычно обусловлена отрывом тромботических наложений на клапанах или стенках левой половины сердца (при эндокардитах, пороках сердца, аневризме левого желудочка);
· медикаментозная эмболия может произойти при инъекции масляных растворов подкожно или внутримышечно при случайном попадании иглы в сосуд. Масло, оказавшееся в артерии, закупоривает её, что приводит к нарушению питания окружающих тканей и некрозу.
· Эмболи́я (др.-греч. ἐμβολή — вторжение) — типовой патологический процесс, обусловленный присутствием и циркуляцией в крови или лимфе частиц, не встречающихся там в нормальных условиях (эмбол), нередко вызывающий окклюзию (закупорку) сосуда с последующим нарушением местного кровоснабжения.
· Закупорка кровяного русла может происходить в результате травм, переломов, ампутации, а также являться последствием внутривенной инъекции, при этом происходит закупорка сосуда воздушной пробкой (использовалась также как метод умертвления при эвтаназии).
52. Этиологическая классификация лихорадок. Типы температурных кривых
Лихорадка является постоянным симптомом почти всех острых инфекционных заболеваний и некоторых хронических в период обострения, причём в этих случаях возбудитель часто присутствует в крови(бактериемия) или даже размножается в ней (сепсис, септикопиемия). Поэтому этиологически лихорадка может быть установлена выделением возбудителя из крови (гемокультура) так же, как из первичного очага локализации. Более сложно определить этиологию лихорадки при заболеваниях, вызванных условно-патогенными микробами, особенно тогда, когда первичный очаг локализации возбудителя «замаскирован». В этих случаях, наряду с исследованием крови на широкий спектр возбудителей, исследуют мочу, желчь, мокроту и промывные воды бронхов, слизь из носа, глотки, носовых пазух, содержимое шейки матки и др.
Типы лихорадок по характеру колебаний суточной температуры :
1) Постоянная лихорадка (febris continua) — длительное устойчивое повышение температуры тела, суточные колебания не превышают 1 °C.
2) Ремитирующая лихорадка (febris remittens) — значительные суточные колебания температуры тела в пределах 1,5-2°С. Но при этом температура не снижается до нормальных цифр.
3) Перемежающаяся лихорадка (febris intermittis) — характеризуется быстрым, значительным повышением температуры, которое держится несколько часов, а затем сменяется быстрым её падением до нормальных значений.
4) Гектическая, или изнуряющая лихорадка (febris hectica) — суточные колебания достигают 3-5°С, при этом подъёмы температуры с быстрым спадом могут повторяться несколько раз в течение суток.
5) Извращенная лихорадка (febris inversa) — для неё характерно изменение суточного ритма с более высокими подъёмами температуры по утрам.
6) Неправильная лихорадка (febris athypica) — для которой характерны колебания температуры в течение суток без определенной закономерности.
7) Возвратная лихорадка (febris recurrens) — характеризуется чередованием периодов повышения температуры с периодами нормальной температуры, которые длятся несколько суток.
53. Вирусные гепатиты
Все вирусные гепатиты подразделяются на две группы — с энтеральным (через рот) или парентеральным (через кровь) механизмом заражения. К первой группе относятся гепатиты А и Е, заразиться которыми можно, выпив инфицированную вирусом воду или занеся инфекцию через грязные руки (недомытые овощи и т.д.). Ко второй группе относятся гепатиты B, C, D и G, подхватить которые можно при переливании зараженной крови, инъекциях нестерильными шприцами и половых контактах. Гепатиты А и Е считаются наиболее благоприятными, поскольку, в отличие от других разновидностей вирусных гепатитов, не могут принимать хроническое течение.
Несмотря на то, что острые вирусные гепатиты вызываются разными вирусами, внешние проявления этих болезней очень похожи — боли в правом подреберье, потемнение мочи, обесцвечивание кала, желтуха.
54. Дайте сравнительную характеристику сахарного диабета I и II типа.
Сахарный диабет 1 типа, известный также как инсулинзависимый диабет (ИЗСД) или диабет молодых людей, зачастую начинается в детстве. Сахарный диабет 1 типа является аутоиммунным заболеванием, когда иммунная система ошибочно идентифицирует и впоследствии нападает на клетки поджелудочной железы, которые производят инсулин, что приводит к уменьшению или полному прекращению ими производства инсулина.
Диабет 1 типа – это диабет детей и молодых людей
Сахарный диабет 2 типа, известный как инсулиннезависимый сахарный диабет (ИНСД) или взрослый диабет, возникает чаще всего в зрелом возрасте, хотя, в последнее время, он все чаще стал диагностироваться и у детей, в основном больных ожирением или имеющих избыточный вес. При втором типе диабета организм, как правило, продолжает частично производить инсулин, но его не хватает для удовлетворения потребностей, из-за чего клетки начинают неправильно реагировать на него. Последний эффект называется резистентностью к инсулину, когда постоянно повышенный уровень глюкозы в крови делает клетки менее чувствительными к инсулину или не реагирующими на гормональный обмен
Эталон ответов по « Анатомии и физиологии человека»
1.Расскажите о строении и функции животной клетки.
Ответ: Клетка – это элементарная структурная, функциональная и генетическая единица всех живых организмов. Любая клетка имеет клеточную мембрану, которая отделяет ее от окружающей среды. Она состоит из двух слоев фосфолипидов со встроенными в них белками. Функции: пограничная, транспортная, рецепторная.
Каждая клетка имеет два основных компонента: ядро и цитоплазму. Цитоплазма участвует в процессах метаболизма и поддержании постоянства внутренней среды. Она содержит органеллы.
Органеллы общего назначения:1) мембранные: ЭПС, комплекс Гольджи, лизосомы, пероксисомы, митохондрии;
2) немембранные: рибосомы, клеточный центр, микротрубочки, миофиламенты.
Органеллы специализированные:
Акросома сперматозоида, реснички клеток эпителия, микроворсинки эпителия тонкой кишки.
Включения – необязательные элементы клетки: капли жира, гликоген, красители, секреторные гранулы и др.
Свойства клетки: размножение путем митоза (соматические клетки) и мейоза (половые).
Химический состав: около 70 химических элементов входит в состав клетки. 98% приходится на долю водорода, кислорода, углерода, азота.
Все химические элементы находятся в виде ионов или входят в состав различных органических и неорганических соединений.
2. Раскройте понятие о высшей нервной деятельности. Инстинкты, условные рефлексы. Поясните особенности и механизмы образования условных рефлексов. Перечислите типы ВНД человека.
Ответ: ВНД – это деятельность коры больших полушарий головного мозга и подкорковых структур, которые обеспечивают приспособление человека к окружающей среде, т.е. это совокупность безусловных и условных рефлексов. Основатель учения о ВНД – И.П. Павлов.
Безусловные рефлексы – врожденные.
Инстинкт – это цепь безусловных рефлексов, т.е. видовые стереотипные формы поведения.
Условные рефлексы – это рефлексы, приобретенные на основе жизненного опыта. Условия образования УР:
- безусловный раздражитель должен быть сильнее условного;
- действие условного раздражителя должно предшествовать действию безусловного;
- многократная повторяемость действия условного и безусловного раздражителей;
- отсутствие отвлекающих факторов.
Тип ВНД человека – преимущественно врожденные индивидуальные свойства ЦНС, такие как сила, подвижность, уравновешенность. На основе этих свойств выделяют четыре типа ВНД:
Сильный, уравновешенный подвижный (по Гиппократу – сангвиник);
Сильный, уравновешенный, инертный (по Гиппократу – флегматик);
Сильный, неуравновешенный (по Гиппократу –холерик);
Слабый (по Гиппократу – меланхолик).
3.Назовите типы тканей организма человека. Поясните особенности строения и функций эпителиальной и соединительной тканей.
Ответ: Типы тканей: эпителиальная, соединительная, мышечная, нервная.
Строение и функции эпителия: состоит из клеток, межклеточное вещество практически отсутствует, клетки плотно прилегают друг к другу, образуя пласт, занимает пограничное положение , питание через базальную мембрану путем диффузии из подлежащих тканей, т. к. отсутствуют кровеносные сосуды высокая степень регенерации.
Функции: Разграничительная;
Защитная;
Всасывание;
Секреторная;
Экскреторная;
Сенсорная.
Эпителий по функции делят на железистый, покровный;
По форме клеток – на плоский, кубический, цилиндрический.
По количеству слоев – на однослойный и многослойный.
По расположению ядер – на однорядный и многорядный.
Соединительная ткань состоит из клеток и большого количества межклеточного вещества, которое включает волокнистые структуры и основное аморфное вещество.
Функции: трофическая
транспортная
опорная
защитная
регуляторная
дыхательная.
С.Т. делится на собственно соединительную ткань (рыхлую и плотную);
Скелетную соединительную ткань (хрящевую и костную);
Соединительная ткань с особыми свойствами (жировая, ретикулярная, кровь, лимфа).
4. Расскажите топографию и строение лимфоузлов. Значение лимфоузлов.
Ответ: Лимфатические узлы – это скопления лимфоидной ткани размером
от горошины до фасоли. Они покрыты соединительно- тканной капсулой, от нее внутрь отходят трабекулы на разрезе видно более темное корковое вещество , которое расположено по периферии и более светлое мозговое вещество , которое лежит в центре. Лимфа протекает через узлы, обогащается лимфоцитами и антителами. В лимфоузлах происходит фагоцитоз бактерий и инородных частиц, а также дифференцировка Т- и В – лимфоцитов.
В области головы, шеи, туловища и конечностей различают поверхностные и глубокие лимфатические узлы. Узлы, собирающие лимфу от определенных участков тела называются регионарные.
Пропальпировать можно затылочные, околоушные, поднижнечелюстные, подбородочные, шейные, подмышечные, локтевые , паховые, подколенные узлы.
Непрерывное – синарптоз
Прерывное –диартроз (сустав.)
Полупрерывное – гемиартроз (симфиз)
Непрерывные соединения:
Фиброзные (синдесмоз) или соединения с помощью соединительной ткани – синдесмозы (связки, мембраны, роднички, вколачивания, гивы).
Хрящевые соединения – синхондрозы. Это соединения гиалиновым или фиброзным хрящом. Синхондрозы бывают временными (гиалиновый хрящ между частями тазовой кости, между частями костей основания черепа, метаэпифизарные хрящи) и постоянными (межпозвоночный диск, грудно-рёберный I ребра, рёберная дуга и др.)
Прерывные соединения – суставы.
Сустав включает три основных элемента:
- суставная поверхность (покрыта хрящом);
- суставная капсула (оболочка, герметично окружающая суставную капсулу);
- полость сустава, заполненную синовиальной жидкостью (уменьшает силу трения).
Полупрерывные (полусустав, гемиартроз, симфиз).
Это промежуточный вид соединения костей:
- лобковый симфиз;
- симфиз между крестцом и копчиком.
Эталоны ответа по патологии
1. Сравните клинические признаки острой и хронической форм пакреатита
| Острая форма | Хроническая форма |
| · Острая боль в животе · Тошнота · Рвота дуоденальным содержимым · Вздутие живота · Нарушение водно-электролитного баланса · Обезвоживание · Симптом Грея Тернера · Симптом Куллена · Эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью | · Боль в животе · Псевдокисты · Тошнота · Рвота · Метеоризм · Отсутствие аппетита · Падение массы тела · |
2. Сравните виды тромбозов и их роль в патологии. Перечислите основные причины тромбообразования .
Виды тромбов:
· белый – состоит из фибрина, тромбоцитов, лейкоцитов, образуется медленно
· Красный – содержит и эритроциты, образуется быстро
· Смешанный
Причины:
· Замедление кровотока
· Повреждение стенки сосуда
· Повышение свертываемости крови
3. Сравните виды ишемии по этиологическим и патогенетическим критериям
Переходящий . Может проявляться даже у здорового человека. Связано с тем, что физиологическое регулирование кровотока иногда может иметь некоторые сбои. Холоди, боль разного рода, гормональные нарушения, стрессы могут привести к рефлекторному спазму артерии, что вызывает приступ ишемиии.
Продолжительный. Более опасен для здоровья, т.к. имеет длительный переход плохого кровоснабжения органов. Эта ишемия вызывается разными биологическими раздражителями, либо тромбом. Причиной также может стать сдавливание артерии, которое вызвано инородным телом, опухолью, либо рубцом.
Также ишемическая болезнь классифицируется по органам поражения:
· Ишемия верхних конечностей
· Ишемия нижних конечностей
· Церебральная ишемия
· Сердечная ишемия и др.
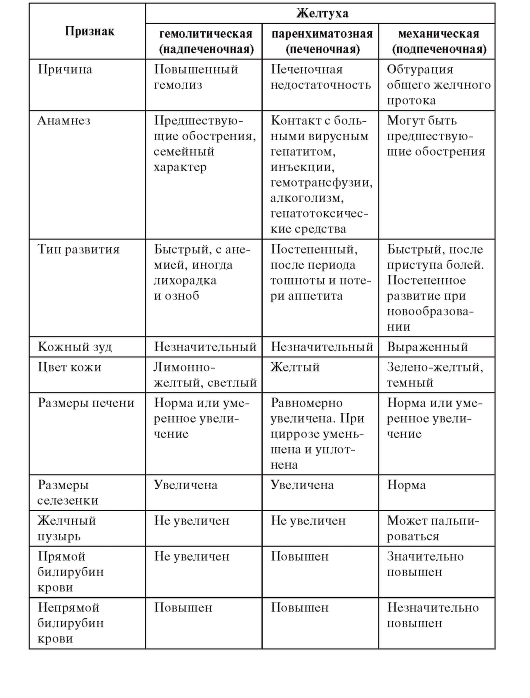
4. Сравните виды желтух по этиологии и патогенезу

5. Сравните апоптоз и некроз по этиологическому, морфологическом и патогенетическому критерию. Перечислите виды некроза.
| Признак | Апоптоз | Некроз |
| Индукция | Активируется физиологическими или патологическими стимулами | Различная в зависимости от повреждающего фактора |
| Распространенность | Одиночная клетка | Группа клеток |
| Биохимические изменения | Энергозависимая фрагментация ДНК эндогенными энонуклеазами. Лизосомы интактные. | Нарушение или прекращение ионного обмена. Из лизосом высвобождаются ферменты. |
| Распад ДНК | Внутриядерная конденсация с расщеплением на фрагменты | Диффузная локализация в некротизированной клетке. |
| Целостность клеточной мембраны | Сохранена | Нарушена |
| Морфология | Сморщивание клеток и фрагментация с формированием апототических телец с уплотненным хроматином | Набухание и лизис клеток. |
| Воспалительный ответ | Нет | Обычно есть |
| Удаление погибших клеток | Поглощение (фагоцитоз) соседними клетками | Поглощение (фагоцитоз) нейтрофилами и макрофагами. |
Виды некроза:
* Сухой (коагуляционный) – в основе лежит коагуляция белков и обезвоживание (творожистый некроз при туберкулезе)
* Влажный (колликвационный) - в результате пропитывания жидкостью мертвых тканей (в головном мозге, где много воды)
* Гангрена – омертвение тканей, соприкасающихся с внешней средой (в коже, конечностях, влагалище, кишечнике, легких, трахее):
- сухая (у пожилых при закрытии крупной артерии атеросклеротической бляшкой) – приводит к мумификации; ткань становится сухой и твердой
- влажная – развивается в тканях, богатых жидкостью, при гниении в результате размножения гнилостных бактерий (в матке, кишечнике). Образуется зловонная масса грязно-серого, зеленого или черного цвета
- анаэробная (газовая) гангрена – при тяжелых травмах и ранениях, когда в рану попадают анаэробы. Развивается коагуляционный некроз. Ткани приобретают грязно-серый цвет, а при надавливании выделяются пузырьки газа.
- пролежни – образуются в коже, подкожной клетчатке или слизистых в местах длительного давления у тяжелых больных.
* Секвестр – участок мертвой ткани, свободно расположенный среди живой (фрагмент кости при остеомиелите)
* Инфаркт – некроз в результате нарушения кровообращения (инфаркт миокарда).
6. Соотнесите этиологические факторы и клинические формы атеросклероза
Главной причиной атеросклероза является нарушение белкового и жирового обменов, главным образом холестеринового, которое отражается преимущественно на сосудах. В крови увеличивается содержание липопротеидов низкой и очень низкой плотности, а содержание липопротеидов высокой плотности, которые транспортируют холестерин из клеток (в том числе сосудов) в печень, уменьшается. В результате интиму усиленно поступают холестерин и необычные белки. Также большое значение имеют хронические повреждения сосудов.
Клинические формы:
· Аорты, что может осложниться истончением и выбуханием стенки – аневризмой, разрыв которой приводит к массивной кровопотере и смерти
· Коронарных артерий, что приводит к ишемии сердца
· Сосудов почек – атеросклеротически сморщенная почка (атрофия паренхимы и разрастание соед. Ткани)
· Мозговых артерий, что приводит к инфаркту мозга в результате кровоизлияния или ишемии; если погибшая ткань рассасывается, то на её месте образуется киста – полость, заполненная жидкостью.
· Нижних конечностей – ишемия, усиливающаяся при ходьбе, или атеросклеротическая гангрена
7. Соотнесите возникновение язвенной болезни кишечника и желудка как форма осложнения гастрита
Воспаление слизистой желудка, которое развивается вследствие раздражения слизистой оболочки холодной, горячей, трудно перевариваемой пищей, алкоголем, хим. веществами, инфекционными и аллергическими агентами . Бывает острая и хроническая форма. Исходами хронической формы могут быть: выздоровление, язвенная болезнь желудка и кишечника и рак желудка. Язва формируется поэтапно: 1) образование эрозии; 2) образование острой язвы; 3) образование хронической язвы.
8. Систематизируйте виды печеночной недостаточности, укажите причины основных дисфункций печени
Острая печеночная недостаточность – вид печеночной недостаточности, который развивается в результате быстрого поражения печени. Клиническая картина этого синдрома развивается очень быстро (от нескольких часов до 8 недель) и также скоро приводит к печеночной энцефалопатии и коме.
Также возможно молниеносное развитие печеночной недостаточности – фульминантная печеночная недостаточность, которая чаще возникает при отравлении ядами, химикатами, лекарственными препаратами и так далее.
Причины, которые могут привести к острой печеночной недостаточности:
· вирусные гепатиты с тяжелым течением,
· прием лекарственных препаратов, особенно вместе с алкоголем,
· обширные потери крови и ДВС-синдром (диссеминированное сосудистое свертывание крови, связано с нарушением системы свертывания крови в результате массивного кровотечения или выраженного интоксикационного синдрома, может привести к смерти пациента, требует реанимационных мероприятий),
· переливание несовместимой группы крови,
· отравление ядовитыми грибами,
· отравление ядохимикатами,
· отравление алкоголем,
· острые нарушения кровообращения в печеночных сосудах, а также в системах воротной и нижней полой вен,
· разрыв эхинококковой кисты и другие распространенные паразитарные заболевания печени,
· оперативные вмешательства на брюшной полости,
· обезвоживание, нарушение водно-солевого баланса, откачивание большого объема жидкости из брюшной полости при асците.
· острая или хроническая почечная недостаточность (ОПН и ХПН),
· проявление печеночной недостаточности как один из синдромов полиорганной недостаточности, которая возникает в результате распространенных инфекционных процессов или тяжелые поражения головного мозга и характеризуется отказом жизненно-важных органов (легочная, сердечная, почечная недостаточность, отек мозга, парез кишечника и так далее),
· любые хронические заболевания печени (цирроз, гепатиты, гепатозы, заболевания желчевыводящих путей и другие) при несоблюдении лечебных мероприятий и режима, наличии дополнительных факторов негативного воздействия на печень (например, прием алкоголя, несоблюдение диеты, прием гепато-токсических лекарственных препаратов и так далее).
Хроническая печеночная недостаточность – вид печеночной недостаточности, который развивается постепенно при длительном (хроническом) воздействии гепато-токсических факторов (от 2-х месяцев до нескольких лет).
Характеризуется постепенным развитием симптомов на фоне обострения хронических заболеваний печени и желчевыводящей системы.
Причины хронической печеночной недостаточности:
· алкоголизм,
· вирусные гепатиты, особенно В и С,
· цирроз печени,
· длительный прием некоторых лекарственных препаратов,
· опухоли печени,
· паразитарные заболевания печени,
· дискинезии желчевыводящих путей и желчекаменная болезнь,
· гепатозы (печеночные дистрофии),
· сахарный диабет и другие эндокринные заболевания,
· хронические инфекционные заболевания (сифилис, туберкулез),
· аутоиммунные заболевания,
· анемии и другие заболевания крови,
· другие заболевания и состояния.
9. Расскажите патфизиологические признаки воспаления. Перечислите стадии воспаления
Покраснение(rubor) связано с артериальной гиперемией, припухание (tumor) – с отёком и повышенной пролиферацией клеточных элементов, повышение температуры (calor) – с повышенным притоком крови и усилием метаболизма, боль (dolor) – в результате раздражения нервных окончаний отечной жидкостью и нарушением функции (function laesa) в связи с болью, нарушением структуры и эндокринной регуляции.
Стадии: нормэргическая, аллергическая, гипоэргическая, гиперэргическая
10. Расскажите определение коронарной недостаточности. Раскройте этиологию и патогенез ишемической болезни сердца
Коронарная недостаточность - снижение или полное прекращение коронарного кровотока с неадекватным снабжением миокарда кислородом и питательными веществами. Коронарная недостаточность может быть обусловлена спазмом, атеросклеротическим или тромботическим стенозом, расслоением, фиброзом при пролиферативном воспалении, компрессией сосуда спайкой, опухолью, инородным телом. В редких случаях коронарная недостаточность связана с наличием врождённого шунта между коронарными и лёгочными артериями со сбросом крови в малый круг кровообращения.
1.- Ишемическая (донекротическая) стадия
2.- Некротическая
3.- исход
11. Раскройте понятия: «гипертрофия», «гиперплазия», «организация», «инкапсуляция».
Гипертрофия – увеличение какого-нибудь органа тела
Гиперплазия – это увеличение числа структурных элементов тканей путём их избыточного новообразования.
Организация – организм(?)
Инкапсуляция – процесс отграничения некроза, инородного тела, животного паразита, очага воспаления от остальной части органа путем образования вокруг очага фибринозной (соединительнотканной) капсулы
12. Раскройте понятие гипо- и гипергидротации. Расскажите механизмы образования отёков.
Гипогидратация – уменьшение содержания в организме воды.
Гипергидратации – избыточное содержание воды в организме или отдельных его частях.
Механизм образования отёков:
Положительный баланс воды в организме - это следствие избыточной задержки почками натрия, который является главным осмотическим катионом для плазмы крови и межклеточной жидкости. Примерно 40% натрия содержится в костях и хрящах. Примерно 7-8% натрия содержится во внутриклеточной жидкости. Остальная масса натрия содержится во внеклеточной жидкости.
Около 70% натрия находится в подвижном равновесии и замет обменивается с натрием внеклеточной жидкости. В случае повышения концентрации натрия во внеклеточной жидкости общий ток жидкости в нее увеличивается. Человек чувствует жажду. Таким образом, увеличивается потребность в дополнительном питье воды. При этом усиливается выделение антидиуретического гормона, который вызывает задержку воды почками.
Положительный баланс натрия в человеческом организме может быть связан с его пропорциональным распределением внутри сосудов и в межуточном пространстве, а так же с преимущественной концентрацией натрия в межуточном пространстве из-за хронической недостаточности кровообращения, цирроза печени, гормональных нарушений, развития нефротического синдрома и состояния, которое сопровождается дефицитом белка. При этом возникает гиперосмия внеклеточного сектора, которая вызывает повышение выработки вазопрессина, который усиливает обратное всасывание воды в почечных канальцах и обычно ведет к тому, что в организме вода накапливается в избыточном количестве. Но все, же основной причиной накопления натрия при отеке является гиперсекреция альдостерона, которая вызывается уменьшением объёма циркулирующей крови или снижением сердечного выброса.
Уменьшение кровотока в почках повышает образование ренина почками и ангиотензина II, который действует возбуждающе на секрецию альдостерона. В итоге обратное всасывание натрия в дальнем отделе нефрона возрастает, а так же увеличивается избыточное гидростатическое давление внеклеточной жидкости. В тоже время повышается выработка вазопрессина, и с избытком происходит обратное всасывание воды. Надо отметить, что избыток альдостерона сам по себе не может вызвать подобную задержку натрия. В случае сниженного почечного кровотока понижается фильтрация натрия. При этом повышается повторное всасывание в проксимальных отделах нефрона.
Интенсивность обмена жидкости в тканях зависит обычно от величины кровотока, площади фильтрующей поверхности, а так же от площади поверхности через которую проходит повторное всасывание воды и от проницаемости стенок капилляров. Изменение данных параметров, как правило, регулируются механизмами нервно-эндокринной системы с использованием локальных биоактивных веществ.
Основными факторами, которые ведут к нарушению местного баланса жидкости, является повышение давления жидкости в капиллярах. Так же причиной нарушения может быть снижение доли осмотического давления плазмы крови, уменьшение механического давления в тканях, а так же нарушение оттока лимфы.
13. Раскройте понятия стресса. Перечислите стадии, поясните механизмы развития.
Стресс – состояние повышенного напряжения организма ак защитная реакция на различные неблагоприятные факторы.
При стрессе в организме вырабатывается гормон адреналин, основная функция которого заставить организм выживать. Стресс является нормальной частью человеческой жизни и необходим в определенных количествах.
Симптомы могут постепенно нарастать или появляться внезапно, в течение нескольких минут. Приступы паники обычно длятся недолго, протекают в виде эмоциональных взрывов, сопровождающихся чувством ужаса и такими реакциями организма, как усиленное сердцебиение и потение. Генерализованное тревожное состояние обычно развивается постепенно и обычно не является прямым следствием какого-либо определенного беспричинного страха (фобии). Два главных признака стресса и тревожного состояния это неконтролируемая тревога и беспокойство. К симптомам также можно отнести мышечное напряжение, усталость, раздражительность, нетерпеливость, бессонницу или расстройства сна, трудности с концентрацией внимания. Стрессы и тревожности могут приводить к приступам паники, для которых характерны боль или чувство дискомфорта в грудной клетке, учащенное сердцебиение, затрудненное, поверхностное дыхание, чувство нехватки воздуха , удушья, озноб или резкое повышение температуры, дрожь, тошнота, боль в животе, онемение или чувство покалывания в конечностях.
14. Раскройте понятие дистрофии и её механизмы. Приведите классификацию дистрофий.
Дистрофия – изменение структуры и функции клеток и тканей в результате нарушения обмена веществ.
Механизмы:
· Инфильтрация
· Извращенный синтез
· Трансформация
· Декомпозиция (фанероз)
Классификация:
· По виду нарушения обмена в-в: - белковые
- жировые
- углеводные
- минеральные
- сложных белков
· По распространенности: - общие ,- местные
· По локализации в паренхиме или строме: - паренхиматозные; мезенхимальные; смешанные
· По выраженности изменений: обратимые, необратимые
15. Раскройте понятие «Реактивность организма» и её значение в патологии. Дайте понятия: приспособление, компенсация. Каковы механизмы компенсаторно-приспособительных р-ий. Расскажите «Золотое правило» саморегуляции.
Реактивность организма — свойство организма как целого отвечать изменениями жизнедеятельности на воздействия окружающей среды, представляющее собой такое же важное свойство всего живого, как обмен веществ, рост, размножение и др.
От реактивности организма зависит, возникнет или не возникнет болезнь при воздействии болезнетворного фактора, как она будет протекать.
Приспособле́ние в (адапта́ция) к меняющимся условиям существования является наиболее общим свойством живых организмов. Компенсация (компенсаторные процессы) — адаптация в условиях болезни, приспособление к патологическим условиям существования организма.
К механизмам, обеспечивающим приспособление, относятся специальные защитные системы, регуляция функций организма и избегающее поведение.
I. Специальные защитные системы, препятствующие наиболее разрушительным внешним воздействиям
1. Иммунная система и система мононуклеарных фагоцитов как защита от генетически чужеродной экспансии
2. Механизм воспаления и тесно связанный с ним феномен репаративной регенерации как универсальные способы восстановления повреждённых тканей
3. Система антибластомной резистентности, препятствующая возникновению незрелых злокачественных опухолей
4. Свёртывание крови (гемокоагуляция, тромбоз) как защита от потери внутрисосудистой жидкой ткани
5. Стресс-система, обеспечивающая развитие стресс-синдрома.
II. Механизмы регуляции всех функций организма.
III. Избегающее поведение (его формирует ноцицептивная система).
"Золотое правило" саморегуляции состоит в том, что любое отклонение от нормы есть стимул возвращения к норме.
16. Раскройте понятие «кома», её этиологию и патогенез. Охарактеризуйте виды комы: гипергликемическая, гипогликемическая, уремическая, печёночная кома.
Ко́ма (от др.-греч. κῶμα — глубокий сон) — угрожающее жизни состояние между жизнью и смертью, характеризующееся потерей сознания, резким ослаблением или отсутствием реакции на внешние раздражения, угасанием рефлексов до полного их исчезновения, нарушением глубины и частоты дыхания, изменением сосудистого тонуса, учащением или замедлением пульса, нарушением температурной регуляции.
Кома развивается в результате глубокого торможения в коре головного мозга с распространением его на подкорку и нижележащие отделы центральной нервной системы вследствие острого нарушения кровообращения в головном мозге, травм головы, воспаления (при энцефалитах, менингитах, малярии), а также в результате отравлений (барбитуратами, окисью углерода и др.), при сахарном диабете, уремии, гепатите (уремическая, печёночная кома). При этом возникают нарушения кислотно-щелочного равновесия в нервной ткани, кислородное голодание, нарушения ионного обмена и энергетическое голодание нервных клеток. Коме предшествует прекоматозное состояние, на протяжении которого происходит развитие указанных симптомов.
| Дифференциальная диагностика наиболее часто встречающихся коматозных состояний[1] | ||||||
| Клиническая характеристика | Диабетическая кома | Гипогликемическая кома | Уремическая кома | Хлоргидропеническая кома | Печёночная кома | Ацетонемическая кома |
| Основное заболевание | Сахарный диабет | Сахарный диабет, опухоли надпочечников | Хроническое заболевание почек | Любые заболевания, сопровождающиеся упорной рвотой | Болезнь Боткина, цирроз печени, гепатохолангиты | Встречается главным образом у детей-невропатов |
| Начало | Медленное (у детей более быстрое, чем у взрослых) | Внезапное | Постепенное | Медленное | Постепенное | Постепенное |
| Сознание | Теряется постепенно (может предшествовать психическая депрессия) | Быстрая потеря (могут предшествовать возбуждение, бред) | Теряется постепенно (забытье, сонливость, сопор, кома) | Теряется постепенно | Постепенное развитие коматозного состояния, галлюцинации и делирий | Теряется постепенно (забытье, сонливость, сопор, кома) |
| Тонус мышц, рефлексы | Мышечная гипотония, вялость сухожильных рефлексов, иногда — их отсутствие | Гипертония, ригидность мышц, патологические рефлексы | Миоклонические подёргивания в различных частях тела. Сухожильные рефлексы повышены | Адинамия, тетания, фибриллярные подёргивания, гиперрефлексия,каталепсия | Двигательное беспокойство, судороги, менингиальные явления | Гипотония, рефлексы снижены |
| Судороги | Отсутствуют | Есть. Частое дрожание конечностей | В конечной стадии | Редко | Редко | Редко |
| Кожа | Бледная, сухая (обезвоживание). Щёки красные | Бледная, влажная | Сухая, кожный зуд, следы расчёсов, редко отёки | Суховатая, тургор и эластичность снижены | Сухая, желтушная, расчёсы, точечные кровоизлияния | Сухая, бледная |
| Дыхание | Куссмауля. Запах ацетона в выдыхаемом воздухе | Поверхностное | Глубокое, иногда Чейн-Стокса или Куссмауля, запах аммиака (мочи) | Поверхностное, учащённое, неприятный запах изо рта | Куссмауля | Глубокое, токсическое, запах ацетона изо рта |
| Сердечно-сосудистая система | Тоны сердца глухие, артериальная гипотония, пульс частый, плохого наполнения, коллапс | Тоны сердца ясные, артериальное давление лабильное, пульс нормальный, но может быть брадикардия, реже тахикардия | Акцент на аорте, артериальная гипертония, может выслушиваться шум трения перикарда, пульс твёрдый, напряжённый | Тоны сердца глухие, артериальная гипотония, пульс учащённый, мягкий, иногда аритмичный | Тоны сердца приглушены, артериальная гипотония, тахи- или брадикардия,пульс слабого наполнения | Тоны сердца глухие, артериальная гипотония, тахикардия, пульс слабого наполнения |
| Расстройства пищеварения | Аппетит отсутствует, тошнота, рвота, язык сухой | Аппетит повышен, рвоты нет, язык влажный | Тошнота, рвота, иногда понос | Аппетит отсутствует, рвота и понос | Аппетит отсутствует, рвота, понос | Полное отсутствие аппетита, неукротимая обильная рвота |
| Печень | Увеличена | Увеличена у больных диабетом и нормальных размеров при спонтанных гипогликемиях | Может быть увеличена | В зависимости от основного заболевания может быть увеличена | Уменьшена | Увеличена, болезненна |
| Глаза | Тонус глазных яблок понижен | Тонус глазных яблок нормальный | Зрачки сужены, ухудшение зрения | Зрачки расширены | Зрачки расширены | Без особенностей |
| Кровь | Гипергликемия, гиперкетонемия, лейкоцитоз | Гипогликемия, небольшой лейкоцитоз | Ацидоз, азотемия, анемия | Гипохлоремия,лейкоцитоз, алкалоз | Гипербилирубинемия, нередко азотемия | Гипохлоремия, отсутствие гипергликемии |
| Моча | Гликозурия, ацетонурия, высокая относительная плотность | Сахар и ацетон отсутствуют | Полиурия, гипоизостенурия, наличие белка, скудный мочевой осадок | Олигоурия, анурия | Желчные пигменты,уробилин, кристаллы лейцина и тирозина | Ацетон, ацетоуксусная кислота, отсутствие глюкозурии |
17. Проведите полный сравнительный анализ видов гастрита в зависимости от происхождения, локализации, течения, клинической картины
В зависимости от того, что стало причиной гастрита, выделяют:
o первичный гастрит — это повреждение слизистой желудка экзогенными факторами;
o вторичный гастрит может проявляться на фоне различных болезней.
Характер воздействия этих причин на желудок пациента определяет две основные формы гастрита: острый и хронический.
18. Проанализируйте причины и механизмы развития венозной гиперемии. Перечислите признаки и изменения гемодинамики.
Венозная гиперемия - увеличение кровенаполнения участка ткани и уменьшение количества протекающей через него крови вследствие затрудненного оттока ее. В результате этого венозная сосудистая сеть данного участка становится видимой, продвижение крови замедляется.
Причинами развития венозной гиперемии являются:
1) сдавление вен без повреждения артерии, которое бывает вследствие наложения лигатуры, давления опухоли, беременной матки, отечной жидкости или сужения просвета сосуда рубцующейся тканью;
2) тромбоз вен, т. е. закупорка сосудов, затрудняющая отток крови из соответствующего участка;
3) ослабление работы сердца при заболеваниях его, в особенности при недостаточности правого желудочка; в этих случаях замедляется ток крови по направлению к сердцу и наблюдается застой крови преимущественно в крупных и средних венах нижележащих частей тела;
4) нарушение функции легочного аппарата, сопровождающееся ослаблением эластичности легочной ткани, в результате чего изменяется внутригрудное давление, уменьшается присасывающее действие грудной клетки и как следствие - появляется венозная гиперемия в нижней части тела;
5) длительное пребывание больных в постели, что может вызвать развитие застойной гиперемии в нижележащих частях тела. Такая гиперемия наблюдается также в результате длительного свисания конечностей, продолжительного сидячего образа жизни (например, застой крови в геморроидальных венах) или долгого стояния; во всех указанных случаях создается препятствие для оттока крови по венозным сосудам.
Гемодинамические нарушения делятся на три степени тяжести: Первая степень включает в себя два подвида: 1А — нарушение маточно-плацентарного кровотока, которое является самым легким. Плодно-плацентарное кровообращение при нем сохраняется. К этой проблеме в большинстве случаев приводит внутриутробная инфекция; 1Б — сохраняется маточно-плацентарный кровоток, в то время как возникают патологии в плодно-плацентарном. Вторая степень характеризируется нарушениями обеих систем кровотока, при этом не несет в себе кардинальных изменений. Третья степень заключается в том, что нарушение маточно-плацентарного кровообращения приводит к возникновению дефектов в циркуляции крови на маточно-плодном уровне.
19. Артериальная гиперемия. Перечислите признаки и изменения гемодинамики.
Артериальная гиперемия — увеличение кровенаполнения органов и тканей организма вследствие увеличения притока артериальной крови при сохранении уровня оттока. Приводит к возрастанию функциональных возможностей тканей — ускоренному метаболизму и регенерации.
Гемодинамические нарушения делятся на три степени тяжести: Первая степень включает в себя два подвида: 1А — нарушение маточно-плацентарного кровотока, которое является самым легким. Плодно-плацентарное кровообращение при нем сохраняется. К этой проблеме в большинстве случаев приводит внутриутробная инфекция; 1Б — сохраняется маточно-плацентарный кровоток, в то время как возникают патологии в плодно-плацентарном. Вторая степень характеризируется нарушениями обеих систем кровотока, при этом не несет в себе кардинальных изменений. Третья степень заключается в том, что нарушение маточно-плацентарного кровообращения приводит к возникновению дефектов в циркуляции крови на маточно-плодном уровне.
20. Признаки злокачественной и доброкачественной опухоли.
Злокачественная опухоль:
Симптомы варьируют в зависимости от местоположения опухоли. Боль обычно возникает только на поздних стадиях. На ранних стадиях опухоль часто не вызывает никаких неприятных ощущений. Некоторые часто встречающиеся симптомы включают в себя:
· местные симптомы:
· необычная припухлость или уплотнение (часто наиболее ранний симптом);
· кровотечение;
· воспаление;
· желтуха;
· симптомы метастазов:
· увеличение лимфатических узлов;
· кашель, возможно с кровью;
· увеличение печени;
· боль в костях, переломы костей;
· неврологические симптомы;
· общие симптомы:
· кахексия (потеря веса, потеря аппетита, истощение);
· иммунопатологические состояния;
· гипергидроз;
· анемия;
· психологическая симптоматика.
Изменение психологического статуса может быть вызвано несколькими факторами:
· реакцией организма на обезболивающие препараты;
· поведенческой реакцией на «страх смерти» (если пациент знает о своём состоянии);
· метастазированием в мозговую область;
· резким изменением гормонального статуса.
Доброкачественная опухоль:
Доброкачественные опухоли могут развиваться из любой ткани. Наиболее распространённые доброкачественные образования представлены в таблице:
| Тип ткани | Тип опухоли |
| Плоский и цилиндрический эпителий | Доброкачественная эпителиома |
| Железистый эпителий | Аденома |
| Соединительная ткань | Фиброма |
| Жировая ткань | Липома |
| Гладкомышечная ткань | Лейомиома |
| Костная ткань | Остеома |
| Хрящевая ткань | Хондрома |
| Лимфоидная ткань | Лимфома |
| Поперечно-полосатая мышечная ткань | Рабдомиома |
| Нервная ткань | Невринома |
21. Сосудистая недостаточность, коллапс и их классификация. Поясните этиологию и патогенез.
Сосудистая недостаточность – это нарушение местного или общего кровообращения, в основе которого лежит недостаточность функции кровеносных сосудов, вызванная в свою очередь нарушением их проходимости, уменьшением тонуса, объема проходящей по ним крови.
Виды
По локализации такая нехватка может разделяться на: региональную (затрагивающую какую-то конкретно взятую часть тела) и системную (поражающую сосуды всего организма).
По скорости образования и протекания различают острую и хроническую.
В зависимости от того, как распространяются нарушения, различают системную и региональную (местную) недостаточность. Также различают хроническую и острую сосудистую недостаточность. Различие между этими двумя формами заключается в скорости течения заболевания. Чистая сосудистая недостаточность – явление достаточно редкое. Как правило, сосудистая недостаточность возникает на фоне симптомов недостаточности сердечной мышцы. Таким образом, сердечнососудистая недостаточность возникает в результате воздействия одних и тех же факторов, как на мускулатуру сосудов, так и на сердечную мышцу. В некоторых случаях сердечнососудистая недостаточность принимает вторичный характер, и патология сердца возникает вследствие неправильного питания мышц (низкое давление в артериях или недостаток крови). Острая сосудистая недостаточность представляет собой клинический синдром, возникающий в результате резкого уменьшения объема циркулирующей крови, а также ухудшения кровоснабжения жизненно важных органов, что является следствием кровопотери, падения сосудистого тонуса (отравления, инфекции и т.д.), нарушения сократительной функции миокарда. Острая сосудистая недостаточность проявляется в виде обморока, шока или коллапса.
Коллапс – внезапная сердечно-сосудистая недостаточность, с потерей сознания и угрозой смерти.
Большей частью внезапно развиваются ощущения общей слабости, головокружение, больной жалуется на зябкость, озноб, жажду; температура тела снижена. Черты лица заострены, конечности холодные, кожные покровы и слизистые оболочки бледны с цианотичным оттенком, лоб, виски, иногда все тело покрыто холодным потом, малый и слабый пульс, обычно учащенный, вены спавшиеся, АД понижено. Сердце не расширено, тоны его глухие, иногда аритмичные, дыхание поверхностное, учащенное, но, несмотря на одышку, больной не испытывает удушья, лежит с низко расположенной головой. Диурезснижен. Сознание сохранено или затемнено, к окружающему больной безучастен, реакция зрачков на свет вялая, наблюдаются тремор пальцев рук, иногда судороги. Объем циркулирующей крови всегда снижен, часто определяются декомпенсированный метаболический ацидоз, гематокрит повышен. Дифференциальный диагноз проводится с обмороком, при котором функциональные нарушения выражены значительно слабее, АД нормальное, а также с сердечной недостаточностью, отличающейся от коллапса ортопноэ, увеличением объема циркулирующей крови, нормальным АД.
· сердечно-сосудистый коллапс (кардиогенный) — уменьшение сердечного выброса;
· гиповолемический коллапс — уменьшение объема крови
· вазодилятационный коллапс — расширение сосудов
22. Гипоксия, классификация гипоксических состояний, Основные типы гипоксий
— пониженное содержание кислорода в организме или отдельных органах и тканях.
1. Гипоксическая (экзогенная) — при снижении парциального давления кислорода во вдыхаемом воздухе (низкое атмосферное давление, закрытые помещения, высокогорье);
2. Дыхательная (респираторная) — при нарушении транспорта кислорода из атмосферы в кровь (дыхательная недостаточность);
3. Гемическая (кровяная) — при снижении кислородной ёмкости крови (анемия; инактивация гемоглобина угарным газом или окислителями);
4. Циркуляторная — при недостаточности кровообращения (сердца либо сосудов), сопровождается повышением артериовенозной разницы по кислороду;
5. Тканевая (гистотоксическая) — при нарушении использования кислорода тканями (пример: цианиды блокируют цитохромоксидазу — фермент дыхательной цепи митохондрий);
6. Перегрузочная — вследствие чрезмерной функциональной нагрузки на орган или ткань (в мышцах при тяжёлой работе, в нервной ткани во время эпилептического приступа);
7. Смешанная — любая тяжелая/длительная гипоксия приобретает тканевой компонент (гипоксия → ацидоз → блокада гликолиза → отсутствие субстрата для окисления → блокада окисления → тканевая гипоксия).
8. Техногенная — возникает при постоянном пребывании в среде с повышенным содержанием вредных выбросов
Наиболее общими признаками являются следующие:
· При острой гипоксии:
· Увеличение частоты и глубины дыхания, возникновение одышки;
· Увеличение частоты сердечных сокращений;
· Нарушение функции органов и систем.
· При хронической гипоксии:
· Стимуляция эритропоэза с развитием эритроцитоза;
· Нарушение функции органов и систем
23. Эндогенные и экзогенные причины возникновения и развития пиелонефрита. Основные звенья патогенеза.
Гнойное заболевание лоханок, чашечек и стромы почек.
Чаще вызывается кишечной палочкой. Пути проникновения: а)гематогенный (нисходящий), б)урогенный (восходящий), в)лимфогенный.
-острый – х-ся фибринозным воспалением чашечек и лоханки с учестием некроза слизистой оболочки; строма почки инфильтрирована лейкоцитами, встречаются микроабсцессы.
-хронический – постепенно развивается соед. Ткань, заканчивается пиелонефротически сморщенной почкой.
24. Эмфизема легких
Увеличение объема легких (и содержания в них воздуха) при одновременной уменьшении их дыхательной поверхности.
При вдохе воздух входит в альвеолы, выдох затруднен, альвеолы растягиваются, что вызывает -><- сосудов и повреждение эластического каркаса легкого, альвеолярные перегородки подвергаются атрофии и склерозу, резко уменьшается дыхательная поверхность легких. Выдох затрудняется. При разрыве пузырей под плеврой возникает пневмоторакс. Такая эмфизема называется буллезной.
25. Цирроз печени
Хрон.заболевание, х-ся нарастанием печеночной недостаточности в связи с рубцовым сморщиванием и структурной перестройкой печени. В наст.время чаще встречается цирроз вирусный, алкогольный и билиарный (связанный с нарушением оттока желчи; что придает печени зеленоватый цвет; соединительная ткань разрастается вокруг измененных протоков).
26. ХОБЛ
— самостоятельное заболевание, для которого характерно частично необратимое ограничение воздушного потока в дыхательных путях, имеющее, как правило, неуклонно прогрессирующий характер и спровоцированное аномальной воспалительной реакцией ткани лёгких на раздражение различными патогенными частицами и газами.
Патологический процесс начинается в слизистой бронхов: в ответ на воздействие внешних патогенных факторов происходит изменение функции секреторного аппарата (гиперсекреция слизи, изменения бронхиального секрета), присоединяется инфекция, развивается каскад реакций, приводящих к повреждениюбронхов, бронхиол и прилегающих альвеол. Нарушение соотношения протеолитических ферментов и антипротеаз, дефекты антиоксидантной защиты лёгких усугубляют повреждение.
27. Анемии
По цветовому показателю
Цветовой показатель (ЦП) показывает степень насыщения эритроцита гемоглобином. В норме он равен 0,86—1,1. В зависимости от него различают такие анемии:
Гипохромная анемия
· Гипохромные — ЦП < 0,86 (по некоторым источникам ниже 0,8):
· железодефицитная анемия
· талассемия
Нормохромная анемия
· Нормохромные — ЦП 0,86—1,1:
· гемолитические анемии (когда скорость разрушения эритроцитов превышает скорость их продукции)
· постгеморрагическая (как результат потери крови вследствие кровотечения или кровоизлияния)
· неопластические заболевания костного мозга
· апластические анемии
· внекостномозговые опухоли
· анемии вследствие снижения выработки эритропоэтина
Гиперхромная анемия
· Гиперхромные — ЦП > 1,1:
· витамин B12-дефицитная анемия
· фолиеводефицитная анемия
· миелодиспластический синдром
По степени тяжести
В зависимости от выраженности снижения уровня гемоглобина выделяют три степени тяжести анемии:
· Лёгкая — уровень гемоглобина ниже нормы, но выше 90 г/л;
· Средняя — гемоглобин в пределах 90—70 г/л;
· Тяжёлая — уровень гемоглобина менее 70 г/л.
По способности костного мозга к регенерации
Основным признаком такой регенерации является увеличение количества ретикулоцитов (молодых эритроцитов) в периферической крови. Норма — 0,5—2 %.
· Арегенераторная (к примеру, апластическая анемия) — характерно отсутствие ретикулоцитов.
· Гипорегенераторная (витамин B12-дефицитная анемия, железодефицитная анемия) — характерно количество ретикулоцитов ниже 0,5 %.
· Норморегенераторная или регенераторная (постгеморрагическая) — количество ретикулоцитов в норме (0,5—2 %).
· Гиперрегенераторная (гемолитические анемии) — количество ретикулоцитов более 2 %.
Дата: 2019-02-02, просмотров: 384.