НЕФРОЛОГИЯ
«Моча-это великий очиститель. Она удаляет все нечистоты из тела» (учение Древней Индии)




ОАМ (общий анализ мочи): суточная потребность в воде для взрослого человека: питьевая вода 800-1000 гр., суп 500-600 гр., вода твердых продуктов 700 гр., вода, образующаяся в самом организме 300-400 гр.
У здорового человека суточное выделение мочи составляет 67-75% от количества выпитой жидкости. Минимальное количество мочи, необходимое для выделение шлаков (продуктов метаболизма) 500 мл., поэтому необходимо выпить за сутки не менее 800 мл./сутки. В условиях стандартного водного режима при потреблении за сутки 11/2-2 л. жидкости (30 мл на 1 кг веса), величина суточного диуреза составляет 800-1500 мл.
Диурез (мочевыделение) – процесс образования и выделения мочи за определенный промежуток времени. За сутки диурез составляет 1,0-1,5 л. за 3-5-7 мочеиспусканий. Это суточный диурез. Женщины выделяют – 600-1600 мл, мужчины – 800-1800 мл.
Патологические изменения в ОАМ называются мочевой синдром.
< 500 мл/сутки - олигурия (мало мочи), когда диурез ≤ 0,5 мл на 1 кг веса тела в час – рвота, понос, СН, ХПН, ОПН, ГН, МКБ, отеки, малое потребление жидкости.
> 2 л/сутки - полиурия (много мочи) – ХПН, СД, обильное питье, прием мочегонных.
< 50 мл/сутки – анурия (отсутствие мочи, прекращение выделения мочи почками). Моча поступает в мочевой пузырь по катетеру за сутки меньше 50мл\сут. - шок, коллапс, низкое АД, ХПН, кровопотеря.
Никтурия - ночное мочеиспускание. Ранний признак ХПН, СД, СН. С греческого «нюкс» - ночь, греческая богиня ночи «никте».
Ø Цвет мочи – в N соломенно-желтый (с/ж), темно-золотистый.
Макрогематурия – цвет «мясных помоев» - буровато-красный цвет: рак почки (гипернефрома), МКБ, ГН, травма почки, туберкулез почки и т.д.

Цвет пива – при желтухе. Бледная – при СД, ХПН. Пенистая - зависит от содержания белка и билирубина. Цвет мочи зависит от приема пищи, лекарств, витаминов.
Ø Запах мочи - при разложении мочи будет резкий аммиачный запах.
Сладковатый, фруктовый, яблочный, ацетона – при СД, голодании.
М.б. характерный запах от ЛС (АБ, витамины…).
Ø Прозрачность – в N- прозрачная. Мутной м.б. из-за примеси солей, бактерий, белка, крови, слизи, жиров.
Ø РН-мочи- в N = 4,5-8,0 ( слабо-кислая или нейтральная). Кислая < 4,5. 8,0 > щелочная.
В сторону ощелачивания: мочевая инфекция, растительная диета.
В сторону окисления: диета, богатая мясом, подагра, СД, лихорадка, голодание, ЛС (аскорбиновая кислота).
От РН зависит образование камней (кислые, щелочные)
Ø Удельный вес мочи - относительная плотность мочи в N = 1.005
1.030 (размах за сутки по пробе Зимницкого) и зависит от концентрации растворенных в моче веществ. Для измерения уд. веса необходимо 50 мл. мочи (правильно объяснить пациенту сколько мл. мочи он должен собрать – не менее 100-150 мл.) Если ОАМ проводится на анализаторе, то количество роли не играет.
Если в утренней порции уд. вес < 1.018 – надо сделать пробу Зимницкого.
Гипостенурия - уд .вес в утренней порции < 1,012
Изостенурия – низкий уд. вес мочи в течение суток
> СД, понос, рвота, малое употребление воды
< ХПН, большое употребление воды
Ø Белок в N нет. Протеинурия - маркер поражение почек. Протеинурия м.б. без патологии: у спортсменов, при лихорадке, после тяжелой физической работы. Белковые примеси м.б. из половых органов.
Микроальбуминурия (МАУ) – это предвестник протеинурии и неблагоприятный прогноз при АГ и СД – риск развития нефропатии. Определяется в разовой порции мочи.
Ø Сахар – в N нет. Глюкозурия признак СД или после диеты, богатой углеводами. «Медовая моча» - diabet mellitus. Диабет с греческого «прохожу сквозь» т.е. сифон. А mellitus в переводе «медовый».Описал это Гиппократ (в то время сахара не было и пищу сластили мёдом).
Ø Ацетон и кетоновые тела - продукты синтеза глюкозы из белков и углеводов. М.б. при голодании. Ацетон, кетоновые тела (+) при тяжелом течении СД (прекома, кома)..
Микроскопия осадка
(мочу центрифугируют и осадок исследуют под микроскопом.)
Ø Эпителиальные клетки – в N до 10 в п/зрения.
> плохо подмылся (повторить анализ), уретрит, цистит, т.е. признак воспаления в нижних мочевых путях (НМП). У женщин м.б.из влагалища (собирать мочу надо наклонившись вперёд).
Ø Лейкоциты – в N до 10 в п/зрения (до 5).
> лейкоцитурия: уретрит, цистит, простатит, ПН, лихорадка, туберкулез почек, МКБ и т.д.
Пиурия – гной в моче, когда лейкоциты сплошь покрывают все поле зрения или их скопление (т.е. их не сосчитать). У женщин L м.б. из половых путей.
Ø Эритроциты – в N = 0-5 в п/зрения (1-2 в п/зрения)
> микрогематурия (причины см. макрогематурия).
Есть еще выщелоченные (без Нв) – это не патология, а особенности физико-химических свойств мочи.
Ø Цилиндры - в N их нет –abs. Аbsentis в переводе «отсутствующий».
Это белок, отвердевший в просвете канальцев. Признак поражения клубочков и канальцев – ГН, при лихорадке (интоксикация)
Ø Соли (кристаллы) – ураты, оксалаты, фосфаты, карбонаты. Признак МКБ – надо сделать УЗИ почек. Если конкрементов нет – диета, если (+) консультация уролога.

Ø Бактерии – в N моча стерильная. Если бактериурия - признак инфекционно-воспалительного процесса. Надо сделать бак. посев мочи на чувствительность к АБ. Признак воспаления, если в 1 мл мочи микробных тел ≥ 104.
Другие исследования:
v Анализ мочи по Нечипоренко : в норме L до 2 тыс., Er до 1 тыс.
v Проба по Зимницкому – за сутки 8 порций (каждые 3 часа). В N диурез 2/3 днем, 1/3 ночью. Определяется в каждой порции удельный вес и количество мочи. При ХПН низкий удельный вес и никтурия.
v

v Проба Реберга : в 600 помочиться в унитаз, выпить 300мл воды, через 1 час сдать кровь из вены и еще через 1 час – всю мочу.
Определяется КФ (клубочковая фильтрация). В N = 80-120 мл/мин.
Снижение КФ будет при ХПН.
Анализы мочи по Амбурже и Аддис-Каковскому не делают
v Бак. посев мочи на чувствительность к АБ
v Rg почек (экскреторная урография
v Цистоскопия
v УЗИ почек
v Пункционная биопсия почек
v КТ, МРТ
v БАК: креатинин, мочевина, мочевая кислота, электролиты.
v Ангиография почек
Нефрология
Упоминание о болезнях почек встречается в трудах Гиппократа, он связывал возникновение отеков с уменьшением выделения мочи и говорил «Если моча пенится, значит в ней белок».
Впервые нефрит был описан в 1827 году врачом Брайтом (и болезнь называли по имени врача, а больных – брайтики)
Болезни почек встречаются до 40 лет и в прогнозе выход на инвалидность и гибель от ХПН.
В конце 50-х годов был внедрен метод пункционной биопсии почек, что дало начало современной нефрологии, а гемодиализ и пересадка почек позволили умирающим больным продлить жизнь.

АФО почек: почки лежат забрюшинно (т.е. лапароскопии недоступны). Масса одной почки = 150 гр., покрыты капсулой, на разрезе два слоя: корковый (наружный) и мозговой (внутренний).
1. приносящий сосуд
2. отводящий сосуд
3. юкстагломерулярный аппарат
4. капсула Шумлянского-Боумена
5. проксимальной каналец
6. петля Генле
7. дистальный каналец, открывается в чашечке.
Структурная единица почек – нефрон, состоящий из клубочка и канальца. Клубочек называется – гломерул.
Протяженность нефронов – 100 км.
За сутки образуется 170-180 л. фильтрата.
За 4 минуты через почки приходит вся кровь.
Принцип работы нефрона:
1. В клубочках осуществляется ультрафильтрация плазмы – это безбелковая часть плазмы («первичная моча»). Если САД < 60 мм.рт.ст. – клубочковая фильтрация (КФ) прекращается («шоковая почка»)
2. В канальцах идет реабсорбция – обратное всасывание воды, электролитов, глюкозы и т.д., остаются шлаки (вещества, подлежащие удалению из организма) – это вторичная моча, или окончательная.
3. Секреция – выделение шлаков с мочой в ЧЛС.
Функции почек:
v - регулируют PH крови (кислотно-щелочное равновесие)
v - вырабатывают гормоны эритропоэтин (стимулирует красное кроветворение) и ренин (подъем АД)
v - регулируют АД
v - регулируют электролитный обмен (Na, K, Ca, Cl…)
v - экскреция шлаков
v - участвуют в обмене Б, Ж, У.
v - регулируют осмотическое давление крови (водно-солевой обмен).
ДМИ: (для о. и хр. ГН)
- ОАК: > СОЭ
- ЭКГ: из-за АГ перегрузка ЛЖ
- глазное дно: сужение артерий, отек соска зрительного нерва, точечные кровоизлияния (т.е. как при АГ)
- экскреторная урография (при о. ГН делать нельзя)
- УЗИ почек: при о. ГН – изменений нет, при хр. ГН – уменьшение размеров почек (гибель нефронов ведет к сморщиванию почек – нефросклероз)
- БАК: креатинин, мочевина
- по Зимницкому: < удельного веса (если хоть в одной порции 1.024-1.026 это норма)
- по Нечипоренко: L – N, Er - >
- ежедневное взвешивание пациента
- контроль за выпитой и выделенной жидкостью
- пункционная биопсия почек (для уточнения диагноза)
Лечение: (для о. и хр. ГН)
ЦЕЛЬ: снижение частоты рецидивов и темпов прогрессирования ХПН.
1. Госпитализация в нефрологическое или терапевтическое отделение.
Постельный режим до ликвидации отеков (улучшает почечный кровоток).
На ногах носки!
2. Диета № 7: соль - пища готовится без соли, на руки 3-5 гр.соли.
Жидкость при отеках по диурезу +500 мл.
Животный белок – ограничен при азотемии ( > креатина, мочевины) до 40-60 гр/сутки (норма здорового человека 90-120 гр.)
сутки). Животный белок заменяется соей, творог, сыр, яйца, какао, бобовые.
Кетостерил – таблетки, содержащие незаменимые аминокислоты и обеспечивают суточную потребность в белке (входит в ДЛО).
Нельзя! аллергопродукты (красители, добавки и т.д.)

3. Фармакотерапия: соблюдать принцип нефропротекции (защита почек) – не назначать ЛС с нефротоксическим действием:
- сульфаниламиды
- нитрофураны
- тетрациклин
- аминогликозиды
- анальгетики в т.ч. гр. НПВС
- сыворотки и вакцины
- чаи для похудения (нефропатия китайских трав)
- БАДы (содержат соли тяжелых металлов)
- диуретики
- настойки трав
- уринотерапия
- коктейли с энергетическими добавками
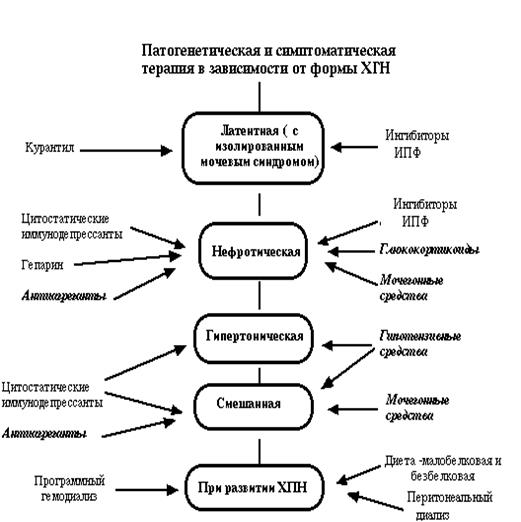
v Патогенетическая терапия:
- иммунодепрессанты (иммуносупрессоры) – для подавления иммунной реакции (иммунного воспаления) – заблокировать иммунный каскад.
ГКС (преднизолон) по схеме табл. и цитостатики (сандиммун, циклоспорин, метотрексат, азатиоприн, циклофосфамид, азатиоприн…)
При неэффективности – пульс–терапия – лечение ударными дозами.
P.S. Их получают пожизненно после трансплантации почки для подавления реакции отторжения (РПХ).
Дозы ГКС: преднизолон 1мг/кг ( 70 кг = 70 мг = 14 табл./сутки)
Пульсы: преднизолон вводят болюсом в/в 1 гр. (100 мг) ≈ 30 ампул – проводят 3 курса (суммарно 100 ампул).
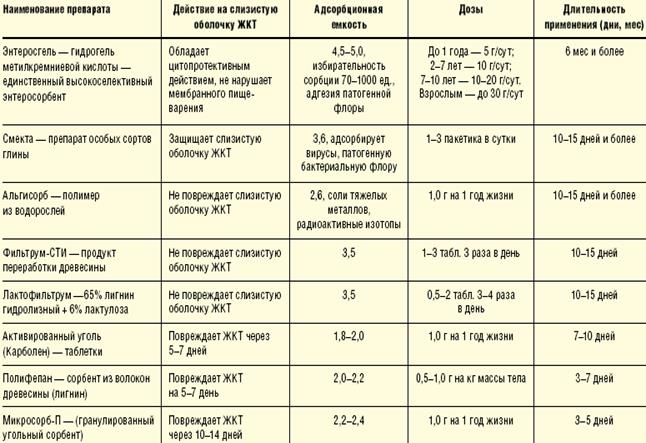
v Энтеросорбция: энтеросорбенты это вещества, связывающие токсические продукты в кишечнике и выводящие их из организма. Энтеросгель 1 чайн. л.3 раза, энтеродез 5 гр. 3 раза, активированный уголь (минисорб) 5гр. 3 раза, полифепан 1 пакет. 3 раза. Принимать через 1,5 -2 часа после приёма других ЛС.
v Антигипертензивная терапия (АГТ): гр. ИАПФ, гр. β – блокаторы,
гр. антагонисты кальция, клофелин.
Целевой уровень снижения АД = 135/85 (исключение для пожилых людей)
v Диуретики: лазикс (фуросемид) таблетки, ампулы
v Антиагрегантнаятерапия для улучшения микроциркуляции (увеличивается почечный кровоток и диурез).Гепарин п/к 30-40 тыс. ед./сутки, курантил табл.,пентоксифиллин (трентал) табл., ампулы
v При гипопротеинемии капельно белковые растворы альбумин, плазма
v Плазмаферез, гемосорбция - удаление иммунных комплексов и детоксикация.
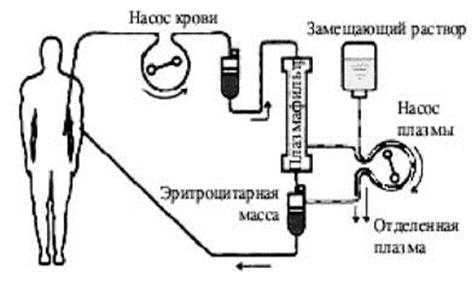
v Ультрафильтрация – удаление отечной жидкости при анасарке резистентной к диуретикам.
v Гемодиализ – аппарат искусственная почка при нарастающей уремии (азотемии) применяется с 1960 г.
На нижнюю треть предплечья накладывается шунт (на коже, > % инфицированности) или фистула (подкожное соединение вены и артерии) для 2-х иголок к диализатору: на очистку крови и от него). Группа риска по ВИЧ и гепатиту.
v При хр. ГН курсы хронического гемодиализа или перитонеальный диализ, пока не будет подобрана донорская почка.
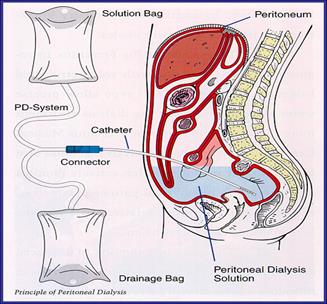
v Трансплантация (пересадка) почки. Проводится с 1950 г. почки трупные (доноры с «мозговой смертью») или от родственников. Подбор донора по группе крови и тканевой совместимости (система HLA).
- подсаживают в подвздошную ямку;
- пожизненно реципиент получает иммунодепрессанты (чтобы не было реакции отторжения - РПХ)
- выживаемость через год 95 %
- жизнеспособность трансплантата около 5 лет.
Испания 1 место в Европе по пересадке органов. Там в храмах проповедуют: «Не берите свои органы на небо, они нужны здесь».
Диспансеризация: пациенты с острым и хр. ГН наблюдаются у нефролога.
Острый ГН – в течении 2 лет, но если через год в ОАМ будут изменения + изменения в БАК + гипертония, то ставится DS хронического ГН.
Женщинам с О.ГН не беременеть 2 года.
В течение 1 года нельзя: инсоляции, алкоголь, аллергопродукты, физические нагрузки, прививки, прием ЛС свести до min, переохлаждаться.
При хроническом ГН наблюдаться не реже 4 раз в год, а ОАМ – ежемесячно (при ухудшении – консультация нефролога). Детей женщинам иметь нельзя, мужчины сдают сперму в банк перед курсом иммунодепрессантов.
Лечение: АГТ, диуретики, ГКС (или цитостатики).
Целевой уровень АД = 130-120/80-75 мм рт ст.
Нельзя прививки, алкоголь, простужаться.
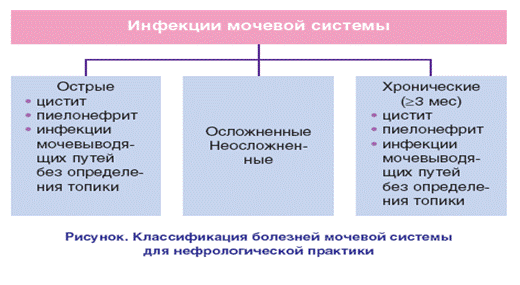
Пиелонефрит (ПН)
Неспецифический инфекционно-воспалительный процесс в чашечно-лоханочной системе почек (ЧЛС) с последующим поражением клубочков. Чаще болеют женщины из-за анатомических особенностей мочевыделительных путей (короткая уретра 4-5 см, близость расположения влагалища и прямой кишки, которые колонизированы микроорганизмами).
ПН по течению: острый 20% всех ПН и хронический (следствие не излеченного либо не диагностированного острого ПН. Чаще возникает в детстве и у девочек)
По локализации:
- односторонний
- двухсторонний
- единственной почки
По возникновению:
- первичный (на фоне интактных почек)
- вторичный (на фоне МКБ, СД, аденомы предстательной железы…)
По течению:
- обострение (рецидив)
- ремиссия
Осложнения:
- ХПН
- вторичная АГ
- гидронефроз
- уросепсис
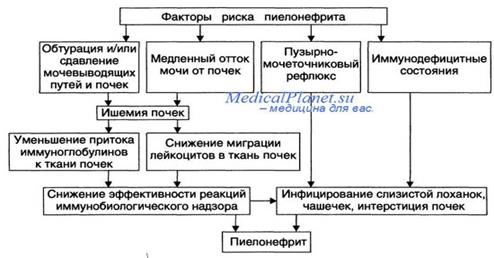
Этиопатогенез: возбудителем ПН в 75-90% случаев является кишечная палочка (E. Coli - эшерихия коли), реже другие бактерии. Идет рост заболеваемости ПН из-за резистентности (устойчивости) микроорганизмов к АБ.
Пути проникновения инфекции:
- восходящий (урогенный) – инфекция из влагалища, прямой кишки, цистит, уретрит…
- гематогенный (лимфогенный) из очагов инфекции (холецистит, фурункул, мастит, тонзиллит, ОРЗ…)
Факторы, способствующие развитию ПН:
- половой акт
- урологические манипуляции (катетеризация, цистоскопия…)
- СД
- МКБ
- беременность
- охлаждение
- наследственность
- применение контрацептивов
- нарушение оттока (пассажа) мочи вследствие аномалии развития почек
- пожилые люди (это проблема гериатрической нефрологии)
Клиника: начало острое с классической триады:
1) Боли тупого или острого характера в поясничной области из-за растяжения лоханки, чаще односторонние. Чувство зябкости в п/обл. (интуитивно кутают поясницу). Дизурический синдром: частое болезненное мочеиспускание, жжение и рези в уретре, боли над лоном, если в процесс вовлечены нижние отделы мочевыводящих путей (т.е. цистит).
ДМИ при ПН:
Ø ОАК: > L со сдвигом влево, > СОЭ, при хр. ПН м.б. анемия
Ø Бак. посев мочи и на чувствительность к АБ: в 1 мл мочи будет ≥ 10 4 микробных тел (правильно собирать анализ мочи: свободное мочеиспускание без прерывания струи)
Ø моча по Нечипоренко: L > (25 … 100 тыс.), Er =N или чуть >
Ø УЗИ почек: расширение и деформация ЧЛС, уролитиаз (при О.ПН изменений может не быть).
Ø по Зимницкому: снижение удельного веса мочи при хр. ПН;
Ø экскреторная урография (см. УЗИ);
Ø БАК: при ХПН > креатинина, > мочевины.
Дифференциальная диагностика инфекций мочевыводящих путей
| Симптомы | Негонококковый уретрит | Острый цистит | Острый простатит | Пиелонефрит |
| Лихорадка > 38 о | 0 | 0 | + | + |
| Ознобы | 0 | 0 | +/- | + |
| Дизурия | + | + | + | +/- |
| Боли в пояснице | 0 | 0 | +/- | + |
| Боли внизу живота | 0 | +/- | + | 0 |
| Выделение из уретры | + | 0 | +/- | 0 |
| Лейкоцитоз | 0 | 0 | + | + |
| Лейкоцитурия | + * | + | + ** | + |
| Гематурия | 0 | +/- | + | +/- |
| Цилиндрурия | 0 | 0 | 0 | +/- |
| Бактериурия | +/- * ( > 102) | +/- ( ≥ 102) | +/- ** (≥ 102) | +(≥104) |
Примечание. * - преимущественно в первой порции при трехстаканной пробе; **в первой и средней порциях при трехстаканной пробе.
Лечение.
1.Госпитализация в нефрологическое или т/отд. В урологию, если нужна операция по восстановлению оттока мочи. Лечатся в «стационаре на дому» или дневном стационаре.
2. Постельный режим до N tо тела, ликвидации дизурии, прекращения болей в п/обл.
3. Диета стол N 7А: пищу солят обычно, но исключают: жареное, острое, кислое, копченое, приправы, навары, консервы, соления, кофе, алкоголь. Обильное питье до 3-х л/сутки, если нет противопоказаний со стороны ССС + 2 стакана на ночь (чтобы не было застоя мочи надо помочиться ночью). Фитотерапия – курс 2-3 недели. При отеках и гипертонии – ограничить соль и жидкость.
КЛИНИКА.
Заболевание может протекать бессимптомно и выявляется случайно (обследование по поводу другого заболевания, аутопсия).
Классическим проявлением МКБ является приступ болей – почечная колика (ПК). Боль начинается внезапно, по характеру схваткообразная, острая, локализуется в поясничной области с иррадиацией вниз живота ( по ходу мочеточников), бедро, надлобковую область, паховую, мошонку, половые губы у женщин и член у мужчин.
Патогенез почечной колики
Острая окклюзия (закупорка) верхних мочевых путей (ВМП)
↓
Резкое повышение давления в ЧЛС
↓
Отёк паренхимы
↓
Растяжение фиброзной капсулы почек → боль
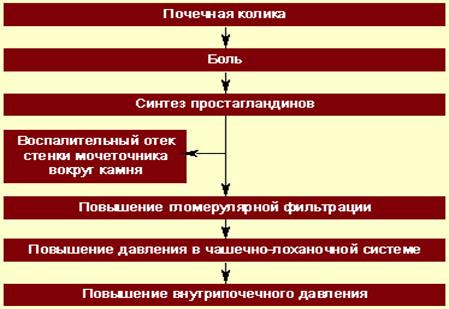
Причиной ПК м.б. не только камни, но и окклюзия мочевых путей сгустком крови, слизи, гноя, некротической тканью при о. и хр. ПН, опухоли почки, туберкулёзе почки.
В клинике будет двигательное возбуждение больного - «лезет на стены».
Пациент мечется, ищет удобное положение, облегчающее боль. Характерна раскрытая ладонь со стороны поясницы, где боль. Дизурия. Лихорадка.
Макрогематурия (пациент во время приступа болей мочится в банку – контроль за отхождением камней - «рожает» камень).Камни менее 5мм в диаметре в 98% случаев отходят самостоятельно.
М.б. тошнота, рвота, метеоризм, что затрудняет диагностику и симулирует клинику «острого живота».
Длится приступ часы-дни (то усиливаясь, то ослабевая).
Провоцируется приступ
Ø Обильным питьём или наоборот
Ø Приёмом алкоголя
Ø Физической нагрузкой
Ø Тряской тела
Ø Беременность в III триместре
Объективно будет ( + ) симптом Пастернацкого на стороне болей.
ДМИ:
v ОАМ: -макро- и микрогематурия
- небольшая протеинурия
-соли, кристаллы
- лейкоцитурия
v В ОАК: лейкоцитоз
v УЗИ почек: камни в почках и мочевыводящих путях
v Rg почек: рентгенопозитывные камни
v КТ
ОСЛОЖНЕНИЯ:
- вторичный пиелонефрит
- ХПН
- гидронефроз (расширение ЧЛС с атрофией ткани почек)
ЛЕЧЕНИЕ:
1. В межприступный период:
· Увеличить потребление воды до 2,5-3,0л для промывания почек и снижение риска образования камней
· Для профилактики камнеобразования принимать: ЦИСТЕНАЛ до 10 капель на кусочек сахара, ОЛИМЕТИН капсулы с эфирными маслами,
капли УРОЛЕСАН, травяная паста « ФИТОЛИЗИН».
· Диета с учётом химического состава камней: при кислых камнях ощелачивание мочи, при щелочных – подкисление мочи.
· Фитотерапия (арбузы, листья берёзы, полевой хвощ, шиповник,
крапива,толокнянка, семена укропа, почечный чай, урологический сбор.
2. Помощь во время приступа болей:
§ Грелка 700 на поясничную область
§ Горячая ванна 400 на 10мин. Нельзя больным с ССЗ, наклонностью к кровотечениям.
§ Принять табл. ношпа, баралгин, накапать цистенал.
§ Если эффекта нет, вызвать «ОЗ»: вводят спазмолитики и ненаркотические анальгетики:
в\в БАРАЛГИН 5,0
в\в ,в\м АНАЛЬГИН 50%-2,0 + ДИМЕДРОЛ1%-1,0
КЕТОРОЛ 1,0 в\ м, в\в
ТРАМАЛ 1 -2 мл в\ в, в\м
АТРОПИН 0,1%- 0,5-1,0 в\ в, в\ м, п\ к
в\м НОШПА 2%-2,0 (ДРОТАВЕРИНА ГИДРОХЛОРИД)
ПЛАТИФИЛЛИН 0,2%- 1,0 в\ м
Если нет эффекта, то вводят наркотические анальгетики.
Госпитализация показана, если:
ü Приступ возник впервые
ü ПК у беременной
ü ПК справа (suspicio! аппендицит)
ü ПК не купируется наркотиками
ü ПК у больного с единственной почкой
ü ПК с гематурией
ü ПК у пациента с высокой температурой
НЕФРОЛОГИЯ
«Моча-это великий очиститель. Она удаляет все нечистоты из тела» (учение Древней Индии)




ОАМ (общий анализ мочи): суточная потребность в воде для взрослого человека: питьевая вода 800-1000 гр., суп 500-600 гр., вода твердых продуктов 700 гр., вода, образующаяся в самом организме 300-400 гр.
У здорового человека суточное выделение мочи составляет 67-75% от количества выпитой жидкости. Минимальное количество мочи, необходимое для выделение шлаков (продуктов метаболизма) 500 мл., поэтому необходимо выпить за сутки не менее 800 мл./сутки. В условиях стандартного водного режима при потреблении за сутки 11/2-2 л. жидкости (30 мл на 1 кг веса), величина суточного диуреза составляет 800-1500 мл.
Диурез (мочевыделение) – процесс образования и выделения мочи за определенный промежуток времени. За сутки диурез составляет 1,0-1,5 л. за 3-5-7 мочеиспусканий. Это суточный диурез. Женщины выделяют – 600-1600 мл, мужчины – 800-1800 мл.
Патологические изменения в ОАМ называются мочевой синдром.
< 500 мл/сутки - олигурия (мало мочи), когда диурез ≤ 0,5 мл на 1 кг веса тела в час – рвота, понос, СН, ХПН, ОПН, ГН, МКБ, отеки, малое потребление жидкости.
> 2 л/сутки - полиурия (много мочи) – ХПН, СД, обильное питье, прием мочегонных.
< 50 мл/сутки – анурия (отсутствие мочи, прекращение выделения мочи почками). Моча поступает в мочевой пузырь по катетеру за сутки меньше 50мл\сут. - шок, коллапс, низкое АД, ХПН, кровопотеря.
Никтурия - ночное мочеиспускание. Ранний признак ХПН, СД, СН. С греческого «нюкс» - ночь, греческая богиня ночи «никте».
Ø Цвет мочи – в N соломенно-желтый (с/ж), темно-золотистый.
Макрогематурия – цвет «мясных помоев» - буровато-красный цвет: рак почки (гипернефрома), МКБ, ГН, травма почки, туберкулез почки и т.д.


Цвет пива – при желтухе. Бледная – при СД, ХПН. Пенистая - зависит от содержания белка и билирубина. Цвет мочи зависит от приема пищи, лекарств, витаминов.
Ø Запах мочи - при разложении мочи будет резкий аммиачный запах.
Сладковатый, фруктовый, яблочный, ацетона – при СД, голодании.
М.б. характерный запах от ЛС (АБ, витамины…).
Ø Прозрачность – в N- прозрачная. Мутной м.б. из-за примеси солей, бактерий, белка, крови, слизи, жиров.
Ø РН-мочи- в N = 4,5-8,0 ( слабо-кислая или нейтральная). Кислая < 4,5. 8,0 > щелочная.
В сторону ощелачивания: мочевая инфекция, растительная диета.
В сторону окисления: диета, богатая мясом, подагра, СД, лихорадка, голодание, ЛС (аскорбиновая кислота).
От РН зависит образование камней (кислые, щелочные)
Ø Удельный вес мочи - относительная плотность мочи в N = 1.005
1.030 (размах за сутки по пробе Зимницкого) и зависит от концентрации растворенных в моче веществ. Для измерения уд. веса необходимо 50 мл. мочи (правильно объяснить пациенту сколько мл. мочи он должен собрать – не менее 100-150 мл.) Если ОАМ проводится на анализаторе, то количество роли не играет.
Если в утренней порции уд. вес < 1.018 – надо сделать пробу Зимницкого.
Гипостенурия - уд .вес в утренней порции < 1,012
Изостенурия – низкий уд. вес мочи в течение суток
> СД, понос, рвота, малое употребление воды
< ХПН, большое употребление воды
Ø Белок в N нет. Протеинурия - маркер поражение почек. Протеинурия м.б. без патологии: у спортсменов, при лихорадке, после тяжелой физической работы. Белковые примеси м.б. из половых органов.
Микроальбуминурия (МАУ) – это предвестник протеинурии и неблагоприятный прогноз при АГ и СД – риск развития нефропатии. Определяется в разовой порции мочи.

Ø Сахар – в N нет. Глюкозурия признак СД или после диеты, богатой углеводами. «Медовая моча» - diabet mellitus. Диабет с греческого «прохожу сквозь» т.е. сифон. А mellitus в переводе «медовый».Описал это Гиппократ (в то время сахара не было и пищу сластили мёдом).
Ø Ацетон и кетоновые тела - продукты синтеза глюкозы из белков и углеводов. М.б. при голодании. Ацетон, кетоновые тела (+) при тяжелом течении СД (прекома, кома)..
Микроскопия осадка
(мочу центрифугируют и осадок исследуют под микроскопом.)
Ø Эпителиальные клетки – в N до 10 в п/зрения.
> плохо подмылся (повторить анализ), уретрит, цистит, т.е. признак воспаления в нижних мочевых путях (НМП). У женщин м.б.из влагалища (собирать мочу надо наклонившись вперёд).
Ø Лейкоциты – в N до 10 в п/зрения (до 5).
> лейкоцитурия: уретрит, цистит, простатит, ПН, лихорадка, туберкулез почек, МКБ и т.д.
Пиурия – гной в моче, когда лейкоциты сплошь покрывают все поле зрения или их скопление (т.е. их не сосчитать). У женщин L м.б. из половых путей.
Ø Эритроциты – в N = 0-5 в п/зрения (1-2 в п/зрения)
> микрогематурия (причины см. макрогематурия).
Есть еще выщелоченные (без Нв) – это не патология, а особенности физико-химических свойств мочи.
Ø Цилиндры - в N их нет –abs. Аbsentis в переводе «отсутствующий».
Это белок, отвердевший в просвете канальцев. Признак поражения клубочков и канальцев – ГН, при лихорадке (интоксикация)
Ø Соли (кристаллы) – ураты, оксалаты, фосфаты, карбонаты. Признак МКБ – надо сделать УЗИ почек. Если конкрементов нет – диета, если (+) консультация уролога.

Ø Бактерии – в N моча стерильная. Если бактериурия - признак инфекционно-воспалительного процесса. Надо сделать бак. посев мочи на чувствительность к АБ. Признак воспаления, если в 1 мл мочи микробных тел ≥ 104.
Другие исследования:
v Анализ мочи по Нечипоренко : в норме L до 2 тыс., Er до 1 тыс.
v Проба по Зимницкому – за сутки 8 порций (каждые 3 часа). В N диурез 2/3 днем, 1/3 ночью. Определяется в каждой порции удельный вес и количество мочи. При ХПН низкий удельный вес и никтурия.
v

v Проба Реберга : в 600 помочиться в унитаз, выпить 300мл воды, через 1 час сдать кровь из вены и еще через 1 час – всю мочу.
Определяется КФ (клубочковая фильтрация). В N = 80-120 мл/мин.
Снижение КФ будет при ХПН.
Анализы мочи по Амбурже и Аддис-Каковскому не делают
v Бак. посев мочи на чувствительность к АБ
v Rg почек (экскреторная урография
v Цистоскопия
v УЗИ почек
v Пункционная биопсия почек
v КТ, МРТ
v БАК: креатинин, мочевина, мочевая кислота, электролиты.
v Ангиография почек
Нефрология
Упоминание о болезнях почек встречается в трудах Гиппократа, он связывал возникновение отеков с уменьшением выделения мочи и говорил «Если моча пенится, значит в ней белок».
Впервые нефрит был описан в 1827 году врачом Брайтом (и болезнь называли по имени врача, а больных – брайтики)
Болезни почек встречаются до 40 лет и в прогнозе выход на инвалидность и гибель от ХПН.
В конце 50-х годов был внедрен метод пункционной биопсии почек, что дало начало современной нефрологии, а гемодиализ и пересадка почек позволили умирающим больным продлить жизнь.

АФО почек: почки лежат забрюшинно (т.е. лапароскопии недоступны). Масса одной почки = 150 гр., покрыты капсулой, на разрезе два слоя: корковый (наружный) и мозговой (внутренний).
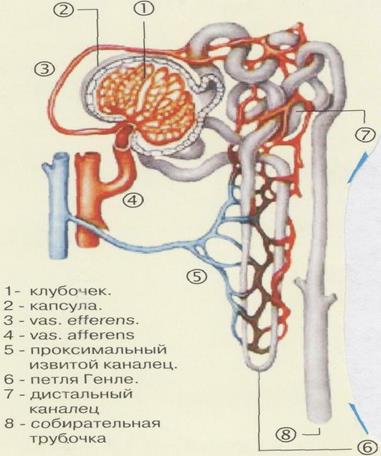
1. приносящий сосуд
2. отводящий сосуд
3. юкстагломерулярный аппарат
4. капсула Шумлянского-Боумена
5. проксимальной каналец
6. петля Генле
7. дистальный каналец, открывается в чашечке.
Структурная единица почек – нефрон, состоящий из клубочка и канальца. Клубочек называется – гломерул.
Протяженность нефронов – 100 км.
За сутки образуется 170-180 л. фильтрата.
За 4 минуты через почки приходит вся кровь.
Принцип работы нефрона:
1. В клубочках осуществляется ультрафильтрация плазмы – это безбелковая часть плазмы («первичная моча»). Если САД < 60 мм.рт.ст. – клубочковая фильтрация (КФ) прекращается («шоковая почка»)
2. В канальцах идет реабсорбция – обратное всасывание воды, электролитов, глюкозы и т.д., остаются шлаки (вещества, подлежащие удалению из организма) – это вторичная моча, или окончательная.
3. Секреция – выделение шлаков с мочой в ЧЛС.

Функции почек:
v - регулируют PH крови (кислотно-щелочное равновесие)
v - вырабатывают гормоны эритропоэтин (стимулирует красное кроветворение) и ренин (подъем АД)
v - регулируют АД
v - регулируют электролитный обмен (Na, K, Ca, Cl…)
v - экскреция шлаков
v - участвуют в обмене Б, Ж, У.
v - регулируют осмотическое давление крови (водно-солевой обмен).
Клинические синдромы в нефрологии
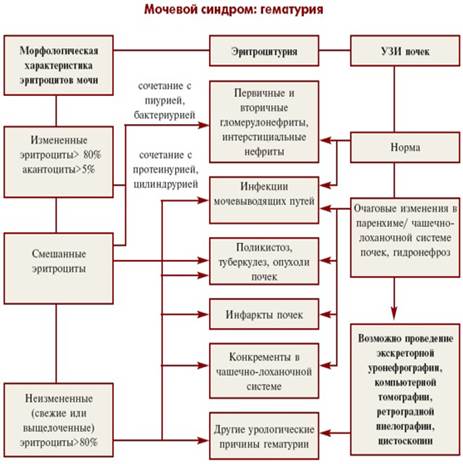
1. Мочевой синдром:
v Болевая гематурия: травма, почечная колика (МКБ), пиелонефрит (ПН), поликистоз, простатит, инфаркт почки (тромбоз).
v Безболевая гематурия: гломерулонефрит (ГН), гипернефрома (рак почки), аномалии сосудов почек, туберкулез, антикоагулянтная терапия.
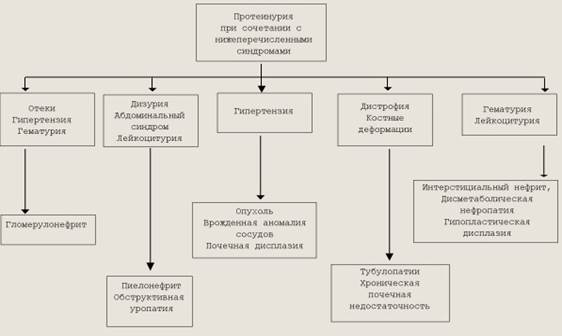
v Протеинурия: маршевая (солдаты, спортсмены), лихорадочная из-за гипертермии, ортостатическая (сбор мочи в постели, затем ходить 2часа и снова сдать мочу. Лечения не требуется), алиментарная (много мяса в пище), канальцевая (ПН, поликистоз, ЛС), клубочковая (ГН, ЛС, СД).
2.Нефротический синдром – это симптомокомплекс: гиперпротеинурии (> 3 г/л сутки), гипопротеинемия, отеки, гиперхолестеринемия. Причины: ГН, СД, АГ, аллергия, беременность,…
Патогенез отеков:
1. Потеря плазменного белка с мочой (протеинурия)
↓
ведет к снижению онкотического давления крови (гипопротеинемия)
↓
выход жидкости (транссудата) в ткани → отеки
2. Уменьшение кровотока в почках (ишемия) ведет к снижению КФ (клубочковой фильтрации)
↓
активизации РААС (см. ХСН и гр. ИАПФ)
↓
гиперальдостеронизм
↓
задержка воды и натрия → отеки + АГ
3. Гипертензивный синдром (синдром АГ) – обусловлен задержкой натрия и воды. Характерно повышение ДАД. Измерять на двух руках. Гипертензия ускоряет развитие ХПН.
Дата: 2019-02-02, просмотров: 500.