|
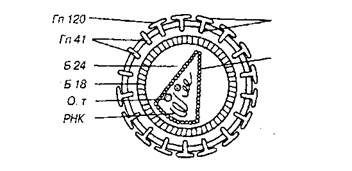
Ультраструктура вируса СПИД |
Инфекционное заболевание, связанное с гибелью клеток иммунной системы. Вирус иммунодефицита человека внедряется в определенные клетки защитной иммунной системы человека (Т-лимфоциты) и становится их неотъемлемой частью. Тем самым он оказывается недоступным для адекватного иммунного ответа иммунной системы: чтобы уничтожить вирус, придется уничтожать пораженные им клетки организма. Сами эти клетки играют важную роль в «узнавании» и уничтожении возбудителей различных заболеваний. Через какое-то время ВИЧ, размножаясь, переполняет и разрывает захваченные им клетки. И мириады новых вирусов внедряются в другие Т-лимфоциты. За несколько лет носительства ВИЧ из строя выходит такое количество клеток-помощников, что человек оказывается обезоруженным перед лицом многих микроорганизмов, которые незримо сопровождают нас в течение всей жизни. Они далеко не всегда способны нарушить здоровье человека с нормально функционирующим иммунитетом. Ноу ВИЧ-инфицированного человека эти неактивные в обычных условиях микроорганизмы становятся агрессивными и вызывают редко встречающиеся заболевания бронхов, легких, желудочно-кишечного тракта, центральной нервной системы. ВИЧ создает благоприятные условия для развития злокачественных опухолей (саркомы Капоши). Таким образом, СПИД всегда проявляется через совокупность вполне определенных заболеваний. Постепенно человек, у которого развился СПИД, погибает от осложнений, возникающих на фоне сопутствующих болезней.
Морфология: вирус иммунодефицита человека относится к семейству ретровирусов. Это РНК-вирус. Размер вируса составляет 100-140 мм в диаметре, вирус имеет сферическую форму.
Пути передачи ВИЧ-инфекции: половой путь, при переливании инфицированной крови, от инфицированной матери к плоду, использование контаминированного ВИЧ-медицинского инструмента.
Источник инфекции: больной человек.
Симптомы. Через 2— 12 недель после заражения наблюдаются повышение температуры тела, слабость, повышенная потливость, боли в горле и мышцах. Такое состояние обычно продолжается от нескольких дней до одного месяца. По этим симптомам трудно заподозрить наличие ВИЧ-инфекции, тем более что анализ крови в это время чаще всего ничего не покажет. Наиболее ранний признак заболевания — увеличение лимфатических узлов под нижней челюстью, на боковой и задней поверхностях шеи, над ключицей, в подмышечной впадине, на локтевых изгибах. Многие из этих симптомов могут появиться задолго до наступления заболевания. Для этого необходимо пройти тест на наличие в крови антител к ВИЧ. При заражении вирусом иммунодефицита человека организм вырабатывает против него специальные антитела. Они не могут нейтрализовать вирус. Наличие в сыворотке обследованного человека антител к ВИЧ свидетельствуете вирусоносительстве. Так как антитела в крови появляются не сразу, необходимо повторять тест крови на ВИЧ каждые 3 месяца. Медицинский работник, работая в лечебнопрофилактических учреждениях, обязан мобилизовать свои профессиональные знания, четко исполнять свои должностные обязанности, стремиться прийти на помощь больному.
Лабораторная диагностика: обнаружение антител к ВИЧ (первый уровень диагностики) с помощью ИФА тест-систем. При положительной реакции ИФА проводят иммунный блоттинг для определения специфичности выявленных антител (второй уровень диагностики). Реакция иммунного блоттинга ставится в лабораториях. Временной интервал, в течение которого в организме ВИЧ- инфицированного в ИФА тест-системах не обнаруживаются антитела, называют периодом «окна». Обследование в этот период может дать отрицательный результат даже при наличии вируса в организме. Для того чтобы быть уверенным в отрицательном результате теста, необходимо повторить исследование крови в ИФА через 6 месяцев после «опасной ситуации», в результате которой произошло инфицирование ВИЧ.
Меры профилактики ВИЧ-инфекции в медицинских учреждениях. При механических повреждениях кожных покровов их следует заклеить пластырем перед проведением медицинских манипуляций. При работе с биологическим материалом ВИЧ-ин- фицированных больных в первую очередь необходимо проверить наличие аптечки в помещении. Перед надеванием перчаток обработать кожу фаланг пальцев 5%-ным раствором йода. При попадания зараженного материала на кожу обработать ее 70%-ным спиртом, обмыть водой с мылом и повторно обеззаразить 70%-ным спиртом. При попадании зараженного материала на слизистые оболочки их немедленно обрабатывают 0,05%-ным раствором перманганата калия, рот и горло прополаскивают 70%-ным спиртом или 0,05%-ным раствором перманганата калия. При уколах и порезах необходимо выдавить из ранки кровь и обработать ранку 5%-ным спиртовым раствором йода. Рекомендуется профилактический прием АЗТ в дозе 800 мг/сут. в течение 30 дней.
Гепатит В, С, D , G .
Морфология: вирус В вызывает сывороточный гепатит.
Пути передачи: парентеральный, контактно-бытовой, половой.
Устойчивость: вирус высоко устойчив к различным физическим и химическим факторам, к низкой и высокой температуре. При комнатной температуре вирус гепатита В сохраняется до нескольких недель. В сыворотке крови при температуре 30 °С — 6 месяцев, —20 °С — 15 лет. В сухой плазме — 25 лет. Инактивируется при автоклавировании в течение 30 минут. Стерилизация сухим жаром при температуре 160 °С — 60 минут. Прогревание при 60 °С — 10 часов.
Патогенез: происходит гибель зараженных гепатоцитов, и нарушаются функции печени. Происходит интоксикация организма.
Профилактика: применяют рекомбинантные вакцины, полученные на культурах Saccharomyces cerevisiae . Иммунизация показана всем группам риска, включая новорожденных.
Гепатит С (ВГС).
Морфология: вирус возбудителя гепатита С ( hepatitis С virus , HCV ) принадлежит к семейству флавивирусов Flaviviridae . Мелкий сферический вирус, имеющий оболочку. Геном вируса очень маленький, содержит 1 ген, в котором зашифрована структура 9 белков. Эти белки участвуют в проникновении вируса в клетку, в создании и сборке вирусных частиц и в переключении на себя некоторых функций клетки. Геном ВГС представлен 1 нитью РНК, которая заключена в капсулу «капсид». Капсид окружен «нуклеокапсидным белком».
Патогенез: длительность инкубационного периода вирусного гепатита С в зависимости от пути передачи колеблется от 2 до 26 недель и в среднем составляет 6-8 недель. Вирус, попав в кровь, разносится по всему организму. В печени он присоединяется к поверхностным структурам гепатоцита и проникает в него. Длительное присутствие вируса в печени приводит к гибели ее клеток и к их перерождению в злокачественные (раковые) клетки. Размножение вируса в иммунокомпетентных клетках (в том числе в моноцитах) приводит к нарушению их функции. Цирроз печени, развившийся в исходе вирусного гепатита С, представляет одно из частых показаний к трансплантации печени.
Источник инфекции: больной человек.
Пути передачи: парентеральный, трансмиссивный, вертикальный (от инфицированной матери к новорожденному ребенку), горизонтальный, трансфузионный, половой, нарушение целостности кожи при акупунктуре, нанесении татуировок и пирсинге.
Лечение: противовирусная терапия. Применяют интерферон- альфа. Это белок, который организм синтезирует самостоятельно в ответ на вирусную инфекцию. Он обладает противоопухолевой активностью. Ни в коем случае нельзя заниматься самолечением.
Профилактика: отказ от наркотиков, использование презервативов.
Дата: 2018-12-28, просмотров: 433.