Для диагностики ВИЧ-инфекции проводят серологические, вирусологические, молекулярно-генетические и иммунологические исследования.
Серологический метод является наиболее доступным для практических лабораторий. Он заключается в обнаружении в испытуемой сыворотке специфических антител к антигенам ВИЧ, реже выявляют присутствие ВИЧ-антигенов.
Антитела появляются через 1-3 месяца после инфицирования и обнаруживаются на всех стадиях ВИЧ-инфекции, При развитии СПИДа их титр значительно снижается.
Основной диагностической реакцией для обнаружения антител является ИФА. Разработаны различные тест-системы ИФА, в том числе более совершенные системы 3-4 поколения. Постановка ИФА в значительной степени автоматизирована.
Обычно вначале проводят быстрое скрининговое исследование испытуемой сыворотки. При обнаружении антител к диагностикуму ВИЧ, сыворотку исследуют дважды, используя разные серии диагностикума или различные тест-системы. При положительном результате (даже в одной пробе), который считается предварительным, проводят подтверждающее экспертное исследование. Это необходимо, так как бывают ложноположительные реакции. Подтверждающую проверку проводят методом иммуноблотинга (вестерн-блот), выявляя наличие специфических антител к гликопротеинам gр120 и gр41, а также белкам р24 и р21. Реакция считается положительной при наличии антител хотя бы к одному белку оболочки ВИЧ и к одному белку сердцевины вируса, например gр41 и р24.
Методом ИФА возможно выявить ВИЧ-антигены в крови и лимфоцитах в более ранние сроки, чем антитела, однако это удается не всегда.
 Молекулярно-генетический метод. Используют ГЩР для определения провирусной ДНК в мононуклеарах крови. Эта качественная проба дает возможность обнаружить ВИЧ через 2-3 недели после заражения.
Молекулярно-генетический метод. Используют ГЩР для определения провирусной ДНК в мононуклеарах крови. Эта качественная проба дает возможность обнаружить ВИЧ через 2-3 недели после заражения.
Разработана также количественная ПЦР, выявляющая концентрацию вирусной РНК в плазме крови (тест вирусной нагрузки). Этот тест определяет количество копий РНК/мкл и позволяет прогнозировать течение ВИЧ-инфекции, рекомендовать сроки начала специфического лечения и следить за его эффективностью.
Иммунологические исследования. Обследуют состояние иммунной системы организма (иммунный статус). Снижение количества Т4-лимфоцитов до 400-500 клеток/мкл, коэффициент соотношения Т4/ Т8-лимфоцитов ниже 0,6, а также резкое повышение количества IgА, IgD, IgЕ и циркулирующих иммунных комплексов, являются косвенными доказательствами наличия ВИЧ-инфекции.
Диагностика ВИЧ-инфекции у новорожденных затруднена. С первых дней жизни и в течение нескольких месяцев у них в крови могут циркулировать специфические антитела класса IgD, полученные пассивно от ВИЧ-инфицированной матери, что не является доказательством зараженности ребенка. Поэтому на первом году жизни у ребенка выявляют ВИЧ-антигены, определяют присутствие провирусной ДНК с помощью ПЦР или выделяют вирус в культуре клеток. Также диагностическое значение может иметь выявление антител класса IgА и повышение их титра.
7. Особенности вирусологического метода диагностики (культивирование, индикация, идентификация вируса)
Вирусологическое исследование заключается в выделении ВИЧ из биологических жидкостей и лимфоидных клеток обследуемого человека на различных культурах клеток (линии клеток Н2, MOLT, СЕМ и др.). Это трудоемкий дорогостоящий метод, доступный для специальных лабораторий, применяемый, главным образом, для научных и эпидемиологических целей, реже для диагностики ВИЧ-инфекции (в основном - у детей).
8. Противовирусный иммунитет - нет
При попадании ВИЧ-инфекции в организм, иммунитет сразу же активизируется. Начинают вырабатываться CD8+ Т-лимфоциты, которые пытаются вывести вирус из организма. На время они даже блокируют развитие болезни, а также контролируют ее распространение в организме.
Однако со временем эти клетки иммунитета сами уничтожаются инфекцией, а, следовательно, их число резко уменьшается, что приводит к острому периоду ВИЧ-инфекции, постепенно переходящей в СПИД.
Клетки иммунитета, а в первый черед с вирусом начинают борьбу CD4+ Т-лимфоциты, быстро разрушаются. Инфекция воздействует и на структуру клеток, в результате чего они слипаются, образуя синцитии. Такие новые образования подвержены разрушению, т.к. их начинают атаковать клетки иммунитета человека. Происходит так называемый аутоиммунный сбой, когда лейкоциты не распознают вирусы и атакуют себя.
9. Специфическая профилактика
Общие меры профилактики аналогичны применяемым при гепатите В, гепатите С и других инфекциях, передающимся половым путем.
Специфическая профилактика ВИЧ-инфекции отсутствует. Ведутся интенсивные исследования по получению эффективных вакцин.
10. Этиотропное лечение
ВИЧ-инфекция не поддается окончательному излечению имеющимися лекарственными средствами. Поэтому основной целью лечения является максимально возможное продление и улучшение качества жизни больного с сохранением его работоспособности, а при возникновении вторичных заболеваний — замедление их развития и снижение тяжести.
Лечение ВИЧ-инфекции является комплексным и включает антиретровирусную терапию, направленную непосредственно на возбудителя, иммунокоррегирующую терапию посредством иммуномодуляторов, лечение оппортунистических инфекций и опухолей соответствующими антибиотиками, химиопрепаратами, облучением.
Антиретровирусная терапия осуществляется химиопрепаратами, нарушающими репродукцию вируса. Многие из них являются токсичными, требуют 2-3 кратного ежедневного приема и длительных повторных курсов лечения. Как правило, это дорогостоящие препараты. В лабораториях мира проводится постоянная работа по получению эффективных, менее токсичных и более удобных для применения химиопрепаратов.
В России разрешены к применению 15 антиретровирусных препаратов, среди них два - отечественного производства.
Антивирусные препараты отличаются по химическому составу и механизму действия, их можно подразделить на группы.
1. Ингибиторы обратной транскриптазы - нуклеозидные и нуклеотидные аналоги. Эти препараты встраиваются в нить ДНК, формирующуюся при участии обратной транскриптазы на вирусной РНК-матрице и блокируют синтез ДНК. Тем самым нарушается процесс обратной транскрипции, а, следовательно, и репродукция ВИЧ. Различают нуклеозидные аналоги тимидина и аналоги других нуклеозидов.
Производные тимидина: - Азидотимидин (АЗТ, Зидовудин, Ретровир, Тимидин - производства России);
- Ставудин (зеритл-Никавир;
- Фосфазид (Россия) - (фосфорилированный АЗТ, менее токсичен, дольше не выводится из организма. Производные других нуклеозидов:
- Диданозин (Видекс) - производное аденина;
- Зальцитабин (Хивид,- Ламивудин (Эпивир) – производные цитозина;
- Абакавир (Зиаген) - производное гуанина.
Комбинированный препарат — Комбивир (Зидовудин + Ламивудин).
2. Ингибиторы обратной транскриптазы - ненуклеозидные аналоги. Препараты соединяются с активным центром обратной транскриптазы и блокируют ее.
- Невирапин (Вирамун); Ифавиренц (Стокрин).
К этим препаратам быстро формируется лекарственная устойчивость ВИЧ, поэтому их применяют в комбинации с антивирусными препаратами из других групп.
3. Ингибиторы протеазы ВИЧ. Препараты обладают высокой токсичностью, требуют 3-х кратного приема в сутки совместно с пищей, соблюдения диеты. Это самые дорогостоящие препараты. Все это ограничивает их применение.
- Санквинавир (Фортоваза);
- Индинавир (Криксиван);
- Нельфинавир(Вирасепт);
- Ритонавир (Норвир)
Выявлено, что при приеме одновременно двух препаратов, ингибиторов протеазы, из которых один Ритонавир, лечебная доза препаратов значительно снижается. Ингибиторы протеазы обязательно комбинируют с антиретровирусными препаратами из первой группы.
Таким образом, основными антивирусными препаратами для лечения ВИЧ-инфекции являются ингибиторы обратной транскриптазы - производные тимидина. Только они пригодны для монотерапии - лечения одним препаратом. Более эффективно их совместное применение с препаратами той же группы - производными других нуклеозидов, то есть битерапия. Еще более интенсивной является тритерапия, при которой к этим двум препаратам добавляют третий - ингибитор обратной транскриптазы с иным механизмом действия (ненуклеозидный аналог) или ингибитор протеазы. Иногда используют схему лечения четырьмя препаратами.
Совместное применение нескольких препаратов уменьшает риск возникновения лекарственной устойчивости ВИЧ.
Антивирусную моно- или битерапию ВИЧ-инфекции проводят во 2-й стадии заболевания при возникновении ранних клинических проявлений, например: неосложненных или с присоединением вторичных оппортунистических инфекций. После нормализации состояния и значительного повышения количества СD4+-лимфоцитов/мкл лечение прекращают.
Лечение возобновляют в конце 3 стадии (латентной), применяя интенсивную терапию несколькими антивирусными препаратами. Показанием к возобновлению лечения служит снижение количества СD4+-клеток/мкл и присоединение оппортунистических инфекций. Лечение проводят 12-недельными курсами с перерывами во время ремиссий до конца жизни больного.
III. План практической работы
1. Учесть и обосновать заключение по РПГА, поставленной с целью обнаружения НВs-антигена, в диагностике гепатита В
Метод диагностики: вирусологический
Компоненты: вирусологический материал (исследуемая сыворотка больного для обнаружения НВs-антигена), антительный эритроцитарный диагностикум (содержащие эритроциты с адсорбированными на них антителами к НВs-антигену).
Постановка: В рабочую лунку вносят вирусологический материал (сыворотку больного) и антительный эритроцитарный диагностикум. Выдерживают при комнатной температуре в течение 40 мин.
Учет: Положительная реакция – осадок с неровными краями в виде красного зонтика. Отрицательная реакция- осадок с ровными краями в виде красной пуговки. Титр РПГА определяют по максимальному разведению, при котором наблюдается гемагглютинация (красный зонтик)
Заключение: Сыворотка больного содержит НВs-антиген, что свидетельствует об начальной стадии гепатита В.
2. Нарисовать схему лабораторной диагностики ВИЧ-инфекции
А) серологическое исследование (выявление анти-ВИЧ-антител)
Б) вирусологическое исследование (обнаружение вирусных антигенов)
Сыворотки больных ВИЧ-1 и ВИЧ-2 содержат антитела ко всем вирусным белкам. Однако для подтверждения диагноза определяют антитела к белкам gp41, gp120, gp160, p24 у ВИЧ-1 и антитела к белкам gp36, gp105, gp140 у ВИЧ-2. ВИЧ антитела появляются через 2-4 недели после инфицирования и определяются на всех стадиях ВИЧ-инфекции. Для выявления специфических антител используют ИФА, для подтверждения диагноза ставится иммуноблотинг (иммуноблот, Western blot, вестерн-блот).
В более ранние сроки выявляются антигены ВИЧ. Наличие вирусемии определяют с помощью ПЦР- диагностики (качественное определение ДНК ВИЧ в мононуклеарах периферической крови). С помощью обратной ПЦР проводится количественное определение РНК ВИЧ-1 в крови, что позволяет прослеживать уровень вирусной репликации при естественном течении этого заболевания и осуществлять контроль за результатом противовирусного лечения. Метод выявления вируса в крови, лимффоцитах превосходит по информативности другие тесты, однако он трудоемок и дорог.
3. Учесть и обосновать заключение по результатам иммуноблотинга
Иммуноблоттинг (ИБ) — высокочувствительный метод, основанный на сочетании электрофореза и ИФА (рис. 30). Смесь антигенов микроорганизма (родовых, видовых, групповых) разделяют на фракции, содержащие отдельные антигены с помощью электрофореза в полиакриламидном геле. Затем переносят его (блоттинг - от англ. blot, пятно) из геля на нитроцеллюлозную мембрану и проявляют с помощью ИФА. Фирмы выпускают такие полоски с «блоттами» антигенов. На эти полоски наносят сыворотку больного. Затем после инкубации отмывают от несвязавшихся антител больного и наносят сыворотку против иммуноглобулинов человека, меченую ферментом. Образовавшийся на полоске комплексы антиген + антитело больного + антитело против Ig человека, меченое ферментом, выявляют добавлением субстрата и хромогена, изменяющих окраску под действием фермента. ИБ используют как диагностический метод при ВИЧ-инфекции, сифилисе, листериозе и других инфекциях.
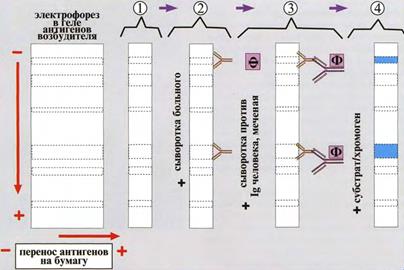
Рис. 30 Схема иммуноблоттинга
IV. Примеры ситуационных задач
В больницу поступил больной с жалобой на хронический понос, похудание и увеличение лимфотических узлов. Определилось, что ему 25 лет, болеет гемофилией и много раз получал гемотрансфузию. При проверке наблюдалась глубокий Т-иммунодефицит. Предварительный диагноз: «ВИЧ-инфекция».
1. Укажите таксономическое положение ВИЧ:
1. Семейство Picornaviridae
2. Семейство Hepadnaviridae
3. Семейство Togaviridae
4. Семейство Rhabdoviridae
5. Семейство Retroviridae
2. Какие препараты целесообразно назначить для лечения, если предполагаемый диагноз подтвердится?
1. Азидотимидин
2. Пенициллин
3. Изониозид
4. Зовиракс
5. Ритонавир
3. При учёте ИФА с целью обнаружения антител к антигенам ВИЧ получены следующие значения оптической плотности в контрольных лунках: А1 – 2,3; В1 – 2,5; С1 – 0,12; D1 – 0,14; E1 – 0,11; F1 – 0,18; G1 – 0,19; H1 – 0,15; оптическая плотность рабочей лунки А2 – 0,396. Оцените результат ИФА с целью обнаружения антител к антегенам ВИЧ в исследуемой сыворотке, внесенной в лунку А2. Контроли «+»: А1и В1. Контроли «–»: С1, D1, E1, F1
1. Контроли тест-системы специфичны.
2. Контроли тест-системы неспецифичны.
3. Результат положительный.
4. Результат отрицательный.
5. Ложноположительный результат
Теоретические вопросы для рубежного контроля знаний
Характеристика
1. Вируса гриппа;
2. Вируса парагриппа;
3. Вируса эпидемического паротита;
4. Вируса кори;
5. Вируса краснухи:
6. Аденовирусов;
7. Вирус простого герпеса 1, 2 типа, ГВЧ 1,2;
8. Вируса ветряной оспы и опоясывающего герпеса, ГВЧ 3;
9. Цитомегаловируса, ГВЧ 5;
10. Герпесвируса человека 6,7 типа;
11. Вируса Эпштейн-Барра, ГВЧ 4;
12. Герпесвируса, ассоциированного с саркомой Капоши, ГВЧ 8;
13. Энтеровирусов;
14. Вируса полиомиелита;
15. Коксаки-вирусов;
16. Вируса бешенства;
17. Вируса везикулярного стоматита;
18. Вируса гепатита человека А;
19. Вируса гепатита человека В;
20. Вируса гепатита человека С;
21. Вируса гепатита человека D;
22. Вируса гепатита человека Е;
23. Вируса иммунодефицита человека (ВИЧ).
По следующей схеме:
1) таксономия, классификация;
2) морфология, размеры, особенности генома;
3) этапы репродукции;
4) эпидемиология;
5) клинические проявления;
6) лабораторная диагностика, характер исследуемого материала;
7) особенности вирусологического метода диагностики (культивирование, индикация, идентификация вируса);
8) противовирусный иммунитет;
9) специфическая профилактика;
10) этиотропное лечение.
Дата: 2019-07-24, просмотров: 468.