Соотношение концентрации - 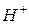 и гидроксильных – OH – ионов – КОС (кислотно-основное состояние) обеспечивает постоянство рН в жидких средах организма. рН – отрицательный десятичный lg водородных ионов.
и гидроксильных – OH – ионов – КОС (кислотно-основное состояние) обеспечивает постоянство рН в жидких средах организма. рН – отрицательный десятичный lg водородных ионов.
В нормальных условиях рН крови составляет
7,37 – 7,43
КОС обеспечивается:
I буферными системами крови
II газообменом в легких
III выделительной функцией почек
К буферным системам крови относят:
Бикарбонатный буфер (H2CO3 и NaHCO3);
Фосфатный буфер;
Белковый буфер (белки плазмы, гемоглобин), которые при изменении рН возвращают его к необходимым параметрам, при защелачивании выступают в роли доноров 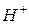 , при закислении – в роли акцепторов
, при закислении – в роли акцепторов 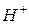 .
.
Легкие выделяют избыток CO2 при его накоплении в крови, и напротив, снижают выделение CO2 при уменьшении его содержания в крови, что связано с реакцией на содержание в крови CO2 дыхательного центра, усиливающего вентиляцию легких.
CO2 удаляется из организма, рН – нормализуется.
Почки при накоплении в организме кислых соединений задерживают основные и выделяют кислые, а при накоплении основных соединений они, наоборот задерживают кислые и выделяют основные.
Классификация сдвигов КОС
По направленности
ацидоз алкалоз
это сдвиг рН это сдвиг рН
в кислую в щелочную
сторону сторону
рН < 7,35 pH > 7,43
По происхождению
респираторные нереспираторные
(ацидоз, алкалоз) (ацидоз, алкалоз)
связаны с изменением связаны с нарушением
вентиляции легких обмена веществ
(гипо-, гипервентиляция) (метаболический)
и с нарушением функции почек
характеризуется изменением в крови изменяется содержание
PCO2 в крови нелетучих кислот.
НЕКРОЗ, ФОРМЫ И ИСХОДЫ
Некроз (от греч. nekros - мертвый) – омертвление, гибель клеток и тканей в живом организме.
Некрозу могут подвергаться часть клетки, клетка, группа клеток, участок ткани, органа, целый орган или часть тела. Поэтому в одних случаях некроз определяется лишь при микроскопическом исследовании, а в других – хорошо различим невооруженным глазом.
Этиология некроза
1. Травматический некроз – воздействие на ткань радиации, низких (отморожение) и высоких (ожог) температур, электротравма.
2. Токсический некроз – действие на ткани токсинов, химических веществ различной природы (кислоты, щелочи, спирта и др.).
3. Сосудистый (ишемический) некроз – при нарушении или прекращении кровотока в артериях вследствие тромбоза, эмболии, длительного спазма.
4. Аллергический некроз – связан с возникновением аллергических реакций немедленного типа.
5. Трофоневротический некроз – связан с нарушением нервной трофики тканей, например пролежни.
Патогенез некроза
Некротический процесс проходит ряд стадий (патогенез):
1. Преднекроз – дистрофические изменения, которые возникают в результате альтерации.
2. Умирание (некробиоз) – необратимые дистрофические изменения, пограничное состояние между жизнь и смертью.
3. Смерть – гибель структур составляющих ткани, т.е. некроз.
4. Постнекротические изменения (аутолиз) разложение мертвого субстрата под действием гидролитических ферментов погибших клеток.
Признаки некроза
Макроскопические изменения: органы дряблые, увеличены в объеме, цвет органа отличается от живых тканей, участки некроза бело-желтого или красного цвета в зависимости от локализации, неприятный запах (процессы гниения, брожения).
Микроскопические изменения: изменения охватывают клетку (ядро, цитоплазму), межклеточное вещество:
В ядре –
- ядро сморщивается и уплотняется – кариопикноз;
- ядро распадается на отдельные глыбки – кариорексис;
- ядерное вещество растворяется – кариолизис.
В межклеточном веществе –
- набухание и расплавление основного вещества, фибриноидный некроз коллагеновых волокон.
Формы и исходы некроза
Клинико-морфологические формы:
1. Коагуляционный (сухой) некроз;
2. Колликвационный (влажный) некроз;
3. Гангрена;
4. Секвестр;
5. Пролежень;
6. Инфаркт.
Сухой некроз – мертвые участки сухие, плотные, серо-желтого цвета, развивается прежде всего в тканях, богатых белками и бедных жидкостями. Примером могут служить казеозный некроз при сифилисе, лепре, туберкулезе; фибриноидный некроз при аутоиммунных заболеваниях; восковидный – в скелетной мускулатуре при инфекциях.
Влажный некроз – характерно расплавление мертвой ткани с образованием кист, развивается в тканях и органах относительно бедных белками и богатых жидкостью. Например, инфаркт головного мозга в виде очага серого цвета.
Гангрена (от греч. gangraina - пожар) – некроз тканей, соприкасающихся с внешней средой, при этом ткани становятся серо-бурыми или черными.
Различают сухую, влажную и газовую гангрену.
При сухой гангрене мертвые ткани сухие, плотные, черного цвета, становятся похожи на ткань мумий. Возникает в тканях бедных влагой. На границе со здоровой тканью четко видна демаркационная (пограничная) линия. Чаще всего наблюдается на нижних конечностях при атеросклерозе, тромбозе ее артерий, при отморожении при ожоге; кожи при инфекциях (сыпной тиф) и т.д.
При влажной гангрене мертвая ткань набухает, становится отечной, грязно-серого, серо-черного цвета. В эпидермисе пузыри заполненные мутной, геморрагической жидкостью, издает зловонный запах. Развивается чаще в тканях, богатых влагой. Демаркационная линия выражена слабо, поэтому резко выражена интоксикация. Встречается в легких, в кишечнике (тромбоз, эмболия), у ослабленных детей влажная гангрена мягких тканей щек – нома.
Газовая (анаэробная) гангрена возникает при тяжелых ранениях или травмах в случае попадания в рану бактерий – анаэробов.
Пролежни – омертвение поверхностных участков тела (кожа, мягкие ткани) подвергающихся давлению (область крестца, большие вертелы бедренных костей и т.д.). Возникает обычно у тяжелобольных, страдающих сердечно-сосудистыми, онкологическими, нервными болезнями. Является разновидностью влажной гангрены.
Секвестр – участок мертвой ткани, который не подвергается аутолизу, а свободно располагается среди живых тканей. Возникают в тканях плотной структуры (например, костях).
Инфаркт (от лат. infarcire – начинять, набивать) – это ишемический некроз, развивается при остром нарушении кровообращения в органе. Встречается в сердце, почках, печени, легких, мозге, кишечнике.
Исходы некроза
1. Организация – замещение мертвой ткани соединительной тканью.
2. Инкапсуляция – мертвая ткань окружается соединительнотканной капсулой.
3. Петрификация – отложение солей кальция в мертвую ткань.
4. Оссификация – развитие в очаге некроза костной ткани, особенно в мышцах.
5. Вторичное инфицирование (септический распад).
6. Секвестрация – отторжение омертвевших масс.
7. Рассасывание – с образованием кисты (влажная гангрена).
АТРОФИЯ
Атрофия (а – исключение, греч. trophe - питание) – прижизненное уменьшение объема и массы органа (тканей, клеток), сопровождающееся снижением или прекращением его функции.
Атрофию делят на физиологическую (наблюдается на протяжении всей жизни человека) и патологическую (связана с различными заболеваниями). Патологическая атрофия – обратимый процесс при устранении причины, может иметь общий или местный характер.
Общая атрофия, или истощение, - при голодании или нарушении усвоения пищи; при раковой кахексии; при хронических инфекциях; заболеваниях центральной нервной и эндокринной систем.
Внешний вид больных при истощении (кахексия) характерен: отмечается резкое исхудание, подкожно-жировая клетчатка почти полностью отсутствует, мышцы атрофичны, кожа сухая, дряблая. Внутренние органы уменьшены в размерах. При этом сердце и печень обычно имеют бурый цвет (бурая атрофия). В коре головного мозга обнаруживают участки погибших нервных клеток. Кости становятся хрупкими вследствие остеопороза.
Местная атрофия:
1. Дисфункциональная атрофия (атрофия от бездействия) – развивается в результате снижения функции органа. Это атрофия мышц при переломе костей, атрофия зубной альвеолы после удаления зуба, зрительного нерва после удаления глаза.
2. Атрофия от недостаточности кровообращения развивается вследствие сужения артерий, питающих данный орган.
3. Атрофия от давления, развивается в органах и тканях испытывающих длительное сдавление опухолью, аневризмой, скопившейся жидкостью.
4. Атрофия от воздействия физических и химических факторов.
5. Нейротическая атрофия обусловлена нарушениями связи органа с нервной системой, чаще всего развивается в скелетных мышцах при разрушении нервных проводников.
Дата: 2019-05-29, просмотров: 325.