1. Цель - удаление из плевральной полости воздуха, крови или жидкости, расправления легкого и устранения смещения средостения, которое вызывает гемодинамические расстройства.
2. Область применения :
2.1. Алгоритм применяется в хирургическом отделении;
2.2. Правила распространяются на врачебный персонал хирургического отделения.
Перечень оборудования
3.1 Оснащенная операционная (или перевязочный кабинет);
3.2 Хирургический набор инструментов;
3.3 Хирургический комплект белья;
3.4 Аппарат ИВЛ, кардиомонитор.
Операция
4.1. Условия для проведения операции:
¾ Асептические условия (при проведении манипуляции в условиях противошоковой палаты, палаты);
¾ Квалифицированный персонал;
¾ Идентификация пациента (фамилия, имя и отчество, число, месяц, год рождения);
¾ Сознательное информированное согласие пациента (в случае бессознательного состояния/несовершеннолетия пациента информированное согласие родных).
4.2. Показания к операции:
1. Пневмоторакс:
¾ первичный самостоятельный, симптомы которого удерживаются 24–72 ч. после аспирации воздуха шприцем через канюлю
¾ самостоятельный вторичный или ятрогенный, за исключением больных с небольшим количеством воздуха в плевральной полости без одышки
¾ напряженный
¾ двухсторонний
¾ с кровотечением
¾ при механической вентиляции
¾ посттравматический с нарушением целостности грудной клетки.
2. Жидкость в плевральной полости (гидроторакс):
¾ вследствие новообразования (дренаж одновременно с плевродезом)
¾ экссудативный плеврит и эмпиема плевры
¾ хилоторакс
¾ гемоторакс
¾ послеоперационный гидроторакс, напр. после торакотомии, резекции пищевода, кардиохирургической операции.
3. Локальное введение медикаментов.
4.3. Противопоказания:
¾ неконтролируемый кашель, который не поддается медикаментозному устранению;
¾ тяжелое состояние больного, которое не связано с наличием жидкости внутри плевральной полости (инфаркт миокарда, инсульт);
¾ коагулопатии;
¾ булезная форма эмфиземы легких;
¾ минимальное количество жидкости внутри плевральной полости, что подтверждается результатами УЗИ;
¾ отказ пациента от проведения соответствующей манипуляции.
4.4. Осложнения
¾ подкожная эмфизема;
¾ инфицирование плевры, кожи, тканей межреберья;
¾ неправильная установка дренажа, травма легкого;
¾ воздушная эмболия;
¾ гемоторакс, отек легкого после ее расправления; повреждения межреберных нервов;
¾ синдром Горнера (спорадически).
Подготовка пациента к операции.
- рентгенография грудной клетки (в случае сомнения относительно пневмоторакса – компьютерная томография (КТ)), в случае жидкости также УЗИ плевральной полости;
- общий анализ крови с количеством тромбоцитов, МНО (INR), АЧТВ, группа крови.
- пульсоксиметрия и анализ газов артериальной крови: уменьшение SaO2 и гипоксемия (особенно при напряженном и большом пневмотораксе), иногда гиперкапния и дыхательный ацидоз (особенно при вторичном пневмотораксе).
- В случае выполнения операции в плановом порядке (редко), а пациент принимает антикоагулянтные препараты → отменить антагонисты витамина К и дождаться нормирования показателя МНО (INR); последнюю профилактическую дозу низкомолекулярного гепарина необходимо ввести за 12 ч., а лечебную – за 24 ч. до операции.
Техника операции.
- Обезболивание – местная инфильтрационная анестезия, при необходимости – кратковременная общая анестезия.
- Положение пациента - обычно сидя с наклоном вперед и опорой на стол или спинку стула.
Место для пункции определяется по совокупности перкуторных данных, результатов рентгенограммы легких в двух проекциях и ультразвукового исследования плевральной полости.
1. Пневмоторакс: ІІ межреберный промежуток по среднеключичной линии.
2. Неосумкованная жидкость: V–VIII межреберье по средней подмышечной (аксиллярной) линии.
3. Осумкованный пневмо- или гидроторакс: в зависимости от его установленного размещения или с помощью визуальных обследований.
7. Предоперационная подготовка:
1. Зайти в санитарный пропускник;
2. Снять рабочий медицинский халат (костюм);
3. Надеть колпак, маску;
4. Зайти в операционную (перевязочный кабинет, противошоковая палата);
5. Пройти в предоперационную и обработать руки хирургическим способом, согласно стандарту СМК-СП-03 п.5.4.;
6. С помощью операционной медсестры одеть стерильную медицинскую одежду (халат, перчатки, при необходимости фартук).
8. Ход операции:
1. Проведение «Тайм-аута».
2. Обработка операционного поля спиртом 70о.
3. Анестезия проводится 0,5% раствором новокаина с созданием лимонной корочки и послойной инфильтрацией подкожной клетчатки, мышц.
4. После анестезии игла меняется на пункционную и производится вкол, ориентируясь на верхний край ребра, чтобы не повредить расположенные у его нижнего края сосуды и нервы.
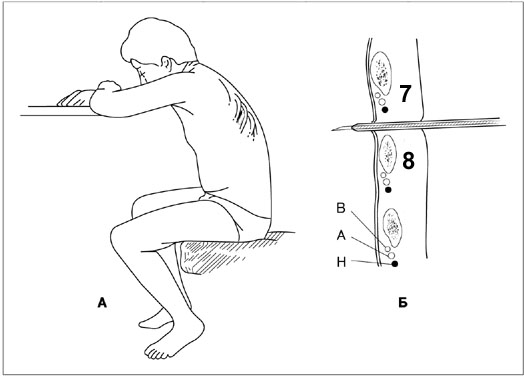
5. Перед введением иглы кожу фиксируют к верхнему краю ребра указательным пальцем левой руки.
6. Перпендикулярно к коже иглу проводят вглубь до появления чувства провала, которое свидетельствуют о прокалывании париетальной плевры, движение поршня становится свободным.
7. При потягивании поршня на себя – получаем жидкость/воздух.
8. Получив при пункции жидкость, иглу удаляют, производят небольшой разрез кожи и троакаром прокалывают грудную стенку.
9. Стилет удаляют, через канюлю троакара в плевральную полость на глубину 4—10 см вводят дренажную трубку, имеющую несколько боковых отверстий.
10. Троакар извлекают, дренаж фиксируют к коже 1—2 П-образными швами.
11. Периферический конец трубки вместе с предохранительным клапаном помещают в сосуд с антисептической жидкостью.
12. Обработка раны спиртом, наложение асептических повязок.
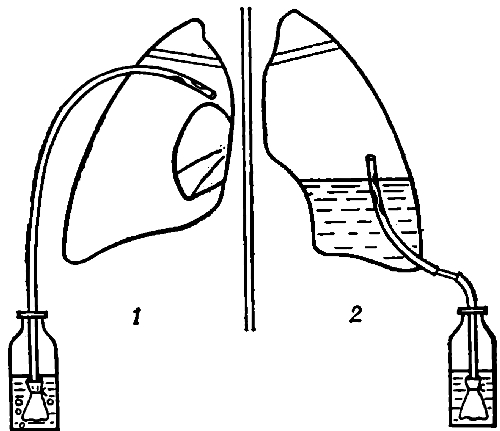
| Схема дренирования плевральной полости по Бюлау: 1 — при напряженном пневмотораксе (справа— поджатое легкое); 2— после пульмонэктомии. В бутылях на концах дренажных трубок — клапаны. |
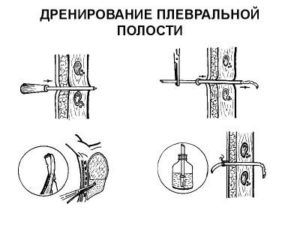
13. Дренаж, который применяется по поводу гидроторакса, лучше вводить под контролем визуальных обследований; после установки дренажа НЕ эвакуируют более 1,5 л в течение 1 часа.
Окончание операции.
1. Снять одноразовые перчатки и положить в емкость для сбора биоматериала класса Б или класса В;
2. Выйти в предоперационную и снять стерильный халат, маску, колпак и положить их в мешок для сбора использованного белья;
3. Обработать руки гигиеническим способом, согласно стандарту СМК-СП-03 п.5.3.
4. Пройти в санитарный пропускник;
5. Снять операционный костюм;
6. Принять душ;
7. Надеть рабочий медицинский халат (костюм).
Дата: 2019-05-28, просмотров: 488.