МКБ – 10: О72.1 Другие кровотечения в раннем послеродовом периоде
Определение
Послеродовое кровотечение – клинически значимая кровопотеря, составляющая более 500 мл при родах через естественные родовые пути и более 1000 мл при операции кесарева сечения.
Распространенность ПРК около 5% всех родов. Несмотря на усовершенствование методов лечения, послеродовые кровотечения остаются ведущим фактором материнской смертности (15-25%) и тяжелой заболеваемости.
Классификация:
- ранее послеродовое кровотечение – в первые 24 часа после родов
- позднее послеродовое кровотечение – по истечении 24 часов послеродового периода.
Факторы риска:
- экстренное кесарево сечение
- плановое кесарево сечение
- задержка плаценты и её частей в полости матки
- медиолатеральная эпизиотомия
- оперативные вагинальные роды
- затянувшиеся роды (более 12 часов)
- крупный ребёнок (более 4 кг)
- гипертермия в родах.
| Необходимо предлагать активное ведение III периода родов всем роженицам, так как это снижает риск ПРК (особенно тяжелых кровотечений объемом более 1000 мл). |
Проблемы и ошибки при лечении послеродового кровотечения.
- занижение кровопотери из-за смешивания крови с околоплодными водами и мочой, впитывание в простыни и полотенца, недоучета крови, вылившейся в лотки и на пол;
- недооценка исходного уровня гемоглобина (женщины с выраженной анемией менее устойчивы к кровопотере);
- медленно и длительно продолжающееся кровотечение может остаться незамеченным, пока женщина внезапно не окажется в состоянии шока;
- недооценка риска послеродового кровотечения (хотя оценка риска в антенатальном периоде не всегда эффективно выявляет женщин, у которых может развиться ПРК);
- недостаточное и/или несвоевременное (позднее) привлечение помощников из числа опытных сотрудников, заведующих отделениями, главных специалистов управления здравоохранения;
- недостаточное количество препаратов крови;
- отказ или задержка трансфузии препаратов крови (часто при недооценке кровопотери);
- слишком позднее начало хирургического гемостаза;
- несвоевременное заполнение и некачественное ведение медицинской документации.
Способы определения объема кровопотери:
- визуальный метод (ошибка 30%);
- гравиметрический метод – взвешивание операционного материала (ошибка 15%);
- измерение мерной емкостью (кружка, лоток с нанесенной градуировкой);
- снижение уровня гематокрита менее 10% от исходного;
- по шоковому индексу Альговера (отношение ЧСС к систолическому АД) (неинформативен при гипертензии).
| Шоковый индекс | Объем кровопотери (% от ОЦК) |
| 0,8 и менее | 10 |
| 0,9 – 1,2 | 20 |
| 1,3 – 1,4 | 30 |
| 1,5 и более | 40 и более |
Этиология.
Причинами послеродового кровотечения могут быть расстройства одного из 4 базовых этиологических процессов, обозначенных как «4Т»
Этиологические факторы риска ПРК
| «Т» | Этиологический процесс | Клинические факторы риска |
| Нарушение сократительной функции матки («Т» - тонус) | перерастяжение матки | - многоводие - многоплодие - крупный плод |
| «истощение» сократительной способности миометрия | - быстрые роды - затяжные роды - высокий паритет (более 5 родов) | |
| инфекционный процесс | - хориоамнионит - лихорадка в родах | |
| функциональные/анатомические особенности матки | - миома матки - предлежание плаценты | |
| Задержка тканей в полости матки («Т» ткань) | Задержка частей последа | - дефект последа - оперированная матка - высокий паритет - плотное прикрепление плаценты - приращение плаценты |
| задержка сгустков крови в полости матки | - гипотония | |
| Травмы родовых путей («Т» - травма) | разрывы шейки матки, влагалища, промежности | - быстрые роды - оперативные вагинальные роды |
| травматический разрыв матки во время кесарева сечения | - неправильное положение плода - низкое расположение предлежащей части | |
| разрыв матки | - оперированная матка | |
| выворот матки | - высокий паритет - расположение плаценты в дне матки | |
| Нарушение коагуляции («Т» - тромбин) | врожденные заболевания (гемофилия А, болезнь Виллебрандта) | - наследственные коагулопатии - заболевания печени |
| приобретенные при беременности идиопатическая тромбоцитопения тромбоцитопения с преэклампсией ДВС (преэклампсия, антенатальная гибель плода, тяжелая инфекция, эмболия околоплодными водами) | - гематомы и/или кровоточивость (в том числе в местах инъекций) - преэклампсия, эклампсия, HELLP-синдром - антенатальная гибель плода - хориоамнионит - дородовое кровотечение | |
| лечение антикоагулянтами | не образуется сгусток крови |
В каждом стационаре необходимо разработать схему привлечения дополнительного персонала в случае возникновения тяжелого кровотечения.
Пошаговая терапия ПРК (при кровотечении без признаков геморрагического шока).
Шаг 1. Начальная оценка
Одновременно:
- Мобилизация свободного персонала (позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта).
- Оценка объема кровопотери.
- Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
- Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым.
- Катетеризация 1 или 2-х периферических вен для начала инфузии кристаллоидов в отношении 3:1 к объему кровопотери.
- Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие).
- Определение группы крови, резус-фактора, взятие крови для анализа на совместимость.
- Установить причину
o исследовать матку (тонус, ткань);
o осмотр родовых путей (травма).
Шаг 2. Этиотропная терапия
| «Тонус» | «Ткань» | «Травма» | «Тромбин» |
| Массаж матки Утеротоники Бимануальная компрессия матки | Ручное обследование полости матки (кюретаж в исключительных случаях) | Осмотр в зеркалах Ушивание разрывов мягких тканей родовых путей Лапаротомия при разрыве матки Коррекция выворота матки | Переливание факторов свертывания (СЗП, криопреципитата, тромбоцитарной массы) Антифибринолитики |
| Атония матки является наиболее частой причиной послеродового кровотечения. |
Для лечения атонии могут быть использованы следующие группы лекарств – утеротоников:
| Параметры | Очередность введения и препараты | ||
| 1-я очередь Окситоцин | 2-я очередь Эргометрин Метилэргометрин | 3-я очередь Простагландин F2a | |
| Начальная доза и способ введения | 10 ЕД в/м или 5 ЕД в/в (медленно) | 0,2 мг в/м или в/в (медленно) | 0,25 мг в/м возможно в мышцу (шейку) матки. Это может быть опасно для жизни! |
| Повторные дозы | 20 ЕД в/в капельно в 1 л раствора со скоростью 60 капель/ минуту | 0,2 мг в/м каждые 15 минут (при необходимости 0,2 мг в/м или в/в медленно каждые 4 часа) | 0,25 мг каждые 15 минут |
| Максимальная доза | Не более 3 л жидкости, содержащей окситоцин | 5 доз (1,0 мг) | 8 доз (2 мг) |
| Опасные побочные эффекты | Расслабление мышечной стенки сосудов, снижение ОПСС | Периферическая вазоконстрикция (гипертензия, инсульт, бронхоспазм), тонические сокращения матки | Гипотония, тахикардия, увеличение частоты дыхания, тошнота, рвота, головная боль, парадоксальная реакция в виде гипертонического кризиса |
| Противопоказания, предупреждения | - | Преэклампсия, гипертензия, болезни сердца | Нельзя вводить внутривенно. Астма |
Бимануальная компрессия матки
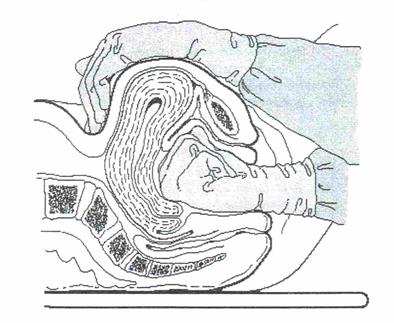
Техника
1. Надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак.
2. Расположите кулак в переднем своде и надавите им на переднюю стенку матки.
3. Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
4. Продолжайте сдавление, пока кровотечение не остановится и матка не начнет сокращаться.
При продолжающемся кровотечении
Одновременно:
- Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не вызван ранее); лаборанта – повторно; специалиста, ответственного в стационаре за переливание крови).
- Оценка объема кровопотери.
- Оценить состояние женщины и проводить контроль жизненно важных функций организма (постоянный мониторинг АД, пульса, температуры, частоты дыхания) с ведением карты интенсивного наблюдения.
- продолжить введение кристаллоидов так быстро, как возможно, в отношении 3:1 к объему кровопотери. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологом-реаниматологом.
- Развернуть операционную (лучше раньше, чем позже).
| При акушерских кровотечениях одной из основных причин неблагоприятных исходов является слишком позднее проведение хирургического гемостаза. |
- Провести лабораторные тесты:
o клинический анализ крови (гемоглобин, гематокрит, тромбоциты, время свртывания);
o коагулограмма;
o прикроватный тест на свертываемость.
- Повернуть пациентку на бок и согреть (но не перегревать!) - поменять влажные простыни на сухие, дать дополнительное одеяло.
- Обеспечить подачу кислорода через маску со скоростью 8 л/минуту.
- Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
Шаг 3. Методы временной остановки кровотечения.
Внутриматочная тампонада.
Возможный способ – введение в полость матки баллонного катетера, который заполняется 180-360 мл физиологического раствора. Если процедура оказалась эффективной и кровотечение остановилось, катетер может быть оставлен в полости матки на 12-24 часа.
Сдавление брюшной аорты.
-  примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку;
примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку;
- точка надавливания находится прямо над пупком и немного левее;
- в раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку;
- другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления;
- если пульс прощупывается, то давление, оказываемое кулаком, недостаточно и наоборот.
Шаг 4. Лапаротомия (поэтапный хирургический гемостаз)
1. Повторить инъекцию 1 дозы (0,25 мг) простагландинов в матку.
2. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch).
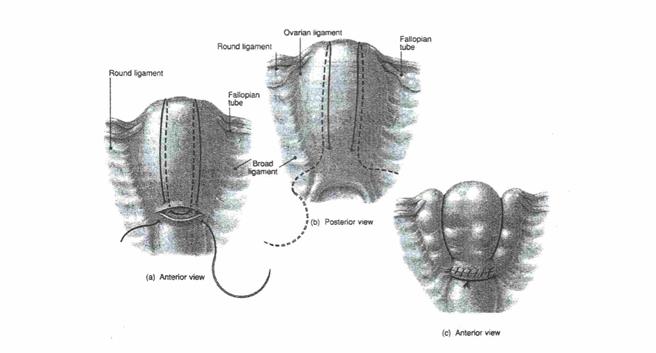
3. Произвести последовательную перевязку сосудов.
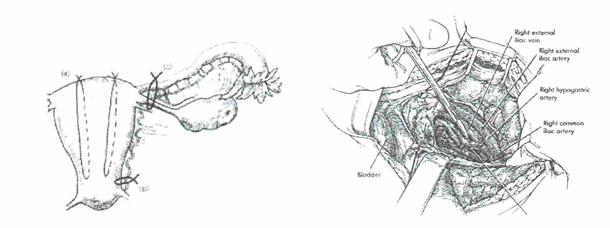
Маточных и яичниковых артерий Внутренних подвздошных артерий
(с одной или двух сторон)
4. Произвести тотальную или субтотальную гистерэтомию.
Дата: 2019-05-28, просмотров: 316.