Заболевание развивается у людей, страдающих сахарным диабетом. Происходит поражение как мелких сосудов (микроангиопатии), так и артерий среднего и крупного калибра (макроангио-патии). Основной причиной поражений сосудов является нарушение обмена веществ, вызванное инсулиновои недостаточностью. На фоне сахарного диабета создаются благоприятные условия для развития атеросклероза, который появляется у более молодых людей и быстро прогрессирует.
Клиника и диагностика: симптомы заболевания сходны с симптомами при облитерирующем эндартериите, но имеются некоторые специфические особенности: 1) раннее присоединение симптомов полиневрита различной степени выраженности (от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома); 2) появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий; 3) ангиопатия нижних конечностей сочетается с ретинопатией и нефропатией.
Диабетическая макроангиопатия нижних конечностей характеризуется более тяжелым и прогрессирующим течением, часто заканчивающимся развитием гангрены. Так как пациенты с сахарным диабетом легко подвержены инфекции, гангрена часто бывает влажной.
| Сахарный диабет вызывает: поражение периферического отдела нервной системы (нейропатическая форма); повышение проницательности сосудистой стенки мелких сосудов (артериол, венул, капилляров), раннее развитие атеросклероза (ишемическая форма). Все это ведет к нарушениям кровоснабжения тканей. Мишенями становятся: сетчатка глаза (ретинопатия), клубочки почек (нефропатия) и стопа. Причинами развития диабетической стопы являются: диабетическая микро- и макроангиопатия; диабетическая полинейропатия; диабетическая остеоартропатия. |
| Клинические признаки 1. Нейропатическая форма. Характерна для пациентов с длительным диабетическим анамнезом. Сопровождается ретино- и нефропатией. Жалобы: ночные боли в стопах ноющего характера, зябкость стоп, парестезии; судороги в мышцах; безболезненные язвы на подошвенной поверхности. | 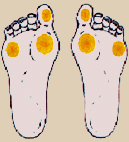
|
Осмотр:
кожа сухая, розовая, теплая, небольшая отечность;
выраженная деформация стоп, формирование ложных суставов, пальцы "клювовидной" формы;
гиперкератозы в местах давления на кожу;
утолщение и деформация ногтей;
снижение всех видов чувствительности;
пульсация артерий стопы сохранена.
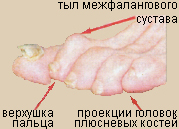
Язва располагается в месте максимального давления на стопу или в области межфалангового сустава "клювовидного" пальца. Она имеет плоское дно, окруженное гиперкератозным валиком. 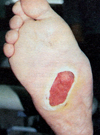 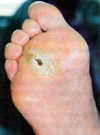 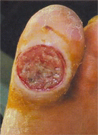 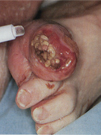 Из раневого отделяемого чаще высеиваются аэробные микробы.
Из раневого отделяемого чаще высеиваются аэробные микробы.
|  
|
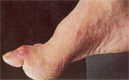
| Признаки остеоартропатии выявляются на рентгенограммах. 2. Ишемическая форма. В анамнезе - гипертоническая болезнь, инфаркт, инсульт. Жалобы: перемежающаяся хромота, ночные боли, ослабевающие в опущенном положении ног. Трофические некротические язвы резко болезненные. Осмотр: кожа атрофичная, бледная, холодная, акроцианоз. Часто - трещины в межпальцевых промежутках; ногти атрофичны; язвенный дефект в виде некроза на кончиках пальцев и пятках; чувствительность сохранена; пульсация артерий стопы резко снижена или отсутствует; рентгенологические признаки больше характерные для остеомиелита; микрофлора язвенного дефекта смешанная: анаэробы и аэробы; Присоединение инфекции нередко приводит к некротической флегмоне стопы. На фото справа: вид стопы после вскрытия некротической флегмоны стопы, которая возникла в результате инфицирования трофической язвы 1 пальца левой стопы. | 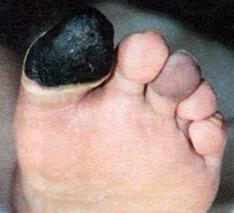 
|
Для уточнения диагноза используются те же специальные методы исследования, что и при других облитерирующих заболеваниях сосудов.
Лечение. Главным условием для успешного лечения диабетических ангиопатий является оптимальная компенсация сахарного диабета, соблюдение специальной диеты. В остальном применяется тот же комплекс консервативных и хирургических мероприятий, что и при других облитерирующих заболеваниях сосудов.
Уход за пациентами с облитерирующими заболеваниями сосудов в послеоперационном периоде. Медицинская сестра должна внимательно наблюдать за состоянием пациента, перенесшего операцию на сосудах конечностей. Обязателен контроль артериального давления, так как его снижение приводит к замедлению кровотока и может привести к тромбозу. Инфузионная терапия направлена направлена на стабилизацию артериального давления, улучшение микроциркуляции.
После операции конечности пациента необходимо придать возвышенное положение на шине Белера. Важно наблюдать за областью операционной раны, состоянием повязки. При появлении отечности и синюшности в области раны медицинская сестра немедленно докладывает об этом врачу, так как эти симптомы могут свидетельствовать об образовании подкожной гематомы, сдавливающей артерию и вызывающей нарушение кровообращения. Если повязка сильно намокла от крови, сестра должна прижать кровоточащую артерию кулаком через повязку и послать кого-нибудь за врачом.
Необходимо заниматься профилактикой тромбозов и тромбэмболий. Так как пациент получает антикоагулянты, сестра следит, нет ли у него кровоточивости десен, примеси крови в моче и кале.
Если пациент перенес ампутацию, важно не просто обеспечить ему психологическую поддержку, но и научить его самоуходу, помочь научиться ходить на костылях.
Дата: 2019-03-05, просмотров: 390.