 | 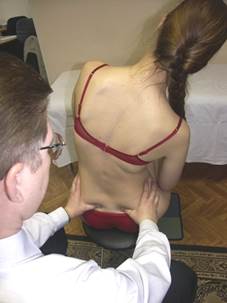 |
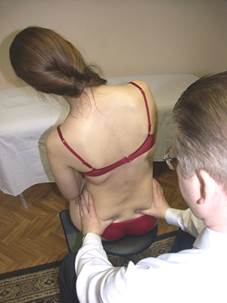
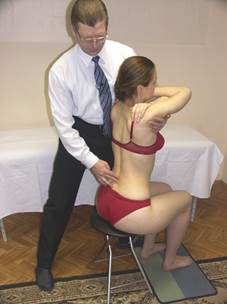
Положение больного: сидя.
Положение врача: располагается за пациентом, обхватывая его подвздошные кости, широко расставив пальцы.
Результат: врач просит пациента производить латерофлексию строго во фронтальной плоскости. Оценивает ротационное движение таза. В норме таз ротируется в сторону латерофлексии.
Тест «Сплетницы» (или тест «Кумушки»)
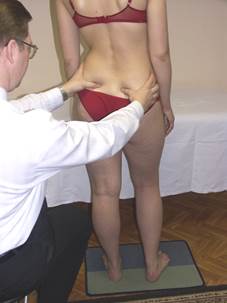 | 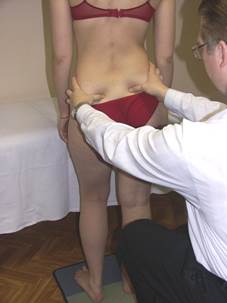 |
Положение больного: стоя спиной к врачу в положении «вольно» на одну ногу, затем «вольно» на другую.
Положение врача: располагает свои пальцы на гребнях подвздошных костей. Просит пациента, расположив стопы на ширине таза, перенести вес тела на правую ногу, при этом расслабляя и сгибая левое колено, затем так же - на другую ногу.
Результат: врач отмечает насколько свободно опускается противоположная половина таза относительно опорной ноги (т.е. выясняется принципиальная возможность латерофлексии в пояснице) и обращает внимание на плавность дуги латерофлексии.
Тест «Цапли» (тест с подъёмом колена)
 | 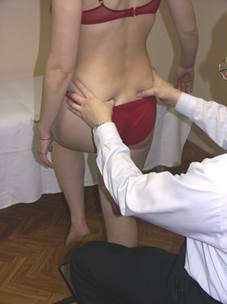 | 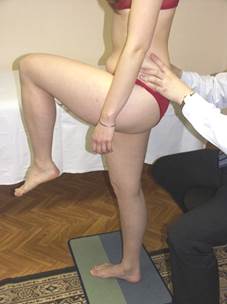 |
Положение больного: стоя спиной к врачу.
Положение врача: располагает свои пальцы на гребнях подвздошных костей (1-е пальцы под SIPS). Просит пациента поочерёдно поднять правое и левое колено, согнув бедро на 90о.
Результат: при поднятии правого колена, вес тела переносится влево и замыкается левый КПС. В норме правая SIPS должна опуститься, если нет напряжения связочного аппарата (пояснично-подвздошной и пояснично-крестцовой связок) и проблемы со стороны суставных фасеток поясничного отдела - в первую очередь L4-L5 и L5-S1. Если SIPS не опускается, а поднимается - с этой стороны имеется какая-либо проблема (связочная, мышечная или суставная).
Динамические пальпаторные тесты поясничного
Отдела позвоночника
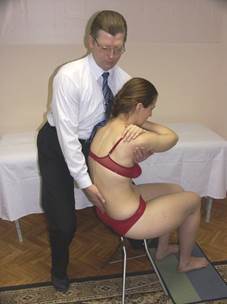 | 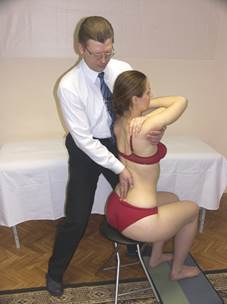 |
Тест на общую флексию Тест на общую экстензию
 |  |
Тест на флексию Тест на экстензию
по сегментам по сегментам
 |  |
Тест на ротацию Тест на латерофлексию
по сегментам по сегментам
Диагностические позиционные тесты
Тест NSR
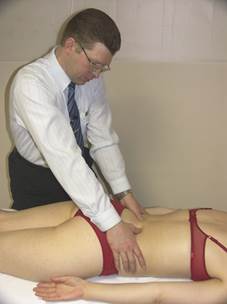 |
Положение больного: лёжа на животе, стопы свешиваются за край стола, руки располагаются на столе вдоль тела, голова в нейтральном положении с опорой на лоб или подбородок.
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы врача контактируют с поперечными отростками позвонка.
Результаты:
 Обеспечить лёгкое давление большими пальцами на поперечные отростки, чтобы почувствовать подвижность позвонка (давление осуществляется поочерёдно).
Обеспечить лёгкое давление большими пальцами на поперечные отростки, чтобы почувствовать подвижность позвонка (давление осуществляется поочерёдно).
 Оценить доминирующим глазом в горизонтальной плоскости стола положение поперечных отростков, сравнивая их вентральное или дорзальное смещение относительно друг друга. Дорзально смещённый поперечный отросток указывает направление ротации NSR.
Оценить доминирующим глазом в горизонтальной плоскости стола положение поперечных отростков, сравнивая их вентральное или дорзальное смещение относительно друг друга. Дорзально смещённый поперечный отросток указывает направление ротации NSR.
 Определить группу позвонков в дисфункции. Позвонок из группы ротированных позвонков, который имеет наиболее выступающий дорзально поперечный отросток, указывает на ключевой позвонок дуги NSR.
Определить группу позвонков в дисфункции. Позвонок из группы ротированных позвонков, который имеет наиболее выступающий дорзально поперечный отросток, указывает на ключевой позвонок дуги NSR.
 Ротация (дорзо-вентральное смещение поперечных отростков) уменьшается при сгибании (положение «Магомеда») и разгибании (положение «Сфинкса»).
Ротация (дорзо-вентральное смещение поперечных отростков) уменьшается при сгибании (положение «Магомеда») и разгибании (положение «Сфинкса»).
Тест FRS
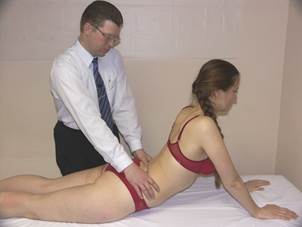 |
Положение больного: лёжа на животе в положении «Сфинкса» (в случае повышенной гибкости допускается опора на кисти с вытянутыми руками).
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы контактируют с поперечными отростками позвонка.
Результаты:
 В положении «Сфинкса» индуцируется максимальное разгибание (заднее сгибание), следовательно - максимальное закрытие фасеток.
В положении «Сфинкса» индуцируется максимальное разгибание (заднее сгибание), следовательно - максимальное закрытие фасеток.
 Позвонок в дисфункции FRS в положении разгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной вентрально, не имея возможность покрыть фасетку нижележащего позвонка.
Позвонок в дисфункции FRS в положении разгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной вентрально, не имея возможность покрыть фасетку нижележащего позвонка.
 Ротация позвонка, находящегося в дисфункции FRS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении сгибания (поза «Магомеда»).
Ротация позвонка, находящегося в дисфункции FRS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении сгибания (поза «Магомеда»).
Тест ERS
 |
Положение больного: поза «Магомеда».
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы контактируют с поперечными отростками позвонка.
Результаты:
 В положении «Магомеда» индуцируется максимальное переднее сгибание, следовательно - максимальное раскрытие фасеток.
В положении «Магомеда» индуцируется максимальное переднее сгибание, следовательно - максимальное раскрытие фасеток.
 Позвонок в дисфункции ERS в положении переднего сгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной дорзально не имея возможность раскрыть фасетку нижележащего позвонка.
Позвонок в дисфункции ERS в положении переднего сгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной дорзально не имея возможность раскрыть фасетку нижележащего позвонка.
 Ротация позвонка, находящегося в дисфункции ERS, будет
Ротация позвонка, находящегося в дисфункции ERS, будет
уменьшаться в нейтральном положении позвоночника и исчезать
в положении разгибания (поза «Сфинкса»).
Выводы:
 NSR уменьшается в положении «Сфинкса» или «Магомеда».
NSR уменьшается в положении «Сфинкса» или «Магомеда».
 FRS проявляется в положении «Сфинкса», но уменьшается в нейтральном положении и исчезает в положении «Магомеда».
FRS проявляется в положении «Сфинкса», но уменьшается в нейтральном положении и исчезает в положении «Магомеда».
 ERS проявляется в положении «Магомеда», но уменьшается в нейтральном положении и исчезает в положении «Сфинкса».
ERS проявляется в положении «Магомеда», но уменьшается в нейтральном положении и исчезает в положении «Сфинкса».
Коррекция NSR
Вариант №1
 |
Положение больного: лёжа на боку на стороне выпуклости дуги NSR, тазобедренные и коленные суставы согнуты.
Положение врача: стоя перед больным.
Подготовка к коррекции: врач опускает свешенные за край стола стопы больного до начала движения апекального позвонка дуги NSR.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку, в течение 3-х секунд с силой 3-5 кг.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку, в течение 3-х секунд с силой 3-5 кг.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, опуская стопы больного, подходит к новому моторному барьеру в делатерофлексии.
Врач, опуская стопы больного, подходит к новому моторному барьеру в делатерофлексии.
 Повторить коррекцию 2-3 раза.
Повторить коррекцию 2-3 раза.
Ретест.
Примечание: в случае, если апекальный позвонок дуги NSR располагается низко ( L 4 ), коррекция производится в положении полупрокубитус.
Коррекция NSR
Вариант №2
 |
Положение больного: лёжа на боку на стороне вогнутости дуги NSR.
Положение врача: стоя перед больным.
Подготовка к коррекции: врач поднимает свешенные за край стола стопы больного до начала движения апекального позвонка дуги NSR.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к полу, в течение 3-х секунд с силой 3-5 кг.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к полу, в течение 3-х секунд с силой 3-5 кг.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, поднимает стопы больного, подходит к новому моторному барьеру в делатерофлексии.
Врач, поднимает стопы больного, подходит к новому моторному барьеру в делатерофлексии.
 Повторить коррекцию 2-3 раза.
Повторить коррекцию 2-3 раза.
Ретест.
Коррекция FRS
(пример: L 4 в FRS лев. на L 5 )
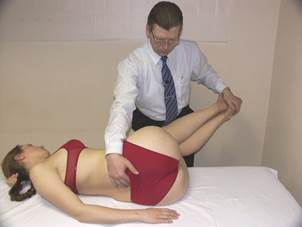 |
Положение больного: лёжа на боку на стороне смещённого дорзально поперечного отростка L4, т.е. на левом боку.
Положение врача: стоя перед больным.
Подготовка к коррекции:
 Упираясь своими бёдрами в колени больного, врач, усиливая или
Упираясь своими бёдрами в колени больного, врач, усиливая или
уменьшая флексию поясничного отдела позвоночника,
локализует пространство L4-L5.
 Замыкание верхнего сегмента в правой ротации:
Замыкание верхнего сегмента в правой ротации:
- врач выводит правую руку больного за его спину;
- после глубокого вдоха, на выдохе больной опускает руку за плоскость спины, а врач пассивно сопровождает это движение;
- повторить это действие 2-3 раза, до появления движения на L4;
- больной, захватившись правой рукой за край стола, фиксирует это положение.
 Контролируя пространство L4 - L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
Контролируя пространство L4 - L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
 Врач поднимает голени больного к потолку до начала движения L5, исключая движение L4.
Врач поднимает голени больного к потолку до начала движения L5, исключая движение L4.
Коррекция:
 Больной осуществляет изометрическое сокращение против
Больной осуществляет изометрическое сокращение против
сопротивления врача, направляя стопы к полу в течение 3-х
секунд с силой 200 гр.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, поднимая стопы больного, достигает нового моторного барьера в делатерофлексии; опуская бёдра больного - в деротации; переводя бёдра больного каудально - в разгибании.
Врач, поднимая стопы больного, достигает нового моторного барьера в делатерофлексии; опуская бёдра больного - в деротации; переводя бёдра больного каудально - в разгибании.
 Повторить коррекцию 2 раза.
Повторить коррекцию 2 раза.
Ретест.
Коррекция ERS
(пример: L 4 в ERS лев. на L 5 )
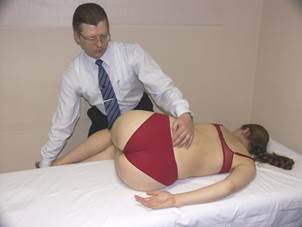 |
Положение больного: лёжа в положении полупрокубитус на боку на стороне смещённого вентрально поперечного отростка L4, т.е. на правом боку.
Положение врача: стоя перед больным.
Подготовка к коррекции:
 Упираясь своими бёдрами в колени больного, врач, усиливая или уменьшая флексию поясничного отдела позвоночника, локализует пространство L4-L5.
Упираясь своими бёдрами в колени больного, врач, усиливая или уменьшая флексию поясничного отдела позвоночника, локализует пространство L4-L5.
 Замыкание верхнего сегмента в правой ротации:
Замыкание верхнего сегмента в правой ротации:
- врач опускает левую руку больного за край стола кпереди от него;
- после глубокого вдоха, на выдохе больной опускает руку в направлении пола, а врач пассивно сопровождает это движение;
- повторить это действие 2-3 раза, до появления движения на L4;
- врач фиксирует положение достигнутой ротации, блокируя заднюю поверхность левой половины грудной клетки своим цефалическим предплечьем.
 Контролируя пространство L4-L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
Контролируя пространство L4-L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
 Врач опускает стопы больного до начала движения L5, исключая движение L4.
Врач опускает стопы больного до начала движения L5, исключая движение L4.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку в течение 3-х секунд с силой 200 гр.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку в течение 3-х секунд с силой 200 гр.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, опуская стопы больного, достигает нового моторного барьера в делатерофлексии; поднимая бёдра больного - в деротации; переводя бёдра больного цефалически - в сгибании.
Врач, опуская стопы больного, достигает нового моторного барьера в делатерофлексии; поднимая бёдра больного - в деротации; переводя бёдра больного цефалически - в сгибании.
 Повторить коррекцию 2 раза.
Повторить коррекцию 2 раза.
Ретест.
ГРУДНОЙ ОТДЕЛ ПОЗВОНОЧНИКА
Грудная клетка, объединяющая две структурные единицы: грудной отдел позвоночника и рёбра, представляет собой функциональное единство. К грудной клетке фиксируется плечевой пояс.
Торако-дорзальная область имеет три основных значения:
 непроизвольная дыхательная подвижность - гомеостаз;
непроизвольная дыхательная подвижность - гомеостаз;
 волевая подвижность - локомоторная функция;
волевая подвижность - локомоторная функция;
 удержание и защита сердечно-лёгочной системы.
удержание и защита сердечно-лёгочной системы.
Человек мобилизует эту область с двумя основными целями:
 увеличить поле действия рук;
увеличить поле действия рук;
 увеличить своё визуальное поле.
увеличить своё визуальное поле.
Торако-дорзальная область мобилизуется в основном шейным и поясничным отделами позвоночника. Если грудной отдел позвоночника становится ригидным, то вследствие этого увеличивается динамическая нагрузка на шейный и поясничный отделы.
К тоническим мышцам, обеспечивающим вертикальное положение и противостоящим силе гравитации, относятся:
 длинная мышца спины: общая масса L2-L3 → D1;
длинная мышца спины: общая масса L2-L3 → D1;
 поперечно-остистые мышцы: крестец → С2;
поперечно-остистые мышцы: крестец → С2;
 остисто-остистые мышцы: общая масса L2-L3 → Dl→ C0 (выйная связка);
остисто-остистые мышцы: общая масса L2-L3 → Dl→ C0 (выйная связка);
 межпоперечные мышцы.
межпоперечные мышцы.
Тела грудных позвонков и их поперечные отростки имеют рёберные суставные поверхности. Кинетический блок позвонка может вызвать блокировку подвижности соответствующего ребра. Функциональный блок ребра может быть причиной кинетического блока двух соответствующих грудных позвонков.
Необходимо отметить топографическую близость латеро-вертебральной ортосимпатической нервной цепочки с поперечными отростками грудных позвонков: → влияние на общую вазомоторность и на висцеромоторность.
Дата: 2019-03-05, просмотров: 605.