РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ
ФАКУЛЬТЕТ ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
МЕДИЦИНСКИХ РАБОТНИКОВ
В.Г. Артёмов
КИНЕТИЧЕСКИЕ ДИСФУНКЦИИ
ПОЯСНИЧНОГО, ГРУДНОГО И ШЕЙНОГО ОТДЕЛОВ
ПОЗВОНОЧНИКА
 |
Москва, 2007 г.
УДК 615.828.032:616.74/8
А 861
Артёмов В.Г. Кинетические дисфункции поясничного, грудного и шейного отделов позвоночника. Методические рекомендации для врачей. - М.: ООО «ЦИТвП», 2007 г. - 44 с., 68 ил.
ISBN 978-5-9751-0052-8
Рецензенты:
- ректор института усовершенствования врачей, Заслуженный врач Российской Федерации, доктор медицинских наук, профессор, Л.Д. Шалыгин;
- профессор кафедры мануальной терапии ММА им. И.М. Сеченова, доктор медицинских наук, доктор остеопатии Европы (D.O.E.) А.М. Орёл.
Методические рекомендации составлены В.Г. Артёмовым, доктором медицинских наук, академиком Российской академии медико-технических наук, доктором остеопатии Европы (D.O.E.), заведующим курсом остеопатии факультета повышения квалификации медицинских работников Российского университета Дружбы Народов.
Иллюстрации сделаны Е.В. Батуриным.
В методических рекомендациях в доступной форме изложены необходимые практикующим врачам сведения по анатомии и биомеханике, описаны тесты, используемые в остеопатической диагностике, и техники лечения найденных дисфункций. Пособие подготовлено в соответствии с действующей унифицированной программой последипломного обучения врачей на основании данных литературы и результатов собственных многолетних исследований автора, в том числе диссертационных. Предназначено для врачей общей практики, неврологов, травматологов-ортопедов, педиатров и врачей мануальной терапии.
Все права защищены, права на данное методическое пособие принадлежат В.Г. Артёмову. Воспроизведение и распространение, в каком бы то ни было виде, части или целого издания не могут быть осуществлены без письменного разрешения правообладателя.
© В.Г. Артёмов, 2007
ISBN 978-5-9751-0052-8 © ООО «ЦИТвП», 2007
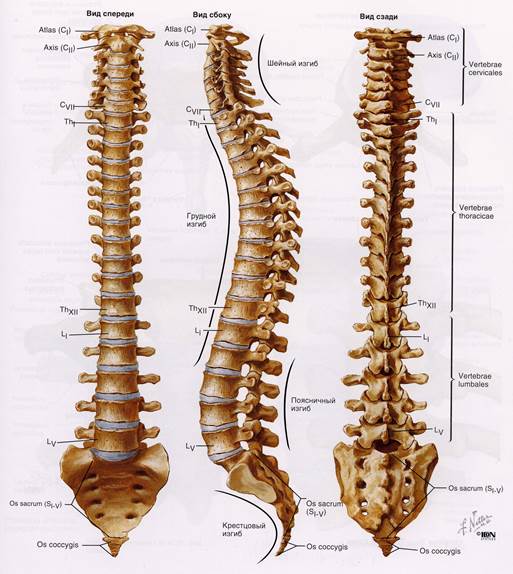
ПОЯСНИЧНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА
Физиология
Поясничный отдел позвоночника и таз представляют функциональное единство. Это единство неразделимо. Поясничный отдел позвоночника не функционирует без таза, а таз не функционирует без поясничного отдела. Но так, как таз биомеханически связан с нижними конечностями, следовательно, нижние конечности влияют на поясничный отдел позвоночника. Это значит, что если имеется болезненная симптоматика в поясничном отделе позвоночника, то она может иметь причину идущую от таза или нижних конечностей.
В положении стоя седалищные бугры сходятся, а крылья подвздошных костей слегка расходятся, но удерживаются подвздошно - крестцовыми и подвздошно - поясничными связками. В этой ситуации, учитывая влияние веса и сопротивление снизу, крестец имеет тенденцию своим основанием слегка соскользнуть вперёд, т.е. углубиться в подвздошные кости. Такое положение крестца способствует формированию поясничного лордоза и объясняет естественную тенденцию опираться в основном на заднюю костную стенку, разгружая межпозвонковые диски.
В положении сидя, под влиянием веса тела седалищные бугры немного расходятся, а верхние отделы подвздошных костей сближаются. Таким образом, крестец обладает тенденцией к вертикализации, что приводит к выпрямлению физиологического лордоза поясничного отдела позвоночника. Это объясняет то, что в положении сидя будет естественная тенденция опираться на тела позвонков и межпозвонковые диски.
Физиология сгибания
Физиология разгибания
Разгибание начинается снизу вверх
 сближение остистых отростков;
сближение остистых отростков;
 расхождение тел позвонков в их передней части и сближение в задней;
расхождение тел позвонков в их передней части и сближение в задней;
 пульпозное ядро имеет тенденцию к смещению кпереди;
пульпозное ядро имеет тенденцию к смещению кпереди;
 суставные отростки вышележащих позвонков скользят кзади и книзу, покрывая суставные отростки нижележащих позвонков;
суставные отростки вышележащих позвонков скользят кзади и книзу, покрывая суставные отростки нижележащих позвонков;
Движение ограничено:
- натяжением передней продольной связки;
- контактом остистых отростков;
- натяжением задних крестцово - подвздошных связок;
 крестец стремится занять горизонтальное положение;
крестец стремится занять горизонтальное положение;
 основание крестца, углубляясь между подвздошными костями
основание крестца, углубляясь между подвздошными костями
имеет тенденцию разводить их задние верхние ости.
Физиология латерофлексии
(для поясничного отдела)
Она вызывает на стороне вогнутости:
 покрытие суставных фасеток;
покрытие суставных фасеток;
 сближение тел позвонков;
сближение тел позвонков;
 сближение поперечных отростков и сужение диаметра межпозвонкового отверстия;
сближение поперечных отростков и сужение диаметра межпозвонкового отверстия;
 пульпозное ядро имеет тенденцию к смещению в сторону выпуклости поясничной дуги.
пульпозное ядро имеет тенденцию к смещению в сторону выпуклости поясничной дуги.
Движение ограничено: контактом суставных отростков.
Она вызывает на стороне выпуклости:
 раскрытие суставных фасеток;
раскрытие суставных фасеток;
 расхождение тел позвонков;
расхождение тел позвонков;
 расхождение поперечных отростков и расширение диаметра
расхождение поперечных отростков и расширение диаметра
межпозвонкового отверстия.
Движение ограничено:
- натяжением межпоперечных связок;
- натяжением волокон квадратной мышцы поясницы;
- для L4 и L5 растяжением подвздошно - поясничных связок.
Физиология латерофлексии
(на уровне таза)
В нейтральном положении
 переднюю ротацию подвздошной кости на стороне латерофлексии;
переднюю ротацию подвздошной кости на стороне латерофлексии;
 заднюю ротацию подвздошной кости на противоположной стороне;
заднюю ротацию подвздошной кости на противоположной стороне;
 в целом, таз осуществляет ротацию в сторону противоположную латерофлексии.
в целом, таз осуществляет ротацию в сторону противоположную латерофлексии.
В положении сгибания или разгибания
 заднюю ротацию подвздошной кости на стороне латерофлексии;
заднюю ротацию подвздошной кости на стороне латерофлексии;
 переднюю ротацию подвздошной кости на противоположной стороне;
переднюю ротацию подвздошной кости на противоположной стороне;
 в целом, таз осуществляет ротацию в сторону латерофлексии.
в целом, таз осуществляет ротацию в сторону латерофлексии.
Физиология ротации
Ротация вызывает:
 покрытие фасеток на стороне ротации;
покрытие фасеток на стороне ротации;
 раскрытие фасеток на противоположной стороне;
раскрытие фасеток на противоположной стороне;
 перемещение остистого отростка позвонка в сторону, противоположную ротации.
перемещение остистого отростка позвонка в сторону, противоположную ротации.
Движение ограничено:
- межпоперечными связками;
- надостистыми связками;
- межостистыми связками;
- растяжением диска;
- подвздошно - поясничными связками для L4 и L5;
- крестцово - подвздошными связками на уровне таза.
Положения позвоночника.
 Положение свободы суставных апофизов (нет их плотного контакта и нет их расхождения друг от друга).
Положение свободы суставных апофизов (нет их плотного контакта и нет их расхождения друг от друга).
 В поясничном отделе нейтральным положением является небольшое заднее сгибание (физиологический лордоз).
В поясничном отделе нейтральным положением является небольшое заднее сгибание (физиологический лордоз).
 В грудном отделе - небольшое переднее сгибание (физиологический кифоз).
В грудном отделе - небольшое переднее сгибание (физиологический кифоз).
Первый закон Фриетта
(относится только к поясничному и грудному отделам позвоночника)
В физиологическом нейтральном положении суставных
фасеток латерофлексия вызывает ротацию тел позвонков
в противоположную сторону. Латерофлексия
Предшествует ротации.
N. S . R .
N - нейтральное положение;
S - латерофлексия;
R - ротация.
Имеется две возможности NSR:
 NS (вправо) R (влево);
NS (вправо) R (влево);
 NS (влево) R (вправо);
NS (влево) R (вправо);
Условно NSR определяется стороной латерофлексии:
 NSR справа (сопровождается левой ротацией);
NSR справа (сопровождается левой ротацией);
 NSR слева (сопровождается правой ротацией).
NSR слева (сопровождается правой ротацией).
Второй закон Фриетта
В положении контакта суставных фасеток (сгибание и
разгибание), чтобы вызвать латерофлексию позвоночника,
тела позвонков должны осуществить ротацию в ту же
сторону, что и будущая латерофлексия, т.е. к вогнутой
F . R . S . или E . R . S .
F - флексия (антефлексия);
Е - экстензия (постфлексия);
R - ротация;
S - латерофлексия.
Имеется две возможности FRS:
 FR (вправо) S (вправо);
FR (вправо) S (вправо);
 FR (влево) S (влево).
FR (влево) S (влево).
Имеется две возможности ERS:
 ER (вправо) S (вправо);
ER (вправо) S (вправо);
 ER (влево) S (влево).
ER (влево) S (влево).
Условно FRS и ERS определяются стороной ротации:
 FRS справа (сопровождается правой латерофлексией);
FRS справа (сопровождается правой латерофлексией);
 FRS слева (сопровождается левой латерофлексией);
FRS слева (сопровождается левой латерофлексией);
 ERS справа (сопровождается правой латерофлексией);
ERS справа (сопровождается правой латерофлексией);
 ERS слева (сопровождается левой латерофлексией).
ERS слева (сопровождается левой латерофлексией).
Отдела позвоночника
 |  |
Тест на общую флексию Тест на общую экстензию
 |  |
Тест на флексию Тест на экстензию
по сегментам по сегментам
 |  |
Тест на ротацию Тест на латерофлексию
по сегментам по сегментам
Тест NSR
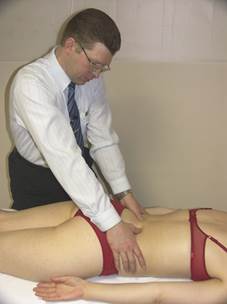 |
Положение больного: лёжа на животе, стопы свешиваются за край стола, руки располагаются на столе вдоль тела, голова в нейтральном положении с опорой на лоб или подбородок.
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы врача контактируют с поперечными отростками позвонка.
Результаты:
 Обеспечить лёгкое давление большими пальцами на поперечные отростки, чтобы почувствовать подвижность позвонка (давление осуществляется поочерёдно).
Обеспечить лёгкое давление большими пальцами на поперечные отростки, чтобы почувствовать подвижность позвонка (давление осуществляется поочерёдно).
 Оценить доминирующим глазом в горизонтальной плоскости стола положение поперечных отростков, сравнивая их вентральное или дорзальное смещение относительно друг друга. Дорзально смещённый поперечный отросток указывает направление ротации NSR.
Оценить доминирующим глазом в горизонтальной плоскости стола положение поперечных отростков, сравнивая их вентральное или дорзальное смещение относительно друг друга. Дорзально смещённый поперечный отросток указывает направление ротации NSR.
 Определить группу позвонков в дисфункции. Позвонок из группы ротированных позвонков, который имеет наиболее выступающий дорзально поперечный отросток, указывает на ключевой позвонок дуги NSR.
Определить группу позвонков в дисфункции. Позвонок из группы ротированных позвонков, который имеет наиболее выступающий дорзально поперечный отросток, указывает на ключевой позвонок дуги NSR.
 Ротация (дорзо-вентральное смещение поперечных отростков) уменьшается при сгибании (положение «Магомеда») и разгибании (положение «Сфинкса»).
Ротация (дорзо-вентральное смещение поперечных отростков) уменьшается при сгибании (положение «Магомеда») и разгибании (положение «Сфинкса»).
Тест FRS
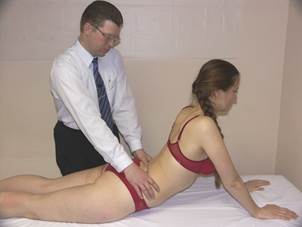 |
Положение больного: лёжа на животе в положении «Сфинкса» (в случае повышенной гибкости допускается опора на кисти с вытянутыми руками).
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы контактируют с поперечными отростками позвонка.
Результаты:
 В положении «Сфинкса» индуцируется максимальное разгибание (заднее сгибание), следовательно - максимальное закрытие фасеток.
В положении «Сфинкса» индуцируется максимальное разгибание (заднее сгибание), следовательно - максимальное закрытие фасеток.
 Позвонок в дисфункции FRS в положении разгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной вентрально, не имея возможность покрыть фасетку нижележащего позвонка.
Позвонок в дисфункции FRS в положении разгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной вентрально, не имея возможность покрыть фасетку нижележащего позвонка.
 Ротация позвонка, находящегося в дисфункции FRS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении сгибания (поза «Магомеда»).
Ротация позвонка, находящегося в дисфункции FRS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении сгибания (поза «Магомеда»).
Тест ERS
 |
Положение больного: поза «Магомеда».
Положение врача: стоя сбоку от больного со стороны доминирующего глаза. Большие пальцы контактируют с поперечными отростками позвонка.
Результаты:
 В положении «Магомеда» индуцируется максимальное переднее сгибание, следовательно - максимальное раскрытие фасеток.
В положении «Магомеда» индуцируется максимальное переднее сгибание, следовательно - максимальное раскрытие фасеток.
 Позвонок в дисфункции ERS в положении переднего сгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной дорзально не имея возможность раскрыть фасетку нижележащего позвонка.
Позвонок в дисфункции ERS в положении переднего сгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной дорзально не имея возможность раскрыть фасетку нижележащего позвонка.
 Ротация позвонка, находящегося в дисфункции ERS, будет
Ротация позвонка, находящегося в дисфункции ERS, будет
уменьшаться в нейтральном положении позвоночника и исчезать
в положении разгибания (поза «Сфинкса»).
Выводы:
 NSR уменьшается в положении «Сфинкса» или «Магомеда».
NSR уменьшается в положении «Сфинкса» или «Магомеда».
 FRS проявляется в положении «Сфинкса», но уменьшается в нейтральном положении и исчезает в положении «Магомеда».
FRS проявляется в положении «Сфинкса», но уменьшается в нейтральном положении и исчезает в положении «Магомеда».
 ERS проявляется в положении «Магомеда», но уменьшается в нейтральном положении и исчезает в положении «Сфинкса».
ERS проявляется в положении «Магомеда», но уменьшается в нейтральном положении и исчезает в положении «Сфинкса».
Коррекция NSR
Вариант №1
 |
Положение больного: лёжа на боку на стороне выпуклости дуги NSR, тазобедренные и коленные суставы согнуты.
Положение врача: стоя перед больным.
Подготовка к коррекции: врач опускает свешенные за край стола стопы больного до начала движения апекального позвонка дуги NSR.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку, в течение 3-х секунд с силой 3-5 кг.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку, в течение 3-х секунд с силой 3-5 кг.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, опуская стопы больного, подходит к новому моторному барьеру в делатерофлексии.
Врач, опуская стопы больного, подходит к новому моторному барьеру в делатерофлексии.
 Повторить коррекцию 2-3 раза.
Повторить коррекцию 2-3 раза.
Ретест.
Примечание: в случае, если апекальный позвонок дуги NSR располагается низко ( L 4 ), коррекция производится в положении полупрокубитус.
Коррекция NSR
Вариант №2
 |
Положение больного: лёжа на боку на стороне вогнутости дуги NSR.
Положение врача: стоя перед больным.
Подготовка к коррекции: врач поднимает свешенные за край стола стопы больного до начала движения апекального позвонка дуги NSR.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к полу, в течение 3-х секунд с силой 3-5 кг.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к полу, в течение 3-х секунд с силой 3-5 кг.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, поднимает стопы больного, подходит к новому моторному барьеру в делатерофлексии.
Врач, поднимает стопы больного, подходит к новому моторному барьеру в делатерофлексии.
 Повторить коррекцию 2-3 раза.
Повторить коррекцию 2-3 раза.
Ретест.
Коррекция FRS
(пример: L 4 в FRS лев. на L 5 )
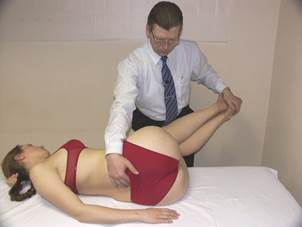 |
Положение больного: лёжа на боку на стороне смещённого дорзально поперечного отростка L4, т.е. на левом боку.
Положение врача: стоя перед больным.
Подготовка к коррекции:
 Упираясь своими бёдрами в колени больного, врач, усиливая или
Упираясь своими бёдрами в колени больного, врач, усиливая или
уменьшая флексию поясничного отдела позвоночника,
локализует пространство L4-L5.
 Замыкание верхнего сегмента в правой ротации:
Замыкание верхнего сегмента в правой ротации:
- врач выводит правую руку больного за его спину;
- после глубокого вдоха, на выдохе больной опускает руку за плоскость спины, а врач пассивно сопровождает это движение;
- повторить это действие 2-3 раза, до появления движения на L4;
- больной, захватившись правой рукой за край стола, фиксирует это положение.
 Контролируя пространство L4 - L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
Контролируя пространство L4 - L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
 Врач поднимает голени больного к потолку до начала движения L5, исключая движение L4.
Врач поднимает голени больного к потолку до начала движения L5, исключая движение L4.
Коррекция:
 Больной осуществляет изометрическое сокращение против
Больной осуществляет изометрическое сокращение против
сопротивления врача, направляя стопы к полу в течение 3-х
секунд с силой 200 гр.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, поднимая стопы больного, достигает нового моторного барьера в делатерофлексии; опуская бёдра больного - в деротации; переводя бёдра больного каудально - в разгибании.
Врач, поднимая стопы больного, достигает нового моторного барьера в делатерофлексии; опуская бёдра больного - в деротации; переводя бёдра больного каудально - в разгибании.
 Повторить коррекцию 2 раза.
Повторить коррекцию 2 раза.
Ретест.
Коррекция ERS
(пример: L 4 в ERS лев. на L 5 )
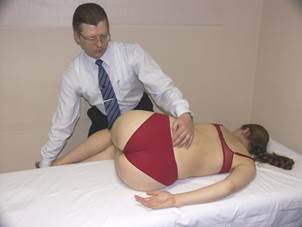 |
Положение больного: лёжа в положении полупрокубитус на боку на стороне смещённого вентрально поперечного отростка L4, т.е. на правом боку.
Положение врача: стоя перед больным.
Подготовка к коррекции:
 Упираясь своими бёдрами в колени больного, врач, усиливая или уменьшая флексию поясничного отдела позвоночника, локализует пространство L4-L5.
Упираясь своими бёдрами в колени больного, врач, усиливая или уменьшая флексию поясничного отдела позвоночника, локализует пространство L4-L5.
 Замыкание верхнего сегмента в правой ротации:
Замыкание верхнего сегмента в правой ротации:
- врач опускает левую руку больного за край стола кпереди от него;
- после глубокого вдоха, на выдохе больной опускает руку в направлении пола, а врач пассивно сопровождает это движение;
- повторить это действие 2-3 раза, до появления движения на L4;
- врач фиксирует положение достигнутой ротации, блокируя заднюю поверхность левой половины грудной клетки своим цефалическим предплечьем.
 Контролируя пространство L4-L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
Контролируя пространство L4-L5 цефалической рукой, каудальной рукой врач захватывает стопы больного и выводит голени за пределы стола. Колени пациента лежат на бедре врача.
 Врач опускает стопы больного до начала движения L5, исключая движение L4.
Врач опускает стопы больного до начала движения L5, исключая движение L4.
Коррекция:
 Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку в течение 3-х секунд с силой 200 гр.
Больной осуществляет изометрическое сокращение против сопротивления врача, направляя стопы к потолку в течение 3-х секунд с силой 200 гр.
 Отдых в течение 3-х секунд.
Отдых в течение 3-х секунд.
 Врач, опуская стопы больного, достигает нового моторного барьера в делатерофлексии; поднимая бёдра больного - в деротации; переводя бёдра больного цефалически - в сгибании.
Врач, опуская стопы больного, достигает нового моторного барьера в делатерофлексии; поднимая бёдра больного - в деротации; переводя бёдра больного цефалически - в сгибании.
 Повторить коррекцию 2 раза.
Повторить коррекцию 2 раза.
Ретест.
ГРУДНОЙ ОТДЕЛ ПОЗВОНОЧНИКА
Грудная клетка, объединяющая две структурные единицы: грудной отдел позвоночника и рёбра, представляет собой функциональное единство. К грудной клетке фиксируется плечевой пояс.
Торако-дорзальная область имеет три основных значения:
 непроизвольная дыхательная подвижность - гомеостаз;
непроизвольная дыхательная подвижность - гомеостаз;
 волевая подвижность - локомоторная функция;
волевая подвижность - локомоторная функция;
 удержание и защита сердечно-лёгочной системы.
удержание и защита сердечно-лёгочной системы.
Человек мобилизует эту область с двумя основными целями:
 увеличить поле действия рук;
увеличить поле действия рук;
 увеличить своё визуальное поле.
увеличить своё визуальное поле.
Торако-дорзальная область мобилизуется в основном шейным и поясничным отделами позвоночника. Если грудной отдел позвоночника становится ригидным, то вследствие этого увеличивается динамическая нагрузка на шейный и поясничный отделы.
К тоническим мышцам, обеспечивающим вертикальное положение и противостоящим силе гравитации, относятся:
 длинная мышца спины: общая масса L2-L3 → D1;
длинная мышца спины: общая масса L2-L3 → D1;
 поперечно-остистые мышцы: крестец → С2;
поперечно-остистые мышцы: крестец → С2;
 остисто-остистые мышцы: общая масса L2-L3 → Dl→ C0 (выйная связка);
остисто-остистые мышцы: общая масса L2-L3 → Dl→ C0 (выйная связка);
 межпоперечные мышцы.
межпоперечные мышцы.
Тела грудных позвонков и их поперечные отростки имеют рёберные суставные поверхности. Кинетический блок позвонка может вызвать блокировку подвижности соответствующего ребра. Функциональный блок ребра может быть причиной кинетического блока двух соответствующих грудных позвонков.
Необходимо отметить топографическую близость латеро-вертебральной ортосимпатической нервной цепочки с поперечными отростками грудных позвонков: → влияние на общую вазомоторность и на висцеромоторность.
Сгибание кпереди приводит:
 к расхождению остистых отростков;
к расхождению остистых отростков;
 к сближению передней части тел позвонков и расхождению задней;
к сближению передней части тел позвонков и расхождению задней;
 пульпозное ядро имеет тенденцию к дорзальному смещению;
пульпозное ядро имеет тенденцию к дорзальному смещению;
 суставные отростки верхнего позвонка скользят кпереди и кверху на
суставные отростки верхнего позвонка скользят кпереди и кверху на
суставных отростках нижнего позвонка, обнажая их;
 движение распространяется сверху вниз;
движение распространяется сверху вниз;
 движение ограничено натяжением надостистых, межостистых, межпоперечных, задних продольных связок.
движение ограничено натяжением надостистых, межостистых, межпоперечных, задних продольных связок.
Разгибание вызывает:
 сближение остистых отростков;
сближение остистых отростков;
 расхождение тел позвонков в их передней части и сближению задней;
расхождение тел позвонков в их передней части и сближению задней;
 пульпозное ядро имеет тенденцию к вентральному смещению;
пульпозное ядро имеет тенденцию к вентральному смещению;
 суставные отростки верхнего позвонка скользят кзади и книзу на суставных отростках нижнего позвонка, покрывая их;
суставные отростки верхнего позвонка скользят кзади и книзу на суставных отростках нижнего позвонка, покрывая их;
 движение распространяется снизу вверх;
движение распространяется снизу вверх;
 оно ограничивается натяжением передней продольной связки и контактом остистых отростков.
оно ограничивается натяжением передней продольной связки и контактом остистых отростков.
Физиология латерофлексии
 сближение тел позвонков, поперечных отростков и покрытие суставных фасеток на стороне вогнутости;
сближение тел позвонков, поперечных отростков и покрытие суставных фасеток на стороне вогнутости;
 расхождение тел позвонков, поперечных отростков и раскрытие суставных фасеток;
расхождение тел позвонков, поперечных отростков и раскрытие суставных фасеток;
 движение ограничено натяжением системы межсуставных связок, особенно - межпоперечными на стороне выпуклости;
движение ограничено натяжением системы межсуставных связок, особенно - межпоперечными на стороне выпуклости;
 движение ограничено покрытием суставных отростков позвонков, а также рёбрами.
движение ограничено покрытием суставных отростков позвонков, а также рёбрами.
Физиология ротации
 покрытие фасеток на стороне ротации, раскрытие фасеток на противоположной стороне;
покрытие фасеток на стороне ротации, раскрытие фасеток на противоположной стороне;
 остистые отростки перемещаются в сторону противоположную ротации. Амплитуда перемещения остистых отростков всегда больше, чем амплитуда движения тел позвонков, поскольку последние фиксированы дисками, продольными связками и через них проходит ось ротации;
остистые отростки перемещаются в сторону противоположную ротации. Амплитуда перемещения остистых отростков всегда больше, чем амплитуда движения тел позвонков, поскольку последние фиксированы дисками, продольными связками и через них проходит ось ротации;
 движение ограничено межпоперечными, надостистыми и межостистыми связками, растяжением диска, рёбрами и грудиной;
движение ограничено межпоперечными, надостистыми и межостистыми связками, растяжением диска, рёбрами и грудиной;
 амплитуда ротации грудных позвонков больше, чем латерофлексии (рёберный тормоз).
амплитуда ротации грудных позвонков больше, чем латерофлексии (рёберный тормоз).
Топографические взаимоотношения:
Грудной клетки
 С6 → перстневидный хрящ;
С6 → перстневидный хрящ;
 D2 → верхняя апертура грудной клетки;
D2 → верхняя апертура грудной клетки;
 D4 → угол грудины;
D4 → угол грудины;
 D9 → мечевидный отросток;
D9 → мечевидный отросток;
 L1 → нижний край R10.
L1 → нижний край R10.
2. Между остистыми и поперечными отростками грудных позвонков (правило трёх)
 первая тройка - Dl-D3: остистый отросток располагается на том же уровне, что и поперечные отростки (как у поясничных и шейных позвонков);
первая тройка - Dl-D3: остистый отросток располагается на том же уровне, что и поперечные отростки (как у поясничных и шейных позвонков);
 вторая тройка - D4-D6: остистый отросток располагается в пространстве между поперечными отростками одноимённого и нижележащего позвонков;
вторая тройка - D4-D6: остистый отросток располагается в пространстве между поперечными отростками одноимённого и нижележащего позвонков;
 третья тройка - D7-D9: остистый отросток располагается на уровне поперечных отростков нижележащего позвонка;
третья тройка - D7-D9: остистый отросток располагается на уровне поперечных отростков нижележащего позвонка;
 D10 - как в третьей тройке;
D10 - как в третьей тройке;
D11 - как во второй тройке;
D12 - как в первой тройке.
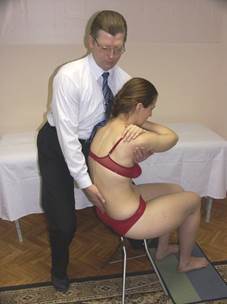
Отдела позвоночника
Положение больного: сидя на табурете.
Варианты положения рук больного:
- одно предплечье лежит на другом;
- предплечья переплетены;
- один локоть лежит на другом, кисти - на противоположных плечевых суставах;
- кисти сцеплены в замок за затылком, локти сведены вместе.
Положение врача: стоит сбоку от больного.
Положение рук врача: одна рука, пройдя под руками больного, захватывает грудную клетку в области подмышечной впадины и прижимает пациента к грудине врача. Другая рука лежит продольно плоско на грудном отделе (для глобальной оценки) или 3-й палец - в межостистом промежутке, 2-й и 4-й - на поперечных отростках позвонков (для более специфической оценки). Ноги врача слегка согнуты и разведены.
Оценка флексии и экстензии
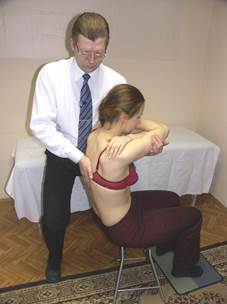 | 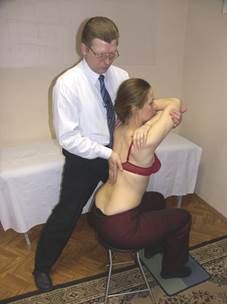 |
Тест на общую флексию Тест на общую экстензию
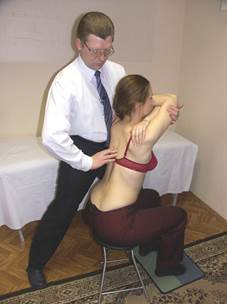
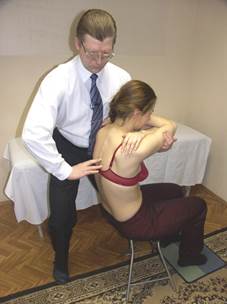
Тест на флексию Тест на экстензию
по сегментам по сегментам
Врач, переводя тяжесть своего тела вентрально и дорзально по отношению к больному, вызывает экстензию и флексию грудного отдела пациента.
Обращается внимание на ригидность участков позвоночника, затруднение раскрытия или закрытия межостистых промежутков (указывающих на экстензионное или флексионное фиксированное положение позвонков), дорзальное перемещение поперечных отростков (подтверждающих их ротацию).
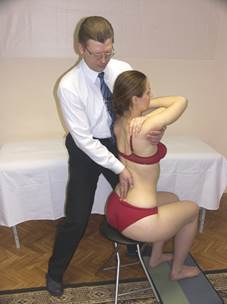
Оценка ротации
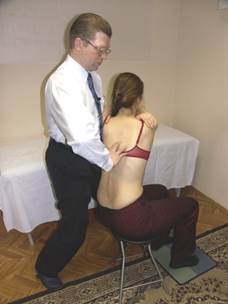 |
Врач вызывает ритмичную ротацию грудного отдела больного в одну и другую сторону.
Оценивается возможность перемещения остистых отростков в одну и другую сторону, что свидетельствует об их ротационных свойствах.
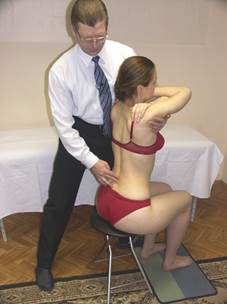
Оценка латерофлексии
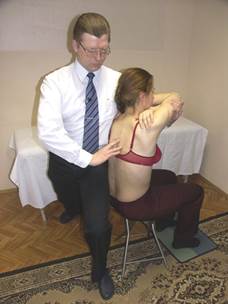 | 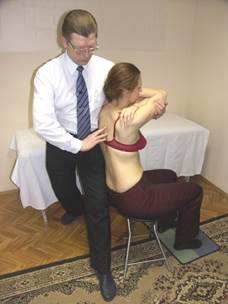 |
Врач стоит за спиной больного боком. Ближняя к больному стопа врача выведена вперёд, другая - назад. Ноги слегка согнуты. Врач боковой частью своего таза фиксирует тело пациента. Ближнее к больному предплечье врача поддерживает снизу руки пациента. Другая рука пальпирует остистые и поперечные отростки грудных позвонков.
Переводя тяжесть своего тела то на одну, то на другую ногу, врач индуцирует латерофлексию грудного отдела больного.
Оценивается латерофлексия и ротация на уровне остистых отростков позвонков (остистые отростки поворачиваются в сторону выпуклости).
Тест FRS
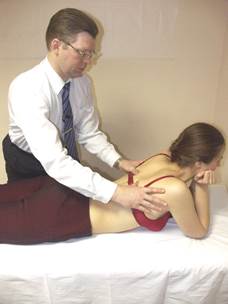 |
Положение больного: поза «Сфинкса», так индуцируется максимальная экстензия и, следовательно, максимальное покрытие фасеток.
Положение врача: стоя сбоку от больного, контактируя большими пальцами с поперечными отростками грудных позвонков.
Результат: позвонок в дисфункции FRS в положении разгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной вентрально, не имея возможности покрыть фасетку нижележащего позвонка. Ротация позвонка, находящегося в дисфункции FRS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении сгибания (поза «Магомеда»).
Тест ERS
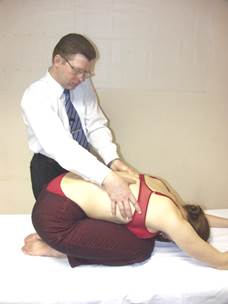 |
Положение больного: поза «Магомеда», так индуцируется максимальная флексия и, следовательно, максимальное раскрытие фасеток.
Положение врача: стоя сбоку от больного, контактируя большими пальцами с поперечными отростками грудных позвонков.
Результат: позвонок в дисфункции ERS в положении сгибания позвоночника будет иметь ротацию, поскольку одна из его фасеток окажется фиксированной дорзально, не имея возможность раскрыть фасетку нижележащего позвонка. Ротация позвонка, находящегося в дисфункции ERS, будет уменьшаться в нейтральном положении позвоночника и исчезать в положении разгибания (поза «Сфинкса»).
Тесты ( NSR , ERS , FRS ) для грудных позвонков верхнего отдела ( D 1 , D 2 , D 3 )
Тест NSR Тест ERS Тест FRS
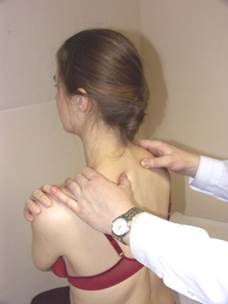 | 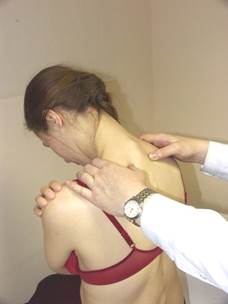 | 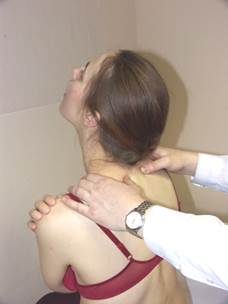 |
Положение больного: сидя на кушетке, руки на бёдрах или перекрещены, кисти лежат на противоположных плечах.
Положение врача: стоя за больным, контактируя большими пальцами с поперечными отростками грудных позвонков. Врач определяет дорзальное положение поперечного отростка, что указывает на его ротацию.
Результат:
- если определяется группа ротированных позвонков в нейтральном положении, а ротация исчезает в позе «Сфинкса» и «Магомеда» - это указывает на дисфункцию NSR. Наиболее ротированный позвонок является апекальным в дуге NSR;
- если определяется ротированный позвонок в положении разгибания (поза «Сфинкса») - это указывает на дисфункцию FRS. Дисфункция FRS уменьшается в нейтральном положении позвоночника и исчезает в позе «Магомеда»;
- если определяется ротированный позвонок в положении сгибания (поза «Магомеда») - это указывает на дисфункцию ERS. Дисфункция ERS уменьшается в нейтральном положении позвоночника и исчезает в позе «Сфинкса».
Примечание: для того чтобы усилить разгибание врач просит больного раскрыть рот (уменьшается натяжение передних тканей шеи).
Коррекция дисфункции NSR
(пример: NS лев. R пр.)
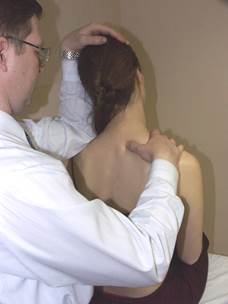 |
Положение больного: сидя.
Положение врача: стоя за больным.
Положение рук врача: локоть левой руки контактирует с левым надплечьем пациента, кисть - на голове больного. Правая рука контролирует апекальный позвонок дуги NSR.
Параметры коррекции: правая латерофлексия и левая ротация до момента начала движения апекального позвонка.
Коррекция: больной производит давление головой латерально влево с силой 1 - 3 кг против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам коррекции. Повторить коррекцию 2-3 раза.
Ретест.
Коррекция дисфункции FRS
(пример: FR пр. S пр. D 2 )
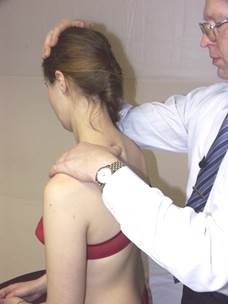 | 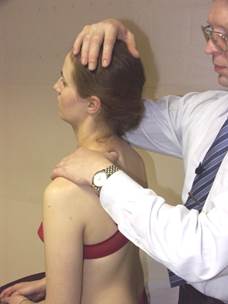 |
Положение больного: сидя.
Положение врача: стоя сзади и справа от больного.
Положение рук врача: кисть правой руки врача на голове пациента, локоть контактирует с правым надплечьем больного. Большим пальцем левой руки врач контролирует D2 .
Параметры коррекции: экстензия, левая латерофлексия, левая ротация до момента начала движения D2.
Коррекция: больной производит давление головой по косой траектории вперёд и направо с силой 200 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера в левой латерофлексии, левой ротации и экстензии. Повторить коррекцию 2 раза.
Ретест.
Коррекция дисфункции ERS
(пример: ER пр. S пр. D 2 )
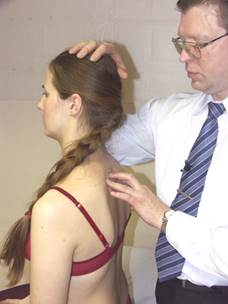 |  |
Положение больного: сидя.
Положение врача: стоя сзади и справа от больного.
Положение рук врача: локоть правой руки контактирует с правым надплечьем больного, кисть - на голове больного. Левая рука контролирует D2 (3-й палец в межостистом промежутке D2-D3, 2-й и 4-й пальцы - на поперечных отростках D2).
Параметры коррекции: флексия, левая латерофлексия, левая ротация до момента начала движения D2.
Коррекция: больной производит давление головой по косой траектории назад и направо с силой 200 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера в левой латерофлексии, левой ротации и флексии. Повторить коррекцию 2 раза.
Ретест.
Коррекция дисфункции NSR
(пример: NS лев. R пр.)
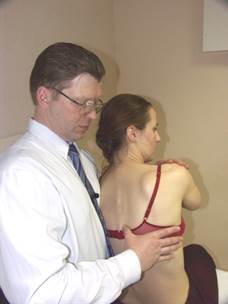 | 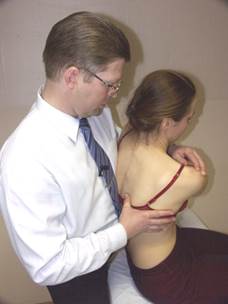 |
Положение больного: сидя, руки перекрещены, кисти на противоположных плечах.
Положение врача: стоя сзади и слева от больного.
Положение рук врача: левая рука проходит под левым плечом и ложится на правое надплечье больного. Правая рука врача контролирует апекальный позвонок дуги NSR.
Параметры коррекции: правая латерофлексия и левая ротация до момента начала движения апекального позвонка.
Коррекция: больной производит активную левую латерофлексию грудной клеткой с силой 3 кг против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам коррекции. Повторить коррекцию 2-3 раза.
Ретест.
Коррекция дисфункции FRS
(пример: FR лев. S лев. D 8 )
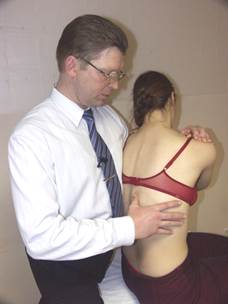 |  |
Положение больного: сидя, руки перекрещены, кисти на противоположных плечах.
Положение врача: стоя сзади и слева от больного.
Положение рук врача: левая рука проходит под левым плечом и ложится на правое надплечье больного. Правая рука врача контролирует D8.
Параметры коррекции: экстензия, правая латерофлексия, правая ротация до момента начала движения D8.
Коррекция: больной производит активную левую латерофлексию грудной клеткой с силой 200 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера в правой латерофлексии, правой ротации и экстензии. Повторить коррекцию 2 раза.
Ретест.
Коррекция дисфункции ERS
(пример: ER лев. S лев. D 8 )
 | 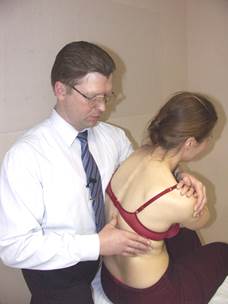 |
Положение больного: сидя.
Положение врача: стоя сзади и слева от больного.
Положение рук врача: левая рука проходит под левым плечом и ложится на правое надплечье больного. Правая рука врача контролирует D8.
Параметры коррекции: флексия, правая латерофлексия, правая ротация до момента начала движения D8.
Коррекция: больной производит активную левую латерофлексию грудной клеткой с силой 200 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера в правой латерофлексии, правой ротации и флексии. Повторить коррекцию 2 раза.
Ретест.
ШЕЙНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА
С точки зрения биомеханики различают верхний (С0-С1-С2) и нижний (С2-СЗ-С4-С5-С6-С7) уровни шейного отдела позвоночника.
Физиология шейного отдела
Сгибание начинается сверху
На уровне С0-С1:
Мыщелки затылочной кости скользят назад, вверх и вращаются вперёд по суставным поверхностям атланта. В конце форсированного движения атлант принимает более горизонтальное положение, чтобы освободить заднюю мышечную систему шейных позвонков верхнего уровня, что позволит увеличить амплитуду сгибания затылочной кости на атланте.
На уровне С1-С2:
Выпуклые суставные поверхности атланта скользят кзади по суставным поверхностям аксиса, совершая одновременно наклон кпереди. Это даст угол, образованный линией проходящей по заднему краю передней дуги атланта и линией проходящей через ось зубовидного отростка аксиса, открытый кверху.
На уровне С2-С7:
Суставные отростки вышележащего позвонка скользят сначала вперёд и вверх, а затем вперёд и вниз относительно нижнего позвонка. Межостистое пространство увеличивается.
Разгибание начинается снизу
На уровне С2-С7:
Суставные отростки вышележащего позвонка скользят назад и вниз относительно нижележащего позвонка. Межостистое пространство уменьшается.
На уровне С1-С2:
Выпуклые суставные поверхности атланта скользят кпереди по суставным поверхностям аксиса, совершая одновременно наклон кзади. Это даст угол, образованный линией проходящей по заднему краю передней дуги атланта и линией проходящей через ось зубовидного отростка аксиса, открытый книзу.
На уровне С0-С1:
Мыщелки затылочной кости скользят вперед, вниз и вращаются назад по суставным поверхностям атланта. В конце форсированного движения атлант принимает более горизонтальное положение, чтобы освободить переднюю мышечную систему шейных позвонков верхнего уровня, что позволит увеличить амплитуду разгибания затылочной кости на атланте.
Ротация
Ротация начинается сверху
На уровне С0-С1:
При повороте головы налево правый мыщелок С0 скользит вперед и вниз, а левый - назад и вверх. Результатом является ротация головы влево и латерофлексия вправо. При повороте головы направо левый мыщелок С0 скользит вперед и вниз, а правый - назад и вверх. Результатом является ротация головы вправо и латерофлексия влево.
На уровне С1-С2:
Сегмент С1-С2 является «ключом» ротации шейного отдела позвоночника. Ротация шейного отдела начинается на уровне С1-С2, продолжается нижележащими шейными сегментами и уточняется на уровне С0-С1. Ротация С1-С2 сопровождается латерофлексией в одноименную сторону.
На уровне С2-С7:
Ротация С2-С7 сопровождается латерофлексией в одноименную сторону. Стоит отметить, что амплитуда ротации шейного отдела будет обладать большей протяженностью в случае легкого кифоза (открытые фасетки), чем при лордозе (покрытые фасетки).
Латерофлексия
Мышц шейного отдела
Двустороннее сокращение грудино-ключично-сосцевидных мышц, длинных мышц головы, длинных мышц шеи, лестничных мышц, а также над- и под-подъязычных мышц, вызывает сгибание шейного отдела позвоночника.
Двустороннее сокращение трапециевидных мышц, длиннейших мышц головы, длиннейших мышц шеи, полуостистых мышц головы, полуостистых мышц шеи, ременных мышц головы, ременных мышц шеи, вызывает разгибание шейного отдела позвоночника.
Одностороннее сокращение грудино-ключично-сосцевидной мышцы вызывает латерофлексию шейного отдела в одноименную сторону и ротацию в противоположную сторону. Трапециевидная мышца на стороне задействованной грудино-ключично-сосцевидной мышцы выступает как биомеханический синергист, т.е. сопровождает шейный отдел в направлении одноименной латерофлексии и ротации в противоположную сторону. Сокращение гомолатеральных лестничных мышц (из среднего слоя) способствует латерофлексии шейного отдела позвоночника в одноименную сторону, ассоциированную с флексией и незначительную ротацию в противоположную сторону.
Различные типы фиксации:
Передняя фиксация - при флексии мыщелок С0 остается фиксированным на передней полуфасетке С1, поэтому не происходит скольжения мыщелка С0 назад. В результате - не определяется закрытия пространства под 3-им пальцем со стороны фиксации.
Задняя фиксация - при экстензии мыщелок С0 остается фиксированным на задней полуфасетке С1, поэтому не происходит скольжения мыщелка С0 вперед. В результате - не определяется раскрытия пространства под 3-им пальцем со стороны фиксации.
Действие: больной производит из нейтрального положения небольшие движения поворота головы вправо-влево.
Результат: при отсутствии фиксации во время ротации С0 вправо пространство под 3-им пальцем слева раскрывается, а справа - закрывается. При ротации С0 влево пространство под 3-им пальцем справа раскрывается, а слева - закрывается.
Тест С0-С1 (в положении лежа)
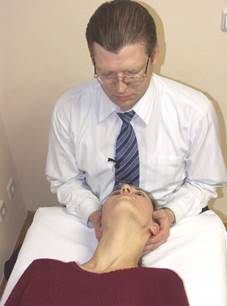 | 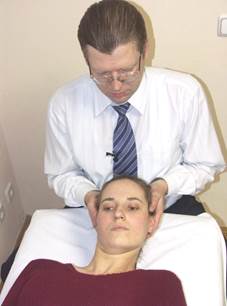 |
Оценка задней фиксации Оценка передней фиксации
мыщелка С0 мыщелка С0
Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: ладони в виде чаши захватывают затылок, 1-е пальцы на скуловых дугах. Локти на столе или прижаты к грудной клетке врача. Вариант: 5-e, 4-e, 3-и пальцы обхватывают затылок снизу; 2-е пальцы - на поперечных отростках С1; 1-е пальцы - над ушами.
Действие: врач оценивает свободу боковой трансляции влево-вправо от центральной линии из положения экстензии и флексии С0-С1.
Результат: задняя фиксация мыщелка С0 оценивается трансляцией из положения экстензии С0-С1. В случае задней фиксации справа амплитуда трансляции из положения экстензии вправо больше, чем влево. В случае задней фиксации слева амплитуда трансляции из положения экстензии влево больше, чем вправо.
Передняя фиксация мыщелка С0 оценивается трансляцией из положения флексии С0-С1. В случае передней фиксации справа амплитуда трансляции из положения флексии влево больше, чем вправо. В случае передней фиксации слева амплитуда трансляции из положения флексии вправо больше, чем влево.
Тест С1-С2 (в положении сидя)
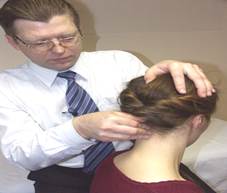 |
Положение больного: сидя.
Положение врача: стоя позади больного.
Положение рук врача: одна рука врача захватывает голову больного сверху, пальцы другой руки: 2-й - в контакте с С0, 4-й - на остистом отростке С2, 3-й - в проекции заднего бугорка С1, 2-й, 3-й, 4-й пальцы плотно прижаты друг к другу.
Действие: врач производит ротацию головы больного и оценивает возможность ротации С1-С2.
Результат: в случае, если нет ограничений ротационной подвижности С1-С2, с самого начала ротации будет определяться соскальзывание 4-го пальца с остистого отростка С2, что доказывает возможность ротационной подвижности на уровне С1-С2.
При фиксации С1-С2 ротация головы будет сопровождаться ротацией остистых отростков в противоположную сторону и соскальзывания 4-го пальца с остистого отростка С2 не произойдет. Это указывает на то, что нет свободы ротационной подвижности С1-С2.
Тест С1-С2 (в положении лежа)
 |  |
Положение врача сидя Положение врача стоя
Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: обхватывает руками голову больного с двух сторон, пальцы направлены каудально.
Действие: врач производит максимальную флексию шейного отдела больного, чтобы ограничить ротационное участие нижних шейных сегментов в ротации, и оценивает амплитуду ротации головы вправо и влево.
Результат: сторона наибольшей ротации указывает направление дисфункции.
Тест С1-С7
 |  |  |
Тест дисфункции NSR Тест дисфункции ERS Тест дисфункции FRS
Положение больного: лежа на спине.
Положение врача: сидя у головного конца стола.
Положение рук врача: пальцы рук сведены и располагаются по латеральной поверхности шеи в проекции поперечных отростков шейных позвонков.
Действие: согласованными движениями обеих рук врач производит попеременную боковую трансляцию шейных позвонков, перемещаясь в цефало-каудальном или каудо-цефалическом направлении.
Результат: ограничение трансляции шейных позвонков свидетельствует о наличии кинетической дисфункции.
Боковая трансляция шейных позвонков соответствует их латерофлексии в противоположную сторону.
Разница в амплитуде боковой трансляции группы позвонков из нейтрального положения свидетельствует о наличии дисфункции NSR .
Моносегментарная дисфункция, выявляемая в положении флексии, указывает на дисфункцию ERS .
Моносегментарная дисфункция, выявляемая в положении экстензии, указывает на дисфункцию FRS .
Коррекция дисфункции С0-С1
Вариант передней фиксации затылка справа

Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: левая рука захватывает затылок так, что 2-й, 3-й, 4-й, 5-й пальцы направлены вправо, а 1-й палец за левым ухом ложится на сосцевидный отросток больного. Пальцы правой руки: 2-й и 3-й обхватывают подбородок, ладонь и дистальная часть предплечья покрывают правую половину головы больного.
Параметры коррекции: флексия, трансляция вправо, ротация вправо.
Коррекция: больной производит экстензию головы с силой 10-20 гр. против сопротивления врача (или направляет глаза цефалически) в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам коррекции. Повторить коррекцию 2-3 раза.
Ретест.
Примечание: доминирующей рукой врача при осуществлении ротации головы больного при переходе к новому моторному барьеру является правая рука.
Вариант задней фиксации затылка слева

Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: левая рука захватывает затылок так, что 2-й, 3-й, 4-й, 5-й пальцы направлены вправо, а 1-й палец за левым ухом ложится на сосцевидный отросток больного. Пальцы правой руки (2-й и 3-й) обхватывают подбородок, ладонь и дистальная часть предплечья покрывают правую половину головы больного.
Параметры коррекции: экстензия, трансляция вправо, ротация вправо.
Коррекция: больной производит флексию головы с силой 10-20 гр. против сопротивления врача (или направляет глаза каудально) в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам коррекции. Повторить коррекцию 2-3 раза.
Ретест.
Примечание: доминирующей рукой врача при осуществлении ротации головы больного при переходе к новому моторному барьеру является левая рука .
Коррекция дисфункции С1-С2
Вариант дисфункции в левой ротации
 |  |  |
Доводим до тканевого После проведения приёма Деротируем голову в
барьера выпрямляем шею нейтральное положение
Положение больного: лежа на спине.
Положение врача: стоя у головного конца стола.
Положение рук врача: обхватывает руками голову больного с двух сторон, пальцы направлены каудально.
Параметры коррекции: врач производит максимальную флексию шейного отдела больного, чтобы ограничить ротационное участие нижних шейных сегментов в ротации. Ротация головы больного вправо до моторного барьера.
Коррекция: больной производит ротацию головы влево с силой 10-20 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера, совершая ротацию головы вправо. Повторить коррекцию 2-3 раза.
Ретест.
Примечание: после проведения приёма врач сначала выпрямляет шею, опуская голову больного, а затем деротирует её в нейтральное положение.
Коррекция дисфункции С2-С7
Дисфункция NSR
(пример: N S п p . R п p . C 4 )

Положение больного: лежа на спине.
Положение врача: сидя у головного конца стола.
Положение рук врача: левая ладонь укладывается ребром лучевого края 2-го пальца слева на поперечный отросток С4, локоть направлен влево. Правая рука обхватывает правую половину головы больного.
Параметры коррекции: производя давление левой рукой на С4 вправо, врач достигает моторного барьера в левой латерофлексии.
Производя ротацию головы больного правой рукой, врач достигает моторного барьера в левой ротации.
Коррекция: больной производит давление головой вправо с силой 1 кг против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам коррекции в делатерофлексии и деротации. Повторить коррекцию 2-3 раза.
Ретест.
Дисфункция ERS
(пример: ER п p . S п p . C 3 / C 4 )

Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: пальцы рук сведены и располагаются по латеральной поверхности шеи с двух сторон, пальцы направлены каудально на уровне поперечных отростков СЗ, ладони поддерживают голову больного. Локти на столе или прижаты к грудной клетке врача.
Параметры коррекции: флексия, трансляция вправо, ротация влево.
Коррекция: больной производит давление головой вправо с силой 20-30 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам: трансляция вправо, ротация влево, флексия. Повторить коррекцию 2-3 раза.
Ретест.
Дисфункция FRS
(пример: FR п p . S п p . C 4 / C 5 )

Положение больного: лежа на спине.
Положение врача: сидя или стоя у головного конца стола.
Положение рук врача: пальцы рук сведены и располагаются по латеральной поверхности шеи с двух сторон, пальцы направлены каудально на уровне поперечных отростков С4, ладони поддерживают голову больного. Локти на столе или прижаты к грудной клетке врача.
Параметры коррекции: экстензия, трансляция вправо, ротация влево.
Коррекция: больной производит давление головой вправо с силой 20-30 гр. против сопротивления врача в течение 3-х секунд. После 3-х секунд расслабления врач достигает нового моторного барьера согласно параметрам: трансляция вправо, ротация влево, экстензия. Повторить коррекцию 2-3 раза.
Ретест.
Необходимо помнить:
Если при ротации шейного отдела возникает противоположная латерофлексия, то необходимо искать патологию нижнешейного отдела.
Если при ротации шейного отдела возникает латерофлексия в одноимённую сторону, то необходимо искать патологию верхних шейных сегментов.
Рекомендуемая литература:
1. Артемов В.Г., Белоногов М.А. Мягкотканевые физиологические техники в мануальной медицине XXI века // Труды I Всероссийского форума «III-е тысячелетие, пути к здоровью нации». -М., 2002.-С.16-17.
2. Артёмов В.Г. Патент на изобретение № 2296550. «Способ оздоровления пациента с использованием остеопатических приёмов по методу доктора Артёмова». Зарегистрирован в Государственном реестре изобретений РФ 10 апреля 2007 г.
3. Артёмов В.Г. Патент на изобретение № 2296551. «Способ оздоровления пациента путём системного воздействия на организм с использованием остеопатических приёмов по методу доктора Артёмова». Зарегистрирован в Государственном реестре изобретений РФ 10 апреля 2007 г.
4. Артёмов В.Г. Патент на изобретение № 2310431. «Способ профилактики и лечения детей с использованием остеопатических приемов по методу доктора Артёмова». Зарегистрирован в Государственном реестре изобретений РФ 20 ноября 2007 г.
5. Артёмов В.Г. Клинико-инструментальная и рентгенологическая оценка эффективности нового метода восстановительного лечения детей со сколиозом I-II степени: Автореф. дисс...доктора мед. наук.- М., 2007.- 48 с.
6. Белоногов М.А., Артемов В.Г. Клинико-физиологические основы мануальной висцеральной терапии // Труды I Всероссийского форума «III-е тысячелетие, пути к здоровью нации». -М., 2002.-С.25-30.
7. Даттон К.С. Основы остеопатии. -Алматы, 1998. - 59 с.
8. Джоунс Д.М. Стрейн-Контрстрейн: Остеопатическая система диагноза и лечения // Остеопатия - медицина XXI века (инф. бюллетень Русской Остеопатической Ассоциации). - 1998. - С. 22-23.
9. Иваничев Г.А. Мануальная терапия. Руководство, атлас - Казань, 1997. - 540 с.
10. Коло Т., Верейен М. Практическое пособие по остеопатическим манипуляциям. -2003.- 199 с.
11. Лиев А.А. Мануальная терапия миофасциальных болевых синдромов. Постизометрическая релаксация. - Днепропетровск, 1993.- 141 с.
12. Левит К., Захсе Й., Янда В. Мануальная медицина.- М., Медицина, 1993.- 500 с.
13. Мохов Д.Е. Постуральный дисбаланс и проприоцептивные нарушения стопы, их коррекция у больных люмбоишиалгией: Автореф. дисс... канд. мед. наук.- СПб., 2002.-18с.
14. Мэйтлэнд Г.Д. Манипуляции на позвоночнике. -М., ИПО «Полигран», 1992.- 174 с.
15. Новосельцев С. В. Остеопатия как метод лечения люмбоишиалгий. КГМУ, Казань,2001.-С. 96-97.
16. Новосельцев С. В. Философия остеопатии, СПб: Изд. Дом СПбМАПО, 2003. -26 с.
17. Новосельцев С.В. Остеопатия. Основные приемы лечения и самопомощи.- С.Пб., Невский проспект, 2003.- 160 с.
18. Попелянский Я.Ю. Вертеброгенные заболевания нервной системы.- Йошкар-Ола, 1983.- Т. II.- 370 с.
19. Проскурин В.В. Мануальная терапия висцеральных проявлений остеохондроза позвоночника.- М., Издательство Российского университета Дружбы народов, 1993.- 148 с.
20. Ситель А.Б. Мануальная медицина.- М., Медицина,1993.- 223 с.
21. Скоромец А.А., Егорова И.А. , Карпеев А. А., Кравченко Т.И., Мохов Д.Е. Остеопатия. Методические рекомендации Минздрава РФ № 2003/74 от 27.10.2003.- 16 с.
22. Скоромец А.А., Новосельцев С.В. Хлыстовая травма. Механизмы возникновения и возможности остеопатической коррекции // Мануальная терапия, №3 (7), 2002.-С.16-22.
23. Торэн М.Д. Русская народная медицина и психотерапия.- С.Пб., «Литера»,1996.- 496 с.
24. Тревелл Дж. Г., Симоне Д.Г. Миофасциальные боли: Пер. с англ. В 2 томах. Т. I. -М., Медицина, 1989.- 256 с.
25. Черкес-Заде Д.Д. Остеопатическая диагностика и лечение заболеваний позвоночника. - М.: Медицина, 2000.-120 с.
26. Чокашвили В.Г., Парфенов В.М., Чокашвили В.М. К вопросу об остеопатии.- СПб., 2000.- 76 с.
27. Barrel J.-P. Manuelle Thermodiagnose.- Munchen, Jena: Urban & Fischer Verlag, 2004.- 132 p.
28. Belin V. Les tissus mous: interets diagnostique et therapeutique / Europian Council of osteopathic schools. - 2002. - 172 p.
29. Becker R. Introduction aux techniques osteopatiques d'equiiibre et d'echanges recipro-ques. -1975.
30. Caporossi R. Le systeme neuro-vegetatif et ses troubles fonctionnels /Ed. De Verlaque. - 1995.
31. Chauffour P., Guillot J. M. Le lien mecanique osteopathique / Ed. Maloine.- 1985.
32. Frere M. Methode rythmique d'harminisation myotensive / Ed. OMC. - 1985.
33. Fryette H. H. Principles of osteopathic technique. - Carmel, California: Academy of Applied Osteopathy, 1954.
34. Fryette H. H. Physiologic movements of the spine. Academy of Applied Osteopathy Year Book.- 1950. - P. 91.
35. Goodrige J. P. Muscle energy technique: definition, explanation, methods of procedure // JAOA, 81 (4), 1981. — P. 249-254.
36. Guilaume P. L'examenclinigue postural//Aggressologie.- 1988.- Vol. 29, № 10.- P. 687-690.
37. Korr l. M. The physiological bases of osteopathic medicine. New York. The Postgraduate Institute of osteopathic medicine and Surgery, 1970.
38. Mitchell F. Jr. The muscle energy manual (Vol. 1), MET Press, 1995. - 213 p.
39. Mitchell F. Jr. The muscle energy manual (Vol. 2), MET Press, 2002. - 233 p.
40. Mitchell F. Jr. The muscle energy manual (Vol. 3), MET Press, 2001. - 176 p.
41. Moskalenko Yu. Mecanismes physiologiques des fluctuations lentes intra-craniennes // OSTEO.-1999.-№ 50.-Р.4-15. и
42. Nicholas N. S. Atlas of osteopathic techniques. - 1999.
43. Perroneaud-Ferre R. Les techniques reflexes en ostetopathie / Ed. De Verlaque. - 1999.
44. Paoletti S. Les fascias: Roles des tissus dans la mechanique humaine / Ed. De Verlaque. - 1998. - 293 p.
45. Ricard F., Salle J. P. Traite theorique et pratique de medecine osteopathique / Ed. R. Jollois.- 1993.
46. Still A. T. Osteopathy. Research and practice. - Eastland Press, 1992. - 293 p.
47. Still A. T. Philosophy of osteopathy. - Kirksville, Missoury, 1899.
48. Still A. T. Philosophy and Mechanical Principles of Osteopathy. - Hadson-Kimberly pub. company Kansas City, 1902.
49. Frymann V.M. Legacy of Osteopathy to Children.- JAOA, 1998.- 360 p.
50. Willard F.H. Medical Neuroanatomy. A Problem-oriented manual.- WILLARD, 1992.- 317 p.
51. William A. , Kuchera A. Osteopathic Principles in Practice.- Original work, 1994.- 701 p.
Для заметок:
Подписано в печать 01.11.07. Формат 60х90/16.
Усл. печ. л. 3,2. Тираж 1000 экз. Заказ №45
ООО «ЦИТвП»
117105, Москва, Варшавское шоссе, 8
Отпечатано в ФГУП ГНЦ РФ - ВНИИгеосистем
117105, Москва, Варшавское шоссе, 8
РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ
ФАКУЛЬТЕТ ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
МЕДИЦИНСКИХ РАБОТНИКОВ
В.Г. Артёмов
КИНЕТИЧЕСКИЕ ДИСФУНКЦИИ
ПОЯСНИЧНОГО, ГРУДНОГО И ШЕЙНОГО ОТДЕЛОВ
ПОЗВОНОЧНИКА
 |
Москва, 2007 г.
УДК 615.828.032:616.74/8
А 861
Артёмов В.Г. Кинетические дисфункции поясничного, грудного и шейного отделов позвоночника. Методические рекомендации для врачей. - М.: ООО «ЦИТвП», 2007 г. - 44 с., 68 ил.
ISBN 978-5-9751-0052-8
Рецензенты:
- ректор института усовершенствования врачей, Заслуженный врач Российской Федерации, доктор медицинских наук, профессор, Л.Д. Шалыгин;
- профессор кафедры мануальной терапии ММА им. И.М. Сеченова, доктор медицинских наук, доктор остеопатии Европы (D.O.E.) А.М. Орёл.
Методические рекомендации составлены В.Г. Артёмовым, доктором медицинских наук, академиком Российской академии медико-технических наук, доктором остеопатии Европы (D.O.E.), заведующим курсом остеопатии факультета повышения квалификации медицинских работников Российского университета Дружбы Народов.
Иллюстрации сделаны Е.В. Батуриным.
В методических рекомендациях в доступной форме изложены необходимые практикующим врачам сведения по анатомии и биомеханике, описаны тесты, используемые в остеопатической диагностике, и техники лечения найденных дисфункций. Пособие подготовлено в соответствии с действующей унифицированной программой последипломного обучения врачей на основании данных литературы и результатов собственных многолетних исследований автора, в том числе диссертационных. Предназначено для врачей общей практики, неврологов, травматологов-ортопедов, педиатров и врачей мануальной терапии.
Все права защищены, права на данное методическое пособие принадлежат В.Г. Артёмову. Воспроизведение и распространение, в каком бы то ни было виде, части или целого издания не могут быть осуществлены без письменного разрешения правообладателя.
© В.Г. Артёмов, 2007
ISBN 978-5-9751-0052-8 © ООО «ЦИТвП», 2007
Дата: 2019-03-05, просмотров: 716.