Общественное здоровье и здравоохранение как наука и предмет её изучения.
Общественное здоровье и здравоохранение – это наука и конкретная деятельность по охране и укреплению здоровья населения, продлению жизни посредствам мобилизации усилий общества и проведению соответствующих организационных мероприятий на различных уровнях.
Общественное здравоохранение – область научной и практической деятельности, обеспечивающей управление здравоохранением как одной из крупнейших социальных систем, где медицина является одним из компонентов наряду с экономикой, социологией, политическими науками, промышленностью.
Предмет науки: закономерности общественного здоровья и здравоохранения.
1. Здоровье населения.
2. Здравоохранение.
3. Факторы, влияющие на здоровье населения.
4. Медико-социально-значимая патология.
Задачи науки:
1. Оценка и изучение здоровья населения, динамики его развития.
2. Оценка и изучение общественных и других условий, влияющих на здоровье.
3. Разработка методов и способов укрепления здоровья, предупреждения заболеваний и инвалидности, а также их реабилитации.
4. Теоретическое обоснование принципов развития, оценка качества и эффективности здравоохранения.
5. Решение проблем управления, финансирования и экономики здравоохранения.
6. Правовое регулирование здравоохранения.
7. Формирование социально-гигиенического менталитета и мышления медицинских работников.
Разделы науки:
1. Санитарная статистика (общественное здоровье).
2. Экспертиза нетрудоспособности.
3. Организация медицинской помощи (здравоохранение).
4. Управление, планирование, финансирование, экономика здравоохранения.
Также – см. 2 и 17 вопросы.
Распределение травм по локализации.
| Локализация травмы | Количество больных |
| Перелом лучевой кости | |
| Перелом шейки бедра | |
| Перелом костей таза | |
| Итого |
2. Макет групповой таблицы.
Состав выбывших из стационара по диагнозу, полу и возрасту.
| Диагноз | Пол | Возраст | Всего | ||||
| Муж | Жен | До 20 | 21-30 | 31-40 | 41-50 | ||
| Итого | |||||||
3. Макет комбинационной таблицы.
Распределение пороков сердца среди детей различного возраста и пола.
| Диагноз | Возраст | Всего | ||||||||||
| 0-3 года | 4-6 лет | 7-14 лет | ||||||||||
| Муж | Жен | Оба пола | Муж | Жен | Оба пола | Муж | Жен | Оба пола | Муж | Жен | Оба пола | |
| Порок сердца врож-денный | ||||||||||||
| Порок сердца приоб-ретен-ный | ||||||||||||
| Итого | ||||||||||||
Распределение обследованных рабочих по частоте пульса.
| Частота пульса в 1 мин. ( V ) | Число обследованных ( P) |
n = 15; Mo = 70 (наиболее часто встречающаяся варианта); Me = (n + 1) / 2 = 8. 8 варианта – 70, следовательно, Me = 70, т.к. по обе стороны от нее отходит одинаковое количество вариант. |
| 66 68 69 70 72 76 | 1 2 3 5 3 1 |
Виды вариационных рядов:
1.Ранжированный (упорядоченный) ряд – такой, в котором числовые значения вариант располагаются последовательно, по убыванию или по возрастанию (5, 7, 8, 12, 25 и т.д.);
2.Неранжированный ряд – такой, в котором вариант располагаются беспорядочно (34, 6, 12, 45 и т.д.);
3.Прерывный (дискретный) ряд – такой, в котором варианты выражены только целым числом и не могут иметь промежуточных значений (число детей в семье, число лейкоцитов в крови, частота пульса, число посещений и пр.);
4.Непрерывный ряд – такой, в котором варианты могут принимать любые значения, в том числе и дробные (рост, масса тела, время, затраченное на прием одного больного, содержание в крови или воздухе различных веществ и т.д.);
5. Простой (развернутый) ряд – такой, в котором каждая варианта и соответствующая ей частота обозначены отдельно. Ряд, в котором каждая варианта встречается с частотой, равной единице, называется простым невзвешенным, а если с разной частотой – простым взвешенным.
6. Сгруппированный (интревальный) ряд – такой, в котором варианты соединены в группы, объединяющие их по величине в пределах определенного интервала.
Оценочные уровни показателя общей смертности.
| Общий коэффициент смертности (на 1000 населения) | Уровень смертности |
| До 10 | Низкий |
| 11-15 | Средний |
| 16-20 | Высокий |
| 21 и выше | Очень высокий |
ПЕРЕЧЕНЬ
ПЕРЕЧЕНЬ
Оказание помощи больным ССЗ
Уровни оказания помощи:
1) Врачи-кардиологи амбулаторно-поликлинического звена
2) Специализированные бригады скорой помощи
3) Кардиологические отделения больницы (13 ПСО в НО)
4) Кардиологические диагностические центры (сосудистые центры) в т.ч. центры дистанционной кардиологической диагностики (2 центра в НО)
5) Отделения восстановительного лечения и санаторно-курортные учреждения
6) НИИ кардиологии
Этапы оказания помощи.
· догоспитальный – помощь оказывается врачом СМП или спец. кардиологической бригады, врачами неотложной помощи поликлиник, участковыми терапевтами и ВОП
· стационарный – госпитализация в кардиологическое отделение/центр
· санаторно-курортный этап – отделения восстановительного лечения и кардиологический санаторий
Помощь больным CCЗ гарантирована программой ОМС.
Профилактика:
· организация поддержки профилактических программ государства
· усиление первичной профилактики
· обучение населения ЗОЖ, активизация населения
· мониторинг эпидемиологической ситуации в отношении болезней СС среди населения
· научные исследования
· реализация региональных программ, направленных на снижение заболеваемости АГ и атеросклерозом
Результаты деятельности кардиол. центров (2014) – снижение заболеваемости на 6.7%
46. Злокачественные новообразования как медико-социальная проблема. Организация мед. помощи при данной патологии.
Соц. значимые заболевания см. 45
Онкологические заболевания занимают второе место в структуре причин смертности в РФ и мире. (201,5/100 тыс. населения (15,4%) в РФ, 143 случая на 100 тыс. в мире) Уровень и причина смертности тесно корригируют с полом и возрастом.
Росстат: первичная заболеваемость 337,5 /100 тыс населения
| Мужчины: · рак легких (30%) · рак желудка (16%) · рак кожи (8%) · гемобластозы, лейкозы (5%) | Женщины: · рак молочной железы (17%) · рак желудка (12%) · рак кожи (12%) · рак ободочной кишки |
Документ: Приказ от 15 ноября 2012 г. N 915н «ОБ УТВЕРЖДЕНИИ ПОРЯДКА ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ВЗРОСЛОМУ НАСЕЛЕНИЮПО ПРОФИЛЮ "ОНКОЛОГИЯ"»
Принципы оказания мед. помощи:
1. Ранее выявление и исключение состояний, предшествующих онкологическому з/б
2. Обнаружение канцерогенных веществ и исключение контакта человека с ними
3. Выявление онкологических заболеваний на ранних стадиях
· Повышение онкологической настороженности врачей первого звена (по обращаемости)
· Система целевых профилактических осмотров (Приказ МЗиСР РФ от 12.04.2011 N 302н (ред. от 05.12.2014))
4. Выявление факторов риска и изменение образа жизни.
Система оказания помощи онкологическим больным:
1. Участковый врач поликлиники,
При первичном выявлении злокачественного новообразования врач заполняет форму 090/у «О больном с впервые в жизни установленным диагнозом рака или другого злокачественного новообразования» Извещение высылается в трехдневный срок после его заполнения в онкологическое учреждение, обслуживающее население данной территории.
2. Онкологические отделения при крупных поликлиниках,
3. Онкологические диспансеры,
4. НИИ онкологии и радиологии,
5. Российским онкоцентром.
Возглавляет онкослужбу МЗ РФ, при котором есть специальное управление онкологической помощи.
Центральным учреждением в системе онкологической помощи является онкодиспансер.
Больные с онкологическими заболеваниями подлежат пожизненному диспансерному наблюдению в первичном онкологическом кабинете или первичном онкологическом отделении медицинской организации, онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь больным с онкологическими заболеваниями. Если течение заболевания не требует изменения тактики ведения больного, диспансерные осмотры после проведенного лечения осуществляются:
- в течение первого года - один раз в три месяца,
- в течение второго года - один раз в шесть месяцев,
- в дальнейшем - один раз в год.
Структура:
· поликлиническое отделение,
· хирургическое,
· гинекологическое,
· радиологическое,
· химиотерапевтическое,
· специализированные (головы, шеи и т. д.),
· клинико-диагностическая лаборатория,
· организационно-методический отдел,
· вспомогательные службы, руководство.
Задачи онкодиспансеров:
1) Оказание специализированной (онкологической) поликлинической и стационарной помощи населению.
2) Организационно-методическое руководство по противораковой борьбе.
3) Внедрение новых методов диагностики и лечения онкологических заболеваний.
4) Диспансерное обслуживание онкобольных.
Эпидемические исследования заключаются в организационно-методической работе онкологической службы, которая включает:
1) Организацию учёта онкозаболеваний.
2) Изучение заболеваемости и смертности, разработка организационных мероприятий.
3) Изучение эффективности лечения онкобольных.
4) Осуществление связи с ЛПУ общей больничной сети (онкодиспансер руководит деятельностью ЛПУ по вопросам диагностики и лечения онкологических больных).
5) Осуществление контроля за лечением онкобольных в сети ЛПУ.
6) Организация массовых профилактических осмотров. Диспансеризация групп повышенного риска
Основными формами первичной учетной медицинской документации онкологических диспансеров являются:
- выписка из медицинской карты стационарного больного злокачественным новообразованием, ф. 027-1/у;
- протокол на случай выявления у больного запущенной формы злокачественного новообразования, ф. 027-2/у;
- контрольная карта диспансерного наблюдения больного злокачественным новообразованием, ф. 030-6/у;
- регистрационная карта больного злокачественным новообразованием, ф. 030/ГРР;
- извещение о больном с впервые в жизни установленным диагнозом злокачественного новообразования, ф. 090/у
На основе этих и других форм медицинской документации рассчитывают статистические показатели, которые позволяют всесторонне анализировать деятельность онкологических диспансеров:
- контингент больных ЗНО;
- первичную заболеваемость ЗНО;
- смертность от ЗНО;
- одногодичную летальность;
- долю больных с I–II стадиями ЗНО, выявленных при целевых медицинских осмотрах;
- запущенность ЗНО.
Клинические группы онкобольных:
o 1а – больные с заболеванием, подозрительным на злокачественную опухоль,
o 1б – больные с пред опухолевыми заболеваниями или доброкачественной опухолью,
o 2 – больные со злокачественной опухолью, подлежащие специальному лечению, в том числе:
o 2а - больные со злокачественной опухолью, подлежащие радикальному (хирургическому) лечению.
o 3 - больные, излеченные от злокачественных новообразований,
o 4 – больные с запущенной формой рака, подлежащие паллиативному лечению
Принципы профилактики онкозаболеваний:
· Изучение канцерогенных свойств и устранение контакта человека с ними
· Ликвидация проф. вредностей
· Раннее выявление и радикальное лечение предрака
Виды диспансеров.
| 1. По профилю: - кожно-венерологические; - противотуберкулезные; - психоневрологические; - онкологические; - наркологические; - эндокринологические; - сердечно-сосудистые. | 2. По локализации: - республиканские, - областные, - городские, - межрайонные. |
Взаимосвязь в работе диспансера и поликлиники:
- Поликлиника по показаниям направляет больных в диспансеры соответствующего профиля для осуществления лечебно-диагностических и реабилитационных мероприятий;
- Диспансер передает в поликлинику документацию об обследованных и пролеченных больных, осуществляет организационно-методическое руководство работы поликлиник по своему профилю, проводит семинары, конференции и др. для повышения общего уровня знаний врачей по конкретной патологии, внедряет новые методы диагностики и лечения и др.
Городская больница.
Больница – лечебно-профилактическое учреждение, оказывающее населению квалифицированную специализированную стационарную медицинскую помощь.
Задачи больницы:
• оказание больничной квалифицированной лечебно-профилактической помощи
• внедрение в практику здравоохранения современных методов профилактики, диагностики и лечения на основе достижений медицинской науки и техники, а также передового опыта других ЛПУ;
• развитие и совершенствование организационных форм и методов работы учреждения, повышение качества лечебно-профилактической помощи и др.
• проведение санитарно-просветительной работы среди пациентов с целью повышения их санитарной культуры
Примерная организационная структура городской больницы для взрослых.

Больничные учреждения дифференцируются по:
1) административно-территориальному положению: республиканские, областные, городские, районные, участковые;
2) по профилю: многопрофильные и специализированные;
3) по системе организации: объединенные и необъединенные с поликлиниками;
4) по объему деятельности: различной категорийности в зависимости от количества коек.
Штат больницы:
1) Главный врач – возглавляет больницу, отвечает за всю профилактическую, лечебно-диагностическую, финансово-хозяйственную деятельность, подбор и расстановку кадров
2) Заместитель главного врача по медицинской части (начмед) - непосредственно руководит профилактической и лечебно-диагностической работой больницы, контролирует соблюдение санитарно-эпидемиологического режима, качество диагностики, лечения и ухода за больными, анализирует качество лечебного питания, правильность расходования медикаментов и изделий медицинского назначения, организует консультативную помощь больным, проводит анализ случаев смерти больных в стационаре.
3) Заместитель по административно-хозяйственной части - обеспечение противопожарной безопасности, поддержание в порядке и охрана зданий, помещений, инженерных сетей, территории больницы, обеспечение учреждения современными средствами связи, автотранспортом, горюче-смазочными материалами, продуктами лечебного питания, больничным бельем и решение других хозяйственных вопросов.
4) Если больница объединена с поликлиникой, то вводят должность Заместителя главного врача по поликлинике, основная задача которого является руководство поликлинической службой.
5) Если в больнице количество хирургических коек больше 300, то выделяют должность Заместителя главного врача по хирургии
6) Главная медицинская сестра – руководит деятельностью младшего и среднего мед. персонала
7) Заведующие отделений
8) Врачи специалисты
9) Медицинские сестры
10) Младший медицинский персонал
11) Работники административно-хозяйственной части (водители, повара, сантехники и т.д.)
12) Работники IT-службы
Первое знакомство больного со стационаром начинается с приемного отделения (может быть централизованным и децентрализованным (для отдельных профильных отделений)).
Пути попадания больных в приемное отделение:
1 – при направлении из амбулаторно-поликлинического учреждения
2 – при доставке бригадой скорой помощи
3 – переводом из другого стационара
4 – при самостоятельном обращении
* Для более рационального использования конечного фонда больничных учреждений в крупных городах при станциях скорой медицинской помощи создают центральные бюро госпитализации (ЦБГ), в которые поступают сведения о свободных койках в стационарах больниц города. В таких случаях госпитализацию проводят, в том числе, по направлению ЦБГ
Задачи приемного отделения:
• прием больных, постановка предварительного диагноза и решение вопроса о необходимости госпитализации;
• регистрация больных и учет их движения в стационаре;
• оказание при необходимости экстренной медицинской помощи;
• санитарная обработка больных;
• выполнение функций справочного центра о состоянии больных.
В больницах мощностью более 500 коек выделяют должность врач приемного покоя (хирург, терапевт, травматолог, рентгенолог и др.). Также врачи приемного покоя имею право вызывать врачей других специальностей, дежурящих в стационаре.
При необходимости оказания медицинской помощи в приемном покое имеются необходимые медикаменты, оборудование. В приемных отделениях больниц целесообразно организовывать палаты интенсивной терапии и временной изоляции больных.
Документация:
1) «Журнал приема больных и отказов в госпитализации» (ф. 001/у)
2) «Медицинскую карту стационарного больного» (ф. 003/у)
3) «Температурный лист» (ф. 004/у)
4) «Статистическая карта выбывшего из стационара» (ф. 066/у-02)
Из приемного отделения больной поступает в соответствующее стационарное отделение. Профиль и мощность отделений стационара определяют с учетом потребности населения в госпитальной помощи и структуры патологии. Штаты и оснащение зависят от числа коек и профиля отделения. Оптимальной мощностью стационарного отделения больницы считают 60–70 коек. Как правило, в больничных учреждениях мощностью до 300 коек организуют отделения терапевтического, хирургического, гинекологического, педиатрического, инфекционного, неврологического, кардиологического, травматологического и других профилей. В больницах большей мощности создаются узкоспециализированные отделения: урологическое, эндокринологическое, пульмонологическое, челюстно-лицевой хирургии и др.
В отделениях стационара больницы устанавливают звуковую и световую сигнализацию, которой пользуется больной для вызова дежурного медицинского персонала, однако она является вспомогательной. Наблюдение за тяжелыми больными должно проводиться активно, т.е. медицинская сестра и дежурный врач обязаны без вызова периодически их навещать.
Устройство отделения
Вместимость отделения, как правило, 60 коек, в отдельных случаях она может быть увеличена или несколько уменьшена. В каждой палатной секции для взрослых проектируется 60% палат на 4 койки и по 20% однокоечных и двухкоечных палат. На обе секции палатного отделения предусматривается нейтральная зона, где находятся помещения для дневного пребывания больных, кабинеты врачей, сестры-хозяйки, старшей медсестры, буфетная и столовая, а также специальные помещения (процедурная, кабинеты врачей-специалистов), санузлы.
Основной задачей работы медицинский работников является соблюдение лечебно-охранительного режима. Лечебно-охранительный режим – система мер, направленных на создание оптимальных условий пребывания больных в стационаре, способствующих поднятию их общего психоэмоционального тонуса.
Основными элементами лечебно-охранительного режима являются:
• дизайн, рациональная планировка, размещение и оборудование палат и отделений
• реализация принципа дифференцированного распределения больных по палатам с учетом состояния здоровья, пола, возраста и др.
• устранение или максимальное уменьшение воздействия неблагоприятных факторов внешней среды
• борьба с болью и страхом боли (психологическая подготовка к операциям, применение анестезирующих средств при болезненных перевязках, разумное использование болеутоляющих средств, высокое мастерство техники инъекции и других манипуляций, отказ от бесцельных исследований и др.);
• отвлечение больного от ухода в болезнь и преувеличенных представлений о возможных неблагоприятных последствиях (музыка, литература, телевидение и т.д.)
• организация режима дня больного
• соблюдение персоналом медицинской этики
Уровень госпитализации
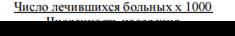
Ожидаемое число госпитализаций. Всего на 1000 населения – 243,0, в том числе:
Терапия – 39,42, педиатрия – 4,39, стоматология -1,16, хирургия -28,71, акушерство – 12,58, гинекология -23,64
3) Среднегодовая занятость больничной койки (функция койки):
Число койко-дней, фактически проведенных больными в стационаре / среднегодовое число коек
Для большинства отделений он равен 320 дням в году. Исключения составляют инфекционные отделения, родильные дома, специализированные детские отделения, в которых среднегодовая занятость ниже в связи с особенностями санитарно-эпидемиологического режима в этих учреждениях и колеблется от 250 до 300 дней в году.
Нагрузка врача в стационаре
В большинстве отделений нагрузка врача составляет 20-25 коек на одну должность, но есть отделения с меньшей (родильное и детское боксированное – 15 коек) и большей нагрузкой (фтизиатрическое – 35, психиатрическое – до 50 коек).
Оборот койки
При анализе работы стационара, особенно за короткий период времени, показатели: среднего пребывания больного на койке, оборота койки, уровня госпитализации для большинства профилей наиболее близкие к реальным при исчислении их на число лечившихся больных. Под термином «лечившихся» следует понимать: Число (поступивших + выписанных +умерших) / 2
Число лечившихся (половина поступ.+ выписан.+ умерш.) / Среднегодовое число коек
Показатель дает представление о числе больных, получивших лечение в стационаре в течении года на одной койке. Зависит от средней длительности пребывания больного на койке в году. Оборот койки в городских больничных учреждениях по плановым нормативам составляет примерно 20-24 раза. Показатель оборота койки вычисляется как в целом по больнице, так и по отделениям.
7) Время простоя койки (Время простоя койки(время между выпиской и госпитализацией на койку в днях)
Норматив числа дней использования койки – фактическое число дней использования койки / Оборот койки
Показатель характеризует среднее время простоя койки от момента выписки предыдущего больного до момента поступления следующего и составляет по РФ 3-4 дня.
Летальность в стационаре

Летальность в больнице следует анализировать не только по больнице в целом, но и по отделениям и нозологическим формам. Оценка показателя представляет трудности, так как нет и быть не может каких-либо нормативов летальности. Летальность зависит от состава больных в отделении, от возраста, от пола больных, тяжести заболевания, своевременности госпитализации, от предыдущего амбулаторного лечения и др. Больничная летальность в РФ составляет 1,5% в стационарах для взрослых и подростков и 0,4% в стационарах для детей, в том числе в связи с туберкулезом орга-
нов дыхания – 7,1%, сепсис – 22,6%, новообразования – 5,8%, болезни органов дыхания – 1,0%, болезни системы кровообращения – 4,6% инфаркт миокарда – 43,1%.
Организация медицинской помощи рабочим и служащим примышленных предприятий. Медико-санитарная часть (МСЧ): задачи, структура, организация работы. Особенности организации работы и функции врача цехового терапевта.
Рабочие и служащие промышленных предприятий, строительства и транспорта могут получить квалифицированную медицинскую помощь как в учреждениях по месту работы (производственный принцип), так и по месту жительства в медицинских учреждениях общей территориальной сети (территориальный принцип).
Основным лечебно-профилактическим учреждением является медико-санитарная часть (МСЧ) – больнично-поликлинический комплекс, в котором функционируют поликлиника, стационар, здравпункты и другие лечебно-оздоровительные структурные элементы (профилактории, диетстоловые).
Лечебно-профилактическая помощь рабочим промышленных предприятий, строительных и транспортных организаций оказывается по принципу цеховой участковости, который заключается в том, для обслуживания цехов с общей численностью рабочих до 2000 человек создается цеховой врачебный участок, на котором работает цеховый терапевт. На промышленных предприятиях химической, угольной, горнорудной и нефтеперерабатывающей промышленности должность цехового терапевта устанавливается на 1500 рабочих.
МСЧ создаются на крупных предприятиях или группе предприятий с численностью рабочих 4000 и более, а на предприятиях химической, угольной, горнорудной и нефтеперерабатывающей промышленности – 2000 и более. МСЧ закрытого типа обслуживают только работающих на данном предприятии, а открытого – также членов их семей и население близлежащих микрорайонов.
СТРУКТУРА МСЧ.
1. Поликлиника: Цеховые участки. Специализированные отделения.
2. Здравпункты (врачебные, фельдшерские).
3. Стационар на 400-600 коек.
4. Санаторий, профилакторий.
5. Диетстоловая.
6. Детские оздоровительные учреждения.
+ Могут быть также специализированные отделения (лаборатория, рентген кабинет, физиотерапевтические), а также и профилактические отделения (подростковый, комната гигиены женщины и т.д.)
ЗАДАЧИ МСЧ.
1) Медицинская помощь как в поликлинике, так и в стационаре.
2) Диспансеризация.
3) Организация и проведение предварительных, при поступлении на работу, и периодических профилактических медицинских осмотров.
4) Экспертиза временной нетрудоспособности.
5) Учет и анализ заболеваемости с временной утратой трудоспособности, проф. заболеваний, инвалидности, травматизма.
6) Мероприятия по реабилитации больных и инвалидов.
7) Медицинский отбор нуждающихся по состоянию здоровья в направлении в санаторий, профилакторий, на диетпитание.
8) Выявление и госпитализация в установленном порядке инфекционных больных и проведение противоэпидемических мероприятий.
9) Участие в разработке совместно с администрацией и профсоюзом комплексного плана санаторно-оздоровительных мероприятий и проведение совместного контроля за его выполнением.
10) Проведение санитарно-профилактических мероприятий.
11) Подготовка и руководство общественно-санитарным активом, проведение санитарно-просветительной работы.
12) Участие в работе инженерно-врачебных бригад.
ЗДРАВПУНКТ – это первичное лечебно-профилактическое учреждение на промышленных предприятиях, в строительных и транспортных организациях, учебных заведениях. Существуют 2 типа здравпунктов:
1. врачебный
2. фельдшерский
Здравпункты врачебные организуются на промышленных предприятиях с числом работающих не более 1200, а фельдшерские – с числом работающих не менее 500. При здравпункте может функционировать зубоврачебный кабинет. Врачебный здравпункт и фельдшерский здравпункт входят в состав МСЧ или поликлиники.
Задачи – те же самые.
Организация работы МСЧ:
1) Организуется органами здравоохранения при предприятиях (организациях) промышленности, строительства и транспорта.
2) Создается для оказания медицинской помощи, наряду с контингентами работающих, так же членами их семей и населению ближайших микрорайонов.
3) МСЧ находится на балансе того предприятия, в котором располагается; если обсуживается сразу два предприятия, то вопрос о содержании помещение медсанчасти решается по согласованию между этими предприятиями и органами здравоохранения.
4) Не может быть реорганизована или перепрофилирована без согласия администрации и профкома предприятия (организации) ее построившего.
5) Подчиняется органам здравоохранения в установленном порядке и строит свою работу в тесном взаимодействии с администрацией и профкомом обслуживаемого предприятия (организации).
6) Медико-санитарная часть возглавляется главным врачом, назначаемым и увольняемым в установленном порядке.
7) Ведет учет и представляет отчеты о своей деятельности.
Центральная районная больница (ЦРБ): задачи, структуры, кадры, организационно-методическая работа.
Вторым этапом обеспечения медицинской помощью сельского населения являются учреждения здравоохранения муниципального района, а среди них ведущее место занимает центральная районная больница (ЦРБ). ЦРБ осуществляет основные виды специализированной медицинской помощи и одновременно выполняет функции органа управления здравоохранением на территории муниципального района.
Мощность ЦРБ, профиль специализированных отделений в ее составе зависят от численности населения, структуры и уровня заболеваемости, иных медико-организационных факторов и определяются администрациями муниципальных образований. Как правило, ЦРБ бывают мощностью от 100 до 500 коек, а количество специализированных отделений в ней – не менее 5: терапевтическое, хирургическое с травматологией, педиатрическое, инфекционное и акушерско-гинекологическое (если в районе нет родильного дома).
Главный врач центральной районной больницы является руководителем здравоохранения муниципального района; назначается и освобождается от должности администрацией муниципального района.
Примерная организационная структура ЦРБ представлена ниже.

Примерная организационная структура центральной районной больницы.
Методическую, организационную и консультативную помощь врачам комплексных терапевтических участков, фельдшерам ФАП осуществляют специалисты центральных районных больниц. Каждый из них согласно утвержденному графику выезжает на комплексный терапевтический участок для проведения медицинских осмотров, анализа диспансерной работы, отбора больных на госпитализацию.
С целью приближения специализированной медицинской помощи к сельскому населению создаются межрайонные медицинские центры. Функции таких центров выполняют крупные ЦРБ (мощностью 500–700 коек), способные обеспечить население данного муниципального района недостающими видами специализированной стационарной и амбулаторно-поликлинической медицинской помощи.
В структуре ЦРБ имеется поликлиника, которая оказывает первичную медико-санитарную помощь сельскому населению по направлениям фельдшеров ФАП, врачей амбулаторий, центров общей врачебной (семейной) практики.
Оказание внебольничной и стационарной лечебно-профилактической помощи детям в муниципальном районе возлагается на детские консультации (поликлиники) и детские отделения ЦРБ. Профилактическая и лечебная работа детских поликлиник и детских отделений районных больниц осуществляется согласно тем же принципам, что и в городских детских поликлиниках.
Оказание акушерско-гинекологической помощи женщинам в муниципальном районе возлагают на женские консультации, родильные и гинекологические отделения ЦРБ.
Функциональные обязанности медицинского персонала, учетно-отчетная документация, расчет статистических показателей деятельности ЦРБ принципиально не отличаются от таковых в городских больницах и амбулаторно-поликлинических учреждениях.
Межрайонный медицинский центр. По области открываются центры, направленные на профилактику и лечение заболеваний, относящихся к социально значимым заболеваниям.
К таким относятся:
- травматологические центры — отделение в Семашко, в Дзержинске, в Лысковском районе, в 13 больнице и еще 9 центров по области. Между ними курсируют реанимобили.
- Онкологические центры — почти в каждом районе есть отдельный кабинет
- сосудистые центры — Семашко, 13 больница, 5 больница.
Общий
Общее число больных и здоровых детей в возрасте
0–17 лет включительно, находящихся под
Показатель
диспансерным наблюдением, на конец отчетного
Диспансеризации
периода
Детского
=
×1000
Населения
Среднегодовая численность детского населения
Значение показателя должно приближаться к 1000‰.
Показатель полноты охвата детей, состоящих под диспансерным наблюдением, лечебно-профилактической помощью уточняет общий показатель диспансеризации и характеризует уровень обеспече-ния детей отдельными видами помощи (стационарной, санаторно-курортной, противорецидивным лечением и др.). Рассчитывают по формуле:



| Число детей, состоящих под диспансерным | ||||
| наблюдением, получивших различные виды | ||||
| *Полнота охвата | помощи (стационарную, санаторно-курортную, | |||
| детей, состоящих | противорецидивное лечение), на конец отчетного | |||
| под диспансерным | периода | |||
| наблюдением, = |
| ×100 | ||
| лечебно- | Общее число детей, состоящих под диспансерным | |||
| профилактической | наблюдением и нуждающихся в различных видах | |||
| помощью | помощи (стационарной, санаторно-курортной, | |||
| противорецидивном лечении), на конец отчетного | ||||
| периода | ||||

*Примечание: показатель рассчитывается в целом и по отдельным видам помощи.
Рекомендуемое значение этого показателя не менее 70%.
Показатель полноты охвата больных детей диспансерным наблюдением дополняет общий показатель диспансеризации и характе-ризует уровень и качество динамического наблюдения больных де-тей. Рассчитывают как по всем, так и по отдельным заболеваниям по формуле:
Показатель эффективности диспансеризации детского населения также дополняет общий показатель диспансеризации и используется для анализа качества проводимой детскими поликлиниками и кон-сультациями диспансерной работы. Рассчитывают по формуле:



| Число больных детей, состоящих под диспансерным | |||||
| наблюдением с выздоровлением (улучшением | |||||
| *Эффективность | состояния, ухудшением, без изменения) на конец | ||||
| диспансеризации | отчетного периода | ||||
|
Детского | = |
| ×100 | ||
| населения | Общее число больных детей, состоящих под | ||||
| диспансерным наблюдением, на конец отчетного | |||||
| периода | |||||

*Примечание: показатель может рассчитываться по отдельным нозологическим формам.
Значения этого показателя в среднем по Российской Федерации: с выздоровлением – не менее 10%; с улучшением состояния – не менее 30%.
Показатель охвата патронажем детей первого года жизни характеризует соблюдение стандартов систематического врачебного наблю-дения детей данной возрастной группы. Рассчитывают по формуле:
| Количество фактических врачебных патронажей | ||||
| Охват патронажем | к детям первого года жизни | |||
| детей первого года = |
| ×100 | ||
| жизни | Количество плановых врачебных патронажей | |||
| к детям первого года жизни | ||||
Оптимальное значение показателя 100%.
Показатели удельного веса детей, находящихся на грудном вскарм-ливании от 0 до 3 мес (от 3 до 6; от 6 до 12 мес) жизни ребенка характери-
зуют охват детей первого года жизни естественным вскармливанием. Эти показатели рассчитывают как процентное отношение числа де-тей, находящихся исключительно на грудном вскармливании от 0 до 3; от 3 до 6; от 6 до 12 мес к общему числу детей, достигших 1 года:
| Число детей, | Число детей, находящихся исключительно на | |||
|
Находящихся | ||||
| грудном вскармливании к 3, 6, 12 месяцам жизни | ||||
|
На грудном | ||||
| ребенка | ||||
|
Вскармливании от 0 | ||||
| = |
| |||
| до 3 мес. (от 3 до 6; | ||||
| Общее число детей, достигших 1 года к концу | ||||
|
От 6 до 12 мес.) жизни | ||||
| отчетного периода | ||||
|
Ребенка | ||||
. Показатель полноты охвата детей периодическими медицинскими осмотрами характеризует работу детских поликлиник и консультаций по контролю за состоянием здоровья организованного детского на-селения. Рассчитывают по формуле:



| *Полнота | Число детей, охваченных периодическими | |||
| охвата детей | медицинскими осмотрами | |||
| периодическими = |
| ×100 | ||
| медицинскими | Общее число детей, подлежащих периодическим | |||
| осмотрами | медицинским осмотрам | |||

*Примечание: показатель может рассчитываться по отдельным декретированным возрастным группам.
Значение этого показателя должно приближаться к 95%, для де-тей первого года жизни – к 100%.
Показатель полноты охвата детей профилактическими прививками характеризует работу детских поликлиник и консультаций по им-мунизации детского населения в рамках Национального календаря профилактических прививок. Рассчитывают по формуле:



| *Полнота охвата детей | Число привитых детей | ||
| профилактическими = | ×100 | ||
| прививками | Общее число детей, подлежащих | ||
| иммунизации | |||

*Примечание: показатель может рассчитываться по каждому виду профилактических приви-вок, предусмотренных Национальным календарем профилактических прививок.
Значение показателя должно приближаться к 100%.
Показатель структуры детей по группам здоровья позволяет комплексно оценить здоровье детского населения. Рассчитывают по формуле:
|
Структура детей по | Число детей I (II, III) группы здоровья | |||
| = | ×100 | |||
| группам здоровья | ||||
| Среднегодовая численность детского населения | ||||
Показатель можно рассчитывать по отдельным возрастным группам. По итогам Всероссийской диспансеризации 32,1% детей признаны здоровыми (I группа здоровья); 51,7% имеют функциональные отклонения (II группа здоровья); 16,2% имеют хронические заболевания (III–IV–V группы здоровья).
Основные понятия, используемые в настоящем Федеральном законе
1) донация крови и ее компонентов (далее - донация) - процесс взятия донорской крови и (или) ее компонентов;
2) донор крови - лицо, добровольно прошедшее медицинское обследование и добровольно сдающее кровь или ее компоненты;
3) донорская кровь - кровь, взятая от донора и предназначенная для клинического использования, производства компонентов крови, лекарственных средств и медицинских изделий, а также для использования в научно-исследовательских и образовательных целях;
4) донорская функция - добровольное прохождение донором медицинского обследования и донации;
5) донорство - добровольная сдача крови и (или) ее компонентов донорами, а также мероприятия, направленные на организацию и обеспечение безопасности заготовки крови и ее компонентов;
6) заготовка донорской крови и (или) ее компонентов - совокупность видов медицинского обследования донора, а также донация, процедуры исследования и переработки донорской крови и (или) ее компонентов;
7) клиническое использование донорской крови и (или) ее компонентов - медицинская деятельность, связанная с трансфузией (переливанием) донорской крови и (или) ее компонентов реципиенту в лечебных целях, в том числе создание запасов донорской крови и (или) ее компонентов;
8) компоненты донорской крови - составляющие части крови (эритроциты, лейкоциты, тромбоциты, плазма, криопреципитат), взятые от донора или произведенные различными методами из крови донора и предназначенные для клинического использования, производства лекарственных средств и медицинских изделий, а также для использования в научно-исследовательских и образовательных целях;
9) мобильный комплекс заготовки крови и ее компонентов - специализированное транспортное средство службы крови для осуществления заготовки крови и ее компонентов;
10) обращение донорской крови и (или) ее компонентов - деятельность по заготовке, хранению, транспортировке и клиническому использованию донорской крови и (или) ее компонентов, а также по безвозмездной передаче, обеспечению за плату, утилизации, ввозу на территорию Российской Федерации и вывозу за пределы территории Российской Федерации донорской крови и (или) ее компонентов;
11) реципиент - физическое лицо, которому по медицинским показаниям требуется или произведена трансфузия (переливание) донорской крови и (или) ее компонентов;
Донорство крови и (или) ее компонентов основывается на следующих принципах:
1) безопасность донорской крови и ее компонентов;
2) добровольность сдачи крови и (или) ее компонентов;
3) сохранение здоровья донора при выполнении им донорской функции;
4) обеспечение социальной поддержки и соблюдение прав доноров;
5) поощрение и поддержка безвозмездного донорства крови и (или) ее компонентов.
Служба крови:
Это система организаций, объединенных для обеспечения заготовки, хранения, транспортировки и использования крови и ее компонентов. К ним относятся: государственные медицинский организации и организации, в которых федеральным законом предусмотрена военная и приравненная к ней служба. Координацию службы крови осуществляет федеральный орган исполнительной власти.
В законе оговорена пропаганда донорства крови и ее компонентов, к которой относится информирование населения о социальной значимости донорства крови и ее компонентов в целях привлечения потенциальных доноров к сдаче крови и (или) ее компонентов, осуществляемое через средства массовой информации, а также посредством издания и распространения произведений науки, литературы и рекламных материалов, организации тематических выставок, смотров, конференций и использования других способов информирования населения, не запрещенных законодательством Российской Федерации. Также организуются мероприятия по добровольной сдаче крови, которые причисляются к пропаганде донорства. Пропаганду обеспечивают входящие в службу крови организации и органы в сфере охраны здоровья.
Государственное регулирование в сфере обращения донорской крови осуществляется посредством:
1) установления в техническом регламенте требований безопасности донорской крови и ее компонентов при их заготовке, хранении, транспортировке и клиническом использовании;
2) ведения единой базы данных по осуществлению мероприятий, связанных с обеспечением безопасности донорской крови и ее компонентов, развитием, организацией и пропагандой донорства крови и ее компонентов (далее - база данных донорства крови и ее компонентов);
3) государственного контроля в сфере обращения донорской крови и (или) ее компонентов.
К полномочиям федеральных органов государственной власти в сфере обращения донорской крови и (или) ее компонентов относятся:
1) проведение единой гос политики в сфере обращения донорской крови и (или) ее компонентов и пропаганды донорства крови и ее компонентов;
2) организация и осуществление государственного контроля;
3) развитие службы крови и координация деятельности органов исполнительной власти;
4) установление единой системы статистического учета и отчетности;
5) организация заготовки, хранения, транспортировки и обеспечения безопасности донорской крови и (или) ее компонентов в медицинских организациях и организациях, включающих военную службу или приравненную к ней;
6) финансовое обеспечение;
7) принятие при оказании гуманитарной помощи решений о ввозе на территорию Российской Федерации и вывозе за пределы территории Российской Федерации донорской крови и (или) ее компонентов;
8) осуществление международного сотрудничества Российской Федерации и заключение международных договоров Российской Федерации в сфере обращения донорской крови и (или) ее компонентов.
Кроме того, МЗ утверждает:
1) порядок прохождения донорами медицинского обследования, а также утверждение перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов;
2) порядок представления информации о реакциях и об осложнениях, возникших у реципиентов в связи с трансфузией;
3) установление примерного пищевого рациона донора, сдавшего кровь и (или) ее компоненты безвозмездно;
4) определение порядка осуществления ежегодной денежной выплаты лицам, награжденным нагрудным знаком "Почетный донор России";
5) определение случаев, в которых возможна сдача крови и (или) ее компонентов за плату, а также установление размеров такой платы;
6) определение случаев возможности замены бесплатного питания донора (по установленному пищевому рациону донора) денежной компенсацией;
7) установление правил клинического использования донорской крови и (или) ее компонентов.
Требования к донору, его права и обязанности
Донором вправе быть:
-дееспособное лицо
- гражданин РФ
-старше 18 лет
-имеющий добровольное желание сдать кровь
- прошедший медицинское обследование
- не имеющий противопоказаний к сдаче крови
Донор имеет право на:
1) сдачу крови и (или) ее компонентов безвозмездно или за плату в соответствии с настоящим Федеральным законом;
2) защиту государством его прав и охрану здоровья;
3) ознакомление с результатами его медицинского обследования;
4) полное информирование о возможных последствиях сдачи крови и (или) ее компонентов для здоровья;
5) получение бесплатной медицинской помощи в случаях возникновения у него реакций и осложнений, связанных с выполнением донорской функции;
6) возмещение вреда, причиненного его жизни или здоровью в связи с выполнением донорской функции;
7) меры социальной поддержки.
Донор для выполнения донорской функции обязан:
1) предъявить паспорт или иной удостоверяющий личность документ;
2) сообщить известную ему информацию о перенесенных инфекционных заболеваниях и проч;
3) пройти медицинское обследование.
Донор, умышленно скрывший или исказивший известную ему информацию о состоянии здоровья при выполнении донорской функции, несет ответственность, установленную законодательством Российской Федерации, если такие действия повлекли или могли повлечь за собой нанесение вреда жизни или здоровью реципиентов.
Структура ЦЗ:
- кабинеты врачей, прошедших тематическое усовершенствование по программам формирования ЗОЖ и мед профилактике
- кабинет мед профилактики
- кабинет тестирования на аппаратно-программном комплексе
- кабинеты инструментального и лабораторного обследования
- кабинет ЛФК
- школы здоровья
Центром здоровья заведует заведующий отделения, который назначается на пост главой ЛПУ, подразделением которого является ЦЗ.
Основном принцип работы — экспресс-методы диагностики, которые занимают в среднем 40 минут (аппаратные тесты, элементарные лабораторные исследования типа холестерина, глюкозы крови и тд), а также осмотр врача. По итогам обследований врач выносит оценку состояния здоровья, перечень возможных факторов риска здоровью, прогнозы состояния здоровья, проводит беседу по ЗОЖ, составляет индивидуальную карту по ЗОЖ.
При выявлении подозрения на заболевание, врач дает рекомендации по обращению в ЛПУ к специалисту.
На каждого посетителя заводятся следующие документы: 1) Карта Центра здоровья — 025/у, 2) Карта здорового образа жизни — 002/у, 3) Талон амбулаторного пациента — 025-12/у. Талоны амбулаторного пациента отправляются в соответствующее подразделение ЛПУ для формирования реестров счета для оплаты по программе ОМС.
ЦЗ создается из расчета 1 на 200 тысяч человек.
Заведующий из расчета 1 должность на 8 врачей.
Младший мед персонал — 1 на 6 врачей.
Средний мед персонал — не менее 0,5 на 1 врача.
Время работы врача с 1 пациентом — не менее 40 минут.
Врач 0,4 ставки на 10000 человек
Ответственность за обеспечение деятельности ЦЗ по реализации мероприятий по ЗОЖ возлагается на:
1) руководителей органов управления здравоохранением субъектов РФ (города)
2) руководителей муниципальных образований (ЛПУ)
3) руководителей ЦЗ
Гигиеническое воспитание — это комплексная просветительская, обучающая и воспитательная деятельность, направленная на формирование сознательного и ответственного поведения человека в целях улучшения, сохранения, восстановления здоровья и трудоспособности, формирование гигиенической культуры, позитивных в отношении здоровья стилей жизни, ЗОЖ общества в целом.
2 основных направления работы по формированию ЗОЖ:
1) пропаганда ЗОЖ, формирование здорового стиля жизни, ответственного подхода к собственному здоровью, желания работать над собой
2) устранение или снижение пагубного влияния на организм
Гигиеническое воспитание включает разделы:
1) по общим вопросам (формирование ЗОЖ, организация труда и отдыха, вопросы первичной и вторичной профилактики)
2) по специальным вопросам, ориентированным на определенный контингент
3) по возрастам (дошкольники, школьники, зрелое население, пожилое население)
4) по состоянию здоровья: здоровые, под угрозой болезни, больных, излеченных, диспансеризируемый
5) со специфическими потребностями: лица, находящиеся в особых условиях труда и быта, женщины, беременные, роженицы, военнослужащие и прочие
Методы обучения и воспитания:
1) индивидуальные методы — консультация, телефонная служба, личная корреспонденция.
2) Воздействие на группу лиц. Эффективность определяется однородностью интересов группы, наличием обратной связи, возможностью применения практического обучения, наглядных и печатных средств информации.
3) Методы массовой коммуникации — отсутствует полный контакт, нет обратной связи, не обеспечивается создание устойчивой системы знаний. Это СМИ, кинотеатр, форум, Интернет, театр, выставка и проч.
Средства, используемые для пропаганды:
1) демонстрационные и обучающие средства: натуральные предметы (спортивный, гимнастический инвентарь), искусственные предметы — муляжи, модели, обучающие и проверочные технические средства, учебная панель, автоматический справочный инвентарь
2) речевые и изобразительные средства — лекция, памятка, книги, журналы, брошюры, газеты, плакаты, лозунги, буклеты
3) аудиовизуальные средства: кинофильмы, слайды, видеозапись, плакат, компьютерные игры
4) малые формы: наклейка, аппликация, почтовые марки, календари
5) символы гигиенического воспитания: условные изобразительные знаки, используемые для проведения массовых кампаний.
МЕТОДЫ:
1) устная пропаганда — беседа, лекция, доклад, дискуссия, викторина, конференция, инструктаж
2) печатная пропаганда — брошюра, буклет, статья, журнал, газета, листовка, инструкция, памятка, стенгазета
3) изобразительная пропаганда
- плоскостные (плакат, схема, слайд, картограмма)
- объемные — муляжи, макет, фантом
- натуральные объекты — средства оказания первой МП
- технические средства пропаганды
4) Комбинация этих методов.
Комиссия минздрава РФ:
- министр
- зам министра
- руководитель департаментами
- ряд ведущих специалистов
В расширенных комиссиях — руководители здравоохранения субъектов.
Субъект РФ (областное министерство, департамент, комитет по здравоохранению) ---- муниципальный уровень ---- уровень района (главврач ЦРБ).
Вопросами управления здравоохранением занимаются как ор-ганы исполнительной, так и законодательной власти. В Совете Федерации действует Комитет по науке, культуре, образованию, здравоохранению и экологии, в Государственной Думе – Комитет по охране здоровья. Высшие органы законодательной власти определяют основные направления государственной политики, принимают законы, утверждают федеральные программы по вопросам охраны здоровья населения, расходы на здравоохранение в рамках консолидированного бюджета РФ.
Министерство здравоохранения и социального развития РФ (МЗиСР) является федеральным органом исполнительной власти, осуществляющим функции по выработке государственной политики и нормативному правовому регулированию в сфере охраны здоровья граждан, а именно:
• демографической политики;
• санитарно-эпидемиологического благополучия;
• организации медицинской профилактики, в том числе инфекционных заболеваний и СПИД;
• медицинской помощи, медицинской реабилитации, курортного дела;
• фармацевтической деятельности, качества, эффективности и безопасности лекарственных средств;
• медико-санитарного обеспечения работников отдельных от-раслей экономики с особо опасными условиями труда;
• социальной защиты населения, в том числе семьи, женщин и детей;
• разработки и реализации современных медицинских технологий, новых методов диагностики и организации оказания медицинской помощи (в том числе высокотехнологичной);
• организации судебно-медицинских и судебно-психиатрических экспертиз, проведения медико-социальной экспертизы;
• профессиональной подготовки, переподготовки, повышения квалификации медицинских, фармацевтических и санитарно-эпидемиологических работников и др.
МЗиСР РФ возглавляет министр, назначаемый на должность Президентом РФ по представлению Председателя Правительства РФ. Министр несет персональную ответственность за выполнение возложенных на министерство полномочий и реализацию государственной политики в установленной сфере деятельности. Министр имеет заместителей, назначаемых на должность Правительством РФ.
Министерство осуществляет координацию и контроль деятельности находящихся в его ведении Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Феде-ральной службы по надзору в сфере здравоохранения и социального развития, Федеральной службы по труду и занятости, Федерального медико-биологического агентства, а также координацию деятельно-сти Федерального фонда обязательного медицинского страхования, Пенсионного фонда РФ, Фонда социального страхования РФ.
Управление здравоохранением осуществляется как на федеральном уровне, так и на уровне субъектов РФ. Непосредственное руководство здравоохранением в субъектах РФ осуществляют органы исполнительной власти субъектов РФ в области здравоохранения.
В муниципальных образованиях функцию руководства здраво-охранением исполняют органы местного самоуправления, уполномоченные на осуществление управления в сфере здравоохранения (городские и районные комитеты (отделы) здравоохранения).
Органы управления здравоохранением субъектов РФ имеют двойное подчинение: с одной стороны – органам исполнительной власти субъектов РФ, с другой – Министерству здравоохранения и социального развития РФ.
Особая роль в управлении здравоохранением на местах отводится муниципальным органам управления. Муниципальные органы управления здравоохранением несут ответственность за санитарно-гигиеническое просвещение населения, обеспечение доступности населению бесплатной медико-социальной помощи в рамках Про-граммы госгарантий, развитие муниципальной системы здравоохранения на подведомственной территории, создание условий для развития и доступности лекарственного обеспечения граждан. Кроме того, муниципальные органы управления здравоохранением осуществляют организацию первичной медико-санитарной помощи, скорой медицинской помощи (за исключением санитарно-авиационной), медицинской помощи женщинам в период беременности, во время и после родов, в том числе формирование муниципального задания по оказанию этой помощи в медицинских организациях.
Важную роль в демократизации управления здравоохранением страны выполняет Общественная палата, которая призвана обеспечить согласование общественно значимых интересов граждан РФ, общественных объединений, органов государственной власти и органов местного самоуправления для решения наиболее важных вопросов жизни страны, в том числе и касающихся охраны здоровья населения. В составе Общественной палаты действуют Комиссия по вопросам здравоохранения и Комиссия по формированию здорового образа жизни.
76.Номенклатура и классификация медицинских учреждений.
Номенклатура и классификация мед учреждений утверждена приказом МЗ РФ от 6.08.13 № 529
Лечебно-профилактические медицинские организации:
1.1. Больница (в том числе детская).
1.2. Больница скорой медицинской помощи.
1.3. Участковая больница.
1.4. Специализированные больницы (в том числе по профилю медицинской помощи), а также специализированные больницы государственной и муниципальной систем здравоохранения:
- гинекологическая;
- гериатрическая;
- инфекционная, в том числе детская;
- медицинской реабилитации, в том числе детская;
- наркологическая;
- онкологическая;
- офтальмологическая;
- психиатрическая, в том числе детская;
- психиатрическая (стационар) специализированного типа;
- психиатрическая (стационар) специализированного типа с интенсивным наблюдением;
- психоневрологическая, в том числе детская;
- туберкулезная, в том числе детская.
1.5. Родильный дом.
1.6. Госпиталь.
1.7. Медико-санитарная часть, в том числе центральная.
1.8. Дом (больница) сестринского ухода.
1.9. Хоспис.
1.10. Лепрозорий.
1.11. Диспансеры, в том числе диспансеры государственной и муниципальной систем здравоохранения:
- врачебно-физкультурный;
- кардиологический;
- кожно-венерологический;
- наркологический;
– онкологический;
- офтальмологический;
- противотуберкулезный;
- психоневрологический;
- эндокринологический.
1.12. Амбулатория, в том числе врачебная.
1.13. Поликлиники (в том числе детские), а также поликлиники государственной и муниципальной систем здравоохранения:
- консультативно-диагностическая, в том числе детская;
- медицинской реабилитации;
- психотерапевтическая;
- стоматологическая, в том числе детская;
- физиотерапевтическая.
1.14. Женская консультация.
1.15. Дом ребенка, в том числе специализированный.
1.16. Молочная кухня.
1.17. Центры (в том числе детские), а также специализированные центры государственной и муниципальной систем здравоохранения:
- вспомогательных репродуктивных технологий;
- высоких медицинских технологий, в том числе по профилю медицинской помощи;
- гериатрический;
- диабетологический;
- диагностический;
- здоровья;
- консультативно-диагностический, в том числе детский;
- клинико-диагностический;
- лечебного и профилактического питания;
- лечебно-реабилитационный;
- лечебной физкультуры и спортивной медицины;
- мануальной терапии;
- медицинский;
- медико-генетический (консультация);
- медицинской реабилитации для воинов-интернационалистов;
- медицинской реабилитации, в том числе детский;
- медицинской реабилитации для инвалидов и детей-инвалидов с последствиями детского церебрального паралича;
- медико-социальной экспертизы и реабилитации инвалидов;
- медицинской и социальной реабилитации, в том числе с отделением постоянного проживания инвалидов и детей-инвалидов с тяжелыми формами детского церебрального паралича, самостоятельно не передвигающихся и себя не обслуживающих;
- медико-социальной реабилитации больных наркоманией;
- медико-хирургический;
- многопрофильный;
- общей врачебной практики (семейной медицины);
- охраны материнства и детства;
- охраны здоровья семьи и репродукции;
- охраны репродуктивного здоровья подростков;
- паллиативной медицинской помощи;
- патологии речи и нейрореабилитации;
- перинатальный;
- профессиональной патологии;
- профилактики и борьбы со СПИД;
- психофизиологической диагностики;
- реабилитации слуха;
- реабилитационный;
- специализированные (по профилям медицинской помощи);
- специализированных видов медицинской помощи;
- сурдологический.
1.18. Медицинские организации скорой медицинской помощи и переливания крови:
- станция скорой медицинской помощи;
- станция переливания крови;
- центр крови.
1.19. Санаторно-курортные организации:
- бальнеологическая лечебница;
- грязелечебница;
- курортная поликлиника;
- санаторий;
- санатории для детей, в том числе для детей с родителями;
- санаторий-профилакторий;
- санаторный оздоровительный лагерь круглогодичного действия.
2. Медицинские организации особого типа:
2.1. Центры:
- медицинской профилактики;
- медицины катастроф;
- медицинский мобилизационных резервов "Резерв";
- медицинский информационно-аналитический;
- медицинский биофизический;
- военно-врачебной экспертизы;
- судебно-медицинской экспертизы.
2.2. Бюро:
- медико-социальной экспертизы;
- медицинской статистики;
- патолого-анатомическое;
- судебно-медицинской экспертизы.
2.3. Лаборатории:
- клинико-диагностическая;
- бактериологическая, в том числе по диагностике туберкулеза.
2.4. Медицинский отряд, в том числе специального назначения (военного округа, флота).
3. Медицинские организации по надзору в сфере защиты прав
потребителей и благополучия человека:
3.1. Центры гигиены и эпидемиологии.
3.2. Противочумный центр (станция).
3.3. Дезинфекционный центр (станция).
3.4. Центр гигиенического образования населения.
3.5. Центр государственного санитарно-эпидемиологического надзора.
II. Номенклатура медицинских организаций
государственной и муниципальной систем здравоохранения
по территориальному признаку
4.1. Федеральные.
4.2. Краевые, республиканские, областные, окружные.
4.3. Муниципальные.
4.4. Межрайонные.
4.5. Районные.
4.6. Городские.
77.Планирование здравоохранения: задачи, виды и показатели планов. Методы планирования.
Отличительной чертой современной экономической системы стало активное воздействие государства на развитие националь-ной экономики. Важнейшими рычагами государственного регули-рования являются прогнозирование и планирование социально-экономического развития в целом и прежде всего здравоохранения.
Объективная необходимость прогнозирования и планирования в условиях рыночной экономики обусловлена следующими обстоя-тельствами: общественным характером производственных отноше-ний и неспособностью рыночной экономики к саморегулированию, особенно в кризисных ситуациях.
При этом не надо забывать о двух крайностях в воздействии го-сударства на экономику: первое – государственное регулирование тех экономических процессов, которые более эффективно могут управляться рыночными механизмами, второе – полагаться исклю-чительно на рыночные механизмы в тех случаях, когда вмешатель-ство государства необходимо.
Прогнозирование тесно связано с планированием и является необходимой методологической и информационной основой для разработки планов и программ.
Использование прогнозирования и планирования как страте-гического направления в управлении и экономике здравоохранения позволяет увязывать замысел реформ здравоохранения с реальным воплощением их в жизнь.
Методы прогнозирования и планирования, порядок разработ-ки планов здравоохранения на федеральном, региональном и муни-ципальном уровнях даны на примере территориальной Программы государственных гарантий оказания гражданам Российской Федера-ции бесплатной медицинской помощи.
Планирование в здравоохранении
Как уже отмечалось, прогноз предполагает вероятность того или иного события, явления. План выражает наиболее оптимальный вариант развития ситуации, ориентирует на получение прогнозиро-ванных результатов, обязателен для выполнения и должен быть обе-спечен необходимыми ресурсами.
План – надлежаще оформленное управленческое решение, включающее точно сформулированные цель, задачи, пути и средства их достижения, предвидение конечных результатов. По существу, план – это программа деятельности отдельных организаций, систе-мы здравоохранения в целом.
Исходя из сказанного выше, планирование в здравоохранении – это процесс определения необходимых ресурсов и механизма эффек-тивного их использования для решения задач повышения качества и доступности медицинской помощи, достижения конкретных по-казателей здоровья населения. Планирование в системе здравоохра-нения РФ должно строиться на единых принципах и методических подходах, имея главной целью реализацию конституционных прав граждан на охрану здоровья.
Принципы планирования в здравоохранении
В бывшем СССР накоплен уникальный опыт государственного планирования здравоохранения, который не потерял своего значе-ния и ныне. Планирование базировалось на принципах директивно-сти, комплексности, выделения приоритетов, соблюдения интере-сов государства и общества. В то время эти принципы сыграли свою положительную роль, но в процессе политических и социально-экономических реформ сформировались новые принципы планиро-вания в здравоохранении, другие подверглись изменению, а некото-рые утратили свою значимость.На современном этапе основными принципами планирования в здравоохранении являются:
• системный подход;
• сочетание отраслевого и территориального планирования;
• выделение приоритетных направлений;
• директивность планов;
• единство методических подходов к планированию на всех уровнях управления системой здравоохранения;
• обеспечение сбалансированности в развитии всех секто-ров здравоохранения: государственного, муниципального, частного.
Системный подход. Сущность его состоит в том, что каждый объ-ект, согласно теории управления, должен рассматриваться как боль-шая и сложная система и одновременно как элемент более общей системы. Системный подход в управлении здравоохранением – это подход, при котором система здравоохранения рассматривается как совокупность взаимосвязанных элементов (входящих в нее органи-заций здравоохранения), имеющая вход (ресурсы), выход (цель), взаимосвязь с внешней средой (коммуникации).
Говоря о системном подходе в планировании здравоохранения, можно говорить о некотором способе организации действий на этапе разработки планов с целью выявления закономерностей и взаимос-вязей в системе здравоохранения, а также методов более эффектив-ного использования ресурсов для достижения поставленных целей.
Сочетание отраслевого и территориального планирования.
Суть этого принципа состоит в том, что план развития здравоохранения (как отрасли) является частью общего плана социально-экономического развития субъекта РФ, его муниципальных образований. Он должен быть связан с общим планом единством целей и задач, поэтому со-ставляется с учетом перспектив, прежде всего таких отраслей, как культура, образование, наука, санитарно-эпидемиологическое благо-получие населения, физическая культура, социальное обеспечение, сельское хозяйство, строительство и др. Взаимосвязь этих планов до-стигается на основе статистических показателей, утвержденных со-ответствующим Указом Президента РФ «Об оценке эффективности деятельности органов исполнительной власти субъектов Российской Федерации».
Выделение приоритетных направлений. Принцип является особенно значимым для разработки планов в условиях ограниченных ресурсов, так как предполагает необходимость концентрации име-ющихся ресурсов в приоритетных направлениях для достижения конкретных результатов. Реализация этого принципа позволяетдостигать максимальных результатов с наименьшими затратами. Принцип выделения приоритетных направлений преимущественно используется для разработки целевых медико-социальных программ, касающихся, например, охраны здоровья матери и ребенка, профи-лактики, диагностики, лечения социально значимых заболеваний, снижения смертности населения трудоспособного возраста и др.
Профилактическое направление является главным приорите-том в деятельности системы здравоохранения РФ.
Директивность планов. Принцип предполагает, что план, утверж-денный на вышестоящем уровне, по своим основным показателям является обязательным для исполнения на нижестоящих уровнях управления. В то же время этот план является базовым (рамочным), поэтому не исключается возможность внесения в него необходимых корректив и дополнений с учетом региональных особенностей здо-ровья населения и системы здравоохранения. Например, на феде-ральном уровне утверждается Программа государственных гарантий оказания гражданам РФ бесплатной медицинской помощи (далее – программа), на ее основе в субъектах РФ утверждаются территори-альные программы, в рамках которых в муниципальных образовани-ях разрабатывают муниципальные заказы.
Единство методических подходов к планированию на всех уровнях управления системой здравоохранения. Принцип реализуется прежде всего в разработке единых методических подходов для установления нормативов материальных, финансовых, трудовых ресурсов для воз-мещения затрат на оказание тех или иных видов медицинской по-мощи с учетом региональных особенностей здоровья населения и функционирующей системы здравоохранения. Этому принципу не-обходимо также следовать при разработке статистических показате-лей для оценки эффективности использования ресурсов.
В итоге все это должно обеспечить одинаковые условия, каче-ство и доступность медицинской помощи населению, проживаю-щему в различных регионах РФ, в соответствии со стандартами, установленными на федеральном уровне. Например, затраты на проведение операции по поводу острого аппендицита в Республике Саха (Якутия) и Новгородской области будут разные. Это связано с влиянием таких факторов, как районные коэффициенты, транспорт-ные расходы, действующая система оплаты труда и др. В то же вре-мя условия и качество оказания медицинской помощи должны быть одинаковы.
Обеспечение сбалансированности в развитии всех секторов здра-воохранения: государственного, муниципального, частного. Принцип действует в условияхформирования рыночных отношений в здраво-охранении. С одной стороны, органы управления здравоохранением при разработке планов должны в первую очередь предусматривать развитие государственного и муниципального секторов здравоох-ранения для обеспечения населения бесплатной медицинской по-мощью. С другой стороны, в рамках законодательства, регламенти-рующего лицензирование медицинской деятельности, – создавать условия для формирования частного сектора здравоохранения. При этом работа по развитию этих секторов должна идти параллельно, сбалансированно, с обеспечением конституционных прав граждан на получение гарантированной (бесплатной) медицинской помощи.
Виды планирования в здравоохранении
С учетом политической и социально-экономической ситуа-ции в стране, приоритетов и поставленных задач в области охра-ны здоровья населения выделяют следующие виды планирования
в здравоохранении:
• стратегическое;
• перспективное;
• текущее.
Стратегическое планирование определяет цели, задачи, приоритеты, ресурсы, прогнозируемые результаты деятельности системы здравоохранения в целом и отдельных медицинских организаций на перспективу 10 и более лет.
Стратегическое планирование осуществляется на 2 уровнях управления: федеральном; субъекта РФ.
Стратегическое планирование на федеральном уровне. Министерство здравоохранения и социального развития РФ разрабатывает
и утверждает:
• стратегические цели, задачи и приоритеты развития здраво-охранения РФ;
• прогнозируемые показатели состояния здоровья населения и деятельности системы здравоохранения;
• федеральные нормативы, стандарты и методику их разработ-ки с учетом региональных особенностей субъектов РФ;
• федеральные целевые медико-социальные программы.
Стратегическое планирование на уровне субъектов Российской
Федерации. Задачей органов управления здравоохранения субъек-тов РФ является разработка стратегических планов формирования эффективной системы оказания населению территории доступной медицинской помощи на перспективу 10 и более лет. Эта работа осу-ществляется на основе индикаторов (показателей), устанавливаемыхна федеральном уровне с учетом региональных особенностей состоя-ния здоровья и действующей системы здравоохранения.
Разработка стратегических планов на уровне субъекта РФ пред-усматривает следующие этапы:
• анализ и прогноз состояния здоровья населения субъекта РФ на расчетный период;
• определение цели, задач и приоритетов развития здравоохра-нения на расчетный период;
• расчет прогнозируемых показателей деятельности системы здравоохранения субъекта РФ;
• разработку и утверждение региональных нормативов для пла-нирования развития системы здравоохранения субъекта РФ;
• определение необходимых для достижения поставленных це-лей и задач ресурсов, источников их получения;
• разработку и утверждение планов и целевых медико-со-циальных программ развития системы здравоохранения субъекта РФ.
Перспективное планирование предусматривает разработку пла-нов и программ развития здравоохранения субъектов РФ и муници-пальных образований в рамках утвержденных стратегических пла-нов, как правило, на 3–5 лет. Методология составления этих планов и программ в здравоохранении муниципальных образований должна в целом соответствовать подходам перспективного планирования на уровне субъекта РФ, но при этом учитывать имеющиеся особенно-сти социально-экономического развития муниципальных районов и городских округов.
Текущее планирование предусматривает разработку ежегодных планов и программ деятельности системы здравоохранения субъ-ектов РФ, муниципальных образований и конкретных организаций здравоохранения в соответствии с перспективными планами и про-граммами, утвержденными на уровне субъекта РФ и муниципально-го образования.
Методы планирования в здравоохранении
В теории управления здравоохранением используют многие методы планирования: аналитический, нормативный, балансовый, экономико-математический, организационного эксперимента и др. В практическом здравоохранении в основном применяют два мето-да: нормативный и балансовый.
Нормативный метод используется в стратегическом, перспектив-ном и текущем планировании на основеутвержденных нормативов. Норматив – расчетная величина затрат материальных, фи-нансовых, временных и других ресурсов, применяемая при норми-ровании труда, планировании производственной и хозяйственной деятельности.
Нормативы разрабатываются и утверждаются МЗиСР РФ или другими уполномоченными органами исполнительной власти.
По своей сути норматив – это количественная мера затрат фи-нансовых, материальных, временных и других видов ресурсов, не-обходимых для оказания определенного объема медицинских услуг соответствующего качества.
Классификация нормативов по видам ресурсов:
• материальные, устанавливающие уровень затрат в натураль-ном выражении (расход энергоносителя на 1 м3 отапливаемых по-мещений, количество комплектов белья на 1 больного или 1 койку, расход продуктов питания на 1 койко-день и др.);
• финансовые, устанавливающие уровень затрат в денежном выражении (расход финансовых средств на лекарственные препара-ты на 1 койко-день, подушевое финансирование, расход финансовых средств на 1 койко-день в отделениях различного профиля и др.);
• временные, устанавливающие уровень затрат во времени (норматив времени выезда бригады скорой медицинской помощи, норматив среднечасовой нагрузки врачей отдельных специальностей на амбулаторно-поликлиническом приеме и др.).
Использование нормативов в планировании здравоохранения является неотъемлемой частью механизма государственного регули-рования в условиях рыночной экономики.
Балансовый метод является одним из основных методов плани рования в здравоохранении и позволяет увязывать потребности на-селения в тех или иных видах медицинской помощи с их ресурсным обеспечением. С помощью балансового метода вскрываются диспро-порции в развитии отдельных видов медицинской помощи, напри-мер амбулаторно-поликлинической и стационарной, определяются оптимальные соотношения между соответствующими разделами комплексного плана развития здравоохранения, выявляются резер-вы, устанавливается макроэкономическое равновесие здравоохране-ния с другими отраслями.
В практике планирования здравоохранения используют следу-ющие системы балансов:
• натуральные (материальные);
• стоимостные (денежные);
трудовые (кадровые)
• межотраслевые (например, баланс потребности в работниках здравоохранения и возможности их подготовки в системе медицин-ского образования).
В сложившейся практике планирования здравоохранения нормативный и балансовый методы, как правило, используют вместе, дополняя один другим.
Источники финансирования.
В настоящее время в РФ 2 экономические формы оказания мед. помощи:
1) Бесплатная - за счет средств бюджетов всех уровней, обязательного медицинского страхования и других поступлений.
2) Платная - за счет средств граждан, предприятий и других источников.
В развитых странах доля бесплатной медицины должна быть 90-95%, а платной – 5-10%.
 Основные источники финансирования:
Основные источники финансирования:
Большинство медицинских организаций бюджетными учреждениями, финансирование которых происходит за счет средств соответствующих бюджетов. Особенностью большинства бюджетных организаций здравоохранения является то, что они финансируются как непосредственно из бюджета собственника (РФ, субъект РФ, муниципальное образование), так и за счет бюджетов государственных внебюджетных фондов (Федеральный и территориальный фонды ОМС, Фонд социального страхования РФ, Пенсионный фонд РФ). Однако не смотря на это, после перехода на принципа медицинского страхования и рыночные отношения средства бюджета играют меньшую роль.
Важным источником финансирования здравоохранения являются средства обязательного медицинского страхования (ОМС) и добровольного медицинского страхования (ДМС).
Определенную роль в финансировании здравоохранения играет Фонд социального страхования РФ – специализированное финансово-кредитное учреждение при Правительстве РФ. Основными задачами Фонда социального страхования являются обеспечение гарантированных государством пособий по временной нетрудоспособности, беременности и родам, по уходу за ребенком, санаторно-курортному лечению, реализации государственных программ охраны здоровья работающих, национального проекта «Здоровье» и др. В настоящее время за счет средств социального страхования оплачивается санаторно-курортное лечение участников ликвидации последствий аварии на Чернобыльской АЭС, медицинская реабилитация пострадавших в результате несчастных случаев на производстве, санаторно-курортное лечение детей, долечивание больных, перенесших острый инфаркт миокарда, острое нарушение мозгового кровообращения, операции по поводу аортокоронарного шунтирования и других заболеваний, в специализированных санаториях (отделениях). С 2006 г. из средств фонда социального страхования финансируются родовые сертификаты, являющиеся источником дополнительного финансирования акушерской службы, а также углубленные медицинские осмотры работников промышленных предприятий, связанных с вредными условиями труда
Бюджетные учреждения здравоохранения имеют дополнительные источники доходов (внебюджетные средства), которые они получают от разных предприятий, организаций, учреждений, граждан за выполнение различных видов медицинских услуг. К ним относятся:
1) Специальные средства – средства, получаемые от производства и реализации медицинских товаров и платных медицинских услуг. По специальным средствам бюджетного учреждения составляют смету доходов и расходов, которую подписывают руководитель и главный бухгалтер организации здравоохранения. В условиях перехода к рыночным отношениям эти средства приобретают большое значение как дополни-тельный источник финансирования деятельности здравоохранения
2) Депозитные средства - поступают во временное распоряжение бюджетных учреждений. Данные суммы должны быть переданы по назначению либо возвращены тем, кто их вносил. Например, заработная плата: бюджетное учреждение получает сумму из бюджета на выплату зарплаты и для этого снимает денежные средства с депозита. В том случае, если невозможно выплатить зарплату работнику (например, он в командировке), сумму возвращают на депозит.
3) Суммы по поручению – денежные средства, получаемые бюджетными учреждениями от предприятий, учреждений и организаций для выполнения определенных поручений. Например, поступление денежных средств в виде залога для участия в открытом конкурсе на поставку лекарственных средств.
4) Другие внебюджетные средства – это средства, не входящие в предыдущие группы (например, плата за больничное общежитие, оплата за сервисные услуги, не относящиеся к платным медицинским услугам).
В отношении этих видов внебюджетных средств права руководителей бюджетных учреждений ограничены.
Государственные и муниципальные медицинские учреждения могут оказывать платные услуги населению при наличии лицензии. Предоставление платных медицинских услуг (сверх гарантированного объема бесплатной медицинской помощи) оформляется договором, который регламентирует условия и сроки их получения, порядок расчетов, права, обязанности и ответственность сторон. Оплата за медицинские услуги производится в учреждениях банков или в медицинском учреждении. Расчеты с населением за предоставление платных услуг осуществляют медицинские учреждения с применением контрольно-кассовых машин. Медицинские учреждения обязаны выдать потребителю кассовый чек или копию соответствующего документа, подтверждающие прием наличных денег.
82. Смета лечебно-профилактического учреждения: части сметы, статьи.
Составление смет позволяет планировать потребности организаций здравоохранения в финансовых средствах. Первоначально сметы составляют на уровне конкретной организации здравоохранения, затем разрабатывают сводные проектные сметы расходов на здравоохранение как составную часть проекта соответствующего бюджета.
Смету составляют на основании данных статистических нормативных показателей, характеризующие деятельность данной организации: среднегодового количества больничных коек, койко-дней, числа должностей медицинского и административно-хозяйственного персонала, количества поликлинических посещений, выездов скорой медицинской помощи и др.
Расход финансовых средств организации здравоохранения происходит на основании бюджетных смет. Бюджетная смета – документ, устанавливающий в соответствии с классификацией расходов бюджета соответствующего уровня лимиты бюджетных обязательств в бюджетных учреждениях. Она утверждается главным распорядителем средств бюджета (Министр здравоохранения и социального развития РФ, руководитель органа управления здравоохранением субъекта РФ, главный врач учреждения здравоохранения).
Смета бюджетополучателя (подведомственного учреждения) составляется на основании разработанных и установленных главным распорядителем средств бюджета на соответствующий финансовый год расчетных показателей, характеризующих деятельность учреждения и доведенных лимитов бюджетных обязательств. К представленной на утверждение смете прилагают обоснования (расчеты) плановых сметных показателей, использованных при формировании сметы.
На основе представленных смет учреждений здравоохранения главный распорядитель бюджетных средств составляет сводную бюджетную роспись в разрезе распорядителей и получателей. На основании бюджетной росписи и лимитов бюджетных обязательств формируется кассовый план по расходам бюджета, под которым понимают прогноз кассовых поступлений в бюджет и кассовых выплат из бюджета в текущем финансовом году. Он представляется как документ с поквартальной детализацией.
В бюджетных учреждениях здравоохранения предусматривают следующие виды расходов:
• заработную плату;
• командировочные расходы;
• расходы на материальное обеспечение учреждений;
• расходы на медикаменты и расходные материалы;
• расходы на питание пациентов;
• расходы на приобретение оборудования;
• затраты на капитальный и текущий ремонт зданий и сооружений;
• расходы на содержание имущества;
• оплату коммунальных услуг, электроэнергии и др.
С 1 января 2008 г. расходы осуществляют по подразделам: «Стационарная медицинская помощь», «Амбулаторная помощь», «Скорая медицинская помощь» и т.д.
Показатели сметы, лимитов бюджетных обязательств, кассового плана формируют в разрезе кодов бюджетной классификации РФ с последующей детализацией до кодов: разделов, статей, видов расходов, операций сектора государственного управления, дополнительной классификации.
Например, расходы на приобретение продуктов питания в больнице осуществляют по следующей классификации:
• Код главного распорядителя средств областного бюджета – 055 – «Комитет по охране здоровья населения области»;
• Код раздела, подраздела – 0901 – «Стационарная медицинская помощь»;
• Код целевой статьи – 4709900 – «Обеспечение деятельности подведомственных учреждений»;
• Код вида расходов – 001 – «Выполнение функций бюджетными учреждениями»;
• Код операции сектора государственного управления – 340 – «Увеличение стоимости материальных запасов»;
• Код дополнительной классификации – 810 – «Питание».
В результате такой кодификации в смете расходов, лимитах бюджетных обязательств, кассовом плане данная строка будет выглядеть следующим образом: 055 0901 4709900 001 340 810 – с указанием конкретной суммы.
Также хочется разобраться в вопросах оплаты труда. Оплата труда – главный источник формирования денежных доходов работника. Работодатель обязан компенсировать затраты умственного и физического труда работающего путем денежной выплаты в виде заработной платы.
Две главные составляющие заработной платы: 1) Форма оплаты труда; 2) Общая сумма денежных средств, которыми располагает учреждение. Каждая организация здравоохранения ежегодно, ежеквартально, ежемесячно формирует фонд оплаты труда, исходя из имеющихся в наличии и планируемых денежных поступлений с учетом налоговых отчислений.
Финансовые средства организаций здравоохранения распределяются на две составляющие: фонд оплаты труда с начислениями во внебюджетные государственные фонды и средства, направляемые на содержание и развитие организаций здравоохранения.
Фонд оплаты труда – суммарные денежные средства организации здравоохранения, израсходованные в течение определенного периода времени на заработную плату, премиальные выплаты, доплаты работникам, а также компенсирующие выплаты.
На основании штатного расписания составляют тарификационные списки должностей работников, которые являются основными документами для определения должностных окладов работников здравоохранения. Должностные оклады и другие виды оплаты медицинских работников определяют исходя из занимаемой должности, стажа непрерывной работы, образования, квалификации и других условий, предусмотренных в соответствии с приказом, определяющем порядок оплаты соответствующих должностей.
Система оплаты труда предусматривает следующие составляющие, которые будут учитывать при исчислении заработной платы конкретного медицинского работника:
• Базовый оклад - минимальный должностной оклад работника государственного или муниципального учреждения, входящего в соответствующую профессиональную квалификационную группу, без учета компенсационных, стимулирующих и социальных выплат.
• Компенсационные выплаты - доплаты и надбавки компенсационного характера, в том числе за работу в условиях, отклоняющихся от нормальных (например, за работу в особых климатических условиях и на территориях, подвергшихся радиоактивному загрязнению).
• Стимулирующие выплаты - доплаты и надбавки стимулирующего характера, премии и иные поощрительные выплаты (например, выплаты за интенсивность и высокие результаты работы, качество выполняемых работ, стаж непрерывной работы, выслугу лет, премиальные выплаты по итогам работы).
Зарплата – вознаграждение за труд, в зависимости от квалификации работника, сложности, количества, качества и условий, выполняемой работы.
Заработная плата состоит из 4 частей:
1) Вознаграждение за труд, размер которого зависит от таких факторов как квалификация работника, сложность, количество, качество и условия выполняемой работы;
2) Компенсационные выплаты – доплаты и надбавки компенсационного характера, в том числе за работу в условиях, отклоняющихся от нормальных, работу в особых климатических условиях и на территориях, подвергшихся радиоактивному загрязнению, и иные выплаты компенсационного характера;
3) Стимулирующие выплаты - доплаты и надбавки стимулирующего характера, премии и иные поощрительные выплаты.
4) Социальные выплаты (определение социальных выплат в российском трудовом законодательстве отсутствует).
Минимальный размер оплаты труда – 5965 рублей.
Базовый тариф оплаты труда:
1) Минимальный размер оплаты труда врача – 6100 р. (экспериментальная – 9000).
2) Выплаты компенсационного характера с учётом: коэффициента уровня образования, коэффициента специфики и режима труда.
3) Наличие квалификации: II - +3%; I - +5%; Высшая - +7%
4) Наличие ученой степени: Кандидат наук + 12%; Доктор наук +18%; Профессор +22%;
5) Отличник здравоохранения +7%
6) Работники сельской местности +25%
7) Ночное время работы +100%
8) За сверхурочную работу: первые 44 час в месяц – в 1,5 размере; свыше 44 часов – в 2.
9) Выплаты за вредные условия труда – от 10 до 60% (хирурги, анестезиологи – 15%; психиатры – 25%; работники центра профилактики и борьбы со СПИДом – 60%)
10) Стимулирующие выплаты:
1) Выслуга лет (стаж непрерывной работы): более 3х лет +20%; более 5 лет +10% (т.е. в сумме +30%)
2) Интенсивность и высокие результаты работы (назначаются главным врачом и могут быть и 20%, и 50%, и 100%)
3) За качество выполняемой работы
4) Премии
Какая помощь оказывается?
• первичная медико-санитарная помощь;
• неотложная медицинская помощь;
• скорая медицинская помощь, в том числе специализированная (санитарно-авиационная);
• специализированная медицинская помощь, в том числе высокотехнологичная.
Все эти виды помощи населению РФ предоставляются за счет средств обязательного медицинского страхования и бюджетов всех уровней.
Для разработки Программы используют следующие группы нормативов:
• Нормативы объемов медицинской помощи:
• норматив амбулаторно-поликлинической помощи, который устанавливают в количестве посещений на 1 человека в год (2007 г. – 9,198 посещений);
• норматив медицинской помощи, предоставляемой в дневных стационарах всех типов, который устанавливают в количестве пациенто-дней на 1 человека в год (2007 г. – 0,577 пациенто-дня);
• норматив стационарной помощи, который устанавливают в количестве койко-дней на 1 человека в год (2007 г. – 2,812 койко-дня);
• норматив скорой медицинской помощи, который устанавливают в количестве вызовов на 1 человека в год (2007 г. – 0,318 вызова).
• Нормативы финансовых затрат на единицу объема медицинской помощи:
• норматив финансовых затрат на 1 посещение в амбулаторно-поликлиническую организацию (2007 г. – 116,9 руб.);
• норматив финансовых затрат на 1 пациенто-день в дневном стационаре (2007– 238,3 руб.);
• норматив финансовых затрат на 1 койко-день в стационаре (2007 г. – 674,3 руб.);
• норматив финансовых затрат на 1 вызов скорой медицинской помощи (2007 г. – 1064 руб.).
В соответствии с Программой государственных гарантий оказания гражданам РФ бесплатной медицинской помощи органами государственной власти субъектов РФ разрабатывают соответствующие территориальные программы. В них устанавливают дополнительные условия, виды и объемы оказания медицинской помощи за счет средств бюджетов субъектов РФ и муниципальных образований. Подушевые нормативы финансирования территориальной программы формируют, исходя из вышеперечисленных нормативов объемов медицинской помощи и финансовых затрат с учетом соответствующих районных коэффициентов.
Основными задачами территориальной программы являются:
• консолидация различных источников финансирования для обеспечения населения гарантированной (бесплатной) медицинской помощью;
• обеспечение сбалансированности обязательств государства по предоставлению населению бесплатной медицинской помощи и выделяемых для этого финансовых средств;
• повышение эффективности использования имеющихся ресурсов здравоохранения.
При формировании территориальных программ федеральные нормативы объемов медицинской помощи корректируются с учетом особенностей возрастно-полового состава, уровня и структуры заболеваемости населения субъектов РФ.
Анализ выполнения нормативов финансовых затрат территориальной программы осуществляется на основе расчета следующих показателей.
Изучение этих показателей позволяет оценить полноту поступления и целевое использование финансовых средств, которые находятся в распоряжении организаций здравоохранения для оплаты медицинской помощи. Значения показателей должны приближаться к 100%.
Общественное здоровье и здравоохранение как наука и предмет её изучения.
Общественное здоровье и здравоохранение – это наука и конкретная деятельность по охране и укреплению здоровья населения, продлению жизни посредствам мобилизации усилий общества и проведению соответствующих организационных мероприятий на различных уровнях.
Общественное здравоохранение – область научной и практической деятельности, обеспечивающей управление здравоохранением как одной из крупнейших социальных систем, где медицина является одним из компонентов наряду с экономикой, социологией, политическими науками, промышленностью.
Предмет науки: закономерности общественного здоровья и здравоохранения.
1. Здоровье населения.
2. Здравоохранение.
3. Факторы, влияющие на здоровье населения.
4. Медико-социально-значимая патология.
Задачи науки:
1. Оценка и изучение здоровья населения, динамики его развития.
2. Оценка и изучение общественных и других условий, влияющих на здоровье.
3. Разработка методов и способов укрепления здоровья, предупреждения заболеваний и инвалидности, а также их реабилитации.
4. Теоретическое обоснование принципов развития, оценка качества и эффективности здравоохранения.
5. Решение проблем управления, финансирования и экономики здравоохранения.
6. Правовое регулирование здравоохранения.
7. Формирование социально-гигиенического менталитета и мышления медицинских работников.
Разделы науки:
1. Санитарная статистика (общественное здоровье).
2. Экспертиза нетрудоспособности.
3. Организация медицинской помощи (здравоохранение).
4. Управление, планирование, финансирование, экономика здравоохранения.
Также – см. 2 и 17 вопросы.
Дата: 2019-02-25, просмотров: 348.