Лечение переломов нижнегрудных и поясничных позвонков.
Даже небольшая компрессия тела позвонка,которую обычно лечат консервативно,со временем увеличивается, особенно при значительной физической нагрузке во время работы, спортивных занятий и др. Это приводит к увеличению смешения фрагментов тела позвонка в позвоночный канал и к развитию вторичной миело- или радикулопатии, а то и к более тяжелым неврологическим осложнениям. С появлением более точных методов диагностики повреждения позвоночника (КТ и МРТ) показания к оперативному лечению были расширены.
Во второй половине XX в. Одним из основных методов фиксации позвоночника была фиксация пластинами за остистые отростки позвонков рис. 35.11, a). Однако эти пластины блокировали позвоночник на уровне пяти позвонков, что отрицательно сказывалось на биомеханике позвоночника, а также могли смещаться при нагрузке. Фиксация за дужки позвонков конструкциями типа Харринггона (рис. 35.11, 6 ) достаточно травматична, создает опасность повреждения корешков спинного мозга и также не исключает возможности миграции имплантата. Прототипом современных фиксаторов явилась методика Рой-Камилла (рис. 35.11, в), позволяющая стабильно фиксировать позвоночник за тела позвонков, также исключающая движения сразу в нескольких позвоночных сегментах.
Одним из первых методов фиксации, блокирующим позвоночник на уровне всего двух позвоночных сегментов, был метод Юмашева-Силина (рис. 35.11, г).
Принципы малоинвазивной хирургии при проведении операции позволяли поднимать пациентов через 4-6 сут на ноги. В настоящее время эту методику используют как дополнение к другим методам фиксации для восстановления межостистых связок.
Транспедикулярная фиксация позвоночника. В настоящее время это - самый распространенный способ фиксации среднегрудных (от шестого груд-
ного и ниже) и поясничных позвонков, позволяющий не выключать из
движения много позвоночных сегментов, но обеспечивающий высокую ста-
бильность. Через ножки позвонков с интраоперационным рентгенконтролем выше и ниже сломанного позвонка вводят винты в тела позвонков. Специальными инструментами осуществляют тракцию по оси позвоночника и реклинацию позвонка (рис. 35.12).
Метод позволяет исправить и боковую деформацию. После репозиции можно заполнить образовавшуюся пустоту в сломанном позвонке аутокостной крошкой или алломатериалом (цементом, керамикой и др.). Постельный режим проводят до снятия швов (12 сут), а затем пациента активизируют до шести недель в легком съемном корсете, который он надевает во время ходьбы или сидения. С 7-й недели показано плавание. При отсутствии осложнений трудоспособность восстанавливается уже через 6 нед.
Лечение переломов средне- и верхнегрудных позвонков.
Несмотря на то что грудной отдел позвоночника фиксирован реберным каркасом грудной клетки, при нестабильных переломах (типов В и С) смешение сломанного позвонка прогрессирует, приводя к значительной кифотической деформации.
Это состояние, кроме значительного косметического дефекта (горб), приводит в дальнейшем к стенозу позвоночного канала и развитию неврологических расстройств. Стабильные переломы грудных позвонков (типа А) чаше лечат консервативно, используя для фиксации позвоночника спинодержатель (рис. 35.13), позволяющий быстро активизировать пациента. При нестабильных переломах до уровня Th6 используют транспедикулярные фиксаторы, а выше Th6 - крючковые системы,фиксирующие позвонки зa дуги. Активизируют больного после снятия швов.
Лечение переломов и вывихов шейных позвоиков.
Одномоментная ручная репозиция переломов и особенно вывихов таит угрозу повреждения спинного мозга, поэтому может проводиться только опытным специалистом после рентгенологического обследования и МРТ. Распространение получил метод вытяжения петлей Глиссона (рис. 35.14, a), однако при этом можно применять груз не более 3 кг, что достаточно только для фиксации вправленного позвонка. Для репозиции перелома или вывиха применяют скелетное вытяжение за теменные бугры (рис. 35. 14, б, в), что позволяет использовать большие грузы для репозиции и легко регулировать направление тяги в зависимости от характера перелома. После достижения репозиции и рентгеновского контроля груз уменьшают до 3-4 кг. Через 5-7 дней вытяжение заменяют на торакокраниальную гипсовую повязку или ортез (рис. 35.15).
Срок иммобилизации - до 4 мес. Для репозиции и фиксации верхнешейных позвонков и краниовертебрального перехода может быть использован метод фиксации HALO-aппаратом (рис. 35.16), который оставляют до полного сращения перелома. Метод позволяет сразу после операции активизировать больных.
Если консервативная репозиция не удается, а также при угрозе вторичного смешения или неврологических осложнений, может быть проведено оперативное лечение, заключающееся в дискэктомии, вправлении позвонка или резекции смещенного кзади тела позвонка (рис. 35.17). Для большей стабильности и ранней активизации пациентов эту операцию дополняют фиксацией специальной пластиной (рис. 35.18).
Повреждения надостистых и межостистых связок
Лечение. В ранние сроки после повреждения связок показано консервативное функциональное лечение.При поступлении в стационар проводят анестезию поврежденных связок,которую в дальнейшем повторяют с интервалом в 3 -4 дня. Больного укладывают на жесткую постель со щитом в положении на спине. Проводят занятия ЛФК. Со 2-й недели разрешают переворачиваться на живот, с этого времени показан массаж спины. Общий срок постельного режима 3 - 6 нед. Лучших результатов достигают при использовании экстензионного корсета, с помощью которого максимально сближают остистые отростки и прикрепляющиеся к ним связки с иммобилизацией на весь период лечения (4-6 нед).В корсете проводят занятия ЛФК, физиотерапию.
В поздние сроки после травмы консервативное лечение малоэффективно. Если в течение года после разрыва связок не удается добиться выздоровления консервативными мероприятиями, необходимо хирургическое вмешательство (пластика межостистых связок).
Осложнённые повреждения позвоночника
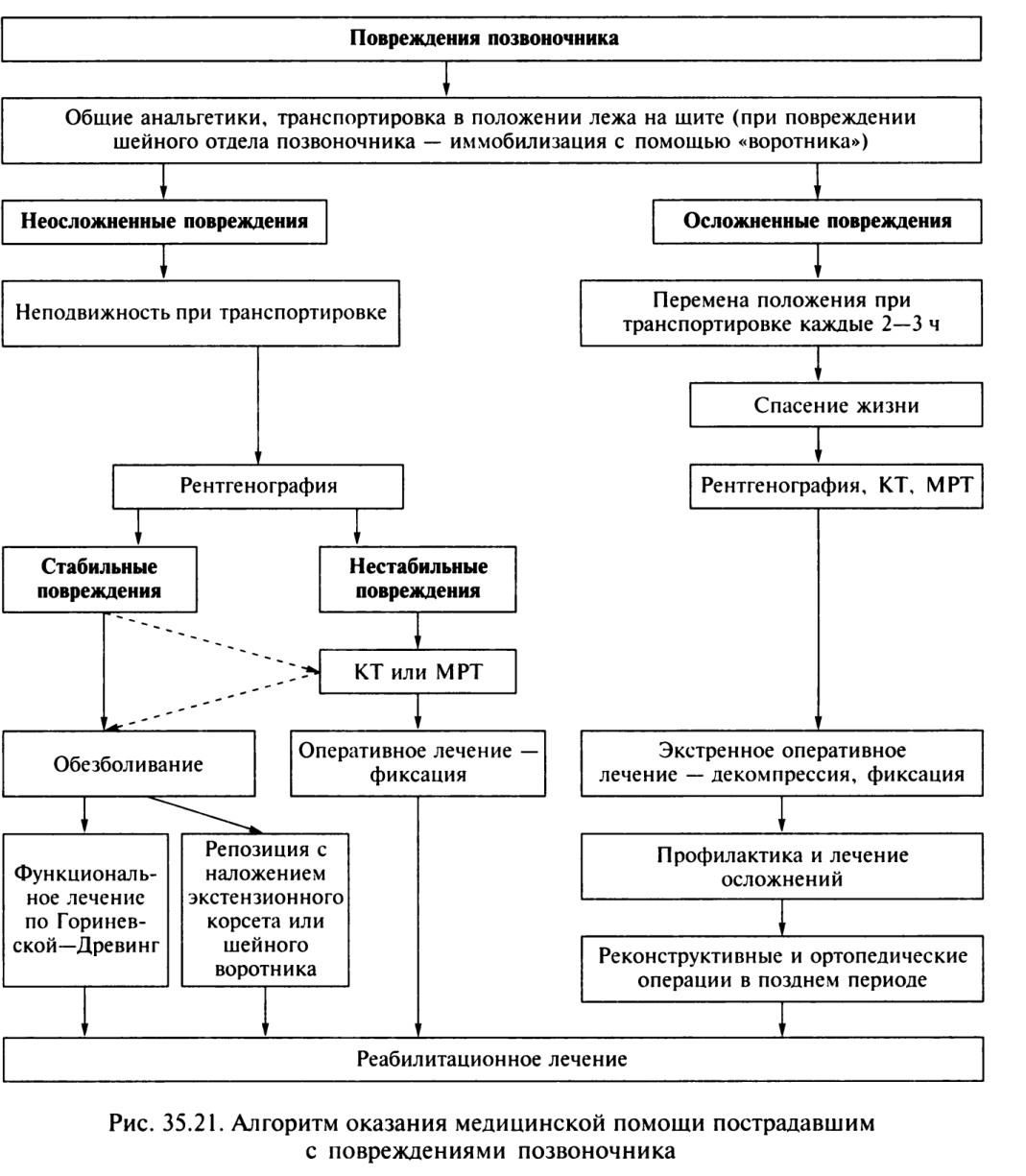
Лечение. Прогноз спинальной травмы во многом зависит от времени оказания специализированной помощи,алгоритм которой складывается из спасения жизни (компенсация нарушений жизненно важных функций),экстренной операции (декомпрессия спинного мозга, фиксация позвоночника на уровне повреждения), профилактики осложнений (пролежни,пневмония, уроинфекция) и реконструктивных операций в более поздние сроки (промежуточный и поздний периоды травматической болезни).
Принципы экстренного хирургического лечения осложненной травмы позвоночника. Одной из причин прогрессирующей спинальной патологии при травмах спинного мозга является неустраненная в остром периоде травматической болезни компрессия спинного мозга и его корешков, деформация и нестабильность поврежденного позвоночного сегмента. Наличие костных фрагментов в позвоночном канале или веществе спинного мозга, воздействующих механически на спинной мозг и его сосуды, может привести к появлению в них внеочаговых деструктивных изменений, кистообразованию, глиальному перерождению спинного мозга (вплоть до анатомического разобщения). Наиболее часто это наблюдается в шейном и грудопоясничном отделах позвоночника как в наиболее подвижных его участках.
При определении показаний и выборе метода хирургического вмешательства следует учитывать следующиемоменты:
· любая осложненная травма позвоночника сопровождается повреждением опорно-связочного аппарата и должна расцениваться как нестабильная,которая в остром и отдаленном периодах травматической болезни спинного мозга может усугубить его морфологические изменения;
· при вывихе, переломовывихе и проникаюшем компрессионном переломе тел позвонков первичным компрессионным фактором являются смешенный позвонок или деформированный отрезок позвоночного канала и костные фрагменты позвонка, которые создают переднюю компрессию спинного мозга и обусловливают травматизацию передней спинальной и корешковых артерий, что может привести к нарушению васкуляризации спинного мозга, дистантным поражениям и образованию ишемических полостей.
В остром периоде повреждения спинного мозга в зависимости от данных обследования возможны два варианта операции: задним (ламинэктомия) и передним доступами с удалением смещенного тела позвонка. На шейном уровне в основном используют переднюю декомпрессию и спондилодез аутокостью и металлической пластиной, что позволяет решить сразу две проблемы - декомпрессии и фиксации. На грудном и поясничном уровнях чаще используют ламинэктомию и транспедикулярную фиксацию.
Оперативный метод вправления и стабилизации в грудопоясничном отделе позвоночника при травматической болезни спинного мозга выходит за рамки только вправления сместившихся позвонков, так как при соответствующих показаниях и возникшей необходимости позволяет ревизовать позвоночный канал и провести необходимые манипуляции на его содержимом (сшивание корешков, менингомиелорадикулолиз, вскрытие кист и др.). Декомпрессию спинного мозга следует проводить не только на уровне повреждения, но и на один уровень выше и ниже травмы. Ламинэктомия, проведенная на одном уровне(рис. 35.20), может привести еще к большему сдавлению спинного мозга,в результате продолжающегося отека и ущемления в ламинэктомическом «окне». Все манипуляции на спинном мозге и его корешках должны выполняться под оптическим увеличением с применением микрохирургической техники.
Противопоказания к экстренной операции при осложненной травме позвоночника могут быть абсолютными (наличие симптомов поражения ствола мозга в сочетании с функциональным перерывом спинного мозга, а также сопутствующих повреждений или заболеваний, недопустимо повышающих степень операционного риска) и относительными (быстрый, в пределах нескольких часов, регресс неврологических симптомов).
Поздние хирургические вмешательства при осложненной травме позвоночника. Особенностью ламинэктомий при поздних хирургических вмешательствах являются их обширность и радикальность на любом уровне позвоночника. Конечными целями операции являются устранение всех источников раздражения или сдавления спинного мозга и восстановление ликвороциркулядии, что удастся благодаря разъединению всех спаек (менингомиелорадикулолиз), вскрытия интрамедуллярных кист и мобилизации спинного мозга. Большое значение имеет устранение деформации позвоночного канала и при явлениях нестабильности - полноценная фиксация, которая является профилактикой прогрессирующих расстройств спинного мозга в результате продолжающейся микротравматизации.
В позднем периоде травматической болезни спинного мозга выполняют ортопедические операции на конечностях, помогающие больным в реабилитации (устранение деформаций, мобилизация или, наоборот, стабилизация конечностей, увеличение захвата кистей, удлинение или транспозиция мышц и сухожилий и др.).
Проводят также операции, уменьшающие спастический и болевой синдромы.
Послеоперационное лечение складывается из общей медикаментозной и локальной лекарственной терапии,электростимуляции, физио- и кинезотерапии, массажа, лечебной физкультуры и лечения осложнений. Основная задача реабилитационного периода - обучение пациентов навыкам,позволяющим им самостоятельно двигаться, обслуживать себя, а также, по возможности, работать.
Дата: 2018-12-21, просмотров: 521.