МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
 |
РОССИЙСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ
УНИВЕРСИТЕТ
НЕВРОПАТИЯ СЕДАЛИЩНОГО НЕРВА
СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ
Методические рекомендации
Москва 2002г
.
Методические рекомендации составили на кафедре неврологии и нейрохирургии факультета усовершенствования врачей Российского государственного медицинского факультета: зав кафедрой профессор А.И.Федин; доцент А.В. Гайкин; ассистент Н.Ю. Ермошкина; аспирант И.А. Корольков; невролог М..А. Солдатов.
Рецензент –
НЕВРОПАТИЯ СЕДАЛИЩНОГО НЕРВА
СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ
Под редакцией профессора Федина А.И.
Методические рекомендации предназначены для неврологов, ортопедов, мануальных терапевтов, рефлексотерапевтов, физиотерапевтов и врачей лечебной гимнастики.
Утверждаю:
Ректор РГМУ
академик РАМН
профессор
В.И. .Ярыгин
___ _______ 2002г
НЕВРОПАТИЯ СЕДАЛИЩНОГО НЕРВА
СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ
Методические рекомендации
Москва 2002г.
Методические рекомендации посвящены актуальной теме в практической неврологии и мануальной терапии. Известно, что рефлекторная мышечно-компрессионная тазовая невропатия седалищного нерва приносит больным большие моральные и физические страдания. В это время практические врачи зачестую жалобы больных связывают с дегенеративными изменениями в поясничном отделе позвоночника, вследствии чего лечение оказывается малоэффективным.
В настоящем методическом пособии приведена методика неврологического и мануального обследования невропатии седалищного нерва и синдрома грушевидной мышцы. Приведена методика мануального лечения и аутомобилизации, оказывающая значительный эффект в отношении устранения проявлений рефлекторной мышечно-компрессионной тазовой невропатии седалищного нерва.
Применение комплексного лечения включающего мануальную терапию при данной патологии используется на кафедре неврологии и нейрохирургии ФУВ РГМУ в течение 15 лет.
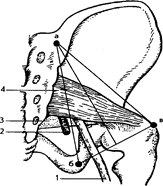
ТОПОГРАФИЯ ГРУШЕВИДНОЙ МЫШЦЫ.
Грушевидная мышца (m.piriformis) относится к группе внутренних мышц таза. Она имеет форму плоского равнобедренного треугольника, основание которого берет начало от передней тазовой поверхности крестцовой кости, расположено латеральнее крестцовых отверстий между II и IV крестцовыми тазовыми отверстиями (foramina sacralis pelvina) . Конвергируя, мышечные пучки направляются кнаружи и выходят через большое седалищное отверстие. (foramen ishiadicum major) Проходя по задней поверхности тазобедренного сустава и переходя в узкое, короткое сухожилие, грушевидная мышца прикрепляется к вершине большого вертела бедренной кости, образуя у места прикрепления слизистую сумку грушевидной мышцы.
Проходя через большое седалищное отверстие, мышца полностью его не заполняет, оставляя по верхнему и нижнему краям небольшие щели, через которые проходят сосуды и нервы. Щель, расположенная по верхнему краю грушевидной мышцы называется надгрушевидным промежутком, а щель, расположенная под нижним краем – называется подгрушевидным промежутком.
Иннервация грушевидной мышцы:
Осуществляется мышечнымы ветвями крестцового сплетения (rr. Muscularis plexus sacralis SI-SII-SIII)
Кровоснабжение :
Осуществляется через верхнюю и нижнюю ягодичные артерии.
(aa. gluteae superior et inferior)
| ||||
| ||||
Функции:
· Основная функция грушевидной мышцы – отведение бедра.
· Но так как равнодействующая сил этой мышцы проходит сзади вертикальной оси тазобедренного сустава, то она принимает также участие в супинации бедра.
· При фиксированной ноге может наклонять таз в свою сторону и кпереди.
Чтобы понять, что происходит при нарушении функции грушевидной мышцы, необходимо знать не только топографическую анатомию самой мышцы, но и расположение окружающих ее систем.
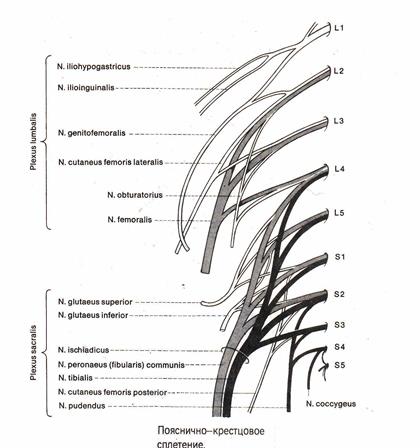
КРЕСТЦОВОЕ СПЛЕТЕНИЕ:
Крестцовое сплетение (plexus sacralis) формируется передними ветвями (rami ventrles) следующих спинномозговых нервов:
· Нижней частью L4,S1,S2,S3
· Верхней частью S4
Передние ветви, соединяются между собой, образуя четыре петли, которые вверху через L4 – связаны с поясничным сплетением, а внизу посредством S4 – с копчиковым сплетением.
КОПЧИКОВОЕ СПЛЕТЕНИЕ:
Копчиковое сплетение (plexus coccygeus) образуется передними ветвями V крестцового и копчикового нервов. Нижняя часть корешка L4, которая связывает поясничное сплетение с крестцовым, называется пояснично-крестцовым стволом ( truncus lumbosacralis ).
Крестцовое сплетение находится в полости таза на передней поверхности грушевидной мышцы. По своей форме сплетение похоже на треугольную пластинку, где основание треугольника обращено медиально, т.е. к тазовым крестцовым отверстиям (foramina sacralia pelvina). Через вышеупомянутые отверстия выходят передние ветви крестцовых спинномозговых нервов, формирующих сплетение. Своей вершиной «треугольная пластинка» сплетения направлена латерально – в сторону подгрушевидного отверстия, через которое выходит из полости таза основная часть ветвей крестцового сплетения.
 |
| Крестцовое сплетение L5-S1 | |||
| Функция | Мышцы | Нервы | |
| Отведение и внутренняя ротация бедра Сгибание ноги в тазобедренном суставе, отведение и внутренняя ротация Наружная ротация бедра и отведение | Средняя и малая ягодичные мышцы Напрягатель широкой фасции Грушевидная мышца | Верхний ягодичный нерв L4-S1 L4-L5 L5-S1 | |
|
Разгибание бедра в тазобедренном суставе Наружная ротация бедра |
Большая ягодичная мышца Внутренняя запирательная мышца Бизнецовые мышцы Квадратная мышца бедра | Нижний ягодичный нерв L4-S2 L5-S1 L4-S1 L4-S1 | |
| Сгибание голени | Двуглавая мышца бедра Полусухожильная мышца Полуперепончатая мышца | Седалищный нерв L4-S2 L4-S1 L4-S1 | |
|
Тыльное сгибание и супинация стопы Разгибание пальцев и стопы Разгибание II-V пальцев Разгибание I пальца Разгибание I пальца
|
Передняя больше-берцовая мышца Длинный разгибатель пальцев Короткий разгибатель пальцев Длинный разгибатель большого пальца Короткий разгибатель большого пальца
| Глубокий малоберцовый нерв L4--L5 L4--S1 L4--S1 L4--S1 L4--S1
| |
| Приподнимание и пронация наружного края стопы | Малоберцовые мышцы | Поверхностный малоберцовый нерв L5-S1 | |
|
Подошвенное сгибание стопы при супинации
Супинация и подошвенное сгибание стопы |
Икроножная мышца Трехглавая мышца голени Камбаловидная мышца Задняя большеберцовая мышца | Большеберцовый нерв L5-S2
L4-L5 | |
| Сгибание дистальных фаланг II-V пальцев (подошвенное сгибание стопы при супинации) Сгибание дистальной фаланги I пальца Сгибание средних фаланг II-V пальцев Разведение, сведение и сгибание проксимальных фаланг пальцев | Длинный сгибатель пальцев' Длинный сгибатель 1 пальца Короткий сгибатель пальцев Подошвенные мышцы стопы | Большеберцовый нерв L5-S2 L5-S2 S1-S3 S1-S3 | |
|
Сжимание сфинктеров мочевого пузыря и прямой кишки |
Мышцы промежности и сфинктеры | Половой нерв S2-S4 | |
Крестцовое сплетение имеет короткие и длинные ветви.
Короткие ветви:
1. Внутренний запирательный нерв
2. Грушевидный нерв.
3. Нерв квадратной мышцы бедра.
Эти нервы иннервируют одноименные мышцы.
К коротким ветвям также относятся:
1. Верхний ягодичный нерв – это единственная ветвь крестцового сплетения, которая выходит из полости таза через надгрушевидное отверстие (foramen suprapiriforme). Она проходит вместе с одноименной артерией и иннервирует среднюю и малую ягодичные мышцы, а также мышцу, напрягающую широкую фасцию бедра.
2. Нижний ягодичный нерв - выходит из полости таза через подгрушевидное отверстие (foramen infrapiriforme) также с одноименной артерией и иннервирует большую ягодичную мышцу.
3. Половой [срамной по BNA] нерв выходит через подгрушевидное отверстие вместе с внутренней половой [срамной] артерией, у самого его медиального края, далее огибает сзади седалищную ость и через малое седалищное отверстие проходит в седалищно-прямокишечную ямку. Проходит по ее латеральной стенке и отдает свои веточки к мышцам и кожным покровам органов расположенных в области промежности.
Половой нерв имеет многочисленные связи с вегетативными сплетениями таза, которые иннервируют органы малого таза.
ДЛИННЫЕ ВЕТВИ КРЕСТЦОВОГО СПЛЕТЕНИЯ
1. Задний кожный нерв бедра - выходит из полости таза через подгрушевидное отверстие, иннервирует кожу задней и внутренней поверхностей бедра, кожу ягодичной области, а также кожу промежности и наружных половых органов.
2. Седалищный нерв – самый толстый нерв в теле человека. Выходит из полости таза через подгрушевидное отверстие, латеральнее всех нервов и сосудов.
Седалищный нерв может делиться на две свои конечные ветви:
· Большеберцовый нерв (n.tibialis)
· Общий малоберцовый нерв (n.peroneus communis)
Обычно деление седалищного нерва на две конечные ветви происходит в верхнем углу подколенной ямки.
Следует отметить, субэпиневрально седалищный нерв делится уже в полости таза и две порции седалищного нерва лежат в общем соединительно – тканном влагалище уже с самого начала образования нерва.
Однако, седалищный нерв может делиться на две свои конечные ветви на разных уровнях и даже выходить из полости малого таза двумя ветвями и через разные отверстия.
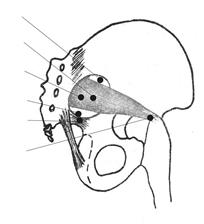
Варианты выхода седалищного нерва из полости таза:
|
|
|
|
|
|
1. Нерв выходит из полости таза через надгрушевидное отверстие,
2. Нерв проходит через толщу грушевидной мышцы.
3. Нерв выходит двумя порциями через подгрушевидное отверстия и толщу грушевидной мышцы.
4. Нерв выходит двумя порциями через надгрушевидное отверстия и толщу грушевидной мышцы.
Седалищный нерв иннервирует мышцы задней поверхности бедра. От его большеберцовой ветви получают иннервацию:
· Полусухожильная мышца
· Полуперепончатая мышца
· Большая приводящая мышца (вместе с n.obturatorius)
· Длинная головка бицепса бедра
(Короткая головка бицепса бедра иннервируется за счет ветвей малоберцовой части седалищного нерва).
Кроме того седалищный нерв отдает ветви к:
· M.quadratus femoris.
· Mm. gemelli superior et inferior.
· M. obturatorius internus.
· К капсуле тазобедренного сустава.
· К капсуле коленного сустава
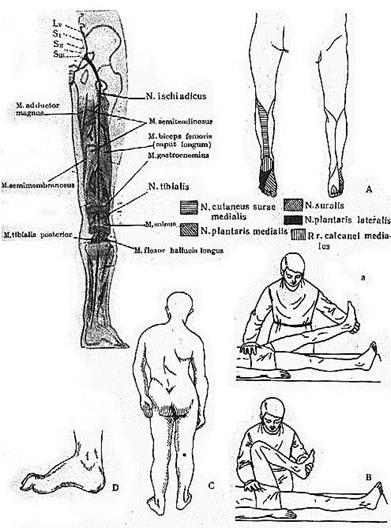
Большеберцовый нерв [n.tibialis]
Сохраняет направление седалищного нерва, в подколенной ямке проходит от ее верхнего угла к нижнему и далее в голгно-подколенный канал. Конечными ветвями большеберцового нерва являются:
· Медиальный подошвенный нерв.
· Латеральный подошвенный нерв
Большеберцовый нерв иннервирует:
· Все мышцы задней поверхности голени
· Коленный и голеностопный суставы
· Кожу заднемедиальной поверхности голени, захватывая область пятки.
Медиальный кожный нерв (иннервирующий заднемедиальную поверхность голени) соединяется аналогичным нервом из системы малоберцового нерва. Они образуют икроножный нерв [n.suralis] .
Общий малоберцовый нерв [n.peroneus communis].
Отходит от седалищного нерва в верхнем углу подколенной ямки, сразу направляется по латеральной стороне и проходит вдоль сухожилия двуглавой мышцы по направлению к головке малоберцовой кости. Конечными ветвями общего малоберцового нерва являются:
· Поверхностный малоберцовый нерв
· Глубокий малоберцовый нерв
Ветви этих нервов иннервируют кожу и мышцы голени и стопы.
В зависимости от уровня поражения седалищного нерва возможны следующие варианты клинических проявлений:
Поражение в области таза или выше ягодичной складки:
a) Снижение и выпадение функции n.peroneus и n.tibialis communis, паралич стопы и пальцев, утрата ахиллова и подошвенного рефлексов, гипестезия (анестезия) голени и стопы (кроме зоны иннервации n.sapheni)
b) Снижение или выпадение функции m.biceps femoris, полуперепончатой и полусухожильной мышц –ведущих к нарушению функции сгибания голени.
c) Снижение или выпадение функции заднего кожного нерва бедра ведущая к гипестезии (анестезии) по задней поверхности бедра.
d) Затруднение при наружной ротации бедра.
e) Наличие положительных симптомов Лассега, Бонне.
Наличие вазомоторных и трофических расстройств (гипо-, гипергидроз, образование трофических язв в области пятки и наружного края стопы, изменение роста ногтей, гипо- и гипертрихоз)
| ПРИЧИНЫ | · Бег, футбол, теннис (занятия спортом) · Ранение кости (проникающие) Сопровождающиеся интенсивными болями, и резко выраженные вегето-трофическими нарушениями. · Вторичная контрактура – стопа в положении экстензии (pes calcaneus или pes valgus ) Медиальный торзальный тоннельный синдром: · Чаще сдавливается в области медиальной лодыжки – с-м тарзального канала – между медиальной лодыжкой и ахилловым сухожилием | |||
| СИМПТОМЫ ПОРАЖЕНИЯ | 1. Невозможно сгибание стопы и пальцев в сторону подошвы. 2. Стопа повернута кнаружи – поворот стопы кнутри невозможен 3. Больной не может стоять на носке этой ноги 4. Атрофия мышцы задней группы голени (m.triceps surae) и подошвы (углубленный свод, выступающая пятка, «когтистое» положение пальцев pes calcaneus 5. Гипестезия подошвы и задней поверхности голени + в области I пальца. 6. При поражении на уровне голеностопного сустава и ниже – чувствительные расстройства локализуются только на подошве | |||
| ЧУВСТВИТЕЛЬНАЯ ПОРЦИЯ | 1. Задняя поверхность голени (n.cutaneus surae medialis) – отходит в дистальной части подколенной ямки 2. Подошва и подошвенная поверхность пальцев (nn.phlantares laterales et mediales) отходят чуть выше внутренней лодыжки 3. Наружный край стопы (n.suralis) в месте с (n.cutanus surae medialis от n.peroneus) – соединяется на границе средней и нижней трети голени | |||
| ДВИГАТЕЛЬНАЯ ПОРЦИЯ | 1. Сгибание стопы m.triceps surae и 2 головки m.gastrocnemii 2. Сгибатели пальцев mm.flexores digitorum 3. Мышца поворачивающая стопу кнутри m.tibialis posterior | |||
| НЕРВ |
N.tibialis (Смешанный) LIV-SIII В функциональном отношении – антагонист малоберцового нерва | |||
|
СИМПТОМЫ ПОРАЖЕНИЯ | · Затруднение отведения бедра. · 2х стороннее поражение – валкая «утиная» походка | · Слабость отведения бедра кзади · Нарушение движений туловища | · Боли. · Парестезии. · Расстройства чувствительности преимущественно в коже заднейповерхности бедра. | |
|
ФУНКЦИЯ | Отведение бедра кнаружи | 1)Разгибание (отведение) бедра кзади 2) При стоянии в согнутом вперед положении – выпрямление туловища | Кожа нижней поверхности ягодиц, частично промежности, задней поверхности бедра | |
|
ДВИГАТЕЛЬНАЯ ПОРЦИЯ | mm.glutei medii et minimi m.tensor fasciae latae | m.gluteus maximus | ||
|
НЕРВ | N.gluteus superior (Верхний ягодичный нерв) Двигательный LIV, LV, SI | N.gluteus inferior (Нижний ягодичный нерв) LV, SI, SII Двигательный | N.cutaneus femoris posterior Чувствительный SI, SII, SIII | |
Поражение седалищного нерва: На уровне подгрушевидного отверстия – может проходить по двум вариантам:
1. Поражение ствола самого седалищного нерва.
2. С-м грушевидной мышцы
При компрессии самого седалищного нерва и идущих рядом сосудов мы наблюдаем следующие клинические проявления: ощущение постоянной «тяжести» в ноге, боли носят «тупой», «мозжащий» характер. При кашле и чихании усиление болей не наблюдается. Отсутствует атрофия ягодичной мускулатуры. Зона гипестезии не распространяется выше коленного сустава.
Синдром грушевидной мышцы
Указанный синдром встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом.
Когда имеется картина пояснично-крестцового радикулита, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе.
Регистрируется синдром грушевидной мышцы и в гинекологической практике.
При синдроме грушевидной мышцы возможно:
1) Сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой.
2) Сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва).
Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка.
Для распознования указанного синдрома применяют следующие мануальные тесты:
1. Наличие болезненности при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы.)
2. Болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения – прекция места прикрепления грушевидной мышцы.
3. Пассивное приведение бедра с одновременной ротацией его внутрь (С-м Бобровниковой-Бонне; С-М Бонне). Этот синдром возникает вследствие натяжения патологически напряженной грушевидной мышцы и увеличения степени компрессии седалищного нерва между нею и крестцово-остистой связкой.
4. Тест на исследование крестцово-остистой связки: При этом тесте одновременно диагностируется состояние крестцово-остистой и подвздошно-крестцовой связок. Исследование проводится следующим образом: Пациент лежит на спине. Нога с исследуемой стороны согнута в тазобедренном суставе под углом 900 и максимально согнута в коленном суставе. Врач приводит ногу к противоположному плечу. При этом возникает напряжение и натяжение связок, и при наличии изменения связок – боль в области крестца.
5. При поколачивании по ягодице (с больной стороны) возникает боль по задней поверхности бедра..
6. С-м Гроссмана. При ударе молоточком или сложенными пальцами по нижне-поясничным или верхне-крестцовым остистым отросткам – происходит сокращение ягодичных мышц.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Значительное уменьшение или исчезновение болей по ходу седалищного нерва является динамическим тестом показывающим, что боли обусловлены компрессионным воздействием спазмированной мышцы.
Поражение седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или поражение седалищного нерва в полости малого таза при различных его вариантах развития.
Для таких поражений характерно:
1. Нарушение сгибания ноги в коленном суставе (парез полусухожильной, полуперепончатой и двуглавой мышц бедра)
2. Специфическая походка – выпрямленная нога выносится при ходьбе вперед (вседствие преобладания тонуса мышцы – антагониста четырехглавой мышцы бедра)
3. Выпрямление ноги в коленном суставе – сокращение антагониста (четырехглавая мышца бедра)
4. Отсутствие активных движений в стопе и пальцах в результате их пареза.
5. Атрофия парализованных мышц, часто маскирует пастозность конечности.
6. Гипестезия по задне-наружной поверхности голени, тылу стопы, подошве и пальцам.
7. Нарушение мышечно-суставной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы.
8. Отсутствие вибрационной чувствительности в области наружной лодыжки
9. Болезненность по ходу седалищного нерва – в точках Валле и Гара.
10. Положительный с-м Ласега.
11. Снижение или исчезновение ахиллова и подошвенного рефлексов
 |
|
1. Наличие болей «жгучего» характера, усиливающихся при опускании ноги. Могут быть вызваны при легком прикосновении.
2. Вазомоторные и трофические расстройства: увеличение кожной температуры на пораженной ноге, в дальнейшем голень и стопа становятся холодными и цианотичными. Часто на подошве обнаруживается гипергидроз или агидроз, гипотрихоз, гиперкератоз. Может быть изменение цвета и формы ногтей, Трофические нарушения на пятке, тыльной поверхности пальцев , наружном крае стопы
3. Снижение силы и атрофия мышцы стопы и голени. Больной не может встать на носки или на пятки.
Для определения начального поражения седалищного нерва
можно использовать тест для определения силы полусухожильной , полуперепончатой и двуглавой мышцы бедра
Пациент находится в положении лежа на животе. Исследуемая нога должна быть согнета под углом 150 - 1600 в коленном суставе, одновременно ротируя голень вовнутрь. Врач оказывает сопротивление указанному движению одновременно пальпируя выше указанные мышцы.
Функция мышц в норме – сгибание ноги в коленном суставе с небольшой ротацией во внутрь.
СИНДРОМ СЕДАЛИЩНОГО НЕРВА
(ишемически-компрессионная невропатия седалищного нерва)
Синдром седалищного нерва [n. ischiadicus, образуется из LIV-SIII-спинномозговых корешков и является длинной ветвью крестцового сплетения, иннервирует сгибатели голени, стопы и пальцев, кожу стопы и большей части голени, кроме внутренней ее поверхности, а также сумки всех суставов нижней конечности, включая тазобедренный сустав] обусловлен высотой (уровнем) и степенью (полная, неполная, начальная) поражения.
|
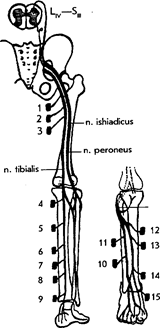
В зависимости от уровня (высоты) поражения возможны следующие варианты синдрома седалищного нерва:
I. Вариант очень высокого уровня поражения (в тазу или выше ягодичной складки) характеризуется:
— выпадением функций n. tibialis communis и n. peroneus — паралич стопы и пальцев, утрата ахиллова и подошвенного рефлексов, анестезия (гипестезия) почти всей голени и стопы, кроме зоны n. sapheni;
— выпадение функций m. biceps femoris, m. semitendinosus и m. semimembranosus, обуславливающих возможность сгибания голени;
— выпадением функций n. cutanei femoris posterior — гипестезия (анестезия) по задненаружной поверхности бедра
— невозможностью вращения бедра кнаружи (m. piriformis, m. obturator intemus, m. quadriceps femoris m. m. gemelli);
— наличием положительных симптомов в натяжении (Лассега, Бонне);
— наличием вазомоторных и трофических расстройств (гипер-или гипотрихоз, гипо- или гипергидроз, изменение роста ногтей, образование трофических язв в области пятки и наружного края стопы).
II. Вариант синдрома седалищного нерва при поражении последнего на уровне подгрушевидного отверстия — foramen intrapiriforme [син.: синдром грушевидной мышцы] складывается из двух групп симптомов — симптомов поражения самой грушевидной мышцы и симптомов седалищного нерва.
К первой группе симптомов относят:
— болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления грушевидной мышцы к капсуле этого сочленения);
— болезненность при пальпации в нижней части крестцово-подвздошного сочленения;
— симптом Бонне (пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже — в зоне иннервации седалищного нерва);
— болезненность при пальпации ягодицы в точке выхода седалищного нерва из-под грушевидной мышцы.
Ко второй группе симптомов относятся
симптомы сдавления седалищного нерва и сосудов. Болезненные ощущения при компрессии седалищного нерва имеют такие особенности: ощущения постоянной «тяжести» в ноге, «тупой», «мозжащий» характер боли, отсутствие усиления болей при кашле и чихании, зона гипестезии не поднимается выше коленного сустава, отсутствие атрофии ягодичной мускулатуры.
III. Вариант синдрома седалищного нерва при поражении последнего на уровне бедра (ниже выхода из малого таза) и до уровня деления на мало- и большеберцовый нервы характеризуется:
— нарушением сгибания ноги в коленном суставе (в результате пареза m. semitendinosus, т. semimembranosus и т. biceps femoris);
— нога разогнута в коленном суставе вследствие сокращения мышцы-антагониста (m. quadriceps femoris);
— специфической походкой — выпрямленная нога вследствие преобладания тонуса мышцы-антагониста (четырехглавая мышца) выносится при ходьбе вперед наподобие ходули;
— отсуствием активных движений в стопе и пальцах, которые умеренно отвисают;
— присоединяющейся через 2—3 недели атрофией парализованных мышц, часто маскирующей пастозность ноги;
— гипестезией (анестезия) по задне-наружной поверхности голени, тылу стопы, подошве и пальцам;
— нарушением суставно-мышечной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы;
— отсутствием вибрационной чувствительности на наружной лодыжке;
— болезненностью по ходу седалищного нерва — в точках Балле и Гара;
— положительным симптомом Ласега;
— исчезновением ахиллова и подошвенного рефлексов. Синдром неполного повреждения седалищного нерва характеризуется:
— наличием болей каузалгического характера (имеют «жгучий» характер, усиливаются при опускании ноги, провоцируются легким прикосновением);
— резкими вазомоторными и трофическими расстройствами (первые 2—3 недели кожная температура на больной ноге на 3—5 °С выше — «горячая кожа» — чем на здоровой, в дальнейшем голень и стопа становятся холодными и цианотичными (что объективно и рано выявляется при тепловизионном исследовании конечностей); часто на подошвенной поверхности обнаруживается гипергидроз или ангидроз, гипотрихоз, гиперкератоз, изменения формы, цвета и темпа роста ногтей; иногда возникают трофические язвы на пятке, наружном крае стопы, тыльной поверхности пальцев; на рентгенограмме выявляется остеопороз и декальцификация костей стопы;
— снижением силы и атрофией мышц стопы (больной не может встать на носки и пятки, поднять пятку, опираясь на носок).
Синдром начального поражения седалищного нерва может быть установлен путем использования тестов для определения силы m. semitendinosus, m. semimembranosus и m. biceps femoris:
— обследуемому, находящемуся в положении лежа на животе, предлагают согнуть ногу под углом 150°—160° в коленном суставе, ротируя голень вовнутрь. Обследующий оказывает сопротивление указанному движению и пальпирует напряженные m. semitendinosus и m. semimembranosus (в норме эти мышцы сгибают ногу в коленном суставе, несколько ротируя голень вовнутрь);
— обследуемому, находящемуся в положении лежа на спине с согнутой в коленном и тазобедренном суставах ногой, предлагают согнуть ногу в коленном суставе под более острым углом. Обследующий оказывает сопротивление этому движению (тест для определения силы m. biceps femoris);
— обследуемому, находящемуся в положении лежа на животе, предлагают согнуть ногу в коленном суставе, несколько ротируя ее кнаружи. Обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу и ее сухожилие (тест для определения силы).
По степени уменьшения объема и силы указанных мышц, сравнивая их с этими показателями другой конечности, судят о возможности начального поражения седалищного нерва, иннер-вирующего указанные мышцы.
Синдром седалищного нерва появляется чаще всего в результате страдания этого нерва по механизму туннельного синдрома при вовлечении в патологический процесс грушевидной мышцы. Ствол седалищного нерва может поражаться при ранениях, переломах костей таза, при воспалительных и онкологических заболеваниях малого таза, при поражениях и заболеваниях ягодичной области, крестцово-подвздошного сочленения и тазобедренного сустава.
Топический дифференциальный диагноз синдрома седалищного нерва приходится часто проводить с дискогенным компрессионным радикулитом LV—SII
Грушевидной мышцы.
Аутомобилизацию пациент проводит в положении лежа на животе, нога со стороны спазмированной мышцы согнута в коленном суставе по углом 900. Голень несколько отклонена к наружи (внутренняя ротация бедра). Одновременно пациент самостоятельно оказывает сопротивление ладонной поверхностью кисти, препятствуя внешней ротации бедра. Во время проведения внешней ротации бедра больной задерживает дыхание и производит движение глазных яблок вверх. После задержки дыхания (5-7 секунд) больной расслабляется и во время выдоха производит внутреннюю ротацию бедра пораженной ноги, одновременно оказывая давление на медиальную лодыжку, тем самым стараясь увеличить амплитуду (угол) внутренней ротации.
Аутомобилизация повторяется 3-5 раз с постепенным увеличением объема движения.
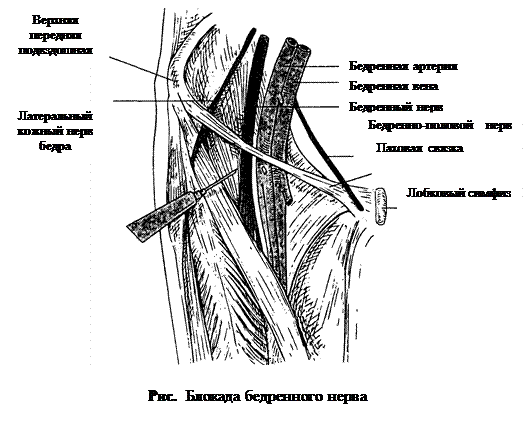
Блокада бедренного нерва
А. Показания. Блокаду бедренного нерва выполняют как составную часть регионарной анестезии для обеспечения хирургических вмешательств на ноге. Аналгетический эффект блокады бедренного нерва при переломе бедренной кости делает возможным транспортировку и установку скобы для вытяжения. Еще одна область применения — аналгезия после операций в области коленного сустава.
Б. Анатомия. Бедренный нерв берет начало от L2-L4 и формируется в толще большой поясничной мышцы. Проходя под подвздошной фасцией, он иннервирует подвздошную мышцу, после чего выходит на бедро через мышечную лакуну. На уровне паховой связки нерв расположен латерально от бедренной артерии. Дистальнее паховой связки нерв отдает мышечные ветви к четырехглавой мышце бедра, портняжной и гребенчатой мышцам, а также чувствительные ветви к коже медиальной и передней поверхности бедра. Дистальнее паховой связки бедренный нерв разделяется на множественные конечные ветви. Фасциальный футляр вокруг нерва формируется сразу при выходе его из поясничной мышцы и продолжается до уровня чуть ниже паховой связки. Эта анатомическая особенность объясняет проксимальное распространение анестетика при дистальном введении, что позволяет блокировать и другие ветви поясничного сплетения, например запирательный нерв и латеральный кожный нерв бедра (см. далее).
В. Методика выполнения блокады. Больной должен находиться в положении на спине (рис.). Определяют пульсацию на бедренной артерии ниже паховой связки, иглу вводят на 1 см латеральнее этой точки. Используют иглу с затупленными краями среза длиной 2,5 см Через иглу хорошо ощущается прокол фасции, сразу после этого возникают парестезии либо индуцированная двигательная реакция (сокращение четырехглавой мышцы бедра). Вводят 20 мл раствора анестетика. Если необходима блокада одновременно бедренного, запирательного и латерального кожного нерва бедра, то дистальнее места инъекции прижимают мягкие ткани и вводят не менее 40 мл раствора анестетика. Это футлярная периваскулярная блокада "три из одного", предложенная Уинни.
Г. Осложнения. При дистальной инъекции блокада может не распространиться на проксимальные ветви. Существует риск внутривенной инъекции, особенно если аспирационная проба выполнялась не очень тщательно. Возможна и интраневральная инъекция, но ее вероятность ниже, чем при других блокадах, из-за рассыпного типа ветвления нерва.
Блокада седалищного нерва
А. Показания. Седалищный нерв следует блокировать при всех операциях на нижней конечности. Если хирургическое вмешательство на нижней конечности не требует применения пневматического турникета и проходит вне зоны иннервации бедренного нерва, то блокада седалищного нерва обеспечивает полноценную анестезию. Блокаду седалищного нерва можно проводить на уровне тазобедренного сустава, подколенной ямки и голеностопного сустава (терминальные ветви).
Б. Анатомия. Седалищный нерв образуется при слиянии ветвей спинномозговых нервов L4-S3 на уровне верхнего края входа в таз. Из полости таза в ягодичную область седалищный нерв выходит через подгрушевидное отверстие. Нерв проходит в дистальном направлении мимо нескольких постоянных анатомических ориентиров. Так, если нога находится в нейтральном положении, то нерв лежит сразу сзади от верхних отделов малого вертела бедренной кости (рис.). Малый вертел бедренной кости — анатомический ориентир для блокады седалищного нерва из переднего доступа. В положении больного на боку с согнутым бедром нерв расположен посредине между наиболее выступающей частью большого вертела и задней верхней подвздошной остью. Уровень деления седалищного нерва на большеберцовый и общий малоберцовый нервы очень варьирует, что является доводом в пользу наиболее проксимального выполнения блокады. -
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
 |
РОССИЙСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ
УНИВЕРСИТЕТ
НЕВРОПАТИЯ СЕДАЛИЩНОГО НЕРВА
СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ
Методические рекомендации
Москва 2002г
.
Методические рекомендации составили на кафедре неврологии и нейрохирургии факультета усовершенствования врачей Российского государственного медицинского факультета: зав кафедрой профессор А.И.Федин; доцент А.В. Гайкин; ассистент Н.Ю. Ермошкина; аспирант И.А. Корольков; невролог М..А. Солдатов.
Рецензент –
НЕВРОПАТИЯ СЕДАЛИЩНОГО НЕРВА
СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ
Под редакцией профессора Федина А.И.
Методические рекомендации предназначены для неврологов, ортопедов, мануальных терапевтов, рефлексотерапевтов, физиотерапевтов и врачей лечебной гимнастики.
Утверждаю:
Ректор РГМУ
академик РАМН
профессор
В.И. .Ярыгин
___ _______ 2002г
Дата: 2018-12-21, просмотров: 476.