1. Иммобилизация осуществляется как можно раньше после травмы.
2. Перед наложением шины производится обезболивание (введение анальгетиков, новокаиновые блокады).
3. Осуществляется обездвиживание, не менее двух смежных суставов, прилегающих к поврежденному сегменту конечности (при переломах бедра и плеча обездвиживаются три сустава).
4. При грубой деформации конечности, в результате переломов костей, для предупреждения сдавливания магистральных сосудов и нервов - конечности придается правильное положение.
5. Фиксация поврежденной конечности осуществляется в средне физиологическом положении (при котором достигается равновесие мышц сгибателей и разгибателей).
Это обеспечивает минимальную подвижность костных отломков, и иммобилизируемые сегменты конечности находятся в удобном для раненого положении.
6. Обязательна защита костных выступов от травматизации шиной: шины должны накладываться на обмундирование, обувь.
Дополнительно используются ватно-марлевые прокладки.
7. При наложенном жгуте прибинтовывание шины осуществляется таким образом, чтобы оставить жгут заметным и доступным для дополнительного затягивания или расслабления.
8. В холодное время года конечности после иммобилизации необходимо дополнительно утеплять.
Для иммобилизации верхней конечности используются лестничные и фанерные шины, косынки.
При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяется лестничная шина, которая накладывается от кончиков пальцев до противоположного плечевого сустава.
Поврежденная верхняя конечность приводится к туловищу, в подмышечной впадине - ватно-марлевый валик, локтевой сустав согнут под углом 90?, предплечье - в среднем положении
между супинацией и пронацией, кисть - в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в кисть раненого.
Концы лестничной шины связываются между собой, и верхняя конечность дополнительно фиксируется косынкой (рис. 23.12).
Поврежденное предплечье и лучезапястный сустав иммобилизируются лестничной шиной от кончиков пальцев до верхней трети плеча.
При повреждении кисти используется фанерная шина до локтевого сустава. В этих случаях верхняя конечность подвешивается на бинте или ремне.
Транспортная иммобилизация нижней конечности осуществляется с помощью лестничных, фанерных шин или шин Дитерихса.
При повреждениях тазобедренного сустава, бедренной кости и коленного сустава применяется шина Дитерихса (рис. 23.13) или 4 лестничные шины. Одна фиксируется по задней поверхности, от пальцев до середины спины, другая по передней поверхности от голеностопного сустава до пупка, еще одна по наружной поверхности и последняя – по внутренней.
Шина, которая расположена по задней поверхности, моделируется путем сгибания ее в области голеностопного сустава под углом 90?, в области коленного сустава - 160?.
Различаются огнестрельные (пулевые, осколочные ранения и МВР) и неогнестрельные травмы кровеносных сосудов (неогнестрельные ранения и закрытые повреждения). При огнестрельных ранениях сосудов в половине случаев встречается одновременное повреждение артерий и вен.
В зависимости от характера повреждения сосудистой стенки выделяются разрушение участка (дефект) сосуда, полный и неполный перерыв, боковое ранение (одной стенки или сквозное до половины окружности сосуда), ушиб и сдавливание (рис. 23.16).
Ушиб сосуда возникает при непрямом механизме повреждения (закрытая травма, боковой удар РС) и проявляется в виде травматического спазма и субадвентициального разрыва.
Сдавление сосуда, как правило, вызывается костными отломками или напряженной внутритканевой гематомой.
Все формы ушиба и сдавливание сосуда в свою очередь могут приводить к полному или неполному тромбозу его просвета.
Ранения кровеносных сосудов сопровождаются рядом общих и местных нарушений функций организма.
Общие нарушения обусловлены острой кровопотерей, признаками которой являются слабость, сухость во рту, головокружение, бледность, слабый и частый пульс, снижение АД.
Кровотечение к моменту осмотра раненого врачом, как правило, уже остановлено тем или иным способом либо остановилось самостоятельно. Степень тяжести кровопотери определяется интенсивностью кровотечения, а также характером ранения.
Кровопотеря менее значительна при полных перерывах артерий (концы сосуда сокращаются, вызывая спонтанную остановку кровотечения), при узких отверстиях раневых каналов в окружающих тканях (излившаяся кровь сдавливает сосуд за счет образования напряженной гематомы).
•К местным симптомам повреждения сосудов относятся: локализация раневого канала в проекции магистрального сосуда; •наличие напряженной субфасциальной гематомы в окружности раны; •пульсация гематомы и выслушивание патологических шумов над ней при аускультации;
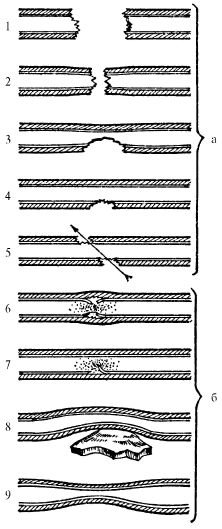
Рис. 23.16. Виды повреждений сосудистой стенки:
1 - разрушение участка (дефект) сосуда;
2 - полный перерыв;
3 - неполный перерыв;
4 - боковое ранение (одной стенки);
5 - боковое сквозное ранение;
6 - ушиб (субадвентиционный разрав);
7 - ушиб (отрыв участка интимы);
8 - сдавливание;
9 - травматический спазм
• признаки острой ишемии (бледность и похолодание кожи дистальных отделов поврежденной конечности, ослабление или отсутствие периферической пульсации, нарушения чувствительности и подвижности конечности).
В совокупности, перечисленные общие и местные признаки встречаются у 85% раненых с повреждением сосудов, при этом постановка диагноза сосудистой травмы трудностей не вызывает.
В то же время, у остальных 15% раненых повреждения сосудов могут легко быть просмотрены из-за отсутствия наружного кровотечения (в случае закрытой травмы сосудов) и признаков острой ишемии (при хорошем коллатеральном кровотоке), при наличии тяжелых сочетанных повреждений и др.
Уточнить диагноз повреждения сосуда можно с помощью ультразвуковой доплерографии и рентгенконтрастной ангиографии.
В неясных случаях предпринимается оперативная ревизия области предполагаемого ранения сосуда.
Если «свежее» ранение магистральных сосудов осталось неди-агностированным, могут развиваться отдаленные последствия сосудистой травмы в виде пульсирующей гематомы, вокруг которой постепенно образуется капсула, - с трансформацией гематомы в травматическую (ложную) аневризму.
При тесном соприкосновении места ранения артерии и вены формируются травматические артериовенозные свищи.
Первичное травматическое нарушение магистрального кровотока, перевязка или неудачное восстановление сосуда могут осложняться развитием ишемического некроза конечности или сопровождаются формированием хронической артериальной или венозной недостаточности.
23.2.2. Принципы лечения повреждений сосудов конечностей
При оказании помощи раненым с повреждениями сосудов последовательно решаются следующие основные задачи:
• спасение жизни раненого при кровотечении и кровопотере;
• сохранение жизнеспособности конечности;
• лечение осложнений и последствий повреждений сосудов.
Своевременно и правильно выполненная временная остановка кровотечения вместе с быстрым восполнением кровопотери лежат в основе спасения жизни раненых с сосудистой травмой.
Направления оказания медицинской помощи и лечения раненых с острой кровопотерей рассмотрены в гл. 7.
Возможность сохранения конечности при повреждении сосудов определяется глубиной артериальной ишемии.
Классификация острой ишемии, прогноз и лечебная тактика, при ранении артерий конечностей, по В.А. Корнилову приведены в табл. 23.2.
Наличие достаточного коллатерального кровотока в конечности с поврежденной магистральной артерией проявляется сохранением активных движений, тактильной и болевой чувствительности(компенсированная ишемия).
При компенсированной ишемии угроза развития ишемического некроза отсутствует.
Если завершить операцию перевязкой поврежденной артерии, может развиться хроническая ишемия, устраняемая реконструктивной операцией в отдаленном периоде.
В ситуации, когда уровня сохраненного коллатерального кровотока не хватает для обеспечения жизнедеятельности тканей, уже через 30-40 мин после ранения развивается картина некомпенсированной ишемии (утрата активных движений, тактильной и болевой чувствительности).
Если не восстановить кровоток по магистральной артерии, то через 6-8 ч неизбежно разовьется ишемическая контрактура поперечно - полосатых мышц конечности (необратимая ишемия).
Попытка сохранить конечность восстановлением артерии
Таблица 23.2. Классификация ишемии конечности при ранении артерий, прогнозирование ее исходов и лечебная тактика
| Степень ишемии | Главные клинические признаки | Прогноз | Лечение |
| Компенсированная (за счет коллатералей) | Сохранены активные движения, тактильная и болевая чувствительность | Угрозы гангрены нет | Показаний к срочному восстановлению артерии нет; перевязка сосуда безопасна |
| Некомпенсированная | Утрата активных движений, тактильной и болевой чувствительности | Конечность омертвеет в пределах ближайших 6-8 ч | Показано неотложное восстановление артерии |
| Необратимая | Пассивные движения невозможны - острая ишемическая контрактура конечности | Сохранение конечности невозможно | Показана ампутация; восстановление артерии может привести к гибели раненого от интоксикации |
при необратимой ишемии ведет к смертельно опасному эндотоксикозу за счет вымывания из длительно ишемизированных мышц ионов калия, миоглобина, полипептидов, агрессивных свободных радикалов и др. (феномен ишемии - реперфузии).
Наиболее часто необратимая ишемия, вследствие «анатомической недостаточности» имеющихся коллатералей развивается, при ранениях подколенной артерии (до 80%), общей подвздошной артерии (50%), бедренной артерии в нижней трети (30%), подключичной артерии в начальном отделе (25%).
Ранения других артерий протекают более благоприятно, хотя их повреждения при обширных разрушениях мягких тканей, сопровождающихся нарушением коллатерального кровотока, также могут приводить к гангрене конечности.
23.2.3. Помощь на этапах медицинской эвакуации.
Первая помощь.
Временная остановка наружного кровотечения начинается с пальцевого прижатия кровоточащего сосуда в ране или на протяжении в типичных местах (рис. 23.18, 23.19).
Затем на кровоточащую рану накладывается давящая повязка.
При этом ватно-марлевые подушечки ИПП накладываются на кровоточащую рану в свернутом состоянии в виде пелота.
Поверх, рана туго забинтовывается, перекрещивая бинт (рис. 23.20).
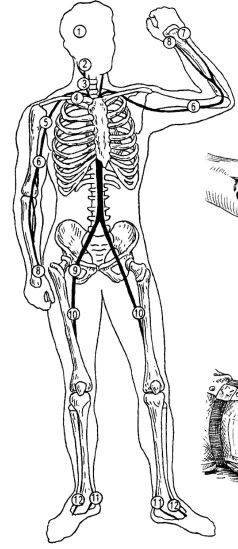
Рис. 23.18.Типичные точки прижатия магистральных артерий: 1 - поверхностная височная артерия; 2 - лицевая артерия; 3 - общая сонная артерия; 4 - подключичная артерия; 5 - подмышечная артерия; 6 - плечевая артерия; 7 - локтевая артерия; 8 - лучевая артерия; 9 - общая бедренная артерия; 10 - поверхностная бедренная артерия; 11- задняя больше - берцовая артерия; 12 - тыльная артерия стопы
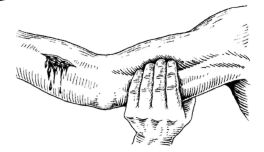
Рис. 23.19.Техника пальцевого прижатия артерии.
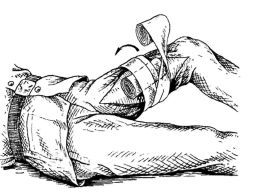
Рис. 23.20.Методика наложения давящей повязки.
Если кровотечение продолжается, накладывается жгут (импровизированный жгут-закрутка или табельный резиновый ленточный жгут).
Правила наложения кровоостанавливающего жгута:
• жгут накладывается выше раны и как можно ближе к ней, чтобы ограничить участок обескровливания конечности;
• наложение жгута осуществляется на одежду или мягкую подкладку для предупреждения повреждения кожи;
• остановка кровотечения достигается первым туром жгута, последующие лишь обеспечивают поддержание достигнутого уровня сдавливания артерии (рис. 23.21 а);
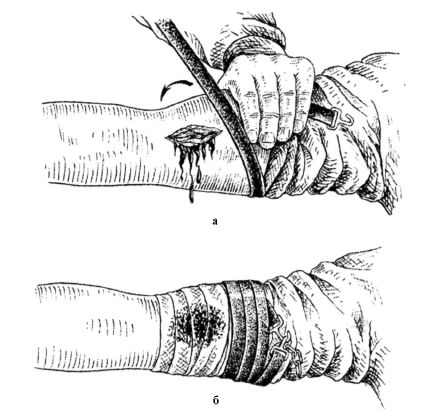
Рис. 23.21. Временная остановка наружного кровотечения с помощью резинового ленточного жгута (объяснения в тексте)
• сдавливание конечности жгутом, не должно быть чрезмерным, иначе возможно дополнительное повреждение тканей,
• жгут обязательно фиксируется на конечности путем использования имеющихся на нем защелок или цепочки с крючком, либо завязывается на два узла (рис. 23.21 б);
• при локализации раны в верхней трети конечности жгут накладывается на корень конечности в виде «восьмерки» с подкладыванием дополнительного пелота и фиксацией концов вокруг туловища (рис. 23.22);
• после наложения жгута обязательно применение обезболивания (1 мл 2% раствора промедола, из шприц - тюбика), транспортной иммобилизации;
• жгут должен быть хорошо заметен со стороны, он не должен закрываться повязкой или иммобилизирующей шиной (рекомендуется написать на лице раненого «ЖГУТ!»);
• необходимо указать время наложения жгута в сопроводительных документах: срок безопасного нахождения жгута на конечности составляет 2 часа (зимой из-за дополнительного спазма сосудов - 1,5 часа);
• раненый со жгутом должен эвакуироваться в неотложном порядке (лучше авиационным транспортом).
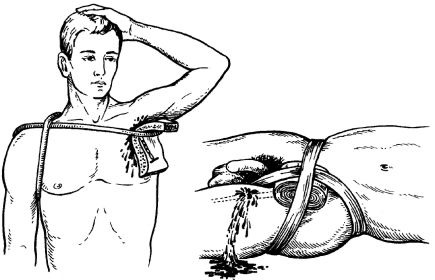
Рис. 23.22. Схема техники наложения жгута на корень конечности
Доврачебная помощь заключается в замене травмирующих ткани кровоостанавливающих жгутов из подручных средств, на табельные.
Жгут, наложенный слишком высоко, перекладывается ближе к ране. Промокшие кровью повязки дополнительно подбинтовываются.
При признаках массивной кровопотери в обязательном порядке начинается струйное внутривенное введение кристаллоидных растворов (0,9% натрия хлорид - 400 мл, 5% раствор глюкозы и др.), которое продолжается в ходе дальнейшей эвакуации.
Первая врачебная помощь.
При выборочной сортировке выделяются раненые с продолжающимся кровотечением из ран; с повязками, промокшими кровью, и с наложенными жгутами.
Они направляются в перевязочную в первую очередь для остановки кровотечения, контроля жгута и продолжения внутривенного вливания плазмозамещающих растворов (при признаках острой кровопотери).
В условиях перевязочной применяются следующие способы временной остановки наружного кровотечения:
• наложение зажима на кровоточащий сосуд, видимый в ране, с последующей его перевязкой или прошиванием; если прошивание сосуда затруднено, то зажим не снимается, бранши зажима прочно связываются бинтом и фиксируются к телу.
Применение этого метода реально при поверхностных ранах, при ранениях головы и дистальных отделов конечностей.
Ни в коем случае нельзя пытаться остановить кровотечение вслепую в глубине раны;
•наложение давящей повязки из сложенных салфеток 1-2 перевязочных пакетов; если давящая повязка промокает, поверх нее следует наложить еще одну с дополнительным пелотом;
•тугая тампонада раны, которая производится марлевыми тампонами, начиная из глубины раны (от места кровотечения из сосуда) до краев; края раны стягиваются над тампоном узловыми швами (рис. 23.23); при наличии местных, гемостатических средств (губка «Гемасепт» и др.) следует их вводить в рану вместе с тампонами;
•наложение жгута, которое производится только при невозможности остановки кровотечения другими способами; выше уровня наложенного жгута производится местное обезболивание (проводниковая или футлярная анестезия); конечность фиксируется стандартными шинами.
У раненых, с ранее наложенными жгутами, в условиях перевязочного кабинета контролируется обоснованность и правильность их применения (контроль жгута).
Цель контроля жгута - обеспечить временную остановку кровотечения менее травматичными способами.
Как известно, половина жгутов накладывается не по показаниям, а в 25% оставшихся случаев - жгуты накладываются с грубыми ошибками.
У раненых с признаками необратимой ишемии конечности снятие жгута строго противопоказано!
Контроль жгута осуществляется в следующей последовательности: после обезболивания повязка с раны снимается, помощник производит прижатие артерии выше жгута, затем жгут расслабляется.
При отсутствии наружного кровотечения и признаков повреждения магистральных сосудов - жгут снимается.
В сомнительных случаях, даже если после снятия жгута кровотечение не возобновляется - на рану накладывается давящая повязка, а жгут оставляется на конечности незатянутым (провизорный жгут).
При возобновлении кровотечения - следует попытаться остановить его без жгута (перевязка сосуда, давящая повязка, тугая тампонада раны).
Если же это не удается, то вновь накладывается жгут.
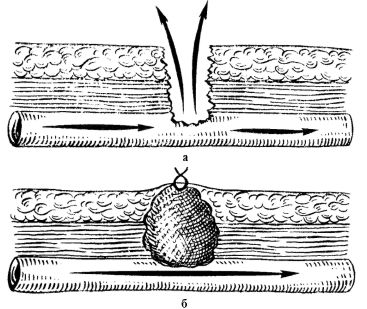
Рис. 23.23.Методика тугой тампонады раны при повреждении артерии
Перед повторным затягиванием жгута, уже длительное время лежавшего на конечности, следует в течение 10-15 мин произвести рециркуляцию крови в конечности по коллатеральным сосудам при пережатой поврежденной артерии.
После этой манипуляции сроки относительно безопасного нахождения жгута на конечности удлиняются на 1-1,5 ч (время проведения контроля жгута отмечается в первичной медицинской карточке).
Повторное наложение жгута на конечность при оказании первой врачебной помощи является ответственным решением, поскольку в условиях этапного лечения задержка эвакуации такого раненого неминуемо приведет к тяжелой инвалидности.
Все раненые с временно остановленным кровотечением подлежат эвакуации в первую очередь в положении лежа.
Раненые с провизорными жгутами эвакуируются с сопровождающими.
При возможности эвакуации воздушным транспортом раненых с повреждением магистральных сосудов целесообразно направлять непосредственно в ВГ, где оказывается специализированная ангио травматологическая помощь (минуя этап оказания квалифицированной медицинской помощи).
Дата: 2018-12-21, просмотров: 416.